Много ем перед месячными что делать
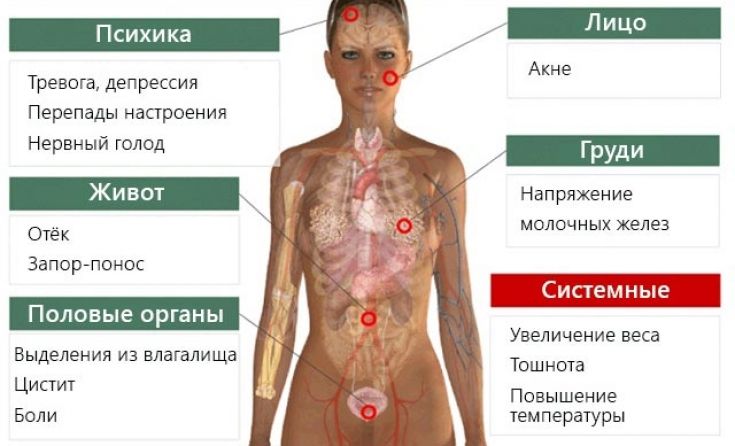
Симптомы ПМС у женщин
Предменструальный синдром — комплекс психологических и соматических признаков, обусловленных гормональными изменениями последних дней цикла перед менструацией.
Признаки ПМС перед месячными
Жизнь женщины в репродуктивном возрасте подвержена циклическим гормональным изменениям. И гормоны могут оказывать существенное влияние на физическое и психологическое состояние женщины. Очень многие перед менструацией отмечают изменение психоэмоционального состояния, большинство женщин чувствуют приближение этого периода.
Физические симптомы:
Изменение эмоционального фона:
Тяжесть симптомов существенно варьируется. Некоторые женщины практически не испытывают на себе признаки ПМС, другие же переживают существенный психологический и физический дискомфорт.
Для некоторых ПМС становится настоящей проблемой, потому что у женщины снижается работоспособность, ей тяжело сосредоточиться на своих профессиональных обязанностях.
Большинство женщин, знакомых с этой проблемой, говорят о том, что они ощущают первые симптомы ПМС примерно за неделю до предполагаемых месячных. У них может появляться болезненность молочных желез, наблюдаются перепады настроения. Врачи же склоняются к тому, что предменструальный синдром может давать о себе знать еще раньше, как только прошла овуляция и наступила вторая половина цикла.
Есть несколько форм ПМС, для каждой из которых характерны свои симптомы:
Лечение предменструального синдрома требуется тогда, когда он ярко выражен и мешает нормальной жизни. За консультацией и лечением женщины всегда могут обратиться в клинику Dr. AkNer.
Диета при ПМС
Предменструальный синдром – это сложный комплекс симптомов, который возникает накануне очередных месячных, длится 2-14 дней, заканчивается в первые дни менструального цикла и состоит из трех основных групп:
1 Нарушение обмена веществ и эндокринные расстройства
Они связаны со снижением прогестерона и пролактина, увеличением эстрогена во II фазу цикла.
Такая гормональная перестройка ведет к задержке жидкости в тканях, вызывая отеки, прибавку веса, повышение чувствительности молочных желез.
Рост концентрации простагландинов стимулирует потливость, метеоризм, ознобы, боли в нижних отделах живота.
Также в это время меняется восприимчивость тканей к гормону инсулину, что стимулирует рост жировых клеток, активирует центр голода в головном мозге. Поэтому накануне месячных повышается аппетит, тянет на мучное и сладкое, увеличивается масса тела.
2 Изменения в психоэмоциональной сфере
Это именно те проявления, на которые сразу же обращают внимание окружающие – раздражительность, плаксивость, перепады настроения, гнев, агрессия, уныние и так далее.
В данный период заметно снижается уровень гормона радости – серотонина, который и способствует ухудшению настроения и формированию депрессий.
3 Вегетативно-сосудистые расстройства
В данном случае на первый план в клинической картине выходят цефалгии, головокружения, слабость, тошнота и рвота, рост АД и ускорение сердечных сокращений, ломота в мышцах и суставах, судороги ног, боли в животе.
Возникновение ПМС связано с гормональными факторами, неправильным подбором оральных контрацептивов, диетой, недостаточным поступлением витаминов и микроэлементов, и является результатом абсолютной или относительной гиперэстрогении во II фазе цикла.
Особое внимание специалисты уделяют возможностям микроэлемента магния (Мg) в коррекции предменструальной болезни, клинически они схожи с симптомами гипомагниемии (пониженного количества элемента).
- Тревожность, плаксивость, лабильность настроения; Усталость, апатия, бессонница и сонливость; Рост давления и частый пульс; Плохая переносимость физических нагрузок, упадок сил;
- Мигрени, цефалгии; Диспепсия, метеоризм, тошнота; Боли в животе; Мышечные судороги и спазмы.
Ученые установили, что у пациенток с ПМС во 2 фазе менструального цикла снижается уровень магния, увеличивается содержание кальция, чего нет у тех, кто не страдает циклической болезнью.
Именно это лежит в основе медикаментозного лечения синдрома, когда помимо оральных контрацептивов, назначаются препараты Mg. Данная терапия показывает хорошие клинические результаты.
Mg в организме человека:
1 увеличивает выработку гормона радости – серотонина, благодаря повышению активности аминокислоты триптофана.
Это благотворно сказывается на эмоциональном фоне, улучшается сон, аппетит.
2 снижает инсулинорезистентность, препятствуя активации центра голода и усилению аппетита, подавляет излишний рост жировых клеток.
3 подавляет излишний синтез простагландинов, уменьшая боли в животе, головные боли, масталгию, диспепсию.
4 осуществляет нормальную нервную передачу, работу гладких и скелетных мышц, слаженное функционирование сердечно-сосудистой, нервной системы.
Низкое содержание Mg в крови имеет несколько причин. Это может быть недостаточное поступление его с пищей, нарушенное всасывание из-за ряда физиологических особенностей (патология желудочно-кишечного тракта, генетические дефекты, приводящие к несвязыванию Мg в организме), повышенные потери Мg, употребление некоторых блюд и лекарств, препятствующих поддержанию элемента в клетках.
Однако, имея знания о пользе Мg, каждая из нас может скорректировать недостаток его в собственном рационе.
Давайте разберемся, каким же должно быть питание при ПМС.
С помощью правильно подобранной диеты мы в состоянии нивелировать большинство нежелательных явлений ПМС. С пищей к нам поступает достаточно необходимых микроэлементов, витаминов, всех тех веществ, которые помогают более легкому течению ПМС.
Диета при ПМС
Рекомендуемая нутрициологами диета во время ПМС включает продовольствие, богатое Мg.
К ним относятся пшеничные отруби, пророщенные зерна пшеницы, чечевица, фасоль, горох, злаки, морепродукты, тыквенные семечки, орехи, рыба, зеленые фрукты, хурма, овощи, бананы и т.д.
| Название | Содержание Mg мг в 100гр | Процент суточной потребности |
|---|---|---|
| Кунжут | 540 мг | 135% |
| Отруби пшеничные | 448 | 112% |
| Чай (сухая заварка) | 440 | 110% |
| Какао порошок | 425 | 106% |
| Семена подсолнечника (семечки) | 317 | 79% |
| Кешью | 270 | 68% |
| Гречиха (зерно) | 258 | 65% |
| Кедровый орех | 251 | 63% |
| Мука гречневая | 251 | 63% |
| Отруби овсяные | 235 | 59% |
| Миндаль | 234 | 59% |
| Соя (зерно) | 226 | 57% |
| Крупа гречневая (ядрица) | 200 | 50% |
| Арахис | 182 | 46% |
| Халва подсолнечная | 178 | 45% |
| Маш | 174 | 44% |
| Морская капуста | 170 | 43% |
| Молоко сухое нежирное | 160 | 40% |
| Фундук | 160 | 40% |
| Крупа гречневая (продел) | 150 | 38% |
| Ячмень (зерно) | 150 | 38% |
| Молоко сухое 15% | 139 | 35% |
| Овёс (зерно) | 135 | 34% |
| Шоколад горький | 133 | 33% |
| Икра красная зернистая | 129 | 32% |
| Хлопья овсяные “Геркулес” | 129 | 32% |
| Нут | 126 | 32% |
| Фисташки | 121 | 30% |
| Грецкий орех | 120 | 30% |
| Рожь (зерно) | 120 | 30% |
Еще необходимо помнить про запрет на определенную пищу во II фазе менструального цикла.
Например, сахар, жиры, соевые бобы и другие – приводят к усилению выраженности проявлений ПМС.
Углеводы
Частый симптом ПМС – тяга к сладкому, она возникает из-за падения глюкозы при высокой активности гормона инсулина. Гипогликемия вызывает чувство голода, тревожность, сонливость.
Повышение уровня сахара при ПМС вызывает неконтролируемое употребление сладостей. Такие перепады гипо- и гипергликемии ведут к грубому расстройству обмена веществ, что может вызвать ожирение, нарушение толерантности к глюкозе с последующим формированием сахарного диабета 2 типа.
Диетологи рекомендуют во избежание набора веса в этот период заменить быстрые сахара (пирожные, мучные, конфеты) на сложные углеводы – цельнозерновой хлеб, овсяные хлопья, немного макаронных изделий из твердых сортов пшеницы, рис, гречка и т.д. Желательно употреблять большое количество фруктов и корнеплодов для поддержания стабильного уровня глюкозы.
Кофеин
усиливает болезненность груди, приводит к бессоннице, повышенной раздражительности и тревоге. Поэтому при ПМС кофе лучше заменить на аналоги (из цикория, семян, злаков), или употреблять напиток без кофеина.
Избыток соли
задерживает воду в тканях, провоцируя отеки и нагрубание молочных желез. Поэтому желательно накануне менструации не пересаливать пищу, не употреблять большое количество хлорида натрия – чипсы, снеки, соленые орешки, копчености, консервы и т.д.
Шоколад, алкоголь
также способны усугублять течение ПМС. Усиливаются перепады настроения, тревожность, могут нарастать отеки ног, лица. Тирамин, входящий в состав шоколада, сыров, красного вина и пива, провоцирует мигрень, которая является частым спутником предменструального синдрома.
Животные жиры
провоцируют повышение холестерина в крови, способствуют быстрому набору веса. Еще диетологи советуют отказаться от употребления энергетиков, консервантов, фаст-фуда.
Таким образом, правильное питание при ПМС является одним из методов борьбы с этим недугом. Грамотное сочетание в рационе, дополнительный прием витаминов и микроэлементов, режим дня, достаточный сон позволят женщинам легче справляться с проявлениями предменструального синдрома, возможно даже не прибегая к медицинской помощи.
Дистрибьютор в РФ и организация, принимающая претензии потребителей:
Если Вам стало известно о побочном действии при использовании лекарственного препарата «Верваг Фарма» или о претензии к качеству, пожалуйста, сообщите нам эту информацию по электронной почте: adr@woerwagpharma.ru

ООО «Верваг Фарма» использует файлы cookies для анализа пользования сайтом, подбора для вас релевантного контента и рекламы, персонализации сайта. Дополнительную информацию о файлах cookies можно найти в Политике ООО «Верваг Фарма» в отношении файлов cookies и в Официальном уведомлении. Нажав «Согласен» или оставаясь на сайте, вы разрешаете использовать файлы cookies на этом сайте. Если вы не согласны с тем, чтобы ООО «Верваг Фарма» использовало файлы cookies, вы можете соответствующим образом установить настройки вашего браузера или покинуть сайт.
Вздутие живота. Как с ним бороться?
Частыми признаками проблем с пищеварением становятся вздутие живота и тяжесть в желудке. Вздутие возникает из-за скопления газов в кишечнике, которое может происходить и в норме. Однако при чрезмерном газообразовании (метеоризме) человек начинает чувствовать дискомфорт и ощущение распирания. Игнорировать проблему однозначно не стоит, даже если она слабо выражена.
Почему возникает вздутие?
Вздутие живота и метеоризм могут быть вызваны разными причинами. Но в любом случае это симптомы, указывающие на возможные проблемы с пищеварительной системой. Повышенным газообразованием сопровождается подавляющее большинство заболеваний желудочно-кишечного тракта (ЖКТ). Одной из причин вздутия может являться аэрофагия – заглатывание воздуха во время еды. Происходить такое может из-за разговоров во время застолий, во время быстрых перекусов на ходу и вследствие таких факторов, как курение, некачественные челюстные протезы и др.
Даже у полностью здоровых людей метеоризм может появляться при употреблении следующих продуктов питания:
Что делать, чтобы вздутие не проявлялось?
Простые правила, снижающие риск возникновения метеоризма:
Перед большим застольем или при переедании о предотвращении вздутия * лучше позаботиться заранее. Для этого можно принять капсулу Креон ® 10000 во время еды или сразу после нее. Активные вещества, которые содержатся в препарате, помогают естественному пищеварению, снижая риск появления дискомфорта и тяжести после приема пищи.
Препараты при вздутии живота
Помочь в борьбе со вздутием живота, вызванным недостатком пищеварительных ферментов, могут препараты, содержащие ферменты, сходные с теми, что вырабатывает наш организм.
Что должен «уметь» препарат для улучшения пищеварения? 5
Преимущества Креон ® :
Узнать подробнее, чем отличается Креон ® от других препаратов «>можно здесь.
Как подготовиться к УЗИ щитовидной железы: этапы, описание метода, показания – МЕДСИ
Оглавление
УЗИ – что это и зачем нужно?
Ультразвуковое исследование эндокринной железы – простая и безопасная для пациента процедура. Она необходима, чтобы определить наличие (или отсутствие) патологий, воспалений, новообразований или иных проблем в этом органе.
Исследование помогает выявить:
Механизм обследования довольно незамысловат и безболезнен:
Если обнаружены какие-либо признаки нарушений в тканях или строении щитовидной железы, доктор назначает и другие анализы, чтобы уточнить, подтвердить или опровергнуть диагноз.
Когда нужно проходить обследование?
Частота прохождения УЗИ эндокринной железы зависит от таких индивидуальных особенностей, как возраст, медицинские показания, наличие или отсутствие недомоганий. Индивидуальные параметры:
При некоторых медицинских показаниях и недомоганиях нужно пройти обследование как можно скорее:
Подготовка к УЗИ щитовидной железы
Для этого анализа – УЗИ щитовидной железы – подготовка не требуется особенной подготовки. Нет и ограничений по продуктам, которые можно употреблять в пищу накануне исследования.
Но существует ряд рекомендаций:
Можно ли делать УЗИ беременным и детям?
Так как процедура является безопасной и безболезненной, она подходит в том числе детям и беременным.
Маленький ребенок может проходить обследование, сидя на коленях у родителей. Если малыш подвергся какому-либо стрессу, рекомендуется обратиться к врачу, так как такое состояние может повлиять на работу желез.
Женщинам рекомендуется делать УЗИ эндокринной железы как на стадии планирования беременности, так и тогда, когда она уже наступила. Так как развивающийся плод берет ресурсы из материнского организма, то необходимо, чтобы все ее органы работали правильно. Нарушения же в работе щитовидной железы могут привести к гипотериозу и сказаться отрицательно на здоровье формирующегося ребенка.
Тем, кто пытается забеременеть, но не может, также необходимо обратиться к эндокринологу за диагностикой, поскольку проблема может оказаться в этой железе организма.
Противопоказания
Ультразвуковое исследование щитовидной железы подходит всем людям, независимо от пола и возраста.
Единственным ограничением становится наличие на шее пациента, в том месте, куда должен наноситься гель, и через которое проводится исследование, каких-либо нарушений кожных покровов. Это может быть:
Только в этих случаях УЗИ этой эндокринной железы противопоказано.
Позаботьтесь о своем здоровье – обратитесь в МЕДСИ
Специалисты МЕДСИ – кандидаты и доктора медицинских наук, врачи-эндокринологи высших квалификационных категорий – используют новейшее оборудование для проведения УЗИ щитовидной железы: Pro Focus 2202 Philips iU22.
Здесь каждый пациент получает:
Кровотечение и кровянистые выделения
Статья проверена врачом-акушером-гинекологом высшей категории Лисичкиной Е.Г., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Примерно половина женщин хоть раз в жизни сталкивалась с нарушением менструального цикла в виде маточного кровотечения или ациклических кровянистых выделений.
Врачи Клинического госпиталя на Яузе быстро и точно устанавливают причину различных кровянистых выделений и маточных кровотечений благодаря современному оборудованию (аппарат для проведения УЗИ, видеокольпоскоп, гистероскоп, МРТ) и высокому профессионализму.
Лечение кровотечений осуществляется как консервативными способами (кровоостанавливающие и гормональные препараты), так и хирургическим методом (если есть к тому показания).
Определение
Физиологическое маточное кровотечение – это выделение крови из влагалища, которое связано с менструацией или послеродовыми выделениями. Развитие гинекологических патологий, сопровождающихся появлением кровянистых выделений, наиболее распространены среди подростков в пубертатном периоде – составляют 20-30% среди всех гинекологических нарушений.
Аномальные маточные кровотечения представляют собой полиэтиологическое заболевание, возникающее на фоне воздействия неблагоприятных эндо- и экзогенных факторов. В результате центральные механизмы, регулирующие функции репродуктивной системы, нарушаются. В 95% случаев причиной маточных кровотечений являются функциональное недоразвитие гипоталамо-гипофизарно-яичниковых связей и нарушение гипоталамо-гипофизарных процессов, приводящих к развитию желтого тела в яичниках.
Большинство специалистов сходится во мнении, что в основе патогенеза маточных кровотечений лежат гормональные нарушения, а также воздействие неблагоприятных факторов экзогенного и эндогенного происхождения. Дисфункции могут развиться на фоне патологий щитовидной железы, при которых наблюдается повышение содержания тиреотропного гормона.
Аномальные маточные кровотечения могут быть следствием не только гинекологических болезней, но и соматических патологий (самопроизвольное прерывание беременности, заболевания почек и печени). Негативное воздействие также оказывают заболевания крови, прием глюкокортикостероидов, оральных контрацептивов, нестероидных противовоспалительных препаратов и пр.
Виды, симптомы и причины маточных кровотечений
Патологические маточные кровотечения выражаются увеличением количества маточной крови в период менструации или же возникновением кровотечения вне положенного цикла. По признаку наличия или отсутствия овуляции различают овуляторные и ановуляторные (составляют 80% случаев).
Чаще всего наблюдаются продолжительные кровянистые выделения, которые возникают после задержки менструации. При этом наблюдается снижение артериального давления, чрезмерная утомляемость и головные боли. Данные симптомы характерны для всех видов маточных кровотечений.
Аномальные кровотечения бывают нескольких типов:
На продолжительность маточных кровотечений могут оказывать влияние факторы гемостаза. Речь идет о спастической слабости сосудов, фибринолитической активности и агрегации тромбоцитов.
В зависимости от возрастной категории в гинекологии маточные кровотечения могут возникать в следующем возрасте:
Причины и симптомы зависят от конкретного вида маточного кровотечения. Среди общих проявлений следует выделить головокружение и бледность кожного покрова, учащенное головокружение и обморочные состояния. Не исключено появление тошноты и рвоты.
Общие местные признаки маточных кровотечений:
Общая симптоматика объясняется кровопотерей и развитием анемии. При появлении признаков маточных кровотечений следует проконсультироваться с врачом. Самолечение в данном случае опасно для здоровья.
Обильные маточные кровотечения (метроррагии)
ОМК (обильные менструальные кровотечения), различные по характеру и этиологии. Развиваются на фоне гинекологических заболеваний и патологического течения беременности или родов, а также в ранний послеродовой период. Кровотечение происходит часто и нерегулярно между менструальными циклами.
Причины метроррагий или маточных кровотечений:
В Клиническом госпитале на Яузе для диагностики причины маточных кровотечений и кровянистых выделений проводят дополнительное обследование на новейшем оборудовании:
Обильные маточные кровотечения возможны на фоне значительной физической нагрузки. Это характеризуется повышенной ломкостью сосудов. Появление крови в межменструальный период возможно при воспалительных процессах и половых инфекциях. В таком случае выделения имеют гнойный характер и неприятный запах. Среди дополнительных симптомов – повышение температуры, ухудшение самочувствия и боли внизу живота.
Появляться метроррагия может в разные дни цикла. Интенсивность бывает различной. Лечение зависит от причины развития кровотечения.
Причины и симптомы кровотечений и кровянистых выделений
Маточные кровотечения (метроррагии) — обильные кровянистые выделения, угрожающие жизни, которые продолжаются более 7 дней.
Межменструальные кровотечения
Межменструальные кровотечения – кровянистые выделения, появившиеся между 10 и 25 днями цикла. К данному виду относятся любые кровянистые выделения, которые появляются после конца цикла или до ожидаемой менструации. Они, как правило, скудные (недостаточно, чтобы пропитать гигиеническую прокладку). Имеют темно-коричневый или красный цвет.
При появлении межменструальных выделений следует проконсультироваться с врачом, чтобы исключить серьезные проблемы, требующие медицинского вмешательства.
Кровянистые выделения до/после месячных
Многие женщины сталкиваются с прогестероновой недостаточностью, которая чревата развитием состояний, сопровождающихся маточным кровотечением. Этот гормон обеспечивает нарастание эндометрия, способствует имплантации оплодотворенной яйцеклетки и поддерживает беременность. В случае дефицитных состояний не наблюдается нарастания должного количества эндометрия или же происходит его раннее отторжение. Это сопровождается появлением предменструальных кровянистых выделений.
Кровянистые выделения, возникающие после месячных или перед их началом, обусловлены:
В большинстве случаев кровянистые выделения являются признаком сбоев в работе репродуктивной системы или развития патологий. Даже если проблема вызвана не опасными для жизни причинами, игнорировать визит к гинекологу недопустимо. Не откладывайте посещение врача. Запишитесь на прием уже сегодня.
Как отличить маточное кровотечение от месячных
Если продолжительность менструации более 7 дней, а количество выделений больше обычного и если менструация происходит чаще, чем каждые 21-25 дней, необходимо обратиться за медицинской помощью. Каждая женщина должна знать, как в норме проходит менструация, чтобы при развитии каких-либо отклонений своевременно принять меры, предотвратив развитие осложнений.
Нормальный менструальный цикл можно разделить на три фазы:
В течение репродуктивного возраста каждая женщина хотя бы один раз испытывает какой-либо тип аномального маточного кровотечения. Однократные нарушения обычно не указывают на какую-либо существенную основную проблему. Если 3 месяца подряд наблюдается аномальное кровотечение, более вероятно, что есть основная проблема, требующая принятия лечебных мер
Любое кровотечение, выходящее за рамки обычной циклической менструации, считается аномальным. Любое изменение количества или продолжительности периода также считается дисфункцией. Аномальное маточное кровотечение может варьироваться от появления небольшого пятна крови на белье до 10 дней сильного кровотечения.
При проведении гинекологического осмотра врач определит причину происходящих в организме изменений: повреждение шейки матки или влагалища, эрозия или вагинит. Также во время осмотра можно увидеть образовавшийся подслизистый узел, что характерно для полипов и миомы.
Осложнения маточного кровотечения
Маточное кровотечение требует принятия лечебных мер. В противном случае возможны следующие осложнения:
При беременности маточные кровотечения приводят к прерыванию. При появлении каких-либо нарушений рекомендуется не тянуть с визитом к акушеру-гинекологу.
Маточные кровотечения также могут свидетельствовать о развитии злокачественных новообразований. Это следует учитывать при появлении тревожной симптоматики. Рак не допускает промедлений – диагностика и лечение должны быть проведены незамедлительно. Чем раньше будут приняты меры, тем больше шанс на сохранение жизни.
Кровотечение – тревожный сигнал, указывающий на серьезные нарушения в женском организме. Необходимо быстро реагировать. Первое, что нужно сделать, это вызвать скорую помощь или врача. Только врач может определить причину, принять адекватные и надлежащие меры и отправить за необходимыми анализами. Недопустимо применение тепла, проведение спринцевания и принятие ванны. Также следует исключить прием лекарственных препаратов без консультации с врачом.
В большинстве случаев кровянистые выделения являются признаком сбоев в работе репродуктивной системы или развития патологий. Даже если проблема вызвана не опасными для жизни причинами, игнорировать визит к гинекологу недопустимо. Не откладывайте посещение врача. Запишитесь на прием уже сегодня.
Диагностика кровотечений
В Клиническом госпитале на Яузе для диагностики причины маточных кровотечений и кровянистых выделений проводят дополнительное обследование на новейшем оборудовании:
Качественное обследование на современном оборудовании позволит вам установить причину кровотечений. Не экономьте на собственном здоровье. Запишитесь в клинику, получите точный диагноз и квалифицированную помощь.
При выявлении заболеваний, не связанных с женской половой сферой, но приведших к маточным кровотечениям, пациентка консультируется врачами других специальностей.
Лечение кровотечений и кровянистых выделений
Специалисты нашего госпиталя тактику лечения кровотечений и кровянистых выделений из половых путей определяют в зависимости от причины и длительности кровотечения, возраста пациентки и общего состояния:
Специалисты Клинического госпиталя на Яузе быстро окажут высококвалифицированную помощь при маточном кровотечении, назначат адекватное и современное лечение гинекологического заболевания, вызвавшего кровотечение или кровянистые выделения вне менструации.
Кровянистые выделения являются одним из признаков развития рака шейки матки. При ранней диагностике (в первый год) в большинстве случаев врачам удается излечить болезнь. Важно посещать гинеколога не реже 1 раза в год, и обязательно консультироваться с врачом при появлении необычных выделений. Запишитесь на прием к гинекологу прямо сейчас и сохраните свое здоровье.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Прогноз и профилактика
При своевременно принятых лечебных мерах при маточных кровотечениях прогноз благоприятный. Для репродуктивных функций он также положительный и зависит от причин возникновения дисфункций организма, а также от способов лечения. Неблагоприятный прогноз для сохранения возможности деторождения при проведении абляции эндометрия и гистерэктомии. После отмены гормональных препаратов прогноз для репродуктивных функций является благоприятным.
Если маточное кровотечение развивается на фоне рака эндометрия, то пятилетняя выживаемость не превышает 63%. Для жизни прогноз неблагоприятен в том случае. Если злокачественный процесс был диагностирован на поздней стадии, когда уже пошли метастазы в лимфоузлы и соседние органы.
Меры профилактики развития маточного кровотечения:
Профилактику следует проводить в период внутриутробного развития. Затем нужно применить меры, направленные на общее укрепление организма, например, закаливание. Своевременно необходимо лечить инфекционно-воспалительные заболевания репродуктивной системы. Если выделения сильные, то во время менструации нужно стабилизировать ситуацию и начать принимать гормоны.
Обильные маточные кровотечения несут потенциальную угрозу жизни пациентки, поэтому являются показанием к незамедлительному обращению к врачу. В таком случае без госпитализации и хирургического вмешательства не обойтись. При скудных маточных выделениях лечение проводится в амбулаторных условиях. Записывайтесь на прием в клинический госпиталь на Яузе.
Кровянистые выделения являются одним из признаков развития рака шейки матки. При ранней диагностике (в первый год) в большинстве случаев врачам удается излечить болезнь. Важно посещать гинеколога не реже 1 раза в год, и обязательно консультироваться с врачом при появлении необычных выделений. Запишитесь на прием к гинекологу прямо сейчас и сохраните свое здоровье.