Множественные очаги в легких на рентгене что это
Одиночные и множественные очаги — дифференциальный диагноз
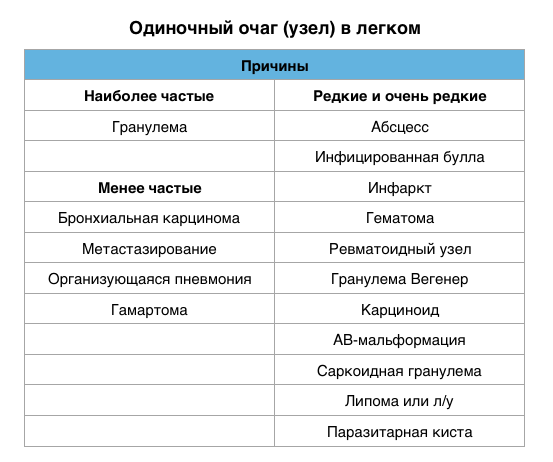
Одиночный легочный очаг (узел)
Одиночный легочный очаг (узел) — это локальный участок уплотнения легочной ткани округлой или близкой к ней формы диаметром до 3 см, который должен полностью окружен легочной паренхимой и не связан с плеврой, средостением, легочным корнем.
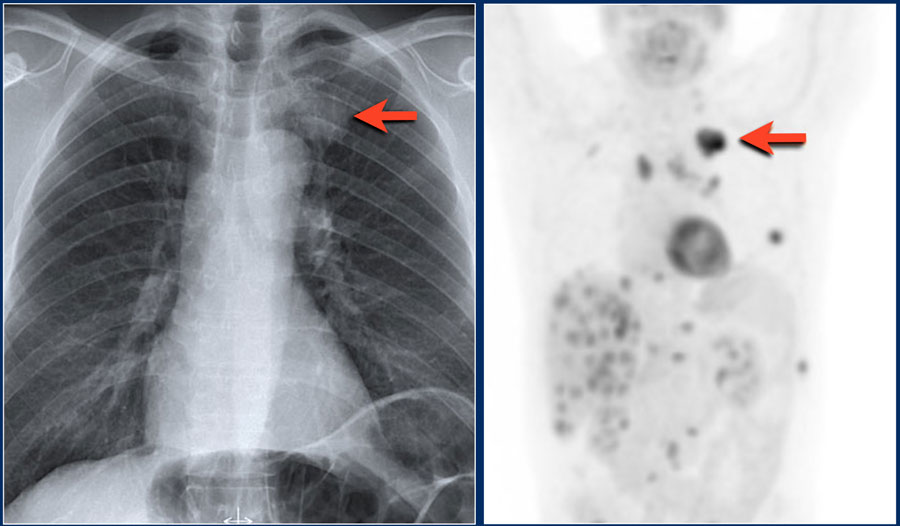
Очаги, которые не реагируют на лечение антибиотиками, наиболее точным неинвазивным методом исследования является ПЭТ/КТ.
ПЭТ/КТ позволяет обнаружить злокачественный узел с чувствительностью 97% и специфичностью 78%. Ложно-положительные результаты присутствуют также, но при случаях хронической гранулематозной болезни и ревматоидном артрите. Ложно-отрицательные результаты бывают при низко дифференцируемых опухолях таких, как карциноид и альвеолярно-клеточном раке размером менее 1 см.
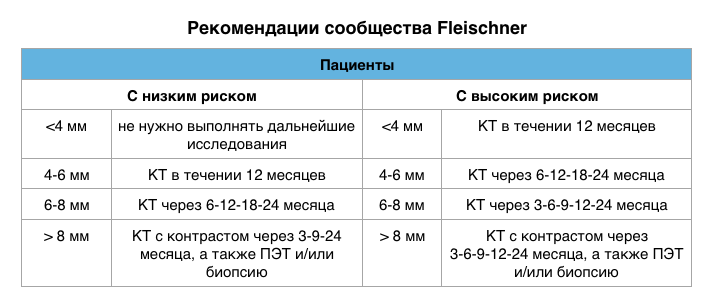
Рекомендации сообщества Fleischner
Выше представленные изображения органов грудной полости должны будут сравниваться с последующими снимками в течении двух лет для определения изменения размера узла. Повторное исследование важно так, как окруженные изменениями по типу матового стекла растут медленно.
Для узлов с признаками доброкачественной кальцификацией повторные исследование не требуются.
Рекомендации сообщества при визуализации узлов размером 8-10 мм в зависимости от клинической картины:
Как только на последующих снимках выявлен рост узла, то обязательно выполнение гистологической верификации диагноза.
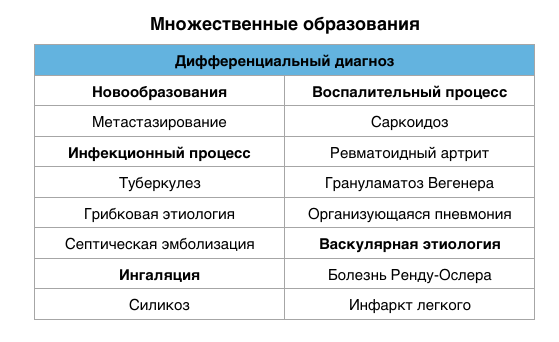
Множественные очаги
Дифференциальный диагноз множественных очагов в легких очень длинный. Наиболее частые представлены в таблицы. Очень часто трудно отдифференцировать множественные очаги от мультифокальной консолидации.
Метастазы
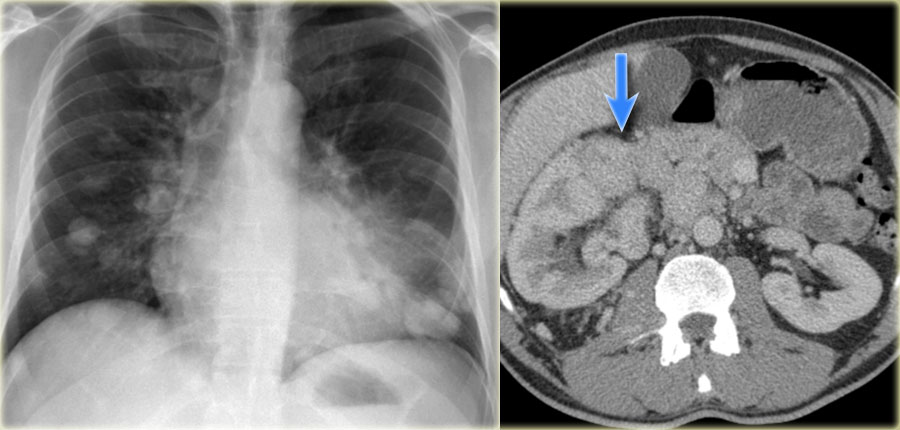
Метастазы являются частой причиной множественных очагов легких. Обычно очаги различные по размеру, с четкими контурами и чаще локализуются в нижних долях и субплевральной области легких. На КТВР множественные очаги обычно визуализируются, как очаги, локализующиеся произвольно не так, как при многих заболеваниях перилимфатически или центролобулярно. На снимках визуализируется почечно-клеточная карцинома, прорастающая в нижнюю полую вену и последующим распространением в легкие.
Ниже представлен другой пациент с метастазированием легкого. Первичная опухоль в языке.
Скопление мокроты.
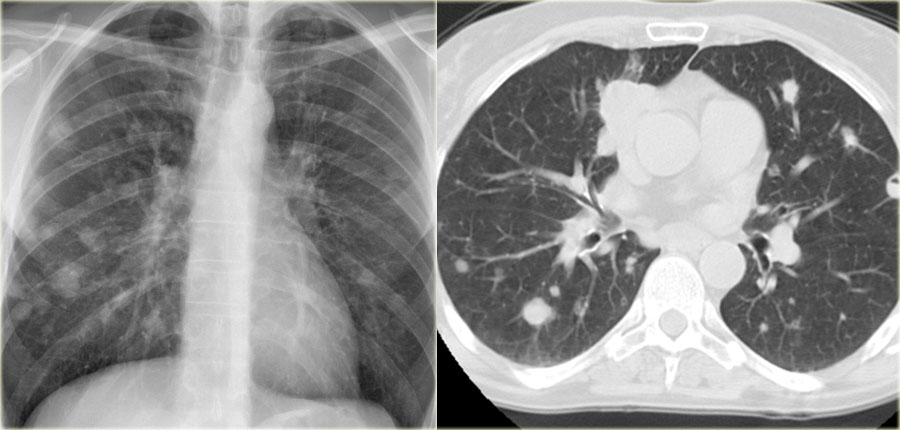
Скопление мокроты часто является причиной картины поражения легкого множественными очагами. Иногда очень сложно дифференцировать изменения характерные при скоплении мокроты и рак легкого. Скопление мокроты чаще всего наблюдается у пациентов с бронхоэктатической болезнью, муковисцидозом и аллергическим бронхолегочным аспергиллезом.
В ниже представленном случае на КТ визуализируются бронхоэктазы с скоплением мокроты.
Ниже представлен типичный случай.
Бронхиальная атрезия
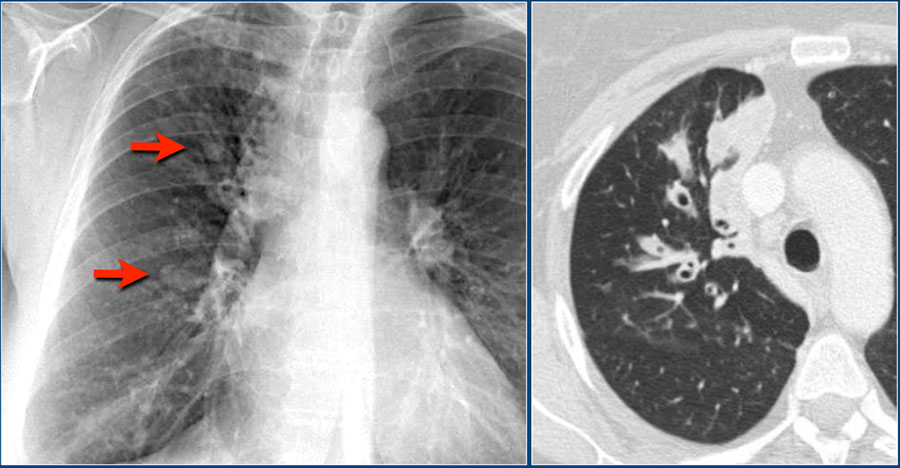
Бронхиальная атрезия — это врожденное заболевание бронхов, при котором визуализируется патологический бронх «забитый» слизью (красная стрелка) и гиперинфляция легкого (синяя стрелка).
Доброкачественные опухоли легких
1. Что такое доброкачественная опухоль легких и ее симптомы?
Опухоли легких во многих случаях не являются злокачественными, т.е диагноз рак легких при наличии опухоли ставится не всегда. Нередко опухоль легких имеет характер доброкачественной.
Узелки и точки в легких можно увидеть на рентгеновском снимке или компьютерной томографии. Они представляют собой плотные небольшие участки ткани круглой или овальной формы, окруженные здоровыми тканями легких. Узелок может быть один или несколько.
По статистике, новообразования в легких чаще всего оказываются доброкачественными, если:
Доброкачественная опухоль легких появляется в результате аномального роста тканей и может развиваться в различных частях легких. Определить, является ли опухоль легких доброкачественной или злокачественной очень важно. И сделать это нужно как можно раньше, ведь раннее выявление и лечение рака легких существенно повышает вероятность полного излечения и, в итоге, выживания пациента.
Симптомы доброкачественной опухоли легких
Доброкачественные узелки и опухоли в легких обычно не вызывают никаких симптомов. Именно поэтому ни практически всегда диагностируются случайно во время рентгена грудной клетки или компьютерной томографии.
Однако они могут стать причиной следующих симптомов болезни:
2. Причины доброкачественных опухолей
Причины того, почему появляются доброкачественные опухоли легких, мало изучены. Но в целом они часто появляются после таких проблем со здоровьем, как:
Воспалительные процессы, возникшие из-за инфекции:
Воспаление, не связанное с инфицированием:
3. Виды опухолей
Вот некоторые из наиболее распространенных типов доброкачественных опухолей легких:
4. Диагностика и лечение
Диагностика доброкачественных опухолей легких
Помимо рентгеновского обследования и компьютерной томографии для диагностики опухолей легких, о которых мы уже говорили, диагностика состояния здоровья пациента может заключаться в контроле динамики развития опухоли в течение нескольких лет. Обычно такая практика используется, если размер узелка не превышает 6 мм и пациент не входит в группу риска по заболеванию раком легких. Если узелок остается того же размера, по крайней мере, два года, он считается доброкачественным. Это связано с тем, что доброкачественные опухоли легких растут медленно, если вообще растут. Раковые опухоли, напротив, удваиваются в размере каждые четыре месяца. Дальнейшее ежегодной наблюдение, по меньшей мере, в течение пяти лет поможет окончательно убедиться, что опухоль легких доброкачественная.
Доброкачественные узелки в легких обычно имеют гладкие края и более равномерный цвет по всей поверхности. Они более правильной формы, чем раковые узелки. В большинстве случаев для проверки скорости роста, формы и других характеристик опухоли (к примеру, кальцификации), достаточно рентгена грудной клетки или компьютерной томографии (КТ).
Но возможно, что Ваш врач назначит и другие исследования, особенно если опухоль изменила размер, форму или внешний вид. Это делается для того, чтобы исключить рак легких или определить основную причину появления доброкачественных узелков.
Для диагностики может потребоваться:
Биопсия может быть выполнена при помощи различных методов, например, аспирации иглой или бронхоскопии.
Лечение доброкачественных опухолей легких
Во многих случаях специфическое лечение доброкачественной опухоли легких не требуется. Тем не менее, удаление новообразования может быть рекомендовано в том случае, если:
Если для лечения опухоли легких требуется операция, ее проводит торакальный хирург. Современные методики и квалификация торакального хирурга позволяют выполнить операцию с небольшими разрезами, и сокращают время пребывания в стационаре. Если удаленные узелок был доброкачественным, дальнейшее лечение не потребуется, за исключением тех случаев, когда наличие опухоли осложнялось другими проблемами, к примеру, пневмонией или обструкцией.
Иногда для лечения требуется более сложная инвазивная операция, в ходе которой удаляется узелок или часть легких. Какая именно операция будет необходима, решает врач, учитывая местоположение и тип опухоли.
Множественные очаги в легких на рентгене что это
Рак легкого — не приговор
Из всех заболеваний бронхолегочного древа самым редким можно считать рак трахеи, на который приходится 0,1-0,2% всех онкологических недугов.
Рак легкого — это не только медицинская, но и социальная проблема. В нашей стране ежегодно этим видом рака заболевают около 60 тыс. человек. В структуре смертности от онкологических заболеваний этот недуг занимает первое место. В 2018 г. на рак лёгкого пришлось 15% всех случаев смерти от онкологических заболеваний.
Почему возникает рак легкого?
Причина многих онкологических заболеваний — мутации в ДНК. Где, когда и почему возникает поломка, ведущая к возникновению раковой опухоли, зависит от ряда причин.
Что должно насторожить?
Коварство рака легкого и трахеи состоит в том, что ранние формы этих заболеваний не имеют клинических проявлений. Нередко пациенты длительно лечатся от других болезней у врачей других специальностей.
Ранние признаки рака легкого
Первые симптомы рака легкого часто не связаны с дыхательной системой. К ним относятся:
Стадии рака легкого
I стадия — опухоль меньше 3 см, метастазы отсутствуют, симптомов нет.
II стадия — опухоль до 6 см, находится в границах сегмента легкого или бронха.
Единичные метастазы в отдельных лимфоузлах (ограничены грудной клеткой на стороне поражения). Симптомы более выражены, появляется кровохарканье, боль, слабость, потеря аппетита.опухоль меньше 3 см, метастазы отсутствуют, симптомов нет.
III стадия — опухоль превышает 6 см, проникает в другие части легкого или соседние бронхи. Средостенные лимфатические узлы могут быть поражены метастазами.
IV стадия — опухоль дает метастазы в другие органы.
Как лечат рак легкого?
Выбор метода лечения во многом зависит от распространенности онкологического процесса.
Пациентам с ранними формами рака легкого, которым противопоказано хирургическое лечение, назначается лучевая терапия (стереотаксическая радиохирургия).
В НМИЦ онкологии им. Н.Н. Петрова успешно проводится уникальная операция: бронхопластическая лобэктомия — удаление части легкого (вместо традиционной операции — полного удаления органа).
Такое вмешательство позволяет сохранить качество жизни пациента. На сегодняшний день заведующим хирургическим торакальным отделением НМИЦ онкологии им. Н.Н. Петрова Евгением Левченко проведено более 300 бронхопластических лобэктомий. Это самый большой опыт «в одних руках» во всем мире.
Если опухоль большая или обнаружены метастазы, назначается лекарственная терапия.
Точечно воздействовать на клетки, которые несут генетические нарушения, не затрагивая другие, позволяет таргетная терапия, благодаря которой достигается высокая эффективность и низкая токсичность (а значит, хорошая переносимость) лечения. Если в эпоху химиотерапии 50% пациентов с распространенным раком легкого умирали в течение года после постановки диагноза, сегодня благодаря современному лечению эти больные стали жить в 3-4 раза дольше.
Еще одна прорывная технология в лечении рака легкого — иммунотерапия, которая блокирует механизм уклонения опухоли от надзора собственной иммунной системы и активизирует противоопухолевый иммунитет. Благодаря этому иммунитет распознает и самостоятельно уничтожает опухоль. Применение иммунной терапии позволяет надеяться на выздоровление даже пациентам с запущенной стадией рака легкого.
Как получить лечение?
Если вы заметили у себя настораживающие симптомы, обратитесь к участковому терапевту или врачу общей практики.
После осмотра и опроса в случае необходимости врач выдаст вам направление в онкологический диспансер, ЦАОП.
После осмотра онколог онкодиспансера или ЦАОП, если возникло подозрение на злокачественное новообразование, должен организовать ваше полное дообследование и взятие биопсии опухоли.
Если диагноз «рак» подтвердился, следует немедленно приступить к лечению: оно может быть амбулаторным или стационарным и включать в себя хирургическое вмешательство, медикаментозную и лучевую терапию.
Лечение может проходить по месту жительства или — в случае невозможности лечения по месту жительства — в федеральном центре (если потребуется лечение там, вам выдадут направление).
Помните: лечение (в том числе современные дорогостоящие препараты для иммунотерапии и таргетной терапии) предоставляется по ОМС бесплатно. Никаких доплат требовать не могут, если это происходит, обращайтесь к страховому представителю в компанию, выдавшую полис ОМС.
Сроки оказания онкологической помощи определены Приказом Минздрава № 915н «Об утверждении Порядка оказания медицинской помощи населению по профилю „онкология»», они должны строго соблюдаться:
При необходимости проведения операции предшествующая хирургическому вмешательству предоперационная химиотерапия или предоперационная лучевая терапия проводятся в сроки, установленные клиническими рекомендациями Минздрава России для каждого вида опухоли. После них выполняется операция.
Вопрос обеспечения лекарственными препаратами находится под пристальнейшим контролем Минздрава России.
Можно ли вылечиться от рака легкого?
Да, и таких случаев в копилке врачей немало. В НМИЦ онкологии им. Н.Н. Петрова часто вспоминают шахтера, который всю жизнь проработал за Полярным кругом: в Воркуте. После выхода на пенсию он переехал в Кировскую область и… заболел. Сначала врачи поставили диагноз «бронхит», затем — «астма», потом — «рак легкого». Младшая дочь посоветовала пройти обследование в Санкт-Петербурге, где они попали к Евгению Владимировичу Левченко. Хирург предложил сделать операцию по своей методике, сохраняя часть легкого.
Благодаря этому удалось добиться длительной ремиссии. В планах у 65-летнего пациента снова вернуться к спорту, в родном городе его уже ждет сборная ветеранов.
Муж привез ее в клинику уже в тяжелом состоянии. Дышать самостоятельно она уже не могла. Диагноз — «рак легкого 4-й стадии, осложненный тромбоэмболией» — не внушал оптимизма. Состояние было настолько тяжелым, что родные готовились к худшему. Брать биопсию в такой ситуации было нельзя: пациентка могла погибнуть от кровопотери. Генетическое исследование плазмы крови показало, что у пациентки болезнь вызвала особая мутация, против которой есть специализированный таргетный препарат.
Женщина быстро пошла на поправку. Сейчас она живет обычной жизнью. Все, что требуется для поддержания ее состояния, — это просто принимать таблетки.
Уроженец Дербента, врач-стоматолог — с молодости курил крепкие дорогие сигареты (на момент поступления в клинику стаж курения составлял 32 года).
«Я наивно полагал, что вред бывает только от дешевых папирос», — вспоминает он.
В феврале 2014 года его стали мучить ночные боли в руке. Местные врачи решили, что это профессиональное заболевание (как известно, руки стоматологов постоянно испытывают большую нагрузку), и назначили сначала физиопроцедуры с гормональным препаратом, а потом — инъекции другого гормонального препарата непосредственно в руку.
Поскольку эффекта так и не последовало, пациента решили «дообследовать». Рентгеновский снимок показал отсутствие в лучевой кости 6-сантиметрового фрагмента. Окончательный диагноз был поставлен в НМИЦ онкологии им. Н.Н. Блохина: оказалось, что это не саркома, как предполагалось ранее, а метастатический рак легкого 4-й стадии. Метастаз размером 10х15 см блокировал работу сустава и разрушил лучевую кость правой руки.
Пациенту была удалена верхняя доля правого лёгкого, ампутирована рука, 4 курса химиотерапии также не дали результата. В начале 2015 года он стал одним из первых пациентов, кто принял участие в клиническом исследовании нового иммуноонкологического препарата, которое проводилось в НМИЦ онкологии им. Н.Н. Блохина. Результат превзошел все ожидания: пациент быстро пошел на поправку, и с тех пор болезнь ни разу не напомнила о себе.
После операции пациент обратился за консультацией в НМИЦ онкологии им. Н.Н. Блохина. После молекулярно-генетического тестирования была выявлена редкая генетическая мутация, которая и стала причиной заболевания. При ней самым эффективным вариантом лечения является таргетная терапия.
После назначения препарата у пациента уменьшилась одышка, пропал кашель. Сегодня, спустя 5 лет после начала лечения, признаков опухолевого процесса у пациента нет.
Для лечения пациентов дневных и круглосуточных стационаров в 2020 году выделено 120 миллиардов рублей и запланировано выделить в 2021 году 140 миллиардов рублей.
Что показывает КТ легких при коронавирусе?
Компьютерная томография (КТ) при коронавирусе показывает участки инфильтрации и воспаления легких — вирусную пневмонию.
Легочная ткань обладает белковыми рецепторами ACE2, к которым прикрепляется вирион, благодаря прочным белковым шипам, по аналогии с пневмовирусом SARS-CoV-1, впервые обнаруженным у летучих мышей.
Помимо удушья и острого респираторного дистресс-синдрома (ОРДС), высокий риск смертности от COVID-19 сопряжен и с другими, нелегочными осложнениями: миокардитом, тромбозом внутренних органов, ДВС-синдромом. Однако по данным Уханьского технологического университета, у 92 из 100 китайских пациентов, госпитализированных по поводу коронавируса, компьютерная томография выявляет повреждение легких. Большую опасность для жизни и здоровья представляет острый респираторный дистресс-синдром (ОРДС) — это обширный двусторонний воспалительный процесс с полисегментарный очагами инфильтрации, который приводит к отеку легких и острой дыхательной недостаточности.
Коронавирус проникает в организм человека через носовую полость, слизистую глаз или рот и, когда достигает легких, провоцирует у большинства больных обширный воспалительный процесс — альвеолы (воздушные пузырьки легочной ткани) заполняются жидким экссудатом или соединительной тканью. Эти пораженные участки легких, более не участвующие в дыхательном процессе, врачи видят на посрезовой КТ легких в виде «матовых стекол», симптома «булыжной мостовой». Также коронавирус часто сопровождается плевральным выпотом.
По результатам томографии также оценивают тяжесть заболевания, то есть степень поражения легких: КТ-0, КТ-1, КТ-2, КТ-3, КТ-4. Подробнее о «рисунке» коронавирусной пневмонии и диагностических возможностях компьютерной томографии — в этой статье.
Когда необходимо сделать КТ легких при коронавирусе?
Обычно при подозрении на вирусную пневмонию КТ легких назначается лечащим врачом — терапевтом или инфекционистом. Больным пациентам нет необходимости ждать результатов ПЦР до 14 дней — томография покажет даже минимальное поражение легких (до 5%), при этом паттерн пневмонии, вызванной коронавирусом, виден довольно ясно. КТ легких рекомендовано делать на 5-7 день проявления симптомов острого респираторного заболевания.
Ключевое отличие компьютерной томографии от рентгена состоит в том, что КТ показывает первую степень поражения легких (до 25%), а по результатам обследования возможна дифференциальная постановка диагноза, то есть по специфическому клиническому рисунку на КТ можно отличить коронавирусную пневмонию от бактериальной и какой-либо другой без лабораторной диагностики. Однако не у всех пациентов, зараженных коронавирусом, развивается поражение легких с характерной симптоматикой.
КТ легких рекомендуется делать при наличии следующих симптомов:
Пациентам с выраженными симптомами и подозрением на коронавирус нет необходимости ждать результатов ПЦР-диагностики. Компьютерная томография покажет очаги воспаления и инфильтрации легких, фиброз, степень их распространенности. Таким образом пациент сможет не теряя времени приступить к лечению под контролем лечащего врача. Поражение легких более 50% по результатам КТ может быть показанием к госпитализации.
Важно! При наличии вышеуказанных симптомов нет необходимости ждать результатов теста на коронавирус, чтобы проверить легкие на КТ. Преимущество компьютерной томографии легких перед рентгеном и флюорографий заключается в том, что диагностика покажет воспалительные процессы даже когда они только начались (на 5-7 день с момента проявления симптомов ОРЗ).
Поражение легких при коронавирусе
В 2020 году была разработана эмпирическая шкала визуальной оценки легких, в которой КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 соответствуют стадии заболевания и, соответственно, степени поражения легких.
Врач изучает каждую долю легкого (всего 5) на посрезовых сканах в поперечной и фронтальных плоскостях и оценивает объем поражения каждой по пятибалльной шкале. Если признаки воспаления отсутствуют, рентгенолог присваивает значение 0 и так далее. Если воспалительные очаги и инфильтраты присутствуют в нескольких сегментах, такую пневмонию называют полисегментарной. При коронавирусе пациентам чаще всего диагностируют двустороннюю полисегментарную пневмонию. При своевременном обращении за медицинской помощью распространение инфекции в легких можно остановить.
Степени поражения легких при коронавирусе на КТ
В заключении КТ легких пациенты видят аббревиатуры: КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 Что они обозначают?
По данным исследования «Time Course of Lung Changes at Chest CT during Recovery from Coronavirus Disease 2019 (COVID-19)», опубликованного в июле 2020 года в международном журнале Radiology, максимальное поражение легких (пик пневмонии) у большинства пациентов наблюдается на 10 день заболевания. В выборку не вошли пациенты со специфическими осложнениями, такими как ОРДС, кардиогенный отек легкого, тромбоз, тяжелые последствия которых носят непредсказуемый характер.
Как коронавирус выглядит на КТ?
При коронавирусе на КТ отчетливо и ясно визуализируются инфильтраты в легких — участки, заполненные экссудатом (жидкостью, кровью, гноем), вследствие чего дыхание затруднено.
Особенно наглядно они представлены на 3D-реконструкции дыхательных путей. Такое изображение получается после компьютерной обработки сканов. Эти данные тоже записываются на диск, и пациент может посмотреть визуализацию его собственных легких.
По данным актуальных исследований, публикуемых в журнале Radiology, вирусная пневмония, вызванная COVID-19, чаще всего проявляется на КТ изображениях в виде двухсторонних затемнений по типу «матового стекла» и уплотнений легочной ткани, например, утолщения альвеолярных перегородок. На томограммах это, напротив, более светлые участки, поскольку они свидетельствуют о повышенной плотности легочной ткани, а она хуже пропускает рентгеновские лучи.
Наличие одиночного очага поражения по типу «матового стекла» в правой нижней доле легкого может быть интерпретировано как начальное, самое первое проявление вирусной пневмонии.
Отметим, что «матовые стекла» не являются специфическим признаком пневмонии при коронавирусе. Этот признак характерен для опухолей, кровоизлияний и других инфекций. По результатам КТ легких возможна лишь первичная дифференциальная диагностика пневмоний (бактериальной, вызванной пневмококком, грибками и др.). «Рисунок» этих заболеваний может лишь незначительно различаться. Чтобы врачи могли правильно поставить диагноз, пациенту следует пройти дополнительное обследование, например, сделать ПЦР. Лабораторная диагностика поможет выявить специфического возбудителя воспаления легких.
Когда заболевание переходит в более позднюю стадию, рисунок становится более специфическим. Коронавирусную пневмонию на КТ легких определяют по следующим признакам.
Матовое стекло при коронавирусе
«Матовые стекла» считаются основным признаком поражения легких при пневмонии. Так называют участки легочной ткани, в которых альвеолы заполнены жидкостью — это инфильтраты. Название отсылает непосредственно к визуализации этого признака при лучевой диагностике. Уплотнения по типу «матового стекла» напоминают беловатый налет, легочная ткань — светлая.
«Матовые стекла» при коронавирусе обычно локализуются с обеих сторон (двусторонняя пневмония) в нижних и боковых отделах, ближе к плевре либо сконцентрированы вокруг бронхов. При этом сохраняется видимость сосудов, бронхов и их стенок. По количеству и размерам инфильтратов определяют степень поражения легких.
Консолидация матовых стекол
Признак, который чаще всего наблюдается при среднетяжелом поражении легких. Матовых стекол уже достаточно много, и на некоторых участках можно наблюдать их объединение. Видимость воздушных просветов бронхов сохраняется, но сосуды и стенки бронхов в зоне уплотнения не видны.
Симптом булыжной мостовой
Симптом «булыжной мостовой» также называют «лоскутным одеялом». Легочная ткань на томограммах визуализируется в виде ячеек и приобретает сходство с брусчаткой. Такой рисунок наблюдается при утолщении межальвеолярных перегородок. Обширное воспаление затрагивает интерстиций, вследствие чего он уплотняется, нарушаются обменные процессы в тканях: в альвеолах накапливаются белки и липиды, сокращается воздушное пространство.
Симптом «булыжной мостовой» в сочетании с «матовыми стеклами» указывает на тяжелую, пиковую стадию пневмонии. Наблюдается на 10-12 день заболевания. При благоприятном разрешении проходит на 14-30 день.
Симптом воздушной бронхограммы
Воздушная бронхограмма — рентгенологический термин, который означает, что на фоне плотной и безвоздушной ткани легких с инфильтратами («матовых стекол» с консолидацией), сохраняется воздушное пространство в просвете бронхов. Этот отдел дыхательных путей полностью или частично визуализируются на КТ.
С одной стороны, воздушная бронхограмма говорит о проходимости проксимальных дыхательных путей, с другой — указывает на масштабную обструкцию легких, при которой практически отсутствует альвеолярный воздух.
Фиброз легких
Фиброз — это патологическое разрастание соединительной ткани, которое приводит к уменьшению размера альвеолярных пузырьков, то есть воздушного пространства. У некоторых пациентов организм таким образом реагирует на инфекционное воспаление или механическую травму. Фиброз легких напоминает рубцы и требует самостоятельного лечения. Последствия такого осложнения пневмонии могут быть необратимыми.
Симптом обратного гало
Симптом «обратного ободка» или «гало» представляет собой уплотнение легочной ткани вокруг очага воспаления. Свидетельствует о прогрессирующей пневмонии. На томограммах визуализируется светлым кольцом или ободком, опоясывающим «матовое стекло» в форме практически правильного круга или эллипса.
Симптом плеврального выпота
Плевральный выпот — это скопление жидкого экссудата в плевральной полости. Плевра представляет собой серозную оболочку, которая покрывает поверхность легких и внутреннюю часть грудной клетки. Патологическая жидкость скапливается в пространстве между легкими и грудной клеткой. В норме здесь содержится немного жидкости, около 3-5 мл, — она необходима для амортизации и уменьшения трения дыхательного органа о ребра. Дополнительная жидкость затрудняет дыхание и вызывает сдавление легких.
Важно! Интерпретировать результаты КТ легких может только врач-рентгенолог. Компьютерная томография показывает поражение легких при вирусной пневмонии. Чтобы достоверно определить тип инфекционного возбудителя воспаления легких, пациенту следует сделать ПЦР.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.