Мочевая кислота что нельзя пить и есть
Особенности питания при повышенном уровне мочевой кислоты
Особенности питания при повышенном уровне мочевой кислоты
За последние 10-15 лет мировая медицинская статистика стала фиксировать рост гиперурикемии (повышения уровня мочевой кислоты в крови) среди взрослого населения. Он вызван высоким потреблением пищи, богатой пуринами; увеличением распространенности артериальной гипертонии, ожирения, псориаза и злокачественных опухолей; а также приёмом некоторых лекарственных препаратов (мочегонные средства, аспирин, никотиновая кислота).
Показатель мочевой кислоты в крови ≥400 мкмоль/л у мужчин и ≥360 мкмоль/л у женщин является повышенным, а состояние пациента диагностируется как гиперурикемия. В России каждый пятый мужчина (20,5%) имеет повышенный уровень мочевой кислоты, среди женщин это состояние встречается реже – в 13,4% случаев. Риск развития гиперурикемии возрастает при употреблении алкоголя и наличии ожирении.
Гиперурикемия является фактором риска развития сердечно-сосудистых заболеваний, метаболического синдрома, нарушений липидного обмена, заболеваний почек и суставов, в том числе подагры. Однако повышение мочевой кислоты является полностью изменяемым состоянием! Развитию недуга способствует поступление пуринов с пищей, именно поэтому очень важно внести изменения в рацион: исключить потребление алкогольных напитков и продуктов, богатых пуринами. Рацион питания может включать следующие продукты:
Хлеб и хлебобулочные изделия: хлеб пшеничный, ржаной вчерашней выпечки, предпочтительно бездрожжевой. Ограничены изделия из сдобного и слоеного теста.
Фрукты, сладкие блюда: любые фрукты и ягоды (предпочтительнее цитрусовые, вишня), в качестве десерта можно иногда использовать смокву, мармелад, пастилу.
Бобовые: любые, кроме ферментированной сои, бобов мунг и черной чечевицы.
Грибы: свежие в отварном виде умеренно (кроме шиитаке).
Молочные продукты: молоко, кисломолочные напитки (до 2,5% жирности), творог (не более 5% жирности) и блюда из творога, сыр. Предпочтительны низкожировые продукты без добавленного сахара.
Мясо, птица: нежирные сорта 1-2 раза в неделю в отварном виде, птица употребляется без кожи.
Рыба: нежирные сорта в отварном или запеченном виде 1-2 раза в неделю. Жирные сорта (форель, скумбрия, сайра) не более 1 раза/неделю. В отварном виде или на пару.
Морепродукты: можно кальмары, осьминоги в отварном виде.
Яйца: в любой кулинарной обработке (количество зависит от наличия сопутствующих заболеваний).
Супы: овощные, молочные, фруктовые.
Соусы и пряности: соус, приготовленный на овощном отваре, томатный, сметанный, молочный соусы. Не рекомендуются соусы промышленного изготовления. Для придания пикантного вкуса целесообразно использовать сок лимона, ванилин, корицу, куркуму, розмарин и сумах.
Напитки: щелочные минеральные воды, сок, морс, компоты домашнего приготовления без сахара, чай некрепкий, чай с молоком, кофе.
Диета при повышенном содержании мочевой кислоты
Нефролитиаз, или почечнокаменная болезнь, — это распространенное урологическое заболевание, при котором происходит образование камней в почках. Причины нефролитиаза до конца не выяснены. Основное значение в развитии заболевания придают изменению коллоидно-минерального равновесия мочи, её рН, концентрации, состава.
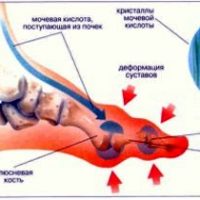
Образование в мочевыводящих путях мочекислых камней (уратов) происходит при сочетании повышенного содержания мочевой кислоты в крови с постоянной кислой реакцией мочи в мочевыводящих путях. В основе заболевания лежит, прежде всего, нарушение пуринового обмена. Из-за такого нарушения в организме возникает избыток конечного продукта обмена пуринов — мочевой кислоты. Поступление пуринов с пищей активно способствует развитию недуга. Именно поэтому очень важно соблюдать диетические рекомендации врача. При лечении, в первую очередь, врач рекомендует исключить из рациона все продукты, богатые пуриновой и мочевой кислотами — в основном, мясные и рыбные. Диета при уратном уролитиазе близка к диете при подагре, но в смягченном варианте.
Если возникает нарушение обмена не только мочевой, но и щавелевой кислоты, происходит образование камней смешанного типа — уратно-оксалатных. В этом случае также необходимо исключить из рациона продукты питания с высоким содержанием щавелевой кислоты и ограничить продукты, содержащие аскорбиновую кислоту.
Следует помнить, что наиболее оптимальную диету, как и медикаментозное лечение, может посоветовать только специалист, так как необходимо учитывать тип и химический состав камней в почках.
Рекомендации к питанию при уратных камнях в почках
Рекомендуется диета с исключением крепких мясных бульонов, копченостей с ограничением мяса, сыра, меда, алкогольных напитков. Допускаются следующие продукты:
Рекомендации к питанию при уратно-оксалатных камнях в почках
Необходимо избегать продуктов, вызывающих повышенное выделение оксалатов с мочой (какао, шоколад, шпинат, бобовые), ограничить потребление жиров, сахара, картофеля, помидоров.
Показаны щелочные воды курортов Трускавец, Железноводск.
Допускаются следующие продукты:
Помимо изменения режима питания необходимо увеличить количество потребляемой жидкости до 2,5—3 литров в день и принимать витамины группы В и магний.
Запрещаются даже однократные обильные приемы богатой пуринами мясной и рыбной пищи и алкогольных напитков.
Что можно и нельзя есть при подагре: меню и диета № 6
Автор: Evdokimenko · Опубликовано 27.11.2019 · Обновлено 20.03.2020
Вопрос, который интересует практически всех пациентов, болеющих подагрическим артритом: что можно и что нельзя есть при подагре?
На основе диеты № 6 я составил примерное меню для людей, болеющих подагрой или имеющих к ней склонность. Надеюсь, эта информация будет для вас полезной. 
Примечание доктора Евдокименко. Меню было мною слегка подправлено – я убрал из «классической» версии таблицы этой диеты некоторые несуразности, и сделал описание диеты более понятным. Итак:
Хлеб и мучные изделия
Хлеб пшеничный и ржаной при подагре можно есть без ограничений.
Но некоторые диетологи рекомендуют частично ограничить употребление изделий из сдобного теста.
Рекомендуются — вегетарианские супы с добавлением различных овощей и круп, опять же вегетарианские борщи и щи, окрошка, свекольник, молочные супы.
Желательно исключить из рациона или сильно ограничить: мясной и рыбный бульоны, и супы на их основе; грибные супы и навары, супы с щавелем или шпинатом.
Мясо, птица и яйца
Отварные говядину, кролика, курицу или индейку можно есть относительно спокойно, как минимум 1-3 раза в неделю. Но еще раз подчеркну – их лучше готовить в отварном виде. Из этого же отварного мяса можно также делать паровые котлеты.
Желательно исключить или сильно ограничить в своем рационе следующие мясные продукты: телятина, цыплята, баранина, свинина, почки, печень, мозги, колбасы, копчености, мясные консервы.
Яйца: в день можно есть одно яйцо, максимум 2 яйца любого приготовления
Нежирные сорта рыбы в отварном виде можно есть 1 — 2 раза в неделю.
Жирную, соленую или копченую рыбу, и рыбные консервы — всё это желательно сильно ограничить или вообще исключить из своего рациона.
Молоко и молочные продукты
Молоко натуральное и молочные блюда, кефир, простокваша, творог натуральный и в блюда, сыр не острый – без ограничений. Большинство диетологов считают, что при подагре они полезны.
Исключение – острые и соленые сыры, брынза; их при подагре нужно есть как можно реже.
Макаронные изделия, крупы и бобовые
Различные крупы любого приготовления, каши из них, и макаронные изделия – рекомендованы (в разумных количествах, конечно). Исключение – овсянка, она под вопросом.
Желательно исключить или сильно ограничить в своем рационе любые бобовые продукты: особенно сами бобы, фасоль и чечевицу, и блюда из них.
Овощи
Рекомендуются: картофель, свекла, морковь, кабачки, тыква, перец сладкий, баклажаны, белокочанная капуста любого приготовления, огурцы – только не соленые и не маринованные.
Помидоры – под вопросом. Некоторые диетологи призывают при подагре ограничить их потребление; другие утверждают, что помидоры при подагре даже полезны.
Примечание доктора Евдокименко.
Думаю, что пациенту, болеющему подагрой, в этом вопросе нужно ориентироваться на свое собственное состояние. Если ваш организм реагирует на прием помидоров спокойно, можете кушать их без особых ограничений. Но если помидоры вызывают у вас обострение и провоцируют приступы подагры, употребление помидоров нужно ограничить. Хочу заметить, что нечасто, но мне встречались люди, у которых помидоры провоцировали приступы подагры. За 20 лет практики у меня было 6 или 7 таких пациентов. Возможно, помимо подагры у них были еще какие-то другие специфические особенности в обмене веществ, и именно поэтому организм так странно реагировал на помидоры. Или помидоры были «нахимиченные».
Фрукты, ягоды, и сладости
Рекомендуются: любые фрукты и ягоды, как свежие, так и после тепловой обработки. Не противопоказаны также мед, варенье, сахар.
Под вопросом — инжир, малина, шоколад
Напитки
Считаются полезными: некрепкий чай, особенно с молоком; кофе некрепкий с молоком, фруктовые и овощные соки, отвар шиповника.
Желательно ограничить: какао, крепкий чай и крепкий кофе,
Вредны: алкогольные напитки, дрожжевые напитки.
Примечание доктора Евдокименко.
Пациенты часто спрашивают меня, какие алкогольные напитки при подагре «менее вредные» и «более вредные». По моим наблюдениям, сильнее всего провоцируют приступы подагры пиво, красное вино, виски и коньяки.
Водка, видимо, более «чистый» напиток — и действует (в малых дозах) не так сильно.
Но большие дозы алкоголя спровоцируют приступ независимо от того, что именно вы будете пить.
Закуски
Полезны – овощные салаты; можно есть: винегрет, неострый сыр.
Вредны: острые или соленые закуски, копчености, консервы, колбасы.
Соусы и пряности
Рекомендованы: соусы на овощном отваре, томатный, сметанный, молочный; ванилин, корица.
Вредны: соусы на мясном или рыбном бульонах, на грибном наваре, перец, горчица, хрен.
Полезны: сливочное и растительное масла.
Вредны: бараний, говяжий и свиной жир, кулинарные жиры.
Статья доктора Евдокименко© для книги «Артрит», опубликована в 2004 году.
Отредактирована в 2011г. Все права защищены.
Диета при повышенной мочевой кислоте (антипуриновая диета)
Сегодня рассмотрим, какой должна быть диета при повышенной мочевой кислоте — именно из-за повышенного содержания мочевой кислоты в организме, несвоевременного вывода её возникают всевозможные неприятности — от подагры до сахарного диабета II типа. Давайте разбираться.
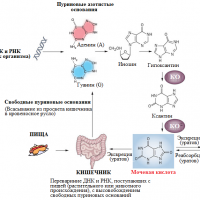
Мочевая (каменная) кислота образуется в печени и представляет собой микроскопические кристаллы солей натрия. Сама мочевая кислота не токсична, но попадая в кровь, она подвергается окислению и приобретает способность вывода ее из организма, за удаление продуктов ее распада отвечают почки.
Если в крови повышается уровень мочевой кислоты, то следует перейти на антипуриновое питание, которое эффективно влияет на пуриновый обмен, и может значительно снизить или нормализовать уровень мочевой кислоты в крови. Если остается повышение мочевой кислоты в крови даже при соблюдении антипуринового питания, то это показание обратиться к врачу и применить лекарственный препарат, нормализующий уровень мочевой кислоты в крови.
Часто повышение мочевой кислоты в крови сочетается с повышением холестерина и глюкозы, эти показатели нарушений обменных процессов в организме желательно определять одновременно.
Кроме продуктов питания, многие лекарственные препараты повышают мочевую кислоту. Необходимо читать аннотации к препаратам, и если указывается на необходимость проверять уровень мочевой кислоты на фоне применяемого препарата, то это следует делать.
Почему обязательна диета при повышенной мочевой кислоте
Пурины потребляются с пищей, они необходимы организму.
Являются частью хромосом в ядрах клеток.
Несут генетическую информацию.
При распаде пуринов образуется мочевая кислота.
Мочевая кислота выводится с мочой почками.
При употреблении пищи, богатой пуринами,
мочевая кислота может скапливаться, не успевать выводиться.
Переизбыток мочевой кислоты в крови затрудняет проникновение кислорода в клетки.
Соли откладываются в почках, суставах и других тканях.
Получается,
меньше кислорода — больше мочевой кислоты,
больше мочевой кислоты — меньше кислорода поступает в ткани.
Усталость, плохое настроение, упадок сил, боли в суставах —
всё это возможные симптомы переизбытка пуринов.
Значит, необходимо ограничить пурины во время приёма пищи.
Отсюда и название — антипуриновая диета.
Рекомендации при нарушения пуринового обмена
Принципы питания
Выбор продуктов питания
Диета при повышенной мочевой кислоте должна продолжаться не менее 1-2 месяцев с контролем анализа крови на мочевую кислоту.
Питание при подагре: меню + список продуктов
Лечение этого заболевания комплексное и важную часть составляет соблюдение диеты. Основная задача диеты при подагре заключается в снижении суточной энергетической ценности питания и уменьшение поступления в организм экзогенных пуринов.
Общие правила. Длительность диеты.
Общие правила питания при подагре:
Принимать пищу малыми порциями. Нельзя допускать переедания.
В ежедневном рационе должны быть горячие блюда, полужидкая пища, салаты из свежих овощей, сезонные фрукты.
Количество приемов пищи в сутки должно быть не более 4-х.
Полый отказ от алкоголя
Нельзя устраивать «разгрузочные» дни в виде головки
Диету необходимо соблюдать постоянно, малейшие погрешности в диете будут способствовать накоплению пуринов в организме и ухудшению функции суставов и почек.
Питание при обостренной подагре
Обострение подагры сопровождается рядом неприятных признаков:
В период обострения заболевания нужно перейти практически на вегетарианскую диету. Необходимо полностью исключить из рациона все мясные и рыбные блюла. Можно есть жидкие молочные каши, овощные супы, фрукты и ягоды. Соблюдать питьевой режим. В сутки надо выпивать около 1,5 литров воды. Можно пить щелочную минеральную воду.
Питание при хронической подагре
Вне обострения заболевания необходимо соблюдать питание с низким содержанием пуринов. Полезно включать в рацион блюда с большим количеством овощей. Можно есть фрукты и ягоды. Супы готовить можно только вегетарианские.
Обязателен прием жидкости натощак и между приемами пищи. Готовить пищу лучше методом варки и тушения. Мясо, птицу и рыбу обязательно предварительно отваривают, сливают первый бульон, так как в нем содержится большое количество пуринов. Мясные и рыбные блюда можно употреблять не более двух-трех раз в неделю.
Один раз в неделю проводят разгрузочные дни. Разгрузочные дни активизируют выведение продуктов обмена. В эти дни разрешается принимать один вид пищи. Это может быть нежирный кефир, творог, яблоки, арбуз. В разгрузочные дни нужно пить не менее двух с половиной литров воды, но только если нет противопоказаний со стороны мочевыделительной и сердечно-сосудистой системы.
Типы диет
При подагре назначают стол №6.
Подагра + избыточный вес – стол №6Е
Диета №6 предусматривает ограничение или исключение употребления продуктов, содержащих пурины, щавелевую кислоту и поваренную соль. Пищевой рацион обязательно включает ощелачивающие продукты – молоко, фрукты и овощи. Объем жидкости увеличивают, немного уменьшают прием жиров и белков.
Что можно есть при подагре? Список разрешенных продуктов.
Что нельзя есть при подагре? Список полностью или частично ограниченных продуктов.
Меню питания при подагре (Режим питания)
Рекомендуется преимущественно вегетарианские блюда, продукты с низкой калорийностью, различные каши, свежие и отварные овощи, фрукты. Обязательно пить воду в промежутках между приемами пищи и перед едой.
Рецепты диетических блюд при подагре
Примерное меню на день при подагре:
Завтрак: Гречневая каша сваренная на воде с добавлением молока. Сливочное масло. Чай с молоком
Второй завтрак: Свежие фрукты или ягоды
Обед: Вегетарианский борщ. Картофельное пюре с филе нежирной рыбы. Компот из ягод.
Полдник: Йогурт. Травяной чай. Зефир.
Ужин: Вареники с творогом или картофелем. Некрепкий чай.
Комментарии диетологов. Плюсы и минусы диеты.
Лечение подагры в санатории Горный обязательно включает диетическое питание. Пациенты получают рекомендации о том, как правильно питаться при подагре в домашних условиях, что помогает избежать обострений и осложнений.
«Правильный выбор санатория является значительным шагом на пути к сохранению и приумножению здоровья. «Горный» – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
Список литературы:
Желябина О.В., Елисеев М.С. Диета при подагре и гиперурикемии. Научно-практическая ревматология. 2017;55





