Модификация образа жизни что это
Эксперт назвал модификацию образа жизни основой профилактики и лечения атеросклероза
«Модификация образа жизни рассматривается как основа, в некоторых случаях — в сочетании с медикаментозной терапией, — сообщил Виктор Гуревич. — Важными критериями эффективности гиполипидемической терапии [2] являются достижение целевых значений липидов, предотвращение повторных сосудистых событий, оптимизация лечения артериальной гипертонии и диабета второго типа, повышение эффективности инвазивных видов лечения».
Основы немедикаментозной профилактики атеросклероза, по словам профессора, включают отказ от курения, низкожировую диету, дозированную физическую нагрузку, контроль веса.
«Отказ от курения снижает смертность даже больше, чем снижение холестерина или артериального давления. По этой причине данные действия в сочетании с медикаментозной терапией будут иметь значительный эффект. Курение повышает риск развития тромбозов, так как под действием курения изменяются параметры коагуляции (повышение вязкости крови, фибриногена, D-димера [3] и активируется агрегация тромбоцитов). Таким образом повышаются риски прогрессирования атеросклероза», — подчеркнул профессор Гуревич.
По мнению врача, медикам на каждом приеме необходимо давать совет курящим пациентам любым способом отказаться от курения. Важно прекратить курение всех видов табака, а также избегать пассивного курения, которое имеет множество негативных эффектов. Наиболее эффективен полный отказ от вредной привычки. Для тех пациентов, которые не мотивированы на отказ от курения можно рассмотреть сокращение количества выкуренных сигарет или же переход на продукты с пониженным риском, такие как электронные сигареты или системы нагревания табака.
Как рассказал Виктор Гуревич, в исследовании EURIKA STUDY было продемонстрировано, что у пациентов с факторами риска (дислипидемией, сахарным диабетом, курением) в течение пяти лет строгого соблюдения здорового образа жизни и при необходимости применения медикаментозной корригирующей терапии уровень сердечно-сосудистого риска сдвинулся в сторону здоровых людей без факторов риска. «Это говорит о том, что усилия, которые применяются для модификации образа жизни, не проходят бесследно и будут способствовать снижению сердечно-сосудистой заболеваемости и смертности», — заключил эксперт.
1. Атеросклероз — распространенное хроническое заболевание, при котором развивается поражение крупных кровеносных сосудов.
2. Гиполипидемическая терапия направлена на нормализацию нарушенной при гиперлипидемии функции эндотелия, одного из важных патогенетических звеньев развития атеросклероза.
3. D-димер — это белковая фракция, результат распада фибрина в процессе растворения кровяных сгустков (фибринолиза).
Материал партнера: PMI Science
Модификация образа жизни
Модификация образа жизни, направленная на снижение сердечно-сосудистого риска, подразумевает:
Отказ от курения
Многократное врачебное консультирование и последующее врачебное наблюдение — основа медицинской помощи для пациентов, желающих прекратить курение.
Профилактическое консультирование включает в себя:
Степень никотиновой зависимости можно определить при помощи теста Фагестрема.
Тест Фагестрема
| Вопрос | Ответ | Баллы |
|---|---|---|
| Как скоро после того, как Вы проснулись, Вы выкуриваете 1 сигарету? | в течение первых 5 мин | 3 |
| в течение 6–30 мин | 2 | |
| 30–60 мин | 1 | |
| более чем 60 мин | 0 | |
| Сложно ли для Вас воздержаться от курения в местах, где курение запрещено? | да | 1 |
| нет | 0 | |
| От какой сигареты Вы не можете легко отказаться? | первая утром | 1 |
| все остальные | 0 | |
| Сколько сигарет Вы выкуриваете в день? | 10 или меньше | 0 |
| 11–20 | 1 | |
| 21–30 | 2 | |
| 31 и более | 3 | |
| Вы курите более часто в первые часы утром, после того, как проснетесь, чем в течение последующего дня? | да | 1 |
| нет | 0 | |
| Курите ли Вы, если сильно больны и вынуждены находиться в кровати целый день? | да | 1 |
| нет | 0 |
Интерпретация результатов теста Фагестрема:
Оценка степени готовности пациента к отказу от курения
| Вопрос | Ответ | Баллы |
|---|---|---|
| Бросили бы Вы курить, если бы это было легко? | Определенно, нет | 0 |
| Вероятнее всего, нет | 1 | |
| Возможно, да | 2 | |
| Вероятнее всего, да | 3 | |
| Определенно, да | 4 | |
| Как сильно Вы хотите бросить курить? | Не хочу вообще | 0 |
| Слабое желание | 1 | |
| В средней степени | 2 | |
| Сильное желание | 3 | |
| Однозначно хочу бросить курить | 4 |
Интерпретация результатов теста:
Тест на выявление расстройств, связанных с употреблением алкоголя (вопросник AUDIT)
| Вопрос | Ответ | Баллы |
|---|---|---|
| Как часто Вы пьете напитки, содержащие алкоголь? | Никогда | 0 |
| Раз в месяц или реже | 1 | |
| 2–4 раза в неделю | 2 | |
| 3–4 раза в неделю | 3 | |
| 4 и более раза в неделю | 4 | |
| Сколько напитка, содержащего алкоголь, Вы употребляете обычно в день, когда пьете? Обозначьте количество стандартных доз (одна доза содержит 10 г чистого алкоголя (30–35 г водки). | 1 или 2 | 0 |
| 3 или 4 | 1 | |
| 5 или 6 | 2 | |
| 7 или 8 | 3 | |
| 10 и более | 4 | |
| Как часто Вы выпиваете 6 или более доз за один раз (одна доза содержит 10 г чистого алкоголя (30–35 г водки)? | Никогда | 0 |
| Менее раза в месяц | 1 | |
| Ежемесячно | 2 | |
| Еженедельно | 3 | |
| Ежедневно или почти | 4 | |
| Сколько раз за прошедший год Вы обнаружили, что не можете прекратить пить, если уже начали? | Никогда | 0 |
| Менее раза в месяц | 1 | |
| Ежемесячно | 2 | |
| Еженедельно | 3 | |
| Ежедневно или почти | 4 | |
| Сколько раз за прошедший год Вы не могли выполнить то, что обычно должны делать, из-за выпивки? | Никогда | 0 |
| Менее раза в месяц | 1 | |
| Ежемесячно | 2 | |
| Еженедельно | 3 | |
| Ежедневно или почти | 4 | |
| Сколько раз за прошедший год Вам нужно было выпить с утра, чтобы заставить себя делать что-то после крупной выпивки вчера? | Никогда | 0 |
| Менее раза в месяц | 1 | |
| Ежемесячно | 2 | |
| Еженедельно | 3 | |
| Ежедневно или почти | 4 | |
| Сколько раз за прошлый год Вы ощущали чувство вины или угрызения совести после выпивки? | Никогда | 0 |
| Менее раза в месяц | 1 | |
| Ежемесячно | 2 | |
| Еженедельно | 3 | |
| Ежедневно или почти | 4 | |
| Сколько раз за прошлый год Вы не могли вспомнить, что было вчера из-за того, что были пьяны? | Никогда | 0 |
| Менее раза в месяц | 1 | |
| Ежемесячно | 2 | |
| Еженедельно | 3 | |
| Ежедневно или почти | 4 | |
| Случались ли у Вас или у кого-то другого травмы из-за Вашего употребления спиртного? | Нет | 0 |
| Да, но не в прошлом году | 2 | |
| Да, в прошлом году | 4 | |
| Выражал ли кто-нибудь из Ваших родственников, или врач, или другие медработники озабоченность по поводу Вашей выпивки или предлагали ли Вам сократить потребление? | Нет | 0 |
| Да, но не в прошлом году | 2 | |
| Да, в прошлом году | 4 |
Интерпретация результатов теста AUDIT:
Рекомендации по питанию
Обобщенные рекомендации по питанию представлены ниже:
Профилактика заболеваний сердца и сосудов
Международные клинические исследования показывают, что ишемическая болезнь сердца (ИБС) является основной причиной смерти в большинстве стран мира. Эффективная первичная и вторичная профилактика заболеваний сердца помогает снизить смертность от ИБС практически на 50%.
Профилактика по группам риска
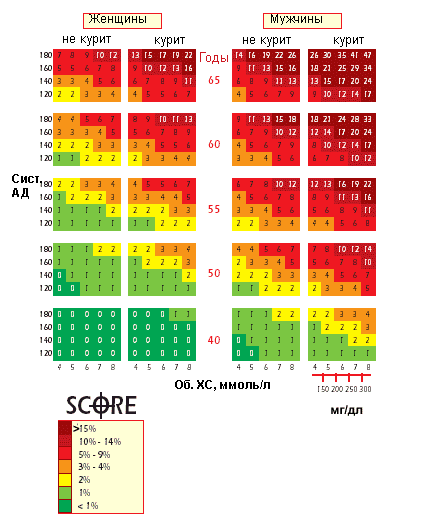
Более детально рассмотрим стратегию профилактических мероприятий в зависимости от степени риска заболеть сердечно-сосудистой патологией. Представляем европейскую шкалу, позволяющую определить индивидуальный риск:
Эта шкала учитывает пол, возраст, систолическое артериальное давление (верхний показатель тонометра), уровень общего холестерина и курение. Соответственно вашему уровню риска возникновения болезней сердца и сосудов, обратите внимание на следующие рекомендации:
Коррекция образа жизни
Основу первичной профилактики заболеваний сердца и сосудов составляет корректировка образа жизни, которая состоит из следующих моментов:
Диеты при заболеваниях сердца и сосудов
Кардиологическая и низкохолестериновая диеты играют определяющую роль в профилактике сердечно-сосудистых заболеваний. Например, общепринятая диета № 10 является классическим вариантом кардиологической диеты.
В ней предусмотрено ограничение потребления поваренной соли до 5-ти грамм, исключение азотистых экстрактивных веществ и пряностей. Такая диета предполагает много овощей, фруктов, ягод, каш, ржаного хлеба и т. д. Горячие блюда – преимущественно отварные и тушённые. Количество приёмов еды – до шести раз в сутки. Хотелось бы заметить, что вегетарианский рацион, без употребления мяса и рыбы, способствует снижению кровяного давления.
При низкохолестериновой диете следует отдавать предпочтение овощам, фруктам, салатам, мясу птицы, рыбе, крупам, хлебу грубого помолу, нежирному молоку, творогу, растительным маслам, фасоли, бобам, оливкам, маслинам. В то же время рекомендуется употреблять минимально или вообще отказаться от:
Чтобы снизить показатель холестерина, необходимо уменьшить потребление жиров, по меньшей мере, на 30%. Кроме того, из рациона следует исключить насыщенные жиры, но оставить ненасыщенные, растительного происхождения, которые приносят пользу организму.
Вторичная профилактика
В соответствии с клиническими рекомендациями, вторичная профилактика заболеваний сердца и сосудов показана пациентам, у которых уже диагностирована сердечно-сосудистая патология. Основная её цель — предупреждение развития рецидивов болезней (повторов), возникновения различного рода осложнений, повышения качества жизни и снижения уровня смертности.
Вторичная профилактика включает применение различных лекарственных препаратов (нестероидных противовоспалительных, бета-блокаторов). В зависимости от развития патологии могут быть показаны специальные кардиохирургические операции, такие как шунтирование коронарных артерий, ангиопластика и др.
Запущенные болезни десен могут спровоцировать депрессию и аутоиммунные заболевания
5 признаков того, что в вашем организме накапливаются токсические вещества
Исследование: С чувством одиночества можно справиться при помощи прогулок на природе
У тяжелобольных COVID-19 мышцы могут раздуваться на 60%
Почему превышение уровня витамина D опасно для жизни?
Ученые определили группу крови, при которой чаще всего развивается слабоумие
Эксперт назвал модификацию образа жизни основой профилактики и лечения атеросклероза
«Модификация образа жизни рассматривается как основа, в некоторых случаях — в сочетании с медикаментозной терапией, — сообщил Виктор Гуревич. — Важными критериями эффективности гиполипидемической терапии [2] являются достижение целевых значений липидов, предотвращение повторных сосудистых событий, оптимизация лечения артериальной гипертонии и диабета второго типа, повышение эффективности инвазивных видов лечения».
Основы немедикаментозной профилактики атеросклероза, по словам профессора, включают отказ от курения, низкожировую диету, дозированную физическую нагрузку, контроль веса.
«Отказ от курения снижает смертность даже больше, чем снижение холестерина или артериального давления. По этой причине данные действия в сочетании с медикаментозной терапией будут иметь значительный эффект. Курение повышает риск развития тромбозов, так как под действием курения изменяются параметры коагуляции (повышение вязкости крови, фибриногена, D-димера [3] и активируется агрегация тромбоцитов). Таким образом повышаются риски прогрессирования атеросклероза», — подчеркнул профессор Гуревич.
По мнению врача, медикам на каждом приеме необходимо давать совет курящим пациентам любым способом отказаться от курения. Важно прекратить курение всех видов табака, а также избегать пассивного курения, которое имеет множество негативных эффектов. Наиболее эффективен полный отказ от вредной привычки. Для тех пациентов, которые не мотивированы на отказ от курения можно рассмотреть сокращение количества выкуренных сигарет или же переход на продукты с пониженным риском, такие как электронные сигареты или системы нагревания табака.
Как рассказал Виктор Гуревич, в исследовании EURIKA STUDY было продемонстрировано, что у пациентов с факторами риска (дислипидемией, сахарным диабетом, курением) в течение пяти лет строгого соблюдения здорового образа жизни и при необходимости применения медикаментозной корригирующей терапии уровень сердечно-сосудистого риска сдвинулся в сторону здоровых людей без факторов риска. «Это говорит о том, что усилия, которые применяются для модификации образа жизни, не проходят бесследно и будут способствовать снижению сердечно-сосудистой заболеваемости и смертности», — заключил эксперт.
1. Атеросклероз — распространенное хроническое заболевание, при котором развивается поражение крупных кровеносных сосудов.
2. Гиполипидемическая терапия направлена на нормализацию нарушенной при гиперлипидемии функции эндотелия, одного из важных патогенетических звеньев развития атеросклероза.
3. D-димер — это белковая фракция, результат распада фибрина в процессе растворения кровяных сгустков (фибринолиза).
Материал партнера: PMI Science
Модификация образа жизни
5.1. Изменение образа жизни
Надлежащие изменения образа жизни — краеугольный камень профилактики АГ. Они важны и для ее лечения, хотя изменения в образе жизни никогда не должны становиться поводом для откладывания медикаментозной терапии у больных из категории высокого риска. Клинические исследования показывают, что направленные на снижение АД изменения в образе жизни по эффективности могут равняться лекарственной монотерапии [337], хотя их основным недостатком является снижение приверженности к ним со временем, для преодоления чего требуются специальные усилия. Адекватные изменения образа жизни могут безопасно и эффективно отсрочить или предотвратить развитие АГ у лиц, не страдающих гипертонией, отсрочить или устранить необходимость фармакотерапии у больных АГ 1 степени и внести вклад в снижение АД у больных АГ, уже получающих антигипертензивные препараты, позволяя уменьшить их число и дозы [338]. Помимо гипотензивного эффекта, изменения в образе жизни помогают контролировать другие сердечно-сосудистые факторы риска и патологические состояния [50].
К рекомендованным изменениям образа жизни с доказанным снижающим действием на АД относятся: (I) ограничение соли, (II) не более чем умеренное употребление алкоголя, (III) большое потребление овощей и фруктов, низкожировая и другие виды диеты, (IV) снижение и удержание массы тела и (V) регулярные физические нагрузки [339]. Кроме того, абсолютно обязательной является настоятельная рекомендация отказа от курения для уменьшения сердечно-сосудистого риска, а также в связи с тем, что табакокурение обладает острым прессорным эффектом, который может повышать амбулаторное дневное АД [340–342].
5.1.1. Ограничение потребления соли
Существуют доказательства причинно-следственной связи между потреблением соли и АД, а также того, что избыточное потребление соли может играть роль в развитии резистентной АГ. Механизмы, связывающие потребление соли с повышением АД, заключаются в увеличении внеклеточного объема жидкости и периферического сосудистого сопротивления, отчасти из-за симпатической активации [343]. Стандартное потребление соли во многих странах составляет от 9 до 12 г/сутки. Его уменьшение примерно до 5 г/сутки ведет к весьма скромному снижению САД (1–2 мм рт.ст.) у лиц с нормальным АД и дает несколько более выраженный эффект (4–5 мм рт.ст.) у больных АГ [339, 344, 345]. По этой причине населению в целом рекомендуется потребление соли в количестве 5–6 г в сутки. Влияние ограничения натрия более выражено у лиц негроидной расы, в пожилом и старческом возрасте, у пациентов с диабетом, метаболическим синдромом или ХБП. Ограничение соли может привести к уменьшению числа принимаемых антигипертензивных препаратов и их доз [345, 346].
Влияние снижения потребления соли с пищей на сердечно-сосудистые события остается неясным [347–350]. Длительное динамическое наблюдение в рамках исследования по профилактике гипертонии (TOHP) показало, что меньшее потребление соли ассоциировано с меньшим риском сердечно-сосудистых событий [351]. В целом, нет никаких доказательств, что снижение потребления соли с высокого до умеренного может причинить какой-либо вред [352].
Добиться достаточного ограничения соли конкретным пациентом совсем нелегко. Следует рекомендовать воздерживаться от подсаливания пищи и употребления соленостей. Уменьшение потребления соли на уровне популяции остается одним из приоритетов здравоохранения, однако требует совместных усилий пищевой промышленности, правительств и общественности в целом, так как 80% потребления соли приходится на так называемую «скрытую соль». Согласно проведенным расчётам, уменьшение добавления соли в процессе производства хлеба, мясопродуктов и сыра, маргарина и крупяных изделий приведет к увеличению числа лет с поправкой на качество (QALY) [353].
5.1.2. Умеренное потребление алкоголя
Связь между употреблением алкоголя, уровнями АД и распространенностью АГ линейная. Регулярный прием алкоголя повышение АД у больных АГ, получающих терапию [354]. В то время как умеренное потребление может быть безвредным, переход от умеренного к избыточному приему алкогольных напитков сопровождается повышением как АД, так и риска инсульта. В исследовании по профилактике и лечению гипертонии (PATHS) изучали, как уменьшение потребления алкоголя влияет на АД. В группе, снизившей потребление алкоголя, к концу 6 месяцев снижение АД было на 1,2/0,7 мм рт.ст. больше, чем в контрольной группе [355]. Ни одно из исследований не было специально спланировано для оценки эффекта уменьшения потребления алкоголя на сердечно-сосудистые конечные точки. Мужчинам с АГ, употребляющим алкоголь, следует рекомендовать ограничить его прием до 20–30 г в сутки (по этанолу), а женщинам с АГ — до 10–20 г в сутки. Суммарное потребление алкоголя в неделю не должно превышать 140 г у мужчин и 80 г у женщин.
5.1.3. Другие изменения питания
Больным АГ следует рекомендовать употребление овощей, молочных продуктов с низким содержанием жиров, пищевых и растворимых волокон (клетчатки), круп и цельных злаков, а также белков растительного происхождения из источников, бедных насыщенными жирами и холестерином. Рекомендуются также свежие фрукты, хотя пациентам с избыточной массой тела эту рекомендацию надо давать с осторожностью, так как иногда фрукты содержат много углеводов, что может способствовать прибавке массы тела [339, 356]. В последние годы особый интерес привлекает средиземноморская диета. В ряде исследований и мета-анализов был сделан вывод о положительном влиянии средиземноморской диеты на сердечно-сосудистую систему [357, 358]. Больным АГ следует рекомендовать употребление рыбы не реже двух раз в неделю и 300–400 г в сутки овощей и фруктов. Показано, что соевое молоко способствует снижению АД, по сравнению с пастеризованным коровьим молоком [359]. Коррекции питания должны сопутствовать другие изменения образа жизни. У больных с повышенным АГ применение диетических подходов к коррекции гипертонии (исследование DASH) в комбинации с физической нагрузкой сопровождалось более выраженным снижением АД и уменьшением ГЛЖ, чем только диета DASH [360]. Что касается употребления кофе, то недавний систематический обзор показал, что качество большинства проведенных исследований (10 РКИ и 5 когортных) недостаточно высоко, чтобы на их основании можно было разрешать или запрещать кофе применительно к АГ [361].
5.1.4. Снижение массы тела
АГ тесно связана с избыточной массой тела [362], а снижение массы тела сопровождается снижением АД. В мета-анализе среднее снижение САД и ДАД при среднем снижении массы тела на 5,1 кг составило, соответственно, 4,4 и 3,6 мм рт.ст. [363]. Снижение массы тела рекомендуется больным АГ с избыточной массой тела и ожирением в целях контроля факторов риска, однако для многих пациентов вполне разумной целью может быть просто стабилизация веса. Данные обсервационных исследований указывают на ухудшение прогноза после снижения массы тела у больных с уже имеющимися клинически манифестными сердечно-сосудистыми заболеваниями. Это же, по-видимому, верно для больных пожилого и старческого возраста. Для профилактики развития АГ лицам с нормальным АД и для снижения АД больным АГ рекомендуется поддержание «здоровых показателей» массы тела (ИМТ около 25 кг/м 2 ) и окружности талии ( 2 [364], в то время как в более позднем мета-анализе наименьшая смертность была констатирована у лиц с избыточной массой тела [365]. Снижение массы тела также улучшает эффективность антигипертензивной медикаментозной терапии и профиль сердечно-сосудистых факторов риска. Для снижения массы тела следует использовать мультидисциплинарный подход, включающий диетические рекомендации и регулярные физические нагрузки. Программы снижения массы тела не слишком успешны, и их влияние на АД, возможно, переоценивается. Кроме того, краткосрочные результаты часто не удается сохранять в течение длительного времени. В систематическом обзоре исследований у больных диабетом [366] среднее снижение массы тела через 1–5 лет составило 1,7 кг. У пациентов с предиабетом сочетание диеты и физической активности приводило к дополнительному снижению массы тела на 2,8 кг через 1 год и еще на 2,6 кг через 2 года. Хотя эти результаты нельзя назвать впечатляющими, они оказались достаточными для предотвращения трансформации предиабета в диабет [367]. По данным исследования мероприятий по поддержанию здоровья при диабете (AHEAD), при уже развившемся сахарном диабете 2 типа преднамеренное снижение массы тела не уменьшало частоту сердечно-сосудистых событий, поэтому общий контроль факторов риска, вероятно, более значим, чем само по себе снижение массы тела. Снижению массы тела могут способствовать препараты для лечения ожирения, такие как орлистат, и, в большей степени, — бариатрическая хирургия, которая снижает сердечно-сосудистый риск у больных с тяжелым (морбидным) ожирением [368]. Более подробную информацию можно получить в последнем документе, разработанном ESH и Европейской ассоциацией по изучению ожирения [368].
5.1.5. Регулярные физические нагрузки
Эпидемиологические исследования позволяют предполагать, что регулярные аэробные физические нагрузки могут быть полезными как для профилактики и лечения АГ, так и для снижения сердечно-сосудистого риска и смертности. Мета-анализ рандомизированных контролируемых исследований показал, что аэробные нагрузки на выносливость снижают САД и ДАД в покое на 3,0/2,4 мм рт.ст. в общей популяции и даже на 6,9/4,9 мм рт.ст. у больных АГ [369]. В когортных исследованиях было показано, что даже менее интенсивная и продолжительная, но регулярная физическая активность сопровождается снижением смертности примерно на 20% [370, 371], тот же эффект присущ и количественно измеренному состоянию физической тренированности [372]. Больным АГ следует рекомендовать умеренные аэробные нагрузки (ходьба, бег трусцой, езда на велосипеде, плавание) продолжительностью не менее 30 минут в течение 5–7 дней в неделю [373]. Показано, что аэробные интервальные тренировки также снижают АД [374]. Недавно вышли обзоры по влиянию на АД других видов физической активности, например, изометрической силовой тренировки (развитие мышечной силы без движений) и динамической силовой тренировки (развитие силы в процессе движения) [375, 376]. Динамическим силовым тренировкам сопутствовало выраженное снижение АД, а также улучшение других показателей обмена веществ, поэтому можно рекомендовать выполнение силовых нагрузок 2–3 раза в неделю. Изометрическая силовая нагрузка не рекомендуется, так как исследований на эту тему очень мало.
5.1.6. Отказ от курения
Курение — один из главных факторов риска сердечно-сосудистых заболеваний атеросклеротической этиологии. Хотя в большинстве европейских стран распространенность курения падает (там, где эффективно действует закон о запрете курения), во многих регионах и возрастных группах курение все еще широко практикуется, главным образом, из-за неодинакового отношения к отказу от курения в связи с разным уровнем образования [377]. Существуют также данные о неблагоприятном влиянии пассивного курения на здоровье [378]. Курение вызывает острое повышение АД и увеличение частоты сердечных сокращений, которые сохраняются более 15 минут после выкуривания одной сигареты [340] и являются следствием стимуляции симпатической нервной системы на центральном уровне и на уровне нервных окончаний [379]. Параллельно при курении изменяются концентрации катехоламинов в плазме и АД, а также нарушается барорефлекс [379–381]. Исследования с применением СМАД показали, что как у лиц с нормальным АД, так и у нелеченых больных АГ дневное АД оказывается более высоким, чем у некурящих [341, 342, 382]. Хроническое влияние курения на офисное АД не описано [383], и отказ от курения эти показатели не снижает. Помимо влияния на АД, курение является мощным сердечно-сосудистым фактором риска, и отказ от курения, вероятно, — единственное эффективное мероприятие по коррекции образа жизни, служащее профилактике сердечно-сосудистых заболеваний, включая инсульт, инфаркт миокарда и поражение периферических артерий [384–386]. По той причине при каждом контакте с пациентом следует оценивать статус курения и давать больным АГ рекомендации по отказу от него.
Программы по прекращению курения через 1 год оказываются эффективными всего в 20–30%, даже среди мотивированных пациентов [387]. При необходимости следует рекомендовать препараты, облегчающие отказ от курения, например, заместительную терапию никотином, а также бупропион и варенициклин. Мета-анализ 36 исследований, в которых сравнивались отдаленные показатели отказа от курения при приеме бупропиона в сравнении с плацебо, показали повышение вероятности успеха в 1,69 раза (1,53–1,85) [388]. В то же время, доказательств дополнительного эффекта бупропиона при его добавлении к заместительной терапии никотином недостаточно [389]. Частичный агонист никотиновых рецепторов варенициклин продемонстрировал небольшой дополнительный эффект, в сравнении с заместительной терапией никотином и приемом бупропиона [388]. Однако недавно Управление по контролю над пищевыми продуктами и лекарственными средствами (FDA) США выпустило предупреждение касательно профиля безопасности варенициклина ( http://www.fda.gov/Drugs/DrugSafety/ucm330367.htm ). Хотя в клинических исследованиях была показана эффективность этих препаратов, они применяются не очень широко из-за побочных эффектов, противопоказаний, низкой приемлемости со стороны больных, высокой стоимости и, во многих странах, отсутствием страхового возмещения.
Предотвращение возврата к курению — краеугольный камень в борьбе с никотиновой зависимостью, однако эта область изучена недостаточно, а существующие данные разочаровывают [388]. Данных в поддержку какого-либо конкретного поведенческого вмешательства крайне мало. Определенных положительных результатов можно ожидать от применения методик, которые фокусируются на выявлении и совладении с ситуациями соблазна закурить, а также от методик, способствующих изменению поведения пациентов, например, мотивирующего интервью. Длительная терапия варенициклином может предотвратить возврат к курению, однако исследования по длительной заместительной терапии никотинсодержащими препаратами не проводились [390].
5.1.7. Краткий обзор рекомендаций по внедрению изменения в образе жизни
Перечисленные далее мероприятия по изменению образа жизни рекомендуются всем больных АГ для снижения АД и/или числа сердечно-сосудистых факторов риска.