Мокрая экзема чем лечить
Мокнущая экзема
Фирсакова
Светлана Сергеевна
Врач-дерматовенеролог,
клиника Melanoma Unit Moscow
Мокнущая (дисгидротическая) экзема – разновидность хронического кожного заболевания, основным проявлением которого являются плотные пузырьки, заполненные прозрачной жидкостью.
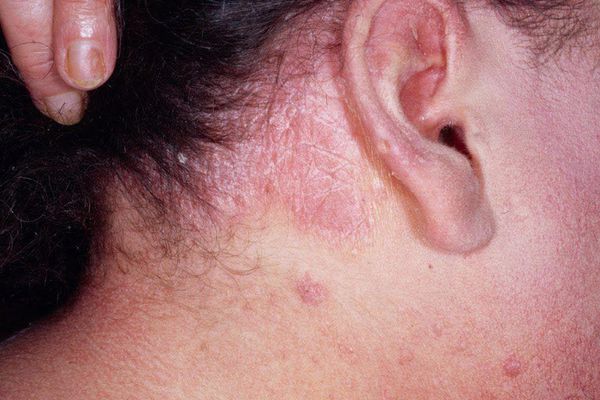
В основном мокнущая (дисгидротическая) экзема обнаруживается на руках (ладонях) и ногах (ступнях), но в некоторых случаях сыпь может образоваться на внутренних частях коленей и локтей, на груди и голове.
Экзема незаразна, но она тяжело поддается лечению и часто рецидивирует.
Мнение эксперта
— Несмотря на непривлекательный внешний вид в острый период мокнущей экземы, данное заболевания не является заразным и не опасно для окружающих людей.
Фирсакова Светлана Сергеевна, врач-дерматовенеролог,
клиника Melanoma Unit Moscow
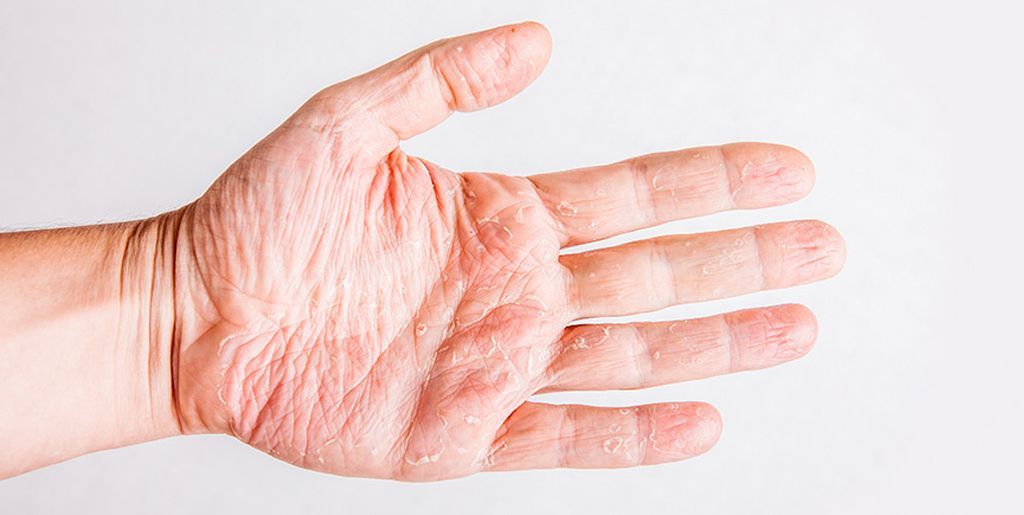
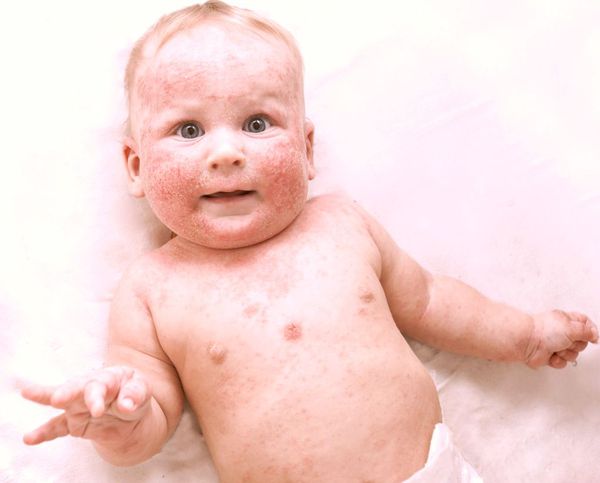
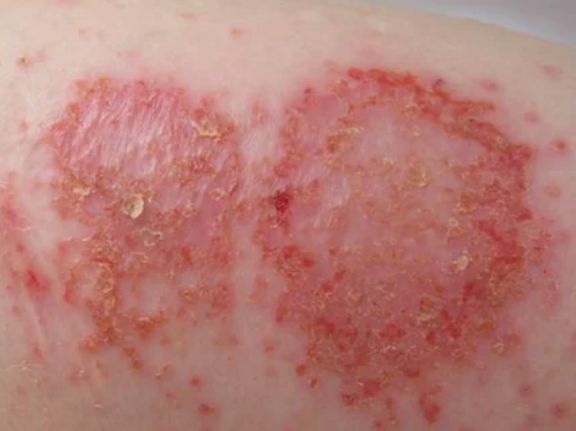
Мокнущая экзема на фото
Фото 1.
Мокнущая экзема на руках
Фото 2.
Мокнущая экзема на руках
Причины мокнущей экземы
Точная причины экземы неизвестна, однако на развитие заболевания влияет генетическая предрасположенность, наличие предрасполагающих сдвигов в функционировании иммунной системы, аллергическая предрасположенность, функциональные изменения нервной, эндокринной и пищеварительной системы.
Провоцирующими факторами могут служить:
Патология может поражать людей разного возраста, не являются исключением и дети.
Симптомы мокнущей экземы
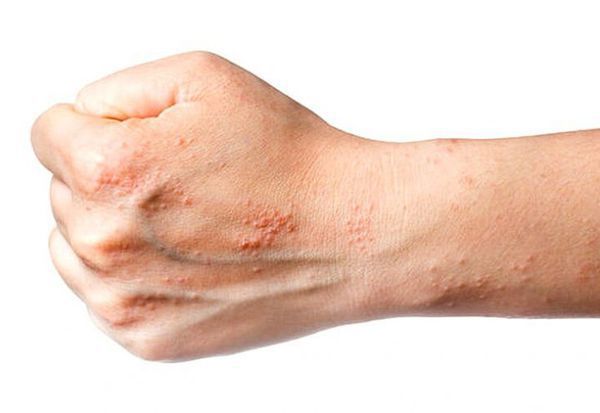
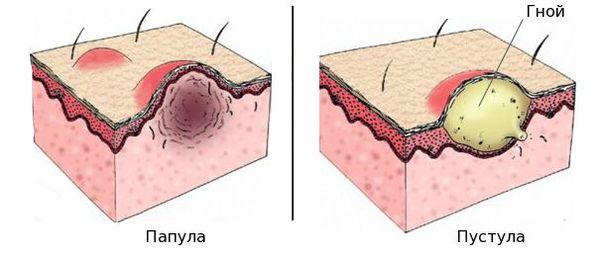
На фото мокнущей (дисгидротической) экземы хорошо заметны признаки заболевании. Характерный симптом мокнущей (дисгидротической) экземы – одновременное присутствие сыпи, находящейся на различных стадиях развития. Вначале на коже появляются красные отечные пятна, позже на их поверхности формируются папулы с гнойным содержимым и везикулы, заполненные серозным экссудатом. В результате расчесывания либо самостоятельно пузырьки вскрываются, образуя мокнущие участки, на которых экссудат располагается точечно, напоминая капли росы. Со временем жидкость присыхает, формируя отшелушивающуюся корочку.
Болезнь сопровождается очень сильным зудом, который становится причиной бессонницы, раздражительности и нервозности, а иногда даже приводит к обратимым психическим расстройствам.
Когда болезнь переходит в хроническую форму, кожа окрашивается в синюшно-красноватый цвет, утолщается. Нередко застойные пятна на месте наиболее выраженных высыпаний и шелушение не исчезают даже в период ремиссии.
Дерматолог может поставить диагноз на основании внешнего осмотра. Чтобы определить причину проблемы, проводят иммунологические, аллергические и скарифицированные пробы.
Лечение мокнущей экземы
Чем лечить мокнущую экзему? Чтобы справиться с болезнью, понадобится комплексное лечение, которое включает как медикаментозные, так и терапевтические методики.
Медикаментозное лечение предполагает использование как системных, так и местных препаратов.
Обычно врач назначает:
Кроме симптоматических препаратов, понадобятся и общие средства, направленные на устранение причины болезни.
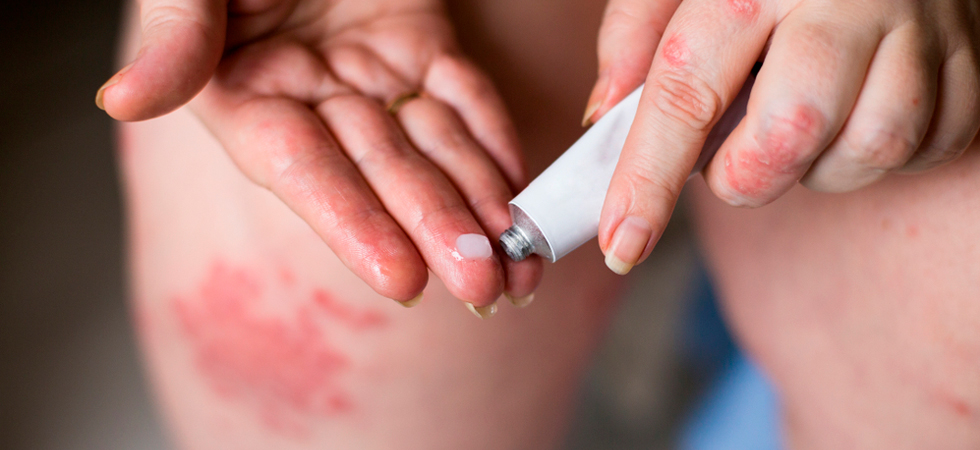
Основное внимание уделяется местному лечению мокнущей экземы. В периоды обострения рекомендованы гормональные препараты и традиционные подсушивающие средства на основе нафталана и дегтя, холодные компрессы из отвара ромашки или коры дуба Подсушивающие средства назначаются на небольшой промежуток времени, пока не исчезнут все пузырьки.
Гормональные препараты оказывают быстрый и действенный результат, но могут вызвать привыкание при длительном использовании и другие нежелательные эффекты, в том числе истончение кожи. Обычно их используют не более 2-3 недель.
После снятия острой симптоматики понадобятся негормональные мази, оказывающие восстанавливающее и отшелушивающее действие, способные продлить ремиссию.
Также в этот период можно проводить физиотерапевтические процедуры:
Кроме приема лекарств и применения мазей, необходимо изменить образ жизни: устранить вредные привычки, почаще гулять на свежем воздухе и придерживаться диеты. Придется отказаться от копченостей, жирных, соленых и острых блюд, макаронных изделий, яиц, морепродуктов, цитрусовых (а также фруктов, окрашенных в красный цвет), клубники, малины, шоколада, меда, кофе, чая, сладких газированных напитков, ограничить потребление картофеля. В то же время нужно обеспечить организму полноценное питание, предоставить ему все необходимые витамины и минеральные элементы.
Не стоит ждать полного выздоровления, так как этот процесс хронический. Но если в точности соблюдать рекомендации врача, то удастся добиться стойкой ремиссии и избежать обострений.
Паста цинко-нафталановая Лостерин при мокнущей (дисгидротической) экземе
Одним из эффективных средств в лечении острой стадии мокнущей (дисгидротической) экземы является цинко-нафталановая паста Лостерин. Она обладает подсушивающим и адсорбирующим действием, снимает зуд, уменьшает воспалительный компонент и предотвращает развитие вторичной инфекции.
В состав пасты Лостерин входят обессмоленный нафталан (3%) и оксид цинка (25%). Паста не содержит гормонов, не вызывает синдрома отмены и других нежелательных осложнений. Поэтому она может использоваться ежедневно (обычно от 3 до 10 дней)
Лечение мокнущей экземы на руках
Ничем не отличается от общих принципов терапии лечение мокнущей (дисгидротической) экземы на руках: используются медикаментозные средства и физиотерапевтические процедуры, системные и местные препараты.
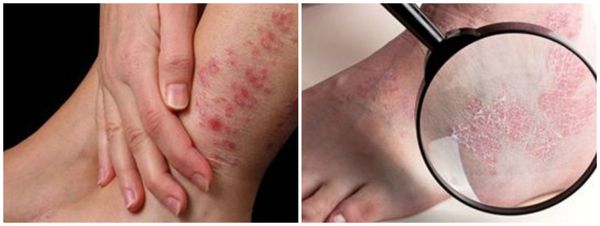
Лечение мокнущей (дисгидротической) экземы на ногах
Как лечить мокнущую (дисгидротической) экзему на ногах? Из-за того, что к высыпаниям на нижних конечностях нередко присоединяются бактериальные и грибковые инфекции, то обычно используют препараты с дополнительным антисептическим действием.
Профилактика мокнущей (дисгидротической) экземы
Чтобы предотвратить рецидивы, рекомендуется:
Особенно важное значение имеет поддержание гигиены тела. Но не стоит пользоваться гигиеническими средствами, содержащими щелочи и химические отдушки, так как они могут спровоцировать обострение. Лучше всего приобрести гипоаллергенные средства серии Лостерин (шампунь, гель для душа и крем-мыло). Они не раздражают кожу и рекомендованы для ежедневного применения.
Лечение мокнущей экземы
Экзема – хроническое кожное заболевание, которое сопровождается появлением на коже высыпаний в виде везикул. Это мелкие пузырьки, заполненные серозной жидкостью. Именно так протекает мокнущая экзема. При сухой форме наблюдается повышенная сухость рук, шелушение и трещинки. Лечение мокнущей экземы имеет другие принципы, поскольку симптомы отличаются от тех, что наблюдаются при сухом типе.
Причины мокнущей экземы
В большинстве случаев развитие экземы провоцируют иммунологические нарушения и снижение иммунитета, которое за ними следуют. Определяющее значение в формировании заболевания имеет общее состояние здоровья. Хронические стрессы, инфекции, контакты с аллергенами и нарушения в работе органов негативно влияют на иммунитет и становятся отправной точкой для дерматозов.
Отсюда можно выделить основные причины мокрой экземы:
Симптомы и особенности протекания
Симптомы и лечение мокнущей экземы взаимосвязаны, поскольку терапия подбирается с учетом проявлений заболевания. Оно начинается с покраснений кожных покровов. В дальнейшем воспаленные участки отекают и покрываются зудящими пузырьками – везикулами. Зуд может быть настолько сильным, что вызовет бессонницу и даже нервные срывы.
Мокрая экзема на голове или других участках тела очень быстро распространяется. Везикулы лопаются, выделяя серозный экссудат. Он и становится причиной образования на коже мокнущих участков. Со временем они подсыхают и покрываются сероватыми грубыми корочками. Когда очаги поражения подживают, на их месте остаются пигментированные участки. По цвету они темнее, чем здоровая кожа.
Особенность лечения мокнущей экземы у человека заключается в том, что при такой форме заболевания на коже одновременно присутствуют симптомы разных стадий:
Заболевание со временем принимает хроническую форму. Экзема может длиться годами, периодически обостряясь и затихая. С каждым разом рецидивы становятся все тяжелее, а в запущенных случаях присоединяются вторичные инфекции.
Виды и стадии заболевания
Вне зависимости от локализации мокнущая экзема проходит несколько стадий развития:
Эффективная схема лечения мокрой экземы для достижения ремиссии
Прежде чем лечить мокнущую экзему, пациенту назначают комплексное обследование, хотя опытными специалистами «ПсорМак» заболевание диагностируется достаточно быстро уже по внешним признакам. С пораженной области берут соскоб для обнаружения грибка или бактерий, которые могут быть причиной патологии.
Лечение мокрой экземы предполагает местное воздействие непосредственно на очаги воспалений. Параллельно осуществляется комплексный и адекватный уход за поврежденной кожей, а также профилактика присоединения вторичных инфекций. В клинике «ПсорМак» уже более 25 лет практикуется авторская схема лечения, включающая:
Лечение мокнущей экземы на руках или других частях тела проводится не только в период обострения. Во время ремиссии для профилактики рецидивов врачом назначается диета и даются рекомендации относительно образа жизни. Отсюда легко понять, что помощь дерматолога требуется и во время обострения, и в период ремиссии.
В клинике «ПсорМак» вы можете наблюдаться у лучших специалистов, имеющих большой опыт работы и проходивших стажировку за рубежом. Понимая, что в лечении наиболее важны результаты, мы приводим их в соответствующем разделе. Наша авторская программа терапии помогла уже сотням пациентов, в чем вы легко можете убедиться уже после первого приема.
Мокрая экзема: лечение
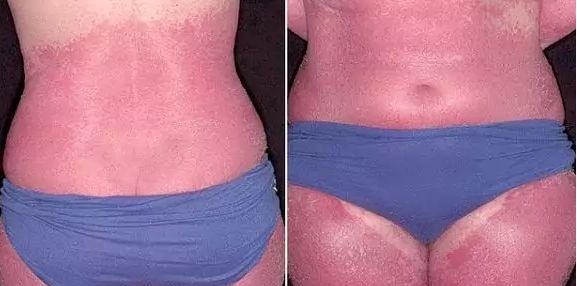
Мокрая экзема лечение — комплекс лечебно-терапевтических, медикаментозных мероприятий и процедур, которые проводятся с целью устранения возбудителей и патологических проявлений экзематозных воспалений. Мокрая (мокнущая) экзема — это хроническое поражение кожного покрова, характеризующееся переменным чередованием ремиссии и обострения болезни. Экзема проявляется образованием на пораженной коже покраснения, отечности и высыпаний (серозных везикул и папул), которые после вскрытия превращаются в мокнущие точечные эрозии.
Клинические проявления заболевания настолько специфичны, что позволяют диагностировать мокнущую экзему без проведения вспомогательных общеклинических исследований. К причинам развития мокнущей экземы относят гипертиреоз, нервное перенапряжение, патологии органов ЖКТ, наследственную предрасположенность, сахарный диабет, течение хронических инфекций в организме и т.д. Отсутствие квалифицированной и своевременной терапии может привести к появлению тяжелых осложнений, поэтому при возникновении первых признаков экзематозных воспалений следует обратиться за помощью к опытному врачу для назначения лечения.
Особенности терапии мокрой хронической экземы
Как и любую болезнь, мокнущую экзему проще предотвратить, нежели лечить. В целях профилактики следует аккуратно увлажнять, очищать и смягчать кожу, а также защищать эпидермис от воздействия потенциальных возбудителей заболевания. В обиходе рекомендуется исключить или ограничить использование агрессивных химических веществ — стиральных порошков, моющих и чистящих средств, ароматизированного мыла и т.д. Также следует скорректировать способ жизни, придерживаться гипоаллергенной диеты и соблюдать режим дня.
Для успешного лечения экземы современная фармакология имеет достаточное количество лекарственных препаратов наружной и внутренней терапии. Лечение экзематозной болезни может осуществляться с помощью следующих фармакологических средств:
Если экзема сопровождается только покраснением кожного покрова и появлением невскрывающихся волдырей, то заболевание можно вылечить с помощью пудры, болтушек, индифферентных паст и других препаратов наружного использования.
Терапия мокнущей экземы требует комплексного подхода, который заключается в нейтрализации внешних раздражителей, обследовании эндокринной системы на наличие гормональных расстройств, а также организации грамотного лечения различных хронических патологий. Борьба с экзематозным воспалением начинается с проведения гипосенсибилизирующей терапии посредством внутримышечного введения хлорида кальция, тиосульфата натрия или других схожих лекарственных препаратов. Также терапия мокнущей экземы не обходится без назначения седативных (успокоительных) и антигистаминных препаратов (димедрол, перитол, супрастин, диазолин).
В тяжелых ситуациях пациенту показан прием кортикостероидов. Их применение должно быть кратковременным, поскольку длительное использование препаратов может привести к привыканию. С помощью мочегонных препаратов (диуретиков) проводится очищение организма от токсинов и шлаков. Также терапия экзематозной болезни подразумевает прием иммунокорректоров, позволяющих повысить защитные функции организма (витамины группы В, тималин, пентоксил).
Местное лечение осуществляется с помощью специальных примочек, которые изготавливаются с применением нитрата серебра, борной кислоты, резорцина, димексида и прочих препаратов. Для смягчения кожного покрова используются салициловая и борная мазь, крем лоринден С, примочки с перманганатом калия.
После купирования воспалительного процесса, пациенту может назначаться курс физиотерапевтического воздействия, включающий проведение таких лечебных процедур, как фототерапия, криотерапия и озонотерапия. Подобные мероприятия позволяют ускорить заживление кожного покрова, улучшить кровообращение в клетках и восстановить обменные процессы в тканях.
Медикаментозное лечение при мокнущей экземе
Экзема с помощью медикаментов лечится посредством системного и местного воздействия. Прием системных лекарственных препаратов осуществляется с целью терапевтического воздействия в следующих направлениях:
Наружная терапия экзематозной болезни осуществляется с целью устранения патологических проявлений заболевания, восстановления регенеративных процессов в тканях и борьбы с болезнетворными микроорганизмами.
Дезинтоксикационная и десенсибилизирующая терапия при экземе
Часто в целях десенсибилизации используются препараты кальция, среди которых наиболее распространенными считаются кальция хлорид и кальция глюконат. Назначать струйное введение кальция хлорида не рекомендуется. 5-10 мл препарата разводится в 100-200 мл физраствора и вводится внутривенно с помощью системы (капельно). Также не рекомендуется использовать данное средство для внутримышечного введения, поскольку это приведет к омертвению (некрозу) мышечных тканей. В дальнейшем в области укола может образоваться абсцесс, для устранения которого в большинстве случаев требуется хирургическое вмешательство. В свою очередь кальция глюконат можно использовать для внутривенного введения или назначать в виде таблеток. Также с целью десенсибилизации могут назначаться уротропин и тиосульфат натрия (внутривенно).
Дезинтоксикационная терапия заключается в назначении гомедоза внутривенно капельно и внутреннем приеме сорбентов (энтеросгель, полисорб, активированный уголь). Как правило, препараты принимаются после или до еды за 1,5-2 часа.
Иммунокоррекция и противовоспалительная терапия при экземе
Основным компонентом при лечении экзематозной болезни считаются антигистаминные препараты, которые уменьшают выраженность воспалительных реакций организма. Как правило, при борьбе с мокнущей экземой назначаются препараты второго или третьего поколения. В случае отсутствия противопоказаний могут использоваться средства первой генерации. При наличии выраженных клинических проявлений терапию рекомендуют начинать именно с этих препаратов. Предпочтение отдается инъекционному введению лекарственного средства. Выбор наиболее подходящего препарата и его дозу определяет лечащий врач с учетом характера и тяжести патологического состояния.
Среди кортикостероидов к наиболее часто используемым относят дексаметазон и преднизолон, который может назначаться внутримышечно, внутривенно или в виде таблеток. Применение данной группы лекарственных препаратов показано только в случаях затяжного или тяжелого течения болезни, которое не поддается терапии другими методами.
К иммуномодулирующим препаратам относятся тимоген, циклоферон, аевит, эхинацея пурпурная, экстракт алоэ, полиоксидоний и натрий нуклеинат. Часто используются витамины группы В и фолиевая кислота.
Также терапия экзематозного заболевания включает применение таких нестероидных противовоспалительных препаратов, как нимесулид (нимесил, нимика, найз), мелоксикам (амелотекс, мовалис), диклофенак (вольтарен), ибупрофен.
Коррекция нарушений ЖКТ и антибиотикотерапия при экземе
Коррекция работы органов ЖКТ подразумевает назначение ферментных препаратов (панкреатин, мезим, энзистал, фестал, креон). В некоторых ситуациях прием лекарственных средств может длиться несколько месяцев. В ряде случаев показано применение лактулозы (порталак, дюфалак). При диагностировании дисбактериоза назначается прием бифиформа, линекса, хилака форте. Также рекомендуется включить в рацион кисломолочные продукты, которые помогают бороться с данной проблемой.
Антибактериальные препараты представлены антибиотиками широкого спектра (цефотаксим, амоксиклав, цефтриаксон). Антибактериальные средства назначаются при развитии вторичной инфекции или если экзема имеет микробный характер. Антибиотики рекомендуется применять в виде инъекций.
Физиотерапия и местная терапия при экземе
В качестве местной терапии могут назначаться примочки с раствором танина, диоксидина, азотнокислого серебра, фурацилина, метиленового синего, калия перманганата, борной кислоты и резорцина. Также возможно использование мазей, которые содержат стероидные гормоны, комбинированных кремов (акридерм, тридерм), аэрозолей аекола и пантенола. Однако местные препараты должны назначаться исключительно после уменьшения мокнутия экзематозных воспалений.
К физиотерапевтическим методикам относят солнечные ванны, селективную фототерапию, аэрозольтерапию, ультрафиолетовое облучение, фонофорез с глюкокортикостероидными и антигистаминными средствами. Целесообразность проведения той или иной процедуры определяет врач с учетом характера и тяжести течения болезни, а также наличия возможных противопоказаний, которые выявляются в ходе предварительного обследования.
Особенности способа жизни при экземе
Основное направление терапии экзематозного заболевания заключается в исключении контакта с провоцирующими факторами и аллергенами, которые стали причиной развития болезни. На период обострения патологии пациенту следует исключить употребление алкоголя и отказаться от курения. Следует носить одежду из хлопка без яркой окраски, снять браслеты, цепочки и другие украшения в области локализации поражений. Аллергическая реакция на хром и никель (основные компоненты металлических аксессуаров) может привести к образованию экзематозных воспалений.
Использование одеколонов, духов, дезодорантов и кремов (кроме назначенных врачом) также нужно исключить в период обострения болезни. Пациент должен уведомить доктора о всех лекарствах, отварах и настоях, которые он использует по назначению других врачей или совету знакомых. Также следует исключить из повседневного применения различные моющие синтетические средства (стиральные порошки, гели, шампуни и т.д.). При микробном характере заболевания рекомендуется пользоваться мылом без отдушек и красителей. При истинной форме экзематозной болезни водные процедуры нежелательны. Также пациенту следует ограничить эмоциональные и физические перегрузки, соблюдать режим сна и отдыха, придерживаться правил гигиены и правильно питаться, что позволит поддерживать полноценную работу органов ЖКТ.
Следует помнить, что применение народных средств не помогает устранить провоцирующие факторы развития и обострения экземы. Их использование дает возможность только облегчить симптоматические проявления заболевания и уменьшить воспалительный процесс. Назначить комплексную эффективную терапию может только квалифицированный врач после оценки клинической картины болезни и состояния здоровья пациента. Проконсультироваться с опытным специалистом и пройти курс лечения с помощью современных терапевтических методик можно в нашей клинике. Индивидуальный подход к каждому пациенту и высокий профессионализм медперсонала обеспечит успешную и безопасную терапию мокрой экземы.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Что такое экзема? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чичирина Е. В., врача-косметолога со стажем в 9 лет.
Определение болезни. Причины заболевания
Экзема – это неинфекционное хроническое или острое воспалительное заболевание кожи, для которого характерны частые рецидивы с зудом, покраснением и мелкой сыпью в виде пузырьков с жидкостью.
Слово «экзема» в переводе с греческого означает «вскипать». И правда, высыпания похожи на пузырьки воздуха, когда закипает вода. Отсюда и появилось название заболевания.
Женщины заболевают экземой чаще, чем мужчины. Точного объяснения этому нет, но, возможно, причина заключается в условиях работы, влиянии бытовых аллергенов и гормональных изменениях в женском организме.
В последнее время возросло число случаев тяжёлого течения заболевания с частыми рецидивами и устойчивостью к терапии. Это связано с тем, что современный человек окружён множеством аллергенов, использует синтетические материалы, употребляет в пищу много пищевых добавок и живёт в стрессе с постоянным дефицитом сна и хронической усталостью.
Экзема — это мультифакториальное заболевание, её может спровоцировать множество факторов.
Основные факторы появления экземы [1] [2] :
Провокаторами экземы могут стать внешние факторы, такие как:
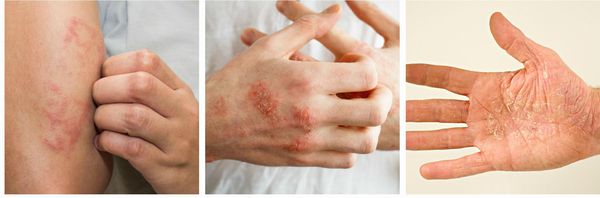
Симптомы экземы
Для экземы характерны внезапные обострения и ремиссии. Она может возникнуть под действием провоцирующих факторов, но уже через пару недель бесследно пройти.
Основные симптомы экземы:
Позже появляются мокнущие эрозии, трещины на коже, а затем и корки. Жёлтые чешуйки могут локализоваться на коже головы и на бровях. У взрослых экзема чаще всего появляется под коленями, в локтевой области, на ладонях и шее.
Симптомы экземы индивидуальны, у каждого человека заболевание протекает по-разному. Это важно помнить при постановке диагноза. У пациента может быть как один симптом болезни, так и все вместе. И как показывает практика, клинические проявления одного и того же вида экземы у двух разных пациентов не будут идентичными. Единственный верный способ узнать, являются ли проблемы с кожей экземой, — записаться на приём к врачу-дерматологу. Не стоит заниматься самолечением, это может иметь негативные последствия.
Патогенез экземы
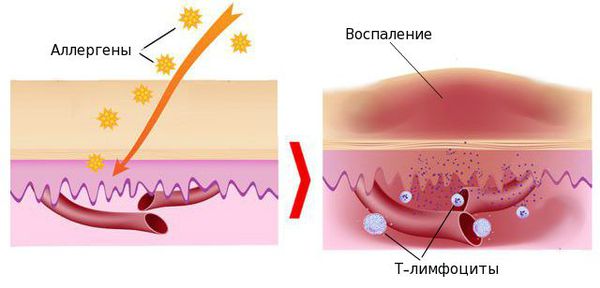
В настоящее время появление экземы рассматривается как патологическая иммунная реакция, сопровождающаяся повреждением и воспалением тканей организма. Г лавную роль при этом играют Т-лимфоциты — клетки, участвующие в приобретённом иммунитете. Они на своей поверхности несут специфические рецепторы и выделяют ряд биологически активных веществ — провоспалительных цитокинов. Т-лимфоциты вызывают развитие воспаления в тканях, в том числе и воспалительную реакцию в коже.
Нарушение межклеточного иммунитета можно подтвердить в ходе лабораторной диагностики. У пациентов с экземой наблюдается изменения гликопротеинов: показатели иммуноглобулинов IgG и IgE выше нормы, IgM — в недостатке.
Результаты исследований также говорят о том, что у некоторых людей с экземой имеется мутация гена, ответственного за создание филаггрина (белка, который помогает поддерживать здоровый защитный барьер эпидермиса). При его недостатке кожа теряет влагу, высыхает и трескается, тем самым открываются ворота для бактерий и вирусов. Именно по этой причине у многих людей с экземой кожа очень сухая и подвержена частым инфекциям.
Классификация и стадии развития экземы
В течении заболевания можно выделить следующие стадии :
При переходе экземы в хроническую стадию кожа претерпевает изменения: становится более грубой и сухой, как следствие, шелушится, и появляется пигментация.
Формы экземы в зависимости от особенностей клинической картины и причин появления [5] :
Истинная экзема
Монетовидная (нуммулярная) экзема
Нуммулярная экзема проявляется в основном у взрослых. Мужчины заболевают чаще, чем женщины. Наибольшая заболеваемость приходится на 50-65 лет, причём у обоих полов. У женщин первый пик наблюдается в возрасте от 15 до 25 лет, когда проходит половое созревание, и женщина достигает роста и веса, характерного для взрослого. А вот у детей нуммулярная экзема встречается крайне редко. Очаги зачастую расположены в локтевых сгибах и под коленями, причём руки поражаются чаще, чем ноги.
Патогенез заболевания до сих пор неясен. У части пациентов выявляются очаги хронической инфекции, в том числе в области полости рта и в дыхательном тракте. В развитии нуммулярной экземы важную роль играют аллергены, например клещи домашней пыли. При заболевании возникают чётко очерченные монетовидные бляшки из папул и везикул. К характерным признакам можно отнести мелкоточечные мокнутия и корочки. Корки могут покрывать всю площадь бляшки, диаметр которой варьируется от 1 до 3 см. Зуд может быть как минимальным, так и сильно выраженным. При кольцевидных формах заболевания проявление уменьшается в центральной части. Хронические бляшки становятся сухими, шелушащимися, кожа при этом утолщается.
Микробная экзема
Микробная экзема — это полиэтиологическое заболевание. В патогенезе микробной экземы важная роль отводится кожному барьеру, ведь одной из его основных функций является защита. Зуд провоцирует расчёсы кожи с повреждением целостности кожного покрова, а это, в свою очередь, формирует входные ворота для инфекции. Экссудация (выход жидкой части крови в воспалённую ткань через сосудистую стенку) создает благоприятные условия для размножения микробов.
Себорейная экзема
Варикозная экзема
Сикозиформная экзема
Детская экзема
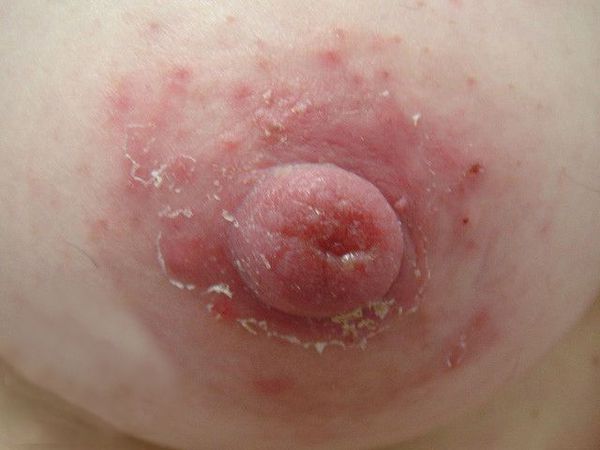
Экзема сосков молочных желёз
Профессиональная экзема
Паратравматическая экзема
Осложнения экземы
Течение экземы может осложняться присоединение пиогенной инфекции, вызванной бета-гемолитическим стрептококком, золотистым стафилококком и гонококком. В результате развития гнойного воспаления образуется мокнущая поверхность с гнилостным запахом. Это сказывается и на общем самочувствии — появляется недомогание и повышается температура.
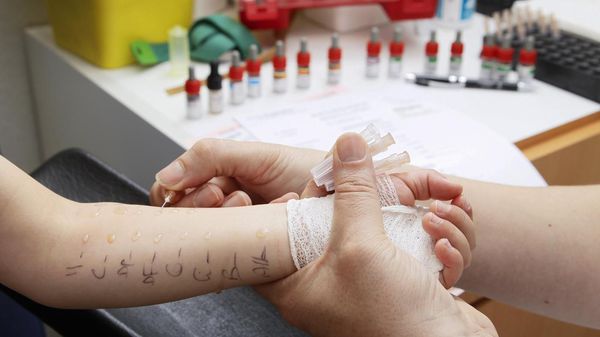
Диагностика экземы
Выявление экземы основывается на сборе анамнеза, клинических проявлениях и лабораторных анализах.
Для диагностики проводят:
Для дифференциальной диагностики проводят гистологию биоптатов кожи (биологического материала, полученного путём биопсии).
Истинную экзему важно дифференцировать с атопическим дерматитом, пиодермией, аллергическим контактным дерматитом, а также токсикодермией.
Для атопического дерматита характерен семейный анамнез, отягощённый аллергическими заболеваниями, склонность к атопии (бронхиальной астме, поллинозу), дебют болезни в первый год жизни, выраженная сухость кожи, сезонность обострения (осень-весна).
Истинную экзему от пиодермии отличает симметричность очагов и отсутствие у них чётких границ.
Для развития аллергического контактного дерматита необходимо повторное или длительное воздействие раздражителя на кожу, чтобы вызвать иммунный ответ и специфическое воспаление на коже. Чаще очаги воспаления располагаются на открытых участках тела, контактирующих с раздражающим веществом, и не всегда носят симметричный характер, в отличие от истиной экземы.
Клиническая картина токсикодермии отличается полиморфизмом: элементы варьируются от воспалительных пятен и папул до пузырей, пустул и узлов. Воспалительные элементы имеют разную форму, величину, оттенки, чаще располагаются симметрично по всей коже.
Монетовидная экзема схожа с розовым лишаем, бляшечным парапсориазом и себорейной экземой узелками с белесоватыми чешуйками на поверхности. Узелки расположены преимущественно на животе, спине и груди.
При микробной экземе проводят дифференциальный диагноз с контактным аллергическим дерматитом и стрептодермией. Для стрептодермии характерно заражение после тесного контакта с больным человеком. В некоторых случаях стрептодермия сопровождается повышением температуры тела и увеличением лимфатических узлов.
Дерматомикозы — это грибковые заболевания кожи, причины которых могут быть в несоблюдении личной гигиены, заболеваниях внутренних органов или приёме некоторых препаратов (гормонов, антибиотиков, цитостатиков).
Лечение экземы
Экзема — это хроническое генетически детерминированное заболевание, поэтому её невозможно вылечить навсегда. Целью терапии является достижение ремиссии, улучшение качества жизни и предотвращение новых симптомов. Специфическое лечение индивидуально для каждого пациента и зависит от клинических проявлений и формы экземы.
Для устранения симптомов назначают:
При выраженной экссудации проводят детоксикацию — внутривенно вводят натрий тиосульфат, препараты кальция, а также применяют антигистаминные средствв. Экссудацией называют выход жидкой части крови через сосудистую стенку в воспалённую ткань.
Также пациентам часто назначается физиолечение — ультрафиолетовую терапию с длиной волны 311 нм, курсом 25-30 процедур.
Прогноз. Профилактика
Чтобы ремиссия была длительной, необходимо исключить внешние причины, которые привели к заболеванию. Важно помнить, что в некоторых случаях экзема проявляется спустя время после воздействия провоцирующего фактора, и отследить его бывает проблематично.
При первом контакте аллергена с организмом происходит сенсибилизация. Это «активация» иммунной системы, формирование специфической реакции на раздражитель, внешне она может никак не проявляться. При повторном действии аллергена иммунная система «узнаёт» его, и вырабатывается иммунный ответ, проявляющийся специфическим воспалением на коже.
Для минимизации рисков возникновения экземы важно придерживаться следующих рекомендаций:
Чтобы экзематозные очаги не распространялись дальше, их нельзя расчёсывать. Также следует не допускать их контакта с раздражающими материалами. В одежде лучше отдавать предпочтение мягким дышащим тканям, желательно из натурального хлопка или льна. Одежду из шерсти и искусственного шёлка при экземе лучше избегать, так как они вызывают зуд.