Молочница у женщин чем лечить мазь
Как вылечить молочницу у женщин, мужчин и детей?
Статистика утверждает, что молочницей хоть раз в жизни переболела каждая вторая женщина. Это неудивительно, поскольку возбудитель заболевания – грибок из рода Candida – всегда присутствует на слизистых оболочках вагинальной области. Заболевание (кандидоз) развивается, когда для жизнедеятельности грибка создаются оптимальные условия, и его популяция стремительно увеличивается.
Классификация
Семейство Candida насчитывает около полутора сотен видов грибков. Из них в организме человека способны жить 20 видов. В 90% случаев заболевание вызывают грибки разновидности Candida albicans.
Если в результатах анализов встречается слово «Candida», не спешите в аптеку. Главное не присутствие грибка, а его концентрация и наличие признаков заболевания. Молочница проявляется:
Основные признаки молочницы у женщин:
Если заболевание диагностировано у одной «половинки», лечиться нужно всем. Терапия «по одному» не имеет смысла – все грибки вернутся обратно после первой же интимной близости.
Заниматься сексом до полного излечения молочницы нельзя. Если заболевание диагностировано у вашего полового партнера, а вас симптомы не беспокоят, пролечиться все равно придется.
Основные признаки заражения грибком Кандида у мужчин:
Кандида диагностируется у женщин и мужчин
Кандидоз диагностируют по:
Как вылечить молочницу у женщины?
Candida любит теплые влажные места с минимальным доступом воздуха, поэтому на слизистой влагалища грибку более чем комфортно. Чтобы избавиться от неприятного соседства, нужно использовать препараты:
Невылеченное заболевание быстро распространяется
В среднем курс лечения занимает от 3 до 6 дней. Споры грибка созревают в течение 20 дней, поэтому может понадобиться повторный курс лечения. Некоторые препараты (например, Бетадин) можно применять во время менструации.
В 20% случаев назначенное врачом лечение не помогает. Если через неделю молочница продолжает вас беспокоить:
Если рецидивы кандидоза случаются более 4 раз в год, врач назначит профилактическое лечение.
Хронический и рецидивирующий кандидоз требует смены образа жизни
Препараты местного действия могут причинять неудобства – вытекать, пачкать одежду. Чтобы они равномерно распределялись по поверхности слизистой влагалища и не причиняли дискомфорт, лучше всего использовать их перед сном. Свечи и таблетки нужно располагать приблизительно посредине влагалища. Расположенные слишком близко лекарства вытекут, а слишком далеко – могут травмировать нежную шейку матки.
При молочнице запрещены спринцевания и другие способы «помыть там», поскольку это вызывает дисбаланс микрофлоры.
Как вылечить молочницу у мужчины?
Побороть кандидоз помогут:
Длительность среднестатистического курса лечения – 5 дней.
Во время лечения нижнее белье и полотенца следует менять ежедневно. Гигиенические процедуры проводятся средствами без ароматизаторов и добавок. Несмотря на то, что большинство препаратов применяется местно, во время лечения нельзя употреблять алкоголь.
Мужчинам назначают препараты местного и системного действия
Как избежать рецидива кандидоза?
Candida – условно-патогенный микроорганизм, который обычно присутствует в составе микрофлоры интимных зон. Чтобы вновь не спровоцировать его чрезмерное размножение:
Во время лечения молочницы придется подкорректировать рацион
Независимо от образа жизни молочница может развиться:
Что будет, если не лечить молочницу?
Невылеченная вовремя молочница чревата серьезными проблемами
Диагностированное заболевание нужно обязательно лечить. Несмотря на то, что грибок Candida является условно-патогенным микроорганизмом, организму нужна помощь, чтобы справиться с разросшимися колониями и нейтрализовать последствия их жизнедеятельности. Невылеченное вовремя заболевание:
Как вылечить молочницу при беременности?
Статистика утверждает, что грибки Candida выявляются у 80% будущих мам. До родов с ними нужно обязательно распрощаться. Если это мероприятие отложить на потом, во время родов произойдет инфицирование малыша. Передача грибка возможна и после – во время кормления или гигиенических процедур. Это чревато молочницей во рту, у девочек – на половых органах, и чередой последующих проблем со здоровьем малыша.
Для лечения будущих мам гинекологи предпочитают использовать препараты местного действия – свечи, таблетки, кремы. Суппозитории Пимафуцин и Примафунгин можно использовать в любом триместре беременности, таблетки Тержинан – во втором. Препараты системного действия назначаются в случае, если местно вылечить заболевание не удалось. Назначает препараты и расписывает схему лечения только врач в зависимости от клинической картины, самодеятельность здесь недопустима.
Самолечение кандидоза недопустимо
Как вылечить молочницу во рту?
Поскольку грибки рода Кандида живут на всех слизистых оболочках, они могут провоцировать заболевания в полости рта. Характерные признаки:
Невылеченный вовремя кандидоз переходит с языка на щеки, затем – на губы и глотку. При попытке соскоблить налет появляется кровь.
Кандидоз слизистых оболочек ротовой полости диагностируется визуально (на запущенных стадиях), по результатам бакпосева и ларингоскопии. При лечении детей препараты подбираются с учетом возрастной категории.
Грибки Кандида способны жить даже во рту
Молочница во рту особенно опасна для грудничков. Дискомфорт в ротовой полости заставляет их отказываться от сосания, из-за чего быстро развиваются обезвоживание и истощение. Грибковая инфекция способна распространяться на другие жизненно важные органы – кишечник, легкие и т. д. У девочек развивается влагалищный кандидоз, который провоцирует воспаления и развитие синехий.
Запущенная молочница угрожает жизни младенца
Чтобы побороть заболевание на начальной стадии, достаточно обрабатывать ротовую полость и пораженные участки антисептическим раствором (например, Мирамистином, Гексоралом, Максиколдом) и противогрибковым препаратом (например, Кандидом, Нистатином). Можно полоскать рот содовым раствором. На более тяжелых стадиях применяются препараты системного действия – Флуконазол, Микосист, Фуцис, Дифлюкан. Губы и кожу можно обрабатывать антигистаминными препаратами (Фенистил). Избегайте их попадания на слизистые (глаза, нос, ротовая полость).
Невылеченный грибок колонизирует небо, пищевод, легкие, другие органы
На период лечения сократите потребление сладостей, избегайте копченостей, острых, соленых блюд, продуктов с содержанием дрожжей, плесени.
Ни в коем случае не смазывайте пораженные участки слизистых и кожи вареньем из розы. Это способствует разрастанию колоний грибка.
Лечение всех видов молочницы нужно проводить под контролем врача. Укрепляйте иммунитет, следуйте рекомендациям диетологов, используйте контрацептивы, и неприятное соседство с большой долей вероятности вам не грозит. Будьте здоровы!
Источники
Как лечить молочницу (отвечает гинеколог Л.Шупенюк)
Как вылечить молочницу у женщин и мужчин. Простые советы. Эффективные средства
Вагинальные средства и препараты от молочницы
Молочница или вульвовагинальный кандидоз (ВВК) — это заболевание, которое хотя бы однажды появляется у 75% представительниц женского пола, а более одного раза — у 40-50% женщин репродуктивного возраста. Как правило, молочница протекает в острой форме, но в 10% случаев приобретает рецидивирующий характер. Вирусные инфекции играют значимую роль в развитии рецидивов. Зачастую генитальные вирусные инфекции протекают бессимптомно, при этом вирусы могут создавать благоприятные условия для развития воспалительных заболеваний. Причиной тому являются вирусно-грибковые и вирусно-бактериальные ассоциации, значительно нарушающие местный иммунитет влагалища. Следует понимать, что пока местный иммунитет и микрофлора не будут восстановлены, избавиться от заболевания навсегда вряд ли получится. «Порочный круг» воспаления будет запускаться снова и снова каждый раз, когда организм женщины подвергнется воздействию провоцирующих факторов.
Что такое кандидоз?
Молочница — это поражение слизистой оболочки половых органов, вызываемое грибком рода Candida. Такое название вульвовагинальный кандидоз получил из-за того, что во время интенсивного размножения одноклеточного гриба создается белесоватый налет на поверхности вульвы и слизистой влагалища.
Клиническое значение имеют следующие микроорганизмы:
Грибок начинает активно размножаться, когда у женщины снижается иммунитет или нарушается состав микрофлоры влагалища.
Клиника
Вульвовагинальный кандидоз сопровождается зудом, жжением и патологическими выделениями.
К дополнительным признакам, свидетельствующим о наличии молочницы, можно отнести:
Диагностика
Чем лечить молочницу?
В зависимости от тяжести течения, частоты рецидивов, предыдущего лечения и его эффективности, а также чувствительности выявленного грибка к противогрибковым препаратам, врач индивидуально подбирает этиотропную (противогрибковую) терапию. Антимикотики напрямую воздействуют на возбудителя, могут вызывать гибель грибов и нарушать процесс их деления. Противогрибковые препараты бывают общего и местного действия.
Системные средства против кандидоза
Медикаменты системного действия применяются при рецидивирующей молочнице. Они представлены таблетками или капсулами, которые пациент принимает внутрь. Для терапии осложнённого кандидоза может быть назначено внутривенное введение антимикотиков. Лекарства общего действия попадают в кровоток и разносятся с кровью ко всем органам и тканям. В препаратах, оказывающих эффект на весь организм, часто представлены следующие действующие вещества:
Они способствуют эрадикации возбудителя.
Вагинальные препараты от молочницы
Противогрибковые средства локального действия используют для лечения острого или рецидивирующего неосложненного кандидоза. Они воздействуют непосредственно на инфекцию местно в зоне поражения, т.е. на коже и слизистой влагалища. Препараты представлены в нескольких лекарственных формах:
Среди антимикотиков локального действия в России наиболее часто применяют следующие действующие вещества:
Вагинальные противогрибковые средства от молочницы успешно борются с возбудителем, однако для максимально быстрого облегчения состояния пациентки в острую фазу заболевания необходимо проведение дополнительной противовоспалительной и заживляющей терапии. При этом для предотвращения рецидивов, особенно вызванных вирусно-бактериальными ассоциациями, рекомендуется медикаментозная поддержка местного иммунитета и противовирусное лечение. Эпиген Интим спрей оказывает комплексное действие в перечисленных направлениях благодаря активному компоненту препарата — глицирризиновой кислоты. Уникальный метод ее активации, созданный разработчиками препарата, значимо усиливает терапевтические эффекты действующего вещества:
Лекарство накапливается в очагах поражения, при этом в системный кровоток проникает медленно — в крови препарат обнаруживается лишь в следовых количествах. Может использоваться беременными и в период кормления грудью. Спрей оснащен насадками для интравагинального и наружного применения, что делает его использование максимально удобным.
Лечение рецидивирующего ВВК
Восстановление защитных свойств иммунной системы особенно важно при диагностированном хроническом течении кандидоза. Одна из частых причин снижения местного иммунитета и последующего рецидива молочницы — вирусно-грибковые ассоциации, поэтому при лечении рецидивирующего кандидоза актуально назначение противовирусной терапии. Активированная глицирризиновая кислота в составе спрея Эпиген Интим активно борется с вирусами, в том числе с мутантными штаммами, против которых классические противовирусные препараты оказываются неэффективными.
В дополнение к основному лечению после купирования острой симптоматики женщине назначается терапия, направленная на профилактику рецидивов. В составе комплексного лечения Эпиген Интим спрей назначается в следующих целях:
Современные представления о лечении урогенитального кандидоза
Урогенитальный кандидоз — это грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida. В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урог
Урогенитальный кандидоз — это грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida.
В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урогенитального кандидоза являются: C. albicans — в 80% (за рубежом — в 45–70%), C. glabrata — в 15–30%, C. tropicalis, C. krusei, C. parapsilosis — в 4–7% случаев.
Заболевание поражает и мужчин и женщин, однако чаще встречается у женщин репродуктивного возраста. По распространенности кандидозный вульвовагинит стоит на втором месте среди всех вульвовагинальных инфекций. Пик заболеваемости отмечается в 20–45 лет.
Половой путь передачи инфекции встречается в 30–40% случаев. Чаще (60–70%) заболевание обусловлено эндогенной инфекцией. При беременности заболеваемость возрастает на 10–20%, риск передачи инфекции новорожденному в родах составляет примерно 70–85%.
К факторам риска обычно относят беременность, применение гормональной контрацепции и заместительной гормонотерапии (особенно гормональными препаратами первого поколения), длительное и бессистемное использование антибиотиков, иммунодепрессантов, цитостатиков и некоторых других препаратов. Однако необходимо отметить, что антибактериальные средства выступают как фактор риска только на фоне существующего кандидоносительства и их влияние кратковременно. Нарушения углеводного обмена, обусловленные сахарным диабетом, способствуют упорному течению урогенитального кандидоза с частыми рецидивами, плохо поддающимися терапии.
Иммунодефицитные состояния, системные заболевания, приводящие к иммунной недостаточности, также провоцируют возникновение и рецидивы урогенитального кандидоза. Особенно тяжело протекает кандидаинфекция у ВИЧ-инфицированных пациентов. Нередко в терминальной стадии СПИДа развивается генерализованная кандидаинфекция.
К основным патогенетическим факторам традиционно относят дисбаланс микрофлоры влагалища, повышение концентрации эстрогена и прогестинов в тканях, нарушение местного иммунитета половых путей.
Вульвовагинальный кандидоз — наиболее часто употребляемое название заболевания, поскольку его основными клиническими проявлениями являются вульвит и вагинит. Однако по локализации выделяют также кандидозный цервицит, кольпит, уретрит, бартолинит. По характеру течения заболевания различают:
Острый генитальный кандидоз характеризуется ярко выраженной воспалительной картиной. Основные жалобы и симптомы при кандидозном вульвовагините — зуд и жжение, постоянные или усиливающиеся во второй половине дня, вечером, ночью, после длительной ходьбы, а у пациентов с атопической предрасположенностью — под действием множества разных факторов. В области вульвы и половых губ зуд, как правило, интенсивный, сопровождается расчесами. Сильный, постоянный зуд нередко ведет к бессоннице, неврозам. Чувство зуда и жжения, боли, особенно в области расчесов, препятствует мочеиспусканию и может приводить к задержке мочи. Болезненность и чувство жжения во влагалище усиливаются во время коитуса и приводят к появлению страха перед половым сношением и расстройству половой жизни (диспареунии).
Следующий симптом — лейкорея. Бели не обильны, белого цвета, густые (сливкообразные) или хлопьевидные, творожистые, пленчатые, имеют нерезкий, кисловатый запах. Редко бывают водянистыми, с творожисто-крошковатыми вкраплениями. Могут отсутствовать полностью.
При поражении близлежащих кожных покровов отмечаются гиперемия, мацерация кожи, отдельные пустулезные элементы, зуд в области заднего прохода.
У пациентов, имеющих предрасположенность, кандидоз нередко рецидивирует, т. е. наблюдаются возвраты болезни после полного угасания клинических проявлений и восстановления нарушенных функций слизистой в процессе лечения. Если такие рецидивы наблюдаются не менее 4 раз в год, то заболевание классифицируется как хронический рецидивирующий вульвовагинальный кандидоз. Тактика лечения в этом случае отличается от таковой при спорадических эпизодах.
Другая форма течения хронической инфекции — персистирующий вульвовагинальный кандидоз, при котором клинические симптомы сохраняются постоянно и лишь несколько стихают после лечения. Рецидивы следует отличать от обострений, которые развиваются не после болезни, а на фоне сохраняющейся клинической симптоматики. Разумеется, и подход к лечению в этом случае несколько иной, чем при других формах.
Если ранее хронизацию и рецидивирование заболевания объясняли реинфицированием (либо эндо-, либо экзогенным), то в настоящее время причиной этих явлений считают состояние макроорганизма, так как постоянно выделяется один и тот же штамм гриба.
В зарубежной литературе нередко употребляют термины «осложненный» и «вторичный» вульвовагинальный кандидоз. К осложненному относят как хронические формы, так и нетипичную этиологию, выраженные клинические проявления, течение на фоне тяжелых предрасполагающих состояний (сахарный диабет, рак, болезни крови, иммунодефицит, в том числе ВИЧ-инфекция), т. е. случаи, плохо поддающиеся терапии.
К вторичному вульвовагинальному кандидозу обычно относят случаи возникновения инфекции на фоне существующего неинфекционного поражения половых органов при красном плоском лишае, болезни Бехчета, пемфигоиде.
Как правило, симптомы кандидоза развиваются быстро, за неделю до менструации и несколько стихают во время менструации. При хронической персистирующей форме нарастает их интенсивность.
В плане дифференциальной диагностики схожие симптомы имеют две другие наиболее частые инфекции влагалища — бактериальный вагиноз и трихомониаз.
Симптомы бактериального вагиноза, как правило, возникают в первую неделю менструального цикла и самостоятельно проходят в середине цикла. Рецидив бактериального вагиноза иногда следует за рецидивом вагинального кандидоза.
Для острого трихомониаза характерны зуд и более выраженное жжение. Выделения, как правило, более обильные, жидкие, пенистые.
Микроскопия нативного препарата или окрашенного мазка — наиболее простой и доступный метод выявления гриба, его мицелия и спор. Культуральная диагностика рекомендуется лишь в некоторых случаях:
Противокандидозные препараты включают:
Большинство случаев вульвовагинального кандидоза поддается терапии местными противогрибковыми средствами и антисептиками.
Преимуществом местных средств является безопасность, так как системная абсорбция практически невелика, в то же время создаются очень высокие концентрации антимикотика непосредственно в области поражения, т. е. на поверхности слизистой.
Вагинальные кремы рекомендуются для лечения вульвитов, таблетки и суппозитории — вагинитов.
При лечении беременных женщин местные антимикотики по показаниям можно назначать только во II и III триместрах. Системные антимикотики при беременности не рекомендуются.
Довольно часто при кандидозном вульвовагините отмечаются сопутствующие инфекции или нарушение влагалищного микробиоценоза. В таких случаях используются комбинированные препараты, которые отличаются высокой клинической эффективностью и могут с успехом применяться в терапии вульвовагинитов смешанной этиологии. Среди таких препаратов наибольшей популярностью пользуются:
Однако за рубежом комбинированные формы не рекомендуются к применению, так как, по мнению некоторых исследователей, они ухудшают фармакокинетику за счет конкуренции составляющих комбинированного препарата. В таких случаях предпочтение отдается сочетанию местного лечения с системным.
В терапии вульвовагинального кандидоза используются также местные антисептики:
При выраженном вульвите назначают теплые ванночки с содой и местные кортикостероидные кремы I и II классов. Отличных результатов в ходе терапии удается достигнуть, применяя при выраженном вульвите крем травокорт, который содержит антимикотик изоконазол в сочетании с кортикостероидом II класса дифлукортолона-21-валератом. Такое оптимальное сочетание позволяет быстро купировать симптомы у женщин и особенно у мужчин. Этот крем удобен в применении, так как назначается всего 1 раз в сутки (на ночь) у женщин и 2 раза (утром и вечером) — у мужчин. Травокорт не имеет запаха и не пачкает белье.
Высокоактивные кортикостероидные мази III и IV классов не рекомендуются, так как могут привести к обострению, усилению симптомов. Патогенетическая терапия включает также использование антигистаминных препаратов и кетотифена.
В упорных случаях и при диссеминированном кандидозе предпочтение отдается системной терапии, а в ряде случаев — сочетанию системного и местного лечения.
Препараты флуконазола являются «золотым стандартом» в лечении больных кандидозом. Для терапии данной патологии также применяются итраконазол и кетоконазол.
При беременности и лактации использовать системные препараты не рекомендуется, а существующие в некоторых работах ссылки на положительные результаты не доказаны достаточным количеством наблюдений и научных исследований.
Продолжительность системной терапии при неосложненном вульвовагинальном кандидозе минимальна (однократный прием, или прием пероральных препаратов не более 5 дней).
Общей рекомендацией по лечению осложненных форм является удлинение курса терапии (объем местной и системной терапии увеличивается вдвое).
На основании собственного опыта нами предложены схемы терапии неосложненного и осложненного вульвовагинального кандидоза (табл.).
Наши наблюдения свидетельствуют о том, что наиболее адекватными являются методы профилактики рецидивов при помощи как местных, так и системных препаратов.
Лечение хронического рецидивирующего вульвовагинального кандидоза
Лечение персистирующего вульвовагинального кандидоза
Начальный курс проводится такой же, как при хроническом рецидивирующем кандидозе. Поддерживающая терапия состоит в постоянном приеме противокандидозных препаратов: флуконазол (микофлюкан), таблетки по 150 мг,1–2 раза в месяц в течение 12–24 мес.
В лечении устойчивого к антимикотикам кандидоза, если терапия оказалась неэффективной, требуется повторно подтвердить диагноз, производя посев и выделение возбудителя с последующим определением его вида и чувствительности к противогрибковым препаратам. Выбор системного или местного антимикотика и его дозы далее осуществляется в соответствии с результатами исследования.
После повторного подтверждения диагноза возможен переход на местную терапию антимикотиками или антисептиками, назначаемыми в высоких дозах, часто и длительными курсами.
Целесообразно также использование витаминных комплексов, содержащих биотин.
Н. В. Кунгуров, доктор медицинских наук, профессор
Н. М. Герасимова, доктор биологических наук, профессор
И. Ф. Вишневская
Уральский НИИ дерматовенерологии и иммунопатологии Минздрава России, г. Екатеринбург
Лечение молочницы
Клиническая картина заболевания: обзор
Молочница (вульвовагинальный кандидоз, ВВК) является одним из самых распространенных видов инфекционного воспаления влагалища, вызываемого грибами рода Candida [1]. По разным данным, частота ВВК варьируется от 20% до 40% [2,3], при этом число воспалительных заболеваний половых органов продолжает неуклонно расти [4]. Многие авторы отмечают, что 75% женщин репродуктивного возраста хотя бы раз в жизни сталкивались с данным заболеванием [5,6]. ВВК характеризуется достаточно высоким процентом рецидивов: почти каждая вторая женщина переживает как минимум один повторный эпизод молочницы [1], а у 10-15% женщин данное заболевание переходит в хроническую форму [5].
Среди их многообразия (более 170 видов [4]) наиболее часто воспаление влагалища провоцируют Candida albicans (75-85% случаев [3,7]). Однако в последнее время наблюдается учащение случаев инфицирования Candida non-albicans [3,7], среди которых наиболее часто встречаются Candida glabrata (10-15% случаев [4]). До 5% случаев возбуждения вагинального кандидоза приходится на Candida tropicalis, Candida parapsilosis, Candida krusei [3,4]. Данные виды грибов Candida чаще ассоциируются с хроническим течением ВВК и трудно поддаются лечению [1,3,7].
Следует отметить, что присутствие грибов Candida в микрофлоре влагалища далеко не всегда свидетельствует о его инфицировании [1]. От 10% до 20% женщин являются бессимптомными носителями данного рода грибов [1,7], являющихся частью их нормальной влагалищной микрофлоры [1]. Таким образом, вагинальный кандидоз вызывается условно-патогенной микрофлорой, что происходит при ослаблении защитных механизмов организма [3].
Причины дискомфорта при молочнице
Существует ряд факторов, предрасполагающих к возникновению молочницы:
Зачастую оказывается сложно выделить какой-то один фактор, повышающий риск инфицирования, так как чаще всего к заболеванию приводит целый ряд факторов, находящихся в тесном взаимодействии друг с другом [7].
К факторам, предрасполагающим к заболеванию ВВК, также относят беременность, во время которой риск заражения повышается на 10-20% [2]. Также одним из факторов риска является возраст: доказано, что случаи заболевания молочницей сравнительно редки до первой менструации [8], однако после 17 лет риск возникновения ВВК резко возрастает, достигая своего максимума к 40 годам [1]. Случаи заболевания молочницей в постклимактерическом возрасте так же редки, как и до начала менструации [1,8].
В медицинской практике принято различать неосложненный (90%
случаев [1]) и осложненный (10% случаев [1]) вагинальной кандидоз
Предполагают, что хронический вагинальный кандидоз может развиться двумя путями: вследствие реинфицирования или вследствие неполного устранения возбудителя заболевания и рецидивирования [7]. При этом рецидивирование, как правило, вызывается одним и тем же штаммом гриба [4].
Клинические проявления острого ВВК
Интенсивные зуд и жжение в области вульвы и влагалища [5], нарушающие сон [4]
Отечность слизистых [4], обильные выделения из влагалища различного цвета (белые, «творожистые») и консистенции (жидкие [1], густые, хлопьевидные), имеющие нерезкий, кисловатый запах [7]
При распространении инфекции на мочевыводящие пути возможно нарушение мочеиспускания (дизурии) [3].
Исследователи отмечают прямую зависимость между интенсивностью зуда, объемом влагалищных выделений и количеством возбудителей [1]. Симптомы обычно обостряются за неделю до начала менструации и во время беременности [1].
На сегодняшний день лечение молочницы осложняется рядом взаимосвязанных факторов.
Зачастую диагноз устанавливается без проведения надлежащих диагностических мер, что приводит к неправильному медицинскому заключению и назначению ошибочного лечения [1,8]. Также часты случаи самостоятельного диагностирования пациентов [8], а легкодоступность и безрецептурный отпуск многих противогрибковых препаратов [9] только повышают процент самолечения пациентов [7].
Бесконтрольный прием антибиотиков приводит к развитию резистентности к лекарственным препаратам в штаммах грибов [1]. Также одной из потенциальных причин развития резистентности к антибиотикам является способность грибов образовывать биопленки, непроницаемые для противогрибковых средств [4].
Диагностика вагинального кандидоза
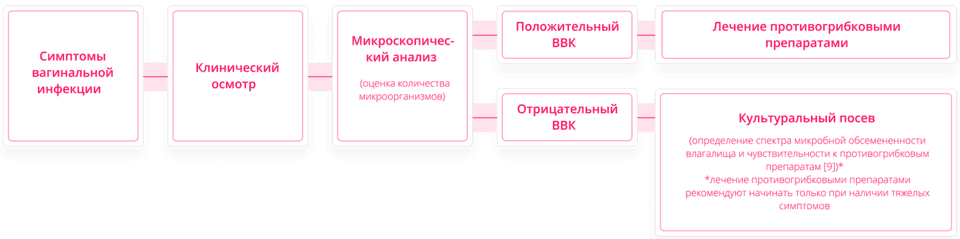
В этой связи важно не пренебрегать существующими мерами диагностики вагинального кандидоза. Постановка диагноза должна в первую очередь опираться на клинико-лабораторные методы исследования [7]. Один из ведущих экспертов в области изучения ВВК Джэк Д. Собель предложил следующую схему диагностирования вагинального кандидоза [8]:
Для постановки адекватного диагноза необходимо последовательно применять данные методы диагностики. Не специфичность симптомов молочницы не позволяет поставить точный диагноз при одном лишь клиническом осмотре [8].
При наличии у пациента характерных симптомов, а также положительного микроскопического анализа на ВВК дальнейшая диагностика не требуется [8].
В то же время положительный микроскопический анализ в отсутствие симптомов не свидетельствует о наличии заболевания и не является показанием к лечению, так как грибки рода Candida могут быть частью нормальной вагинальной микрофлоры пациентки, поэтому женщинам без выраженной симптоматики не cледует проводить обследование на выявление грибов Candida в микрофлоре [5].
Дж.Д.Собель выделил следующие характеристики, которыми должно обладать идеальное противогрибковое лекарственное вещество [8]:
Удобные формы выпуска и схема приема
Эффективно при краткосрочной терапии
Моментально облегчает симптомы, сопутствующие ВВК
Не вызывает системные и местные побочные эффекты
Его прием безопасен при беременности
Не вызывает изменения нормальной влагалищной микрофлоры
Широкий спектр противогрибковой активности
Местные и системные лекарственные препараты
Существующие на сегодняшний день и применяемые в лечении вагинального кандидоза лекарственные вещества отвечают не всем заявленным требованиям. Так, системные препараты хуже снимают симптомы заболевания, а местные препараты облегчают их не столько за счет свойств самого лекарственного вещества, сколько из-за способа их применения [8]. Кроме того, системные препараты оказывают больше побочных эффектов, чем местная терапия, в связи с чем их применение не рекомендовано во время беременности [8].
Однако ряд недостатков существует и у местной противогрибковой терапии. Препарат может неравномерно распределяться по слизистой, что приводит к образованию «резервуаров» инфекции и, как следствие, неполному излечиванию [7]. Также многие пациентки отмечают неудобство использования местных лекарственных препаратов и отдают предпочтение пероральной терапии [7,10].
Факторы выбора лекарственного средства для лечения ВВК (азоловая группа) [10]
Возможны к использованию
Не возможны к использованию
Менее удобны в применении (зависит от продолжительности терапии)
В целом более удобны для применения
Зависит от страны (в целом системные обычно дороже) [10]
Использование в терапии хронического ВВК
Противогрибковые препараты, использующиеся в современной практике лечения ВВК, можно разделить на две основные группы:
Противогрибковые вещества (группа полиеновых антибиотиков)
Синтетические противогрибковые вещества (азоловая группа)
Природные противогрибковые вещества
Нистатин был получен в 50-х годах XX века и стал одним из первых широко используемых противогрибковых препаратов [3]. Однако с тех пор возникло много устойчивых к данному веществу штаммов гриба, что снижает эффективность нистатина в терапии ВВК [3]. Эффективность другого противогрибкового препарата полиеновой группы – леворина – также невелика, при этом данное вещество является довольно токсичным: его прием запрещен при беременности, заболеваниях печени и желудочно-кишечного тракта [3]. Высокотоксичным является и амфотерицин В, поэтому в настоящее время его не используют для лечения вагинального кандидоза [3]. Последний препарат из группы полиеновых антибиотиков – натамицин – используется только для местного применения. Натамицин может применяться во время беременности и в период лактации, так как обладает низкой токсичностью и не оказывает системного действия на организм [3].
Синтетические противогрибковые веществ
Существенным прорывом в лечении вагинального кандидоза стало создание синтетических противогрибковых препаратов [3]. Исследования продемонстрировали, что препараты азоловой группы обладают сопоставимой эффективностью, однако они не идентичны с точки зрения оказываемых ими местных побочных эффектов [10]. Самой высокой переносимостью обладает клотримазол. Прием других азоловых противогрибковых средств – миконазола, бутоконазола – может ассоциироваться с возникновением таких местных побочных эффектов, как зуд и жжение [10]. Высокая токсичность для печени кетоконазола послужила основанием для прекращения его использования в терапии молочницы [10].Наиболее широко используемым в лечении молочницы системным противогрибковым средством является флюконазол [10]. Препарат, как правило, хорошо переносится, системные эффекты в виде сыпи, головной боли и головокружения встречаются редко [3].
Рекомендуемый препарат от молочницы
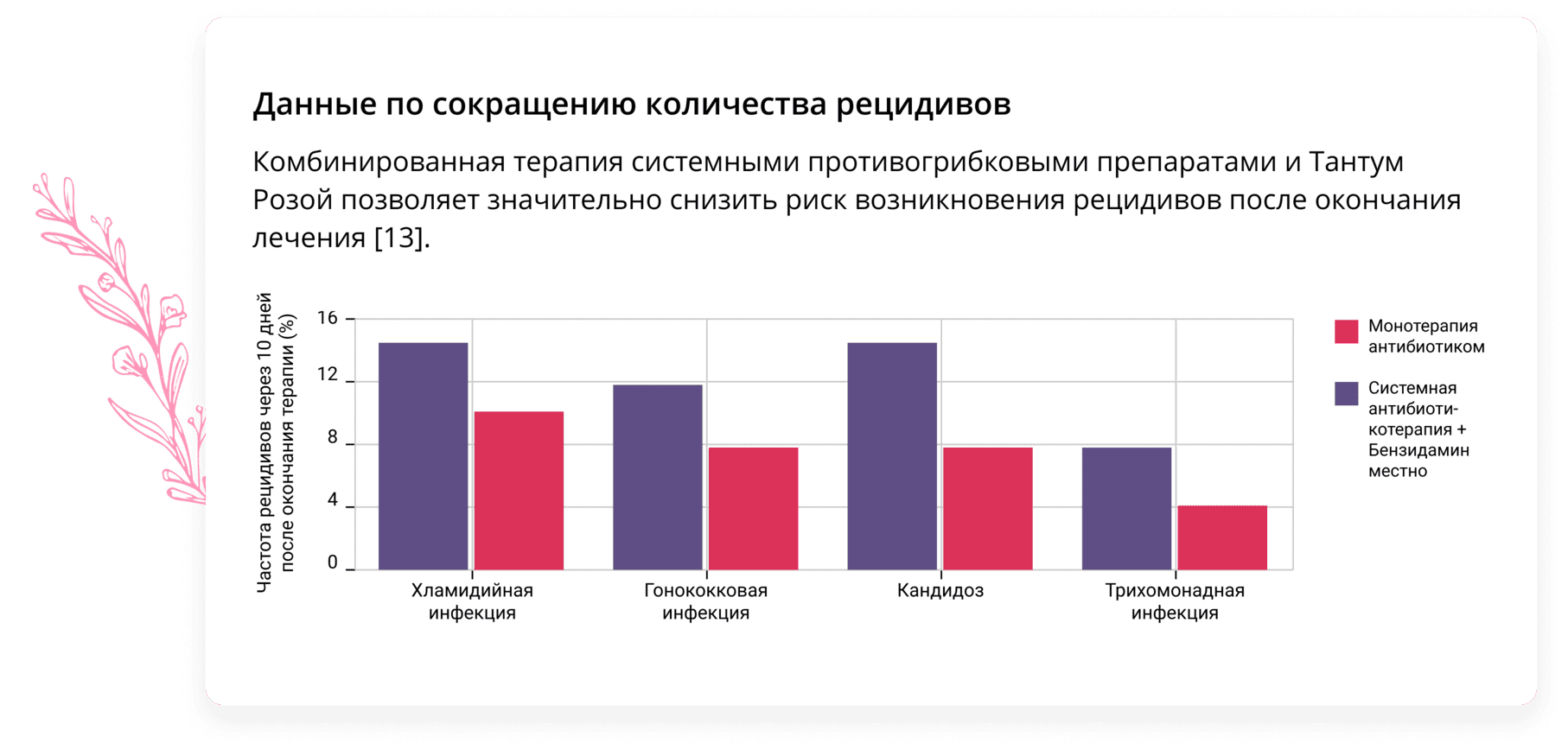
Многие исследователи сходятся во мнении о необходимости комплексной терапии при лечении вагинального кандидоза [3,4].
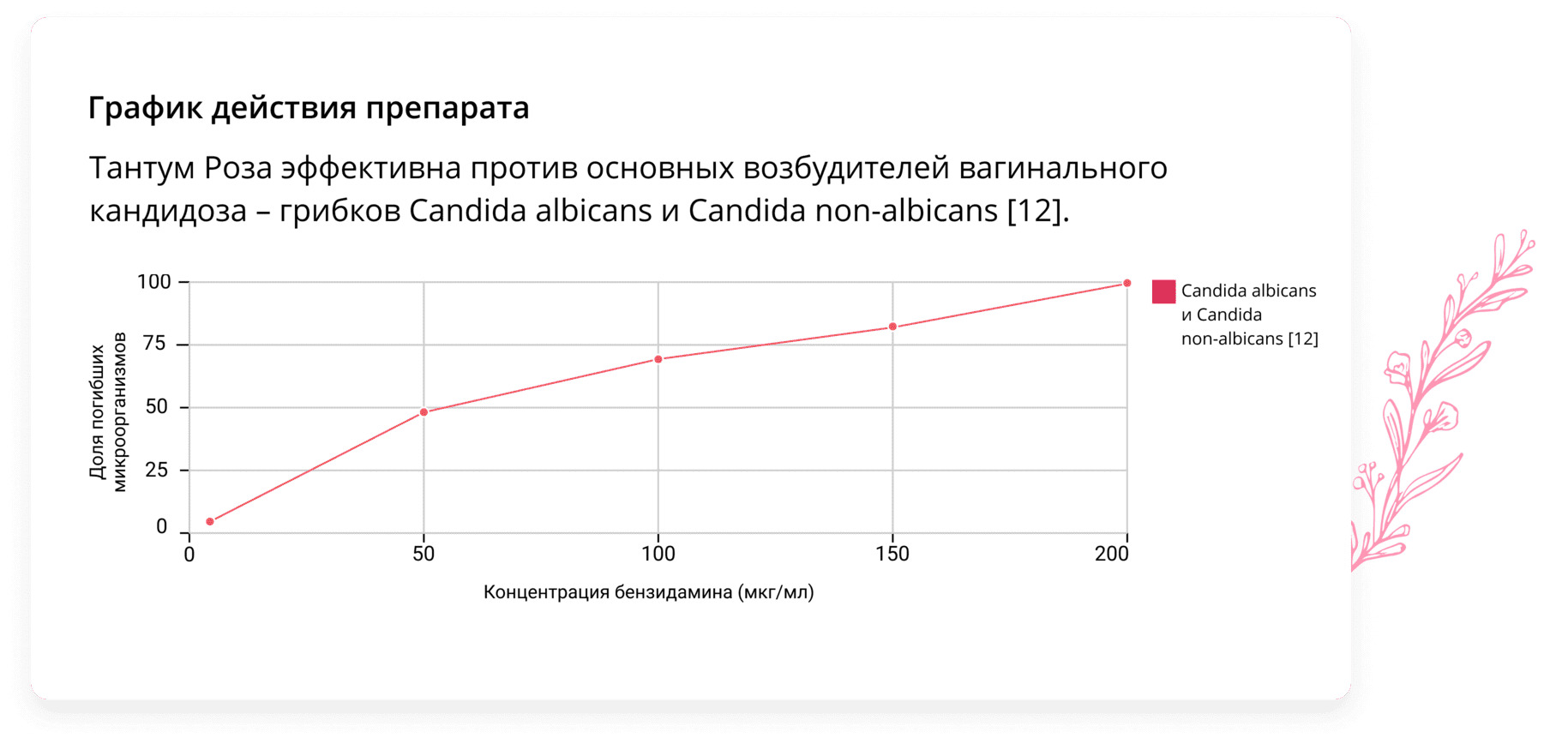
Эффективным лекарственным средством в комбинированной терапии молочницы противогрибковыми лекарствами может стать препарат Тантум Роза. Тантум Роза представляет собой раствор для вагинальных орошений. Действующим веществом Тантум Розы является бензидамин, благодаря которому препарат оказывает комплексное противогрибковое, противовоспалительное и болеутоляющее действие [11].
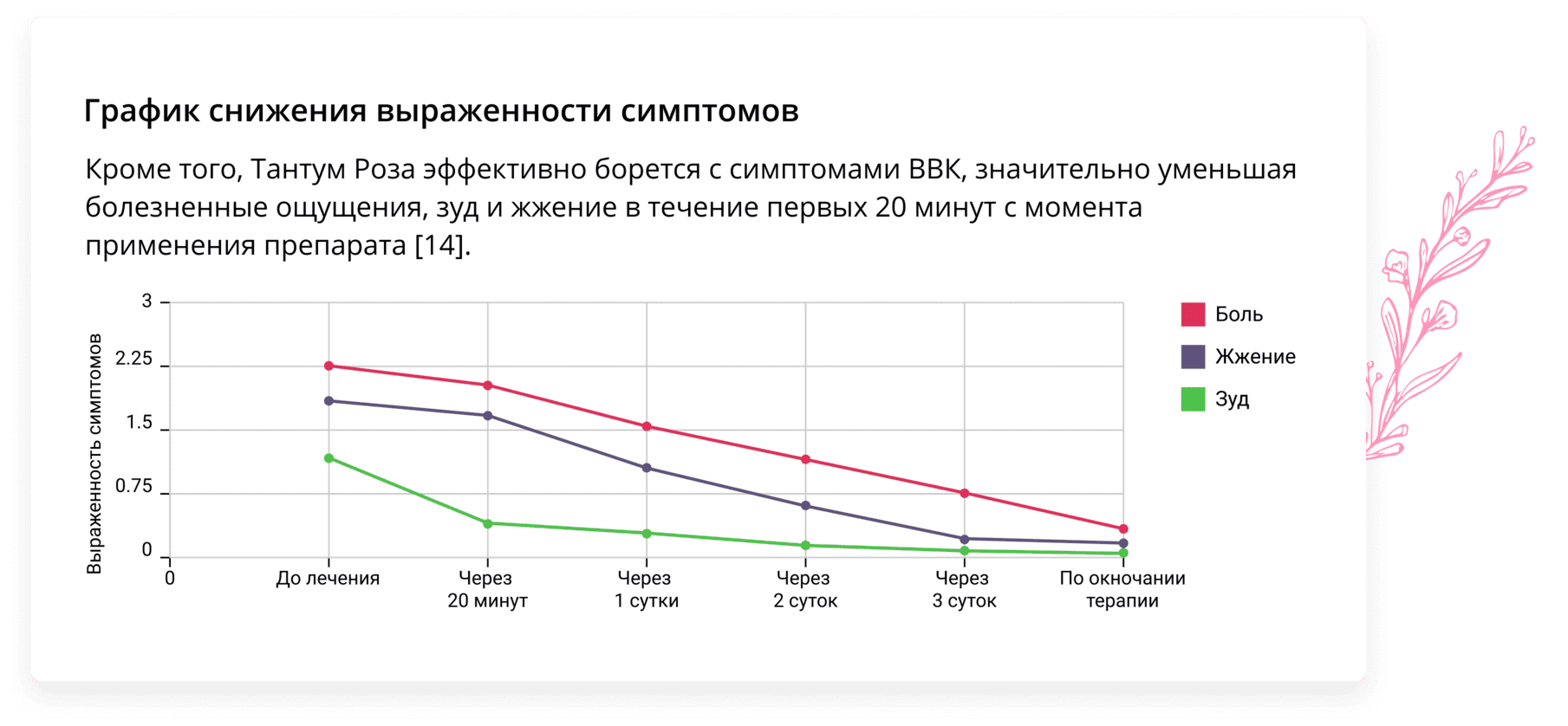
Низкая токсичность препарата делает его применение безопасным во время беременности и грудного вскармливания [15]. Препарат удобен в применении, а его лекарственная форма способствует вымыванию влагалищных выделений, сопровождающих течение молочницы [14].
[1] Ilkit M., Guzel A. The epidemiology, pathogenesis, and diagnosis of vulvovaginal candidosis: A mycological perspective // Critical reviews in microbiology, 2011(37): 250-261.
[2] Новые статистические данные инфекционных заболеваний влагалища : https://tantum-rosa.net/toexperts/news/novye-statisticheskie-dannye-infektsionnykh-zabolevaniy-vlagalishcha/ (дата обращения: 18.07.2019)
[3] Евсеев, А. А. Современные принципы диагностики и лечения вагинального кандидоза // Вестник репродуктивного здоровья, 2009(2): 20-25.
[4] Байрамова Г.Р., Баранов И.И., Припутневич Т.В., Чернова В.Ф. Вульвовагинальный кандидоз: клинические и терапевтические аспекты в практике акушера-гинеколога // Акушерство и гинекология: Новости. Мнения. Обучения, 2017, 4(18): 63-69.
[5] Федеральные клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин, РОАГ, 2013.
[6] Watson M.C., Grimshaw J.M., Bond C.M., Mollison J., Ludbrook A. Oral versus intra-vaginal imidazole and triazole anti-fungal treatment of uncomplicated vulvovaginal candidiasis (thrush). Cochrane Database of Systematic Reviews 2001, Issue 3. Art.No.: CD002845.
[7] Прилепская В.Н., Байрамова Г.Р. Вульвовагинальный кандидоз – современные пути решения проблемы // Трудный пациент, 2006, 4(9): 33-36.
[8] Sobel J.D. Faro S., Force R., Foxman B., Ledger W., Nyirjesy P., Reed B., Summers P. R. Vulvovaginal candidiasis: Epidemiologic, diagnostic, and therapeutic considerations // American journal of obstetrics and gynecology, 1998(178): 203-211.
[9] Мальбахова Е.Т., Арзуманян В.Г. Современный взгляд на проблему диагностики и лечения вульвовагинального кандидоза // Вестник дерматологии и венерологии. 2015(2): 111-115.
[10] Sobel J. Factors involved in patient choice of oral or vaginal treatment for vulvovaginal candidiasis // Patient preference and adherence, 2013(8): 31-34.
[11] Перламутров Ю.Н., Чернова Н.И. Пути повышения эффективности терапии микст-инфекций гениталий у женщин репродуктивного возраста // Клиническая дерматология и венерология. – 2009. – № 6. – С. 81-85.
[12] Pina-Vaz C., Rodrigues A.G., Sansonetty F., Martinez-De-Oliveira J., Fonseca A.F., Mårdh P.A. Antifungal activity of local anesthetics against Candida species // Infectious Diseases in Obstetrics and Gynecology. – 2000. – № 8 (3-4). – С. 124-137.
[13] Kosian K et al. Therapeutische Aspekte vaginaler und zervikaler Infektionen bei adjuvanter Benzydaminapplikation // Der Frauen arzt, 1992.
[15] Жабченко И.А. Современные представления о патогенезе и лечении воспалительных заболеваний нижних отделов половых путей у женщин // Медичні аспекти здоров’я жінки. – 2017. – № 5 (110).