Моноклональные антитела при коронавирусе что это
Препараты с моноклональными противовирусными антителами: насколько эффективна новая терапия для лечения COVID-19
Новые препараты из группы моноклональных вируснейтрализующих антител стали использовать для лечения COVID-19 в Москве. Терапия рекомендуется беременным женщинам с коронавирусной инфекцией.
Моноклональные антитела являются специализированными генно-инженерными антителами. Они направлены на определенный участок коронавируса, в то время как образовавшиеся при вакцинации или после COVID-19 антитела – широкого спектра.
По мнению Заура Шугушева, главного кардиолога сети клиник «РЖД-Медицина», руководителя временного COVID-госпиталя при Клинической больнице «РЖД-Медицина» имени Н.А. Семашко, новые препараты являются следующим поколением в лечении пациентов с коронавирусной инфекцией. Это возможность использовать в лечении «очищенные» антитела.
Пока больших исследований по действенности нового вида лечения нет, но в Европе и Америке терапия с моноклональными вируснейтрализующими антителами показывает высокую эффективность в борьбе с коронавирусной инфекцией.
«На сегодняшний день технология моноклональных антител достаточно дорогая. Могу сказать, что это самая дорогая опция в лекарственном лечении пациентов с ковидом», — заключил врач.
Отметим, что на данный момент моноклональные антитела используются в лечении беременных женщин, болеющих коронавирусом. Рассматривается возможность применения новых препаратов для терапии пациентов с хроническими заболеваниями и факторами риска.
Чем лечат коронавирус: 8 перспективных препаратов
Как сообщил РБК Виктор Малеев, советник НИИ эпидемиологии Роспотребнадзора, пока в мире не созданы эффективные средства и для лечения коронавируса врачи применяют комбинации существующих. Каких именно, Минздрав уточнил в списке рекомендованных препаратов. В их число вошли гидроксихлорохин, интерферон, лопинавир и ритонавир.
В начале сентября Минздрав выпустил обновленную, восьмую версию рекомендаций по профилактике, диагностике и лечению новой коронавирусной инфекции COVID-19. Доступная инфографика опубликована на сайте министерства.
Как отмечают эксперты, для профилактики коронавируса можно использовать препараты умифеновир, рекомбинантный интерферон альфа (ИФН-α). После контакта с зараженным SARS-CoV-2 нужно принимать гидроксихлорохин.
Материал прокомментировала и проверила Поленова Наталья Валерьевна, кандидат медицинских наук, семейный врач, кардиолог, детский кардиолог, диетолог GMS Clinic.
Что известно о COVID-19
COVID-19 — инфекционное заболевание, которое вызывает коронавирус SARS-CoV-2. Обнаруженный в Китае в конце 2019 года, к 15 мая он поразил 4,4 млн человек во всем мире. Большинство тех, у кого выявлены симптомы, жалуются на высокую температуру, кашель и затрудненное дыхание. Специальные лекарства и вакцины против COVID-19 пока не разработаны. Однако вирусолог, руководитель лаборатории геномной инженерии МФТИ Павел Волчков сообщил, что первое эффективное средство от коронавирусной инфекции может появиться осенью.
В целом для лечения коронавируса Минздрав рекомендует использовать шесть лекарств. это фавипиравир, ремдесивир, умифеновир, гидроксихлорохин, азитромицин и интерферон альфа.
Гидроксихлорохин и мефлохин
Препаратами на основе хлорохина врачи уже больше 70 лет лечат малярию и аутоиммунные заболевания (например системную красную волчанку). Ученые обнаружили, что активное вещество эффективно и против вируса SARS-CoV-2. В марте китайский холдинг Shanghai Pharmaceuticals предоставил России для лечения COVID-19 препарат гидроксихлорохин (производное хлорохина). Минздрав не выявил противопоказаний и разрешил применение, передав в больницы более 68 тыс. упаковок, несмотря на то что в России гидроксихлорохин не зарегистрирован.
Ученые до сих пор спорят, насколько обосновано применение гидроксихлорохина. Исследования французского инфекциониста Дидье Рауля показали положительные результаты. Но Associated Press опубликовало данные американских исследований. Анализ историй болезни пациентов, которых лечили при помощи препарата, показал, что гидроксихлорохин помогает хуже, чем стандартные средства.
Федеральное медико-биологическое агентство РФ в апреле провело клинические испытания мефлохина (утвержденный в России аналог гидроксихлорохина). Ученые выясняли, насколько этот противомалярийный препарат эффективнее и безопаснее. По предварительным данным исследования с участием 347 пациентов, после применения мефлохина в 78% случаев отмечена положительная динамика. Окончательные выводы ФМБА предоставит в конце мая.
Лопинавир и ритонавир
Комбинация противовирусных средств под названием калетра используется для лечения ВИЧ. По данным ВОЗ, применение средства в сочетании с другими лекарствами эффективно при борьбе с коронавирусом. В конце января Минздрав включил лопинавир с ритовинаром в список препаратов, рекомендуемых при COVID-19 в качестве противовирусной терапии. В результате спрос и продажа калетры выросли в десятки раз. Эксперты предупреждают, что бесконтрольный прием средства без назначения врача может причинить вред здоровью, в том числе вызвать диарею и поражения печени.
Китайские ученые обнаружили, что лопинавир и ритонавир не эффективны при лечении легкой или средней стадии COVID-19. Прием препаратов не улучшает клиническую картину, более того, может вызывать побочные эффекты. В эксперименте участвовали 86 пациентов, из них 34 человека принимали комбинацию лопинавира и ритонавира, а 17 больных не получали никаких препаратов. Спустя две недели обе группы показали аналогичные результаты, но те, кто принимал лекарства, испытывали побочные эффекты.
Ремдесивир
Ремдесивир применяют для лечения лихорадки Эбола. Канадские ученые из Университета Альберты выяснили, что препарат блокирует размножение коронавируса. Исследования доказали эффективность противовирусного средства при лечении респираторного синдрома MERS и атипичной пневмонии SARS-CoV, структура РНК которых аналогична коронавирусу. Вирусологи получили идентичные результаты в случае с SARS-CoV-2, вызывающим COVID-19, и пришли к выводу, что ремдесивир можно использовать для лечения. New England Journal of Medicine также опубликовал результаты исследования, в ходе которого применение препарата улучшило состояние 68% пациентов. Премьер-министр Японии Синдзо Абэ 28 апреля заявил в парламенте, что планирует разрешить использование ремдесевира для лечения COVID-19. В США препарат прошел успешные испытания, и 2 мая Управление по санитарному надзору экстренно выдало разрешение на его применение.
APN01
Австрийская биотехнологическая компания APEIRON Biologics AGН начала клинические испытания препарата APN01, который был разработан в начале 2000-х годов. Ученые обнаружили, что белок ACE2, входящий в его состав, подавляет инфекции, вызванные вирусами группы SARS. А также помогает защитить легкие при дыхательной недостаточности.
Власти Австрии, Германии и Дании согласились провести клинические испытания препарата. В ходе исследований 200 пациентов с COVID-19 получат APN01. Затем вирусологи оценят действие средства, а также проанализируют его эффективность и безопасность для больных, которым необходима искусственная вентиляция легких.
Фавилавир (фавипиравир)
Китайские врачи одобрили для лечения COVID-19 противовирусный препарат фавилавир (фавипиравир). Это средство применяют при воспалениях органов дыхательной системы. Результаты исследований, проведенных среди 70 человек, пока не опубликованы, но препарат, как утверждают вирусологи, доказал эффективность.
В феврале фармацевтическая компания Zhejiang Hisun Pharmaceutical получила разрешение на продажу фавипиравира как потенциального лекарства от коронавируса.
Рибавирин
Оценить эффективность и безопасность рибавирина достаточно сложно. С одной стороны, это средство угнетает размножение подавляющего большинства вирусов, с другой — механизм действия рибавирина до конца не изучен. В конце января Минздрав рекомендовал использовать это противовирусное средство для лечения коронавируса. Детям его назначают при респираторно-синцитиальной инфекции (редкая разновидность ОРВИ), которая вызывает тяжелое поражение легких. Препарат применяют при тяжелом гриппе, у детей с иммунодефицитом — при кори, а в сочетании с интерфероном рибавирином лечат вирусный гепатит С.
Однако академик РАН Александр Чучалин раскритиковал рекомендации Минздрава. При назначении препарата взрослым необходимо учитывать его тератогенность (угрозу нарушения эмбрионального развития), поэтому рибавирин категорически противопоказан при беременности. Несмотря на то что средство угнетает размножение многих вирусов, оно очень токсично и вызывает множество побочных эффектов.
В конце марта Минздрав исключил рибавирин из списка рекомендованных лекарств для лечения COVID-19.
Ивермектин
Австралийские ученые из университета Монаша и Королевского госпиталя в Мельбурне обнаружили антипаразитарное средство, которое в течение 48 часов практически уничтожает вирус SARS-CoV-2, уменьшая его присутствие на 99%. По мнению исследователей, применение ивермектина поможет избежать тяжелых осложнений COVID-19, а также предотвратить распространение вируса. В ходе опытов в зараженные SARS-CoV-2 клетки добавляли ивермектин. Через 24 часа доля вирусных РНК снижалась на 93%, а спустя 48 часов присутствие вируса уменьшалось на 99%.
Однократная обработка ивермектином способна за 48 часов вызывать уменьшение вируса в 5 тыс. раз, утверждают ученые. Препарат одобрен ВОЗ.
Нелфинавир
В комбинации с другими противовирусными препаратами нелфинавир используют для лечения ВИЧ. Исследование проводили японские ученые. Согласно полученным данным, препарат способен блокировать размножение SARS-CoV-2. Вирусологи исследовали девять аналогичных средств и обнаружили, что нелфинавир эффективен даже в небольших дозах. Поэтому его рекомендуют включить в перечень потенциально эффективных препаратов для лечения COVID-19.
Что делать, пока нет вакцины
Комментарий эксперта
Какие лекарства, кроме противовирусных препаратов и антибиотиков, рекомендованы для лечения COVID-19 Минздравом РФ?
Согласно восьмой версии постановления «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19) Минздрава РФ, пациенты, инфицированные вирусом SARS-CoV-2, должны получать при необходимости патогенетическую и поддерживающую симптоматическую терапию. К первой группе препаратов относятся, в первую очередь: глюкокортикостероиды (ГКС), ингибиторы интерлейкинов (тоцилизумаб, канакинумаб), антикоагулянты (эноксапарин, фраксипарин).
Глюкокортикостероиды способны предупреждать высвобождения цитокинов, веществ, отвечающих за развитие бурной воспалительной реакции, которая может привести очень опасному осложнению «цитокиновому шторму». ГКС могут быть полезны в лечении тяжелых форм COVID-19 для предотвращения необратимого повреждения тканей и неконтролируемой полиорганной недостаточности.
Следует отметить, что при легкой и средней степени тяжести течения заболевания, то есть пациентам, не получающих кислород, ГКс не показаны. Так что скупать гормоны из аптек для применения дома нет ни малейшей необходимости.
Препараты из группы ингибиторов цитокинов применяются при поражении паренхимы легких более чем на 50%, то есть стадия КТ-3, КТ-4 в сочетании с признаками нарастания интоксикации: длительно существующая лихорадка, очень высокие уровни воспалительных маркеров в крови.
В группах пациентов высокого риска тромбообразования для профилактики, так называемых, коагулопатий, целесообразно назначение антикоагулянтов, применяемых подкожно. Доказательств эффективности пероральных антикоагулянтов при COVID-19 пока недостаточно, однако, если пациент принимал их до заболевания, до прием препарата необходимо продолжить. К группам высокого риска относятся пациенты с сердечно-сосудистой патологией, сахарным диабетом, ожирением.
Как проводится симптоматическая терапия коронавируса?
К препаратам симптоматической терапии COVID-19 относят жаропонижающие лекарства, противокашлевые препараты, улучшающие отхождение мокроты. Наиболее безопасным жаропонижающим препаратом признан парацетамол.
Нет необходимости дожидаться определенного уровня лихорадки для применения жаропонижающего средства. При наличии головной и мышечной боли, плохой переносимости симптомов интоксикации и лихорадки, возможно применение препаратов и при относительно невысокой температуре тела.
Что можно принимать для профилактики коронавируса?
Важнейшими характеристиками рациона, способствующего укреплению иммунитета являются: адекватная суточная калорийность, достаточное потребление белка и ряда микронутриентов, в особенности, витамина С, Д, А, железа и цинка, повышение потребление пищевых волокон и, при необходимости, пробиотиков, соблюдение водного баланса. Согласно клиническим рекомендациями Российской Ассоциации эндокринологов, для профилектики дефицита витамина D у взрослых в возрасте 18-50 лет рекомендуется получать не менее 600-800 МЕ витамина в сутки. Людям старше 50 лет — не менее 800-1000 МЕ витамина D в сутки.
Существуют некоторые косвенные признаки потенциального противовирусного эффекта цинка против COVID-19, хотя их биомедицинские актуальность еще предстоит изучить. С учетом последних данных о клиническом течение болезни, кажется, что цинк может обладать защитным действием против COVID-19 за счет уменьшения частоты пневмонии, предотвращения повреждения легких, вызванного аппаратами ИВЛ, улучшения антибактериального и противовирусного иммунитета, особенно у пожилых людей.
Аскорбиновая кислота (витамин C, АК) принимает участие в таких жизненно важных физиологических процессах, как продукция гормонов, синтез коллагена, стимуляция иммунной системы и пр. Последний эффект может быть обусловлен как прямым противовирусным действием АК, так и ее противовоспалительными и антиоксидантными свойствами.
«Разовая доза может дать защиту на год» В США людей лечат от COVID-19 «коктейлями Трампа». Получат ли их россияне?
Фото: Yara Nardi / Reuters
В Соединенных Штатах одобрили применение в чрезвычайных ситуациях препарата на основе моноклональных антител, созданного компанией AstraZeneca. До этого там появились препараты и других компаний. Подобным антительным «коктейлем» лечили президента США Дональда Трампа, когда тот заболел коронавирусной инфекцией. Ученые говорят, что эти препараты могут стать альтернативой прививкам. Вакцина заставляет организм самостоятельно сопротивляться SARS-CoV-2 и учит его вырабатывать против вируса антитела. Но вакцины часто плохо срабатывают у пациентов с ослабленным иммунитетом, и за рубежом для профилактики им рекомендуется вводить уже готовые моноклональные антитела. О том, может ли «коктейль Трампа» появиться в России и сколько будет стоить аналогичный препарат, «Лента.ру» поговорила с доктором медицинских наук, профессором РНИМУ им. Н. И. Пирогова Минздрава России Заурбеком Айсановым.
Что такое антитела, сегодня, наверное, выучили все россияне. А что такое моноклональные антитела?
Айсанов: Действительно, многое, что раньше было известно в сугубо профессиональной среде, стало достоянием общественности. Люди уже начали разбираться в таких понятиях, как уровень антител, типы вакцин, клинические исследования.
Моноклональные антитела (МАТ) названы так потому, что они созданы из одного клона иммунных клеток и обладают способностью нейтрализовывать определенный антиген. Сегодня существует большое разнообразие МАТ, и для своего производства они требуют достаточно сложных технологических процессов. Причем МАТ могут использоваться не только в медицине — для лечения, диагностики и профилактики. Моноклональные антитела применяются и в химии, и в молекулярной биологии.
Сама технология возникла в середине 1970-х годов. Тогда исследователи Жорж Келер и Сезар Мильштейн описали процесс получения антител против заданных антигенов. В 1984 году ученые получили за это Нобелевскую премию по физиологии.
Моноклональные антитела можно создать для лечения практически любой патологии?
Дело в том, что антитела могут быть разработаны против любого антигена. Воспалительные процессы в организме в общем-то развиваются по одним и тем же законам. Поэтому часто моноклональные антитела, созданные для одной патологии, начинают использоваться и для лечения другой. Например, я работаю в области пульмонологии. При астме свою эффективность подтвердил препарат на основе моноклональных антител — бенрализумаб. Но дальнейшие исследования показали, что препарат работает и при целом ряде других заболеваний, так как там задействованы одни и те же механизмы, один и тот же общий принцип действия.
Точно так же получилось и с SARS-CoV-2. У пациентов с тяжелым течением коронавирусной инфекции используются моноклональные антитела против интерлейкина-6. В свое время они создавались для лечения ревматоидного артрита. Хотя для COVID-19 эта терапия не специфическая, а просто противовоспалительная.
Много ли моноклональных антител было создано прицельно для борьбы с SARS-CoV-2?
Не так много. Моноклональные антитела в этом случае были нацелены на так называемый S-белок. Именно он придает SARS-CoV-2 вид «вируса с короной». И S-белок обеспечивает проникновение вируса в клетку человека. Эти разработанные моноклональные антитела помогают предотвратить заболевание.
Но если после вакцинации организм сам вырабатывает антитела, то при применении моноклональных антител они вводятся в организм уже готовыми. Это еще называется «пассивной иммунизацией»
Знаменитый «коктейль Трампа» — это и есть моноклональные антитела?
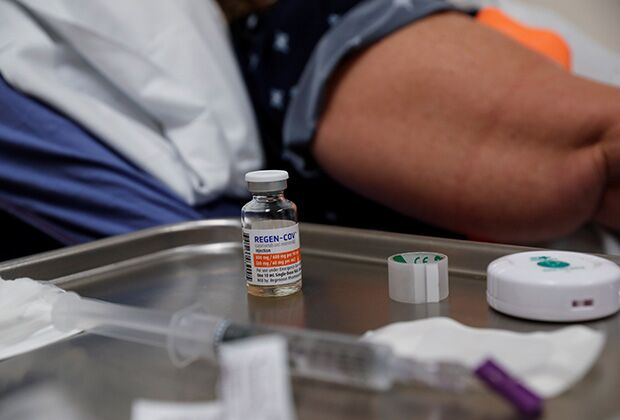
Да, это была комбинация моноклональных антител касиривимаба и имдевимаба, разработанная фармацевтической компанией Regeneron. Но есть и другие комбинации. Практически одновременно с этим препаратом, с разницей в 11 суток, управление по санитарному надзору и качеству пищевых продуктов и медикаментов США [FDA] выдало разрешение на экстренное использование комбинации моноклональных антител бамланивимаба и этесевимаба. Эти два препарата стали пионерами. Сейчас еще появились однокомпонентные, или монопрепараты, — моноклональные антитела сотровимаб и регданвимаб.
Фото: Alex Brandon / Reuters
Могу сказать, что 23 ноября правительство Российской Федерации направило почти пять миллиардов рублей на закупку вышеперечисленных препаратов. Но эти моноклональные антитела в России не одобрены, то есть не зарегистрированы. Просто дается разрешение на их экстренное применение.
Моноклональные антитела действенны именно как средство профилактики, а не лечения COVID-19?
Грань между профилактикой и лечением здесь очень тонкая. Недавно управление по санитарному надзору и качеству пищевых продуктов и медикаментов США [FDA] пересмотрело разрешение на экстренное использование коктейля касиривимаба и имдевимаба в качестве постконтактной профилактики у взрослых и детей с высоким риском прогрессирования болезни в тяжелую форму.
Если же заболевание уже зашло далеко (обычно более семи дней после начала заболевания), то есть репликация вируса внутри клеток организма давно идет, смысла в моноклональных антителах, блокирующих его проникновение в клетку, уже нет.
Но пациенты часто узнают о своей болезни далеко не в первые дни после заражения. Как понять врачу, можно ли этого больного лечить антителами или уже поздно?
Здесь необходимо пояснить, что принять такое решение в одиночку в нашей стране даже очень квалифицированный специалист не может. Порядок назначения моноклональных антител против S-белка коронавируса в России полностью регламентируется Временными методическими рекомендациями по профилактике, диагностике и лечению новой коронавирусной инфекции №13.
Фото: Gianluca Panella / Getty Images
Согласно им, назначение МАТ возможно при решении врачебной комиссии. Введение этих препаратов разрешается до седьмого дня от начала заболевания.
Сложно говорить о стоимости, потому что нет официального прайс-листа, есть данные о стоимости в США. При этом называются разные цифры: стоимость одной инфузии составляет, по разным данным, приблизительно от 1 до 5 тысяч долларов.
В России кого ими хотят лечить?
Главное условие — пациенты должны быть старше 12 лет. Минздрав определил 14 приоритетных групп. Причем эти группы разделены еще на два уровня. В первую очередь препарат показан для шести категорий пациентов: беременные, женщины в послеродовом периоде с одним или более фактором риска тяжелого течения коронавирусной инфекции, пациенты с первичным иммунодефицитом, пациенты, получающие системную иммуносупрессивную терапию, пациенты после трансплантации органов, пациенты с онкогематологическими заболеваниями.
Ко второй группе приоритета относятся люди, страдающие сахарным диабетом первого и второго типа, хроническими болезнями почек четвертой стадии, муковисцидозом, ХОБЛ с тяжелым и крайне тяжелым течением, когда легкие действуют менее чем на половину, пациенты с тяжелой бронхиальной астмой с приемом системных биологических препаратов, с ожирением второй и третьей степени, хронической сердечной недостаточностью 3-4 функциональных классов.
От всех этих пациентов трудно ожидать хорошей реакции на вакцинацию, хорошего иммунного ответа. А у некоторых из них могут быть медотводы от вакцин. Поэтому для таких пациентов может сработать принцип назначения пассивной выработки антител. То есть когда эти антитела вводятся в готовом виде.
Кадр: Yara Nardi / Reuters
Как быстро действует препарат?
Вспомните тот самый широко известный пример с президентом Трампом. В прессе писали, что из-за факторов риска, связанных с возрастом и избыточным весом, его состояние стремительно ухудшается. А через день-два после этого заявления Трамп уже едет в машине и бодро дает интервью, обещая победить в президентской гонке точно так же, как победил ковид.
Нельзя говорить, что антитела прямо мгновенно действуют, но они работают достаточно быстро — в течение суток-двух
Мы ведь не ждем от организма выработки чего-то, а ждем, что введенные антитела немедленно начнут блокировать вирус и не допустят его проникновения в человеческую клетку.
Насколько антитела эффективны?
Лечения, которое работало бы у ста процентов пациентов, не существует. Вы наверняка слышали, что компания Pfizer разработала препарат Paxlovid против ковида. Его эффективность достигает 89 процентов, это очень много. На него возлагаются очень большие надежды. Великобритания вроде бы готова выдать разрешение на экстренное использование этого лекарства.
В одном из клинических исследований изучались пациенты, получившие лечение быстро, то есть в течение пяти дней после появления симптомов. В этой группе препарат снизил риск тяжелого заболевания или смерти на 67 процентов.
Все упомянутые моноклональные антитела обладают достаточно высокой эффективностью по отношению к варианту дельта. Но надо понимать, что на эффективность влияют сроки приема препарата — чем раньше, тем лучше
Кроме того, вирус мутирует, и эффективность препарата может меняться, и, возможно, их придется адаптировать к новым вариантам коронавируса.
Надолго ли хватает действия одной дозы: год, полгода?
На этот вопрос нет однозначного ответа, как и в случае с вакцинами, так как пока недостаточно данных. Но, например, не так давно результаты клинического исследования своего коктейля антител тиксагевимаба и цилгавимаба обнародовала компания «АстраЗенека».
Предполагается, что разовая доза этого коктейля может обеспечить защиту от тяжелого ковида от 12 до 18 месяцев, хотя нам придется подождать, чтобы точно узнать, как долго длится защита.
Как применяются эти препараты, что они собой представляют?
Как правило, это препараты для внутривенного введения. Но есть и антитела, которые вводятся подкожно или внутримышечно. Применение моноклональных антител, направленных на S-белок коронавируса, разрешено только в условиях стационара и дневного стационара.
Фото: Shannon Stapleton / Reuters
Госпитальные технологии усложняют доступ к лекарствам. Тем более, что они эффективны в самом начале болезни. Можно ли сделать антитела в таблетках?
Моноклональные антитела — это большие молекулы, средний вес где-то 1500 килодальтонов. Если их принимать перорально, то они просто-напросто разрушатся в желудочно-кишечном тракте и в кровоток не попадут.
Поэтому единственный на сегодняшний день используемый способ доставки — инъекционный. На нынешнем этапе применение таблеток или капсул технологически невозможно. Но также известно, что в настоящий момент ведутся исследования по разработке ингаляционной формы доставки антител против COVID-19.
В России есть производство собственных моноклональных антител?
Разработки идут, но готовых препаратов пока нет. Я имею в виду антитела именно против SARS-CoV-2. Но для других заболеваний создано много отечественных моноклональных антител.
Минздрав определил всего 14 категорий пациентов в России, кого следует лечить моноклональными антителами. Но ведь лекарство можно давать всем, хуже от этого не будет?
Это достаточно дорого. Если суммировать упаковки, которые собирается закупать Минздрав, то речь о тысячах доз. В нашей стране пациентов, которые заболевают за сутки, сейчас около 30 тысяч, а в течение последнего месяца более миллиона. Поэтому и выделили отдельно два уровня приоритетных групп. Надеюсь, что пациентам первого уровня приоритета лекарств хватит.
Самостоятельно, за свой счет моноклональные антитела можно купить?
Если говорить об антиковидных моноклональных антителах, то это достаточно новые разработки, поэтому пока они не зарегистрированы в России и на рынке их нет, в обычной аптеке их купить нельзя. Да и за рубежом их сейчас тоже нет в свободном доступе. Все расходы на лечение моноклональными антителами в развитых странах покрываются государством.
Если бы начали свободно продавать, то преимущество в приобретении получили бы платежеспособные лица, а не те, кому это лекарство нужнее всего. Это было бы неправильно ни с социальной, ни с этической точки зрения
Сейчас производство моноклональных антител в мире не так велико, чтобы его могли получить все желающие. То есть самым слабым, тем, кому лекарство может помочь выжить, его может не хватить.
Моноклональные антитела могут стать альтернативой вакцинации?
Нет, это маловероятно. Прежде всего по причине высокой стоимости препаратов. Кроме того, вакцины на современных платформах (ДНК или РНК-содержащие) достаточно быстро, примерно за несколько недель, можно адаптировать к меняющимся вариантам вируса. О чем говорят сами производители. А производство антител — это не такой быстрый процесс.
Для вакцинации требуются миллиарды доз препаратов. Производство моноклональных антител на сегодняшний день не может выдавать такие объемы.
Фото: Yara Nardi / Reuters
Технологии меняются. То, что еще вчера стоило космических денег, сегодня доступно многим. Если моноклональные антитела подешевеют — может, они смогут стать компромиссом для антиваксеров?
Дело ведь не только в стоимости. Представим себе, что моноклональные антитела будут на рынке в неограниченном количестве и бесплатно. Но где вы возьмете такое количество врачей, медсестер, которые будут миллиардам людей вводить эти препараты? Применяемые на сегодняшний день антиковидные антитела требуют внутривенного введения в течение 30-90 минут.
Нет необходимости говорить, что это достаточно сложная медицинская манипуляция. Все это время и несколько часов после пациент должен находиться под медицинским наблюдением. Согласитесь, что на сегодняшний день массовое введение моноклональных антител в отличие от массовой вакцинации невозможно.
А потом, представьте, как поведут себя люди, которые на сегодняшний день являются противниками вакцинации, если им предложить ввести готовые антитела искусcтвенного происхождения? Я не берусь предсказать ни их реакцию, ни ту общественную волну, которую они способны поднять.