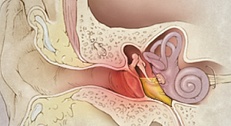
Моракселла в носу у ребенка чем лечить
Моракселла катаралис – кто это такая?
5.00 (Проголосовало: 2)
Наиболее встречающимися ЛОР-заболеваниями являются средний отит и синусит. Особенно часто эти воспаления возникают в раннем возрасте. По статистике до пяти лет ими страдают до 60% детей. Одним из возбудителей этих заболеваний является бактерия моракселла. Моракселла катаралис или Moraxella catarrhalis или Branchamella catarrhalis была выделена в начале прошлого века и не считалась патогенной до 70-х годов.
Где обитает?
В норме она живет на слизистой оболочке носа, глаз и в мочеполовой системе. Обычно никаких неприятностей эта бактерия не доставляет. Но, как любая условно патогенная флора при ослаблении иммунитета, она может стать причиной заболевания. Моракселла в 50% случаев обнаруживается у детей и в десятки раз реже у взрослых. Именно поэтому чаще всего эта бактерия встречается в посеве у детей.
Для чего необходимо взять мазок?
Обычно этот микроорганизм живет у большинства людей и никаких неприятностей не доставляет, и избавляться от него заранее, в целях профилактики, смысла нет. Однако, если именно моракселла стала причиной постоянных болезней, то без антибиотиков, скорее всего, не обойтись.
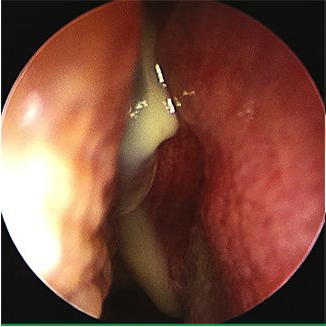
Несмотря на то, что по агрессивности воспаления моракселла уступает другим возбудителям, опасна она в основном тем, что плохо распознается и часто может лечиться неправильно. Именно поэтому не стоит пренебрегать сдачей мазка на флору. Собранный материал от пациента высеивают на специальную среду и диагностируют бактерию с помощью микроскопа.
Если лечиться, то как?
Являясь бактерией, способной продуцировать фермент β-лактамазу, моракселла устойчива к определенным видам антибиотиков, которые при ЛОР-заболеваниях назначаются чаще всего. Поэтому лабораторные исследования и консультация врача необходимы для своевременного, правильного лечения и благополучного исхода заболевания.
Помимо этого, применяется и симптоматическое лечение, которое назначит врач, учитывая течение заболевания. Только врач на основе анализов сможет правильно установить возбудителя болезни и назначить тот препарат, который вам необходим.
В филиалах «ЛОР клиники №1» высококвалифицированные специалисты-оториноларингологи проведут полный осмотр ЛОР-органов, назначат необходимые обследования и лечение, соответствующее вашему заболеванию.
Инфекции, вызванные Haemophilus, палочкой коклюша, Moraxella и группой бактерий НАСЕК
Haemophilus Influenzae
Этиология
Эта грамотрицательная коккобацилла может выглядеть как грамположительная при глубоком прокрашивании полярных телец. Из 6 капсульных серотипов, от а до f, чаще выделяется тип b. Неинкапсулированные штаммы носят название нетипируемых.
Патогенез
Н. influenzae — часть нормальной микрофлоры ротоглотки. Жгутики способствуют ее сцеплению с поверхностью слизистой оболочки дыхательных путей. Микроб проникает между клетками эпителия и вызывает болезнь. Полисахарид капсулы служит антифагоцитарным барьером, тогда как эндотоксин (липополисахарид) повреждает клетки слизистой оболочки и вызывает воспаление ЦНС и сепсис. Нетипируемые штаммы вызывают заболевание, повреждая поверхность клеток респираторного эпителия.
Эпидемиология
После 1991 г. вакцинирование капсульным полисахаридом, связанным с белком-переносчиком, существенно снизило частоту менингита типа b у детей до 2 лет. У невакцинированных детей в возрасте от 6 мес до 2 лет менингит составляет 2050 случаев на 100 000. У взрослых 50% инвазивных инфекций связана с нетипируемыми штаммами; к факторам риска относят женский пол, беременность, ВИЧ-инфекцию и злокачественные заболевания.
Клинические проявления
Н. influenzae вызывает пневмонию, передающуюся от человека к человеку, особенно у пожилых больных ХНЗЛ, длительно курящих и, в особенности, у больных с ВИЧ-инфекцией. Более 80% изолятов не типируемые. Н. influenzae все реже вызывает менингит у детей и у взрослых. Нетипируемые штаммы — причина 20–40% бактериологически подтвержденных случаев среднего отита у детей. Акушерская инфекция, вызванная этими штаммами, протекает тяжело, передается плоду, ведет к преждевременным родам и высокой детской смертности. Эпиглоттит у взрослых сопровождается лихорадкой, болями в горле, дыхательными расстройствами, охриплостью голоса, слюнотечением; летальность при обструкции дыхательных путей составляет 7%.
Диагностика
Н. influenzae выделяется в 80–90% случаев из культуры крови при пневмонии и эпиглоттите. С помощью встречного иммуноэлектрофореза можно обнаружить антиген в ликворе, крови и моче.
Лечение
Все штаммы данного возбудителя устойчивы к рлактамным антибиотикам. Назначают ампициллин 200–400 мг/кг в сутки (до 6 г/сут) при чувствительности к нему. При менингите эффективны цефалоспорины 3-го поколения, способные создать терапевтический уровень в ликворе. Раннее назначение глюкокортикоидов у детей предупреждает снижение остроты слуха. Вне стационара назначают амоксициллин 50 мг/кг в сутки (до 2 г), а при устойчивых штаммах, котримоксазол или цефаклор (ципрофлоксацин у взрослых). Контактным детям в дошкольном учреждении проводят профилактику рифампицином 20 мг/кг в сутки (до 600 мг) в течение 4 дней. При эпиглоттите может потребоваться интубация трахеи, чтобы защитить дыхательные пути.
B. Pertussis
Этиология
Человек — единственный носитель этой грамотрицательной коккобактерии, медленно растущей на селективной среде.
Патогенез
В. pertussis колонизирует дыхательные пути, контактируя с ресничками мерцательного эпителия и выделяет специфический токсин.
Эпидемиология
Коклюш диагностируется недостаточно. Индекс контагиозности при контакте неиммунного человека с больным равен 90–100%. В США 2/3 детей, заболевших коклюшем, не были адекватно вакцинированы. 13% больных составляют подростки 15 лет и старше. Летальность равна 0,4%, но у детей до 2 мес 1,3%.
Клинические проявления
Инкубационный период равен 7–10 сут. Болезнь проходит три стадии: катаральную (1–2 нед), пароксизмальную (2–4 нед) и выздоровления (2–3 нед). Кашель протекает приступообразно: 10–30 кашлевых толчков во время приступа, 10–25 приступов в сутки с послекашлевым спазмом у 40–60% больных. У подростков и взрослых кашель со спазмом и без него длится 12 нед. Лимфоцитоз более характерен для детей, чем для взрослых. Осложнения: цианоз, апноэ, пневмония.
Диагностика
Выделение В. pertussis с помощью мазка тампоном из носоглотки и немедленного посева на селективную среду. Чувствительность метода 70–80% в первые 2 нед болезни.
Лечение
Эрадикация В. pertussis достигается эритромицином в дозе 50 мг/кг в сутки (максимум 2 г/сут) в 24 приема в течение 14 дней. В том же режиме проводится лечение контактных и заболевшего, независимо от возраста и иммунного статуса. Цельноклеточная вакцина имеет эффективность 80–90%. Последний вариант бесклеточной вакцины дает меньше побочных эффектов.
Moraxella Catarrhalis
Этиология
Moraxella (Branhamella) — диплококк, продуцирующий р-лактамазу.
Эпидемиология
М. catarrhalis колонизирует верхние дыхательные пути у 50% здоровых школьников и у 7% взрослых. Максимальное число случаев инфекции отмечается поздней зимой и ранней весной.
Клинические проявления
М. catarrhalis вызывает средний отит, трахеобронхит, пневмонию и, реже, эмпиему плевры, бактериемию, септический артрит, менингит и эндокардит. Респираторные инфекции характерны для больных ХНЗЛ старше 50 лет.
Диагностика
Окраска мокроты по Граму выявляет грамотрицательные диплококки.
Лечение
Амоксициллин с клавулоновой кислотой 250–500 мг внутрь 3 раза в сутки, цефалоспорины 2–3-го поколения или эритромицин.
НАСЕК
Этиология
Haemophilus aphrophilns, H. paraphrophilus, H. parainfluenzae, Actinobacillus actinomycetemcomitans, Cardiobacterium hominis, Eikenella corrodens и Kindella kingae являются возбудителями, нуждающимися для своего роста в СО2.
Патогенез
Вся НАСЕК-группа бактерий вызывает эндокардит измененных клапанов.
Клинические проявления
Эндокардит, вызванный НАСЕК-группой бактерий, начинается незаметно, протекает с осложнениями, например, при высеве Haemophilus в 60% случаев отмечены эмболии, в 10–15% — летальный исход. Источниками инфекции являются периодонтит, менингит, септический артрит, остеомиелит.
Диагностика
Необходимо выделить культуру из крови в течение первых 7 дней.
Лечение
При эндокардите назначают ампициллин 9–12 г/сут и аминогликозиды 3 мг/кг в сутки в течение 6 нед.
Moraxella catarrhalis (моракселла катаралис)
Moraxella catarrhalis представляет собой разновидность неподвижных бактерий. Данный вид диплококков характеризуются грамотрицательностью, аэробностью и оксидазоположительностью. Бактерия способствует развитию инфекционных заболеваний, поражая клетку живого организма. Moraxella catarrhalis прикрепляется к клетке за счет аутотранспортеров адгезинов тримерного типа. Нередко встречаются упоминания о бактерии Моракселлы Катаралис в устаревшем понятии. Для описания вида в публикациях используется наименование Branhamella catarrhalis.
Классификация
Данный вид микроорганизмов принадлежит царству Бактерии. Современные исследователи относят разновидность Moraxella catarrhalis к роду Moraxella. В свою очередь данный род относится к семейству Moraxellaceae и к порядку Pseudomonadales. Микроорганизм входит в класс Gamma proteobacteria и является протеобактерией.
Какие заболевания вызывает у человека?
Моракселла Катаралис, попадая в организм человека, способствует развитию следующих заболеваний:
Кроме того, данный вид бактерий способен вызвать осложненное протекание болезней ЛОР-органов. Из-за Moraxella catarrhalis могут развиться осложнения в виде острого отита, синусита и бактериального бронхита. Также данные микроорганизмы могут участвовать в развитии внебольничных пневмоний в сочетании с пневмококком, гемофильной палочкой и золотистым стафилококком. Чаще всего последнему типу заболевания подвержены дети.
Д.Ю. Овсянников подготовил видео на тему «Семиотика кашля у детей». Оно было специально создано для педиатров и профессоров. В видео отражены причины и проблемы течения бактериального бронхита у детей. В том числе, автор затрагивает участие Moraxella catarrhalis в патогенезе данного заболевания.
Действующие и недействующие антимикробные средства
Для лечения бактериального заражения Moraxella catarrhalis может использоваться ципрофлоксацин, кларитромицин, левофлоксацин, моксифлоксацин, азитромицин и рокситромицин. Данные антибиотики активно воздействуют на рассматриваемый вид бактерий и способствуют уменьшению колоний. Моракселла Катаралис обладает устойчивостью к некоторым разновидностям антибиотиков, например, амоксициллину и пенициллину. Также бактерия устойчива к ампициллину.
Проводимые медицинские исследования в отношении Moraxella catarrhalis
В раздел А26 номенклатуры, утвержденной Приказом Минздрава России № 804н от 13.10.2017 г., включены следующие разновидности медицинских услуг:
Диагностика и лечение острого бактериального синусита у детей
Вакцинация от пневмококка. Влияние на заболеваемость отитом
Почти полное исчезновение 13 серотипов пневмококка, включ.
Материалы по острым синуситам для пациентов:
Этиология бактериального синусита у детей
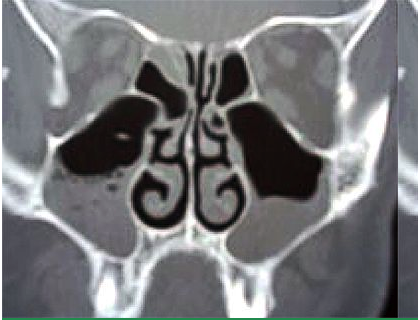
Чаще всего возбудителями инфекции при остром синусите являются вирусы. При бактериальных наиболее часто встречаются Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis. Общая частота бактериальной инфекции при синуситах колеблется в пределах 0,5-2% случаев.
Основные бактериальные агенты вызывающие острые синуситы
Streptococcus pneumoniae (пневмококк)
Staphylococcus aureus (стафилококк)
Streptococcus species (стрептококк)
Источник: Evans FO Jr, Sydnor JB, Moore WE, et al. Sinusitis of the maxillary antrum. N Engl J Med 1975; 293:735.
Диагностика бактериального синусита у детей
Антибактериальная терапия при острых синуситах
Аллергия на пенициллин. Оценка риска и достоверности анамнестических данных
Простое правило принятия клинических решений в отношении алл.
Амоксициллин. При аллергии на бета-лактамные препараты триметоприм + сульфаметоксозол
Препараты второй линии
Амоксициллин-Клавунат + Амоксициллин Цефуроксим аксетил. При аллергии на бета-лактамные препараты азитромицин или кларитромицин
Примечание: дозы и схемы не указаны во избежание самолечения посетителями сайта.
При физикальном осмотре:
Промывание носа. За и против
Промывание носа часто упоминается как дополнительный метод л.
Не подтверждена бактериальная природа синусита
Осложнения острого бактериального риносинусита
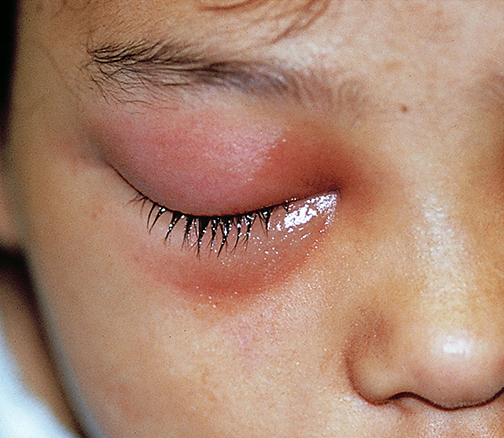
Пресептальный (Периорбитальный) целлюлит
Боль в глазах, отек век и эритема
Клинический диагноз (визуализация обычно не требуется, если нет опасений по поводу орбитального целлюлита)
Орбитальный целлюлит (флегмона орбиты)
Боль в глазах, отек век и эритема, боль при движении глаз, проптоз или визуальные изменения, предполагающие поражение орбитальной ткани
КТ с контрастированием или МРТ без и с контрастированием головы, включая глазницу и придаточные пазухи носа
Смещение глазного яблока, помимо симптомов орбитального целлюлита
МРТ без и с контрастированием головы, орбиты и придаточных пазух носа
Головная боль с измененным психическим статусом или без него, лихорадка или тошнота / рвота
КТ с контрастированием или МРТ без и с контрастированием головы и придаточных пазух носа
Лихорадка, ригидность шеи и / или изменение психического статуса
Перед люмбальной пункцией может быть показана КТ головы без контраста ¶
Септический тромбоз кавернозного синуса
Паралич черепных нервов (CN III, IV, VI) с головной болью и лихорадкой или без них
МРТ без и с контрастированием головы и придаточных пазух носа. МР-венография без контраста или с контрастным веществом.
Тупая боль в пораженном месте, часто с повышенной чувствительностью, эритемой или припухлостью
КТ с контрастированием или МРТ без и с контрастированием головы и придаточных пазух носа
Бактериальная природа синусита у детей
Препараты первого ряда (6 недель или больше между курсами)
Повторный осмотр при остром синусите у детей
Хронический бактериальный синусит
Хроническим считается синусит в течение 12 недель или больше при наличии терапии или отсутствии
AAP. Клиническое руководство по диагностике и лечению неосложненного острого среднего отита у детей
Новый гайдлайн предоставляет более строгие диагностические к.
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
ИНФЕКЦИЙ В ОТОРИНОЛАРИНГОЛОГИИ
Л.С. Страчунский, Е.И. Каманин
«Русский медицинский журнал», 1998; т.6, №11, стр.684-693
Эпидемиология
В доступной литературе мы не нашли современных данных о распространенности инфекций ЛОР-органов в России. Для того чтобы получить представление об их распространенности, мы экстраполировали данные, полученные в США и Западной Европе [1]. Основываясь на данных зарубежных коллег, можно считать, что ежегодно в России 10 млн человек переносят острый синусит, развившийся во внебольничных условиях.
Инфекции ЛОР-органов являются одним из ведущих показаний к назначению антибиотиков. Во Франции ежегодно выписывается более 3 млн [2], а в США около 30 млн рецептов на антибиотики по поводу ОСО [3].
Возбудители
Мы обсуждаем лечение так называемых ОРЗ или ОРВИ в связи с тем, что необоснованное назначение антибиотиков, особенно детям, при этих инфекциях является одним из ведущих факторов формирования антибиотикорезистентности.
В основе антибактериальной терапии в оториноларингологии лежит эмпирический выбор. Однако при этом надо помнить, что эмпирическая терапия должна базироваться на сведениях, полученных в проспективных исследованиях.
Планируя эмпирическую антибиотикотерапию, врач должен задать себе четыре главных вопроса:
Гемофильная палочка. Для многих оториноларингологов данный возбудитель представляется чем-то экзотическим, поскольку в большинстве микробиологических лабораторий его не выделяют. А в том случае, если это удается сделать, то результаты определения чувствительности очень часто вызывают большие сомнения. Так, из отечественных лабораторий поступают сообщения не просто о резистентности, а о высокой резистентности к цефалоспоринам III поколения. В мировой литературе такой феномен не описан. Причина ошибок заключается в высокой требовательности гемофильной палочки к агару и условиям инкубирования. Поэтому для получения достоверных данных и их воспроизводимости во всем мире принято пользоваться рекомендациями Национального комитета по клиническим лабораторным стандартам США (NCCLS). Как показано в нашей лаборатории, для определения чувствительности гемофильной палочки нельзя использовать отечественную среду АГВ.
По поводу назначения антибиотиков при ОСО полного единодушия среди специалистов нет, так как в 60 случаях из 100 выздоровление наступает без применения антибиотиков. Антибиотики действительно необходимы только одной трети детей с ОСО, у которых уничтожение (эрадикапия) возбудителя ведет к более быстрому выздоровлению, однако идентифицировать таких детей на основании клинических данных трудно, если не невозможно.
Тактика ведения детей с ОСО зависит от таких факторов, как возраст ребенка, наличие сопутствующих и фоновых заболеваний, ЛОР-анамнез, социально-культурный уровень родителей, доступность квалифицированной медицинской помощи.
Повторная оценка состояния проводится через 48-72 ч. При эффективности антибактериальной терапии все основные симптомы отита, кроме экссудации в среднем ухе, должны разрешиться. Если этого не происходит, то назначенное лечение неэффективно. В этом случае необходимо сменить антибиотик, например, вместо амоксициллина назначить aмоксициллин/клавуланат или цефтриаксон внутримышечно. При наличии показаний проводят тимпанопункцию с обязательным бактериологическим исследованием полученного материала. При гладком течении ОСО ребенка осматривают на 10-14-й день, т.е. после окончания антибактериальной терапии. Примерно у половины детей к этому времени сохраняется выпот в среднем ухе, однако это не требует продолжения антибактериальной терапии.
Как уже было сказано, ОСО является одним из основных показаний для назначения антибиотиков [7]. Однако происходит постоянная переоценка эффективности антибиотиков при этом заболевании. В настоящее время достаточно четко сформулированы три условия эффективности антибиотиков при ОСО: чувствительность возбудителя к антибиотику; концентрация антибиотика в жидкости среднего уха и сыворотке крови выше МПК для данного возбудителя; сохранение концентрации в сыворотке крови выше МПК в течение 40-50% времени между приемами препарата, что обеспечивает 80-85% эффективность [8]. Если принято решение о назначении антибиотика, препаратом выбора является амоксициллин внутрь. Из всех доступных оральных пенициллинов и цефалоспоринов, включая препараты II-III поколения, амоксициллин наиболее активен против пенициллинрезистентных пневмококков и, например, в 4 раза превосходит ампициллин. Вследствие этого нельзя распространять на амоксициллин данные о резистентности к пенициллину и ампициллину. Дополнительными его преимуществами являются в 2 раза более высокий, чем у ампициллина, уровень в крови, значительно меньшая частота нежелательных побочных реакций со стороны желудочно-кишечного тракта и удобство приема. Амоксициллин принимают 3 раза в сутки независимо от времени приема пиши, тогда как ампициллин следует принимать 4 раза в сутки, за 1 ч до или через 2 ч после еды, так как пища в 2 раза снижает биодоступность этого антибиотика.
Экссудативный (выпотной) средний отит
При хроническом среднем отите антибактериальная терапия играет вторичную роль по сравнению с местной санацией и применением ототопических препаратов. Антибиотики целесообразно применять при неэффективности местной терапии, развитии яркой картины обострения и, что чрезвычайно важно, под контролем микробиологических данных, т.е. системная терапия должна быть этиотропной [10].
Наружный отит
При локализованных формах наружного отита основным возбудителем является золотистый стафилококк. В отдельных случаях может отмечаться рожистое воспаление с вовлечением ушной раковины и наружного слухового прохода, вызванное БГСА. От этих форм следует отличать острый диффузный наружный отит («ухо пловца») и злокачественный наружный отит, которые почти всегда вызваны грамотрицательной микрофлорой и прежде всего синегнойной палочкой. При хроническом наружном отите обычно отмечается сопутствующий хронический средний отит. У таких пациентов необходимо исключить грибковую инфекцию (аспергиллы, кандида).
При злокачественной форме назначают препарат с антисинегнойной активностью. Учитывая необходимость длительных курсов терапии (4-6 нед), обосновано назначение ступенчатой терапии ципрофлоксацином (первоначально внутривенно по 400 мг 2-3 раза в день с дальнейшим переходом на пероральный прием по 500-750 мг 2 раза в день).
Тонзиллофарингит
Эпиглоттит
Острый синусит
В данной статье мы коснемся только внебольничного острого синусита, другими словами, острого синусита, развившегося у амбулаторных больных, лечение которого может осуществляться как в поликлинических, так и в стационарных условиях. Важность отграничения этой формы синусита от хронического синусита и нозокомиального синусита у больных, находящихся на искусственной вентиляции легких, связана как с высокой частотой инфекции, так и с принципиальными различиями в этиологии, патогенезе и антибактериальной терапии.
Целью антибактериальной терапии острого синусита является подавление симптомов и сокращение продолжительности заболевания, уничтожение возбудителей, что уменьшает повреждение слизистой, ведущее к хронизации заболевания. Адекватная антибиотикотерапия также предупреждает развитие внутричерепных и орбитальных осложнений.
Хронический синусит
При хроническом синусите антибиотики играют меньшую роль, чем при остром, так как основной задачей является восстановление нормальной вентиляции придаточных пазух. Антибиотики применяются при обострении хронического синусита, однако с учетом частого выделения неспорообразующих анаэробов возрастает значение препаратов с антианаэробной активностью (например, амоксициллин/клавуланат). В целом весьма желательно проводить терапию под контролем данных бактериологического исследования, особенно у пациентов, у которых отмечалась неэффективность антибактериальной терапии. При применении антибиотиков, недостаточно активных против анаэробов (например, ко-тримоксазол, фторхинолоны), их целесообразно сочетать с метронидазолом [14].
Сопутствующая терапия
Сосудосуживающие препараты, которые в зарубежной литературе называют деконгестантами, играют важную роль в устранении отека слизистой, обеспечивая тем самым улучшение дренирования и восстановление функции евстахиевой трубы и придаточных пазух носа. На протяжении десятилетий в России наиболее популярны были местные деконгестанты в связи с отсутствием на рынке препаратов для приема внутрь; кроме того, считалось, что местные средства более безопасны. Однако в последние годы взгляды на применение местных препаратов изменились.
При использовании местных деконгестантов более 5 дней развивается медикаментозный ринит. В этом отношении наиболее опасен ксилометазолин. Эффективность назальных капель снижается в связи с тем, что пациенты не владеют правильной техникой их применения, которая состоит в том, что пациент должен вводить эти капли в нос в позе Мекки и оставаться в ней в течение 2-3 мин после инстилляции капель. Очевидно, что это очень неудобно для пациентов, особенно для работающих, пожилых, инвалидов [15].
Ошибки антибактериальной терапии инфекций ЛОР-органов можно разделить на три группы.
2. Неправильный выбор препарата, доз, путей введения.
К сожалению, антибиотики нередко назначают, не задумываясь о наиболее вероятном возбудителе, его чувствительности к антибактериальным препаратам, не учитывая результаты, полученные в контролированных клинических исследованиях. Даже в амбулаторных картах можно встретить назначение типа «антибиотик внутрь». Из-за недостатка знаний многие врачи нередко отождествляют генерики ципрофлоксацина с оральными цефалоспоринами, излюбленными препаратами продолжают оставаться сульфаниламиды, в том числе «стрептоцид под язык» (!), гентамицин или линкомицин внутримышечно у амбулаторных больных.
3. Недостаточное внимание к бактериологическому исследованию.
Несмотря на то что эмпирический выбор антибиотиков составляет основу их назначения, так как за исключением стрептококкового тонзиллофарингита нельзя быстро идентифицировать возбудитель, бактериологическое исследование должно обязательно проводиться. Помимо прямой пользы для данного пациента, например, при неэффективности стартовой терапии и необходимости смены антибиотиков, ее значение состоит в получении и накоплении эпидемиологических данных о структуре возбудителей и, что наиболее важно, их чувствительности к антибиотикам. Опора на локальные данные об антибиотикорезистентности позволяет сделать эмпирическую антибиотикотерапию максимально эффективной и поставить ее на научные основы.
При лечении инфекций ЛОР-органов важно преодолеть нигилизм по отношению к применению антибиотиков, который нередко встречается среди врачей и связан с высокой частотой спонтанного выздоровления. Предпочтение следует отдавать препаратам с наиболее высокой клинической и бактериологической эффективностью, ибо инфекциями ЛОР-органов болеют многие миллионы пациентов и небольшие различия в эффективности на практике оборачиваются тысячами случаев неэффективной терапии.
Первичная (природная) активность антибиотиков против основных возбудителей инфекций ЛОР-органов
|
Дозы антибиотиков при амбулаторных инфекциях ЛОР-органов
|
* Нельзя сочетать с алюминий-, магнийсодержащими антацидами. препаратами железа, цинка.
** Не применяется.
Резистентность к антибиотикам основных возбудителей инфекций ЛОР-органов
|
Резистентность к антибиотикам основных возбудителей инфекций ЛОР-органов
|
* исключение составляет однократная инъекция цефтриаксоиа (50 мг/кг) внутримышечно.