Морфологическое узи что это
УЗИ и патологии плода
В число обязательных диагностических процедур при беременности входит УЗИ. Это обследование не имеет противопоказаний и является весьма информативным: помогает выявить патологии развития плода, оценить состояние околоплодных структур, при обнаруженных осложнениях – принять решение относительно дальнейшего течения беременности.
Негативное влияние на развитие плода оказывают:
Большинство из перечисленных рисков удается избежать, если планировать беременность заранее. В ходе подготовки будущие родители проходят комплексное обследование, по результатам которого (при необходимости) назначается лечение обнаруженных нарушений.
Как часто нужно проходить УЗИ во время беременности?
Стандартное количество процедур – 2-3, однако в некоторых случаях посещать кабинет диагностики пациентке приходится несколько раз в месяц. Это женщины, которые входят в группу риска в связи с высокой вероятностью развития аномалий у плода. К данной категории относятся люди:
Не стоит пугаться, если врач назначает дополнительное УЗИ – тщательный контроль за состоянием плода позволяет избежать врожденных патологий, заметить отклонения от нормы на ранних стадиях.
Аномалии развития плода: классификация
К данной категории принадлежат следующие заболевания:
Аномалии развития нервной трубки. Самой распространенной патологией ЦНС плода является анэнцефалия – врожденное отсутствие свода черепа и больших полушарий головного мозга. На УЗИ диагностируется на сроке 11-12 недель. Гидроцефалия обнаруживается на 18-й неделе беременности – по расширению передних и задних рогов боковых желудочков. Патологическое уменьшение головки плода (микроцефалия) возникает, как правило, на фоне других смежных заболеваний, и очень редко – в чистом виде. В таких случаях врач проводит УЗИ с разницей в несколько недель (для получения максимально достоверной картины). Округлое выпячивание в области костей свода черепа (энцефаломенингоцеле) диагностируют чаще всего на затылке, и подобная патология также требует повторного УЗИ.
Отклонения в развитии позвоночника наблюдаются в основном в поясничном и шейном отделе. Увидеть позвоночник на УЗИ можно с 15-й недели беременности, примерно с 18-й недели диагностируются (при наличии) пороки его строения. Самым страшным является кистозная гигрома, поражающая лимфатическую систему. На УЗИ при таком диагнозе видно кисту в шейном отделе позвоночника. Если данное заболевание сопряжено с другими патологиями лимфатической системы, плод гибнет. Сложно выявить миеломенингоцеле (образование состоит из жидкости и элементов спинного мозга) и расщепление позвоночника – эти патологии требуют применения аппаратуры экспертного класса.
Среди патологий развития органов ЖКТ чаще всего выявляют атрезию двенадцатиперстной кишки. Нередко данному заболеванию сопутствуют многоводие, поражение почек, сердца, нервной системы. Выявить атрезию тонкой кишки с помощью УЗИ очень сложно, чаще всего она обнаруживается в середине беременности или на поздних сроках. Атрезия толстой кишки УЗ-диагностике не поддается. Из нарушений строения передней брюшной стенки в большинстве случаев выявляют омфалоцеле.
Некоторые из аномалий мочевыделительной системы приводят к очень страшным последствиям, поэтому если патология выявлена на ранних сроках, врач может посоветовать прерывание беременности. Если заболевание обнаружено поздно, меняют тактику ведения беременности. С помощью УЗИ можно обнаружить патологическую двустороннюю обструкцию, мультикистозную почку; диагностирование агенезии (отсутствия) органа бывает затруднено. Определение гидронефроза потребует повторного проведения УЗИ.
Асцит – свободная жидкость – на УЗИ видится как анэхогенная зона, которая окружает органы плода. Только после тщательного изучения результатов обследования ставится окончательный диагноз. На водянку указывают утолщение кожи либо наличие жидкости минимум в двух естественных полостях. К этому заболеванию приводят:
Для точного диагностирования водянки пациентке назначают дополнительное экспертное УЗИ.
Многоводие также можно обнаружить с помощью УЗИ. Развитию данной аномалии способствуют:
Процедура УЗИ абсолютно безопасна для жизни и здоровья матери и ребенка, не имеет ограничений по количеству сеансов, поэтому не пренебрегайте рекомендациями доктора и своевременно проходите назначенное обследование.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Ультразвуковая биометрия плода при физиологически развивающейся беременности (нормативы и сравнительная точность)
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Введение
Точное знание срока беременности имеет важное значение для оценки характера развития плода, диагностики некоторых врожденных пороков, выбора оптимального срока прерывания беременности и установления даты выдачи дородового отпуска (особенно у женщин с нерегулярным менструальным циклом), а также для проведения научных исследований. Определение массы и роста плода имеет важное значение в профилактике недонашивания, перенашивания беременности, выборе оптимального способа родоразрешения при наличии крупного плода, диагностике его гипотрофии и аномалий развития.
В настоящей работе впервые приводятся данные статистики, полученной у обследуемой группы женщин, срок беременности у которых верифицировался на основании данных экстракорпорального оплодотворения (ЭКО). При этом полученные результаты сравниваются с данными, рассчитанными по уравнениям наиболее известных зарубежных авторов, которые используются в большинстве ультразвуковых аппаратов.
Материалы и методы
Масса детей при рождении колебалась от 2253 до 4900 г, составляя в среднем 3530±512 г. Рост детей вырьировал от 46 до 58 см и составил в среднем 51,6±1,4 см. Состояние детей с массой менее 3000 г было расценено как нормальное, в связи с чем констатировано наличие здорового маловесного плода.
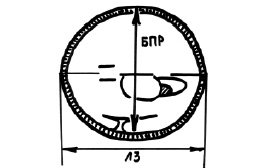
При проведении фетометрии измеряли копчико-теменной размер эмбриона (в I триместре), бипариетальный размер и лобно-затылочный размер головки плода, средний диаметр живота (Ж), длину бедренной (ДБ), большой берцовой (Бб) и плечевой кости (ДП), длину стопы (Ст), средний диаметр сердца плода (С), межполушарный размер мозжечка (МРМ), средний размер головки плода (Г). Копчико-теменной размер эмбриона измеряли при продольном его сканировании от теменной кости до копчика при согнутом положении головки эмбриона (рис. 1).
Рис. 1. Схема измерения копчико-теменного размера эмбриона.
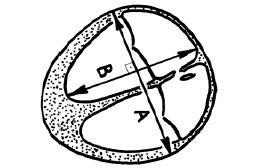
Бипариетальный размер измеряли при визуализации М-эхо на уровне III желудочка мозга, на одинаковом расстоянии от теменных костей, при получении изображения полости прозрачной перегородки и четверохолмия. Измерение производили от наружного до внутреннего контура теменных костей. Определение лобно-затылочного размера осуществляли между наиболее удаленными точками наружных контуров лобной и затылочной костей черепа плода.
Средний размер головки плода рассчитывали как среднее арифметическое бипариетального и лобно-затылочного размера (рис. 2).
Рис. 2. Схема измерения бипариетального и лобно-затылочного размера.
Рис. 3. Схема измерения сердца плода.
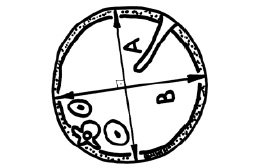
Средний диаметр живота вычисляли как среднее арифметическое между поперечным и переднезадним его диаметрами (рис. 4). Измерения осуществляли на уровне пупочной вены.
Рис. 4. Схема измерения живота плода.
МРМ определяли при горизонтальном сканировании головы плода на уровне чет вертого желудочка мозга по максимальному расстоянию между крайнелатеральными границами противоположных его полушарий (рис. 5). При недостаточно четкой визуализации всего мозжечка измеряли его полусферу. Ее определяли как расстояние между крайнелатеральной поверхностью полушария и серединой червя мозжечка. Затем полученную величину удваивали. В тех случаях, когда латеральная поверхность мозжечка четко не определялась, его измерение производили от медиальной поверхности эхонегативного субарахноидального пространства латеральных отделов задней черепной ямки.
Рис. 5. Схема измерения межполушарного размера мозжечка.
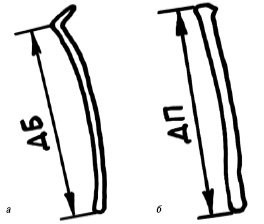
За длину бедренной, большой берцовой и плечевой костей принимали кальцифицированную часть их диафизов (рис. 6а, б). Длину стопы определяли как расстояние между дистальной фалангой большого пальца и пяточной костью.
Рис. 6. Схема измерения длины бедренной (а) и плечевой (б) костей плода.
Результаты исследования
В данной работе приводятся нормативные таблицы для определения соответствия отдельных параметров биометрии плода гестационному сроку (табл. 1-11). При этом анализ данных фетометрии в I триместре (табл. 12) показал, что полученное нами уравнение для определения срока беременности дает несколько лучшие результаты. Так, средняя ошибка, по нашим данным, составила 2,2 дня, в то время как согласно другим авторам она варьировала от 3,2 до 4,2 дней.
| Срок беременности | Копчико-теменной размер | Срок беременности | Копчико-теменной размер | Срок беременности | Копчико-теменной размер |
|---|---|---|---|---|---|
| 2 недели | 0,3 | 8 недель | 2,7 | 11 недель | 6 |
| 3 недели, 2 дня | 0,4 | 8 недель, 1 день | 2,9 | 11 недель, 1 день | 6,1 |
| 4 недели, 3 дня | 0,5 | 8 недель, 2 дня | 3 | 11 недель, 2 дня | 6,3 |
| 4 недели, 4 дня | 0,6 | 8 недель, 3 дня | 3,1 | 11 недель, 3 дня | 6,5 |
| 4 недели, 5 дней | 0,7 | 8 недель, 4 дня | 3,3 | 11 недель, 4 дня | 6,7 |
| 4 недели, 6 дней | 0,8 | 8 недель, 5 дней | 3,4 | 11 недель, 5 дней | 6,9 |
| 5 недель | 0,9 | 8 недель, 6 дней | 3,5 | 11 недель, 6 дней | 7,1 |
| 5 недель, 2 дня | 1 | 9 недель | 3,6 | 12 недели | 7,3 |
| 5 недель, 3 дня | 1,1 | 9 недель, 1 день | 3,8 | 12 недели, 1 день | 7,5 |
| 5 недель, 5 дней | 1,2 | 9 недель, 2 дня | 3,9 | 12 недели, 2 дня | 7,7 |
| 5 недель, 6 дней | 1,3 | 9 недель, 3 дня | 4,1 | 12 недели, 3 дня | 7,9 |
| 6 недель, 1 день | 1,4 | 9 недель, 4 дня | 4,2 | 12 недели, 4 дня | 8,1 |
| 6 недель, 2 дня | 1,5 | 9 недель, 5 дней | 4,4 | 12 недели, 5 дней | 8,3 |
| 6 недель, 3 дня | 1,6 | 9 недель, 6 дней | 4,5 | 12 недели, 6 дней | 8,5 |
| 6 недель, 4 дня | 1,7 | 10 недель | 4,7 | 13 недель | 8,6 |
| 6 недель, 5 дней | 1,8 | 10 недель, 1 день | 4,9 | — | — |
| 6 недель, 6 дней | 1,9 | 10 недель, 2 дня | 5,1 | — | — |
| 7 недель | 2 | 10 недель, 3 дня | 5,2 | — | — |
| 7 недель, 1 день | 2,1 | 10 недель, 4 дня | 5,3 | — | — |
| 7 недель, 2 дня | 2,2 | 10 недель, 5 дней | 5,5 | — | — |
| 7 недель, 3 дня | 2,3 | 10 недель, 6 дней | 5,8 | — | — |
| 7 недель, 4 дня | 2,4 | — | — | — | — |
| 7 недель, 5 дней | 2,5 | — | — | — | — |
| 7 недель, 6 дней | 2,6 | — | — | — | — |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 2,6 | 2,2 | 1,8 |
| 15 | 3,2 | 2,7 | 2,2 |
| 16 | 3,7 | 3,2 | 2,6 |
| 17 | 4,3 | 3,6 | 2,9 |
| 18 | 4,8 | 4 | 3,2 |
| 19 | 5,2 | 4,4 | 3,6 |
| 20 | 5,6 | 4,7 | 3,9 |
| 21 | 5,9 | 5 | 4,2 |
| 22 | 6,3 | 5,4 | 4,5 |
| 23 | 6,6 | 5,7 | 4,8 |
| 24 | 6,8 | 5,9 | 5,1 |
| 25 | 7,1 | 6,2 | 5,3 |
| 26 | 7,4 | 6,5 | 5,6 |
| 27 | 7,6 | 6,7 | 5,9 |
| 28 | 7,8 | 7 | 6,2 |
| 29 | 8,1 | 7,2 | 6,4 |
| 30 | 8,3 | 7,5 | 6,7 |
| 31 | 8,5 | 7,7 | 6,9 |
| 32 | 8,7 | 7,9 | 7,2 |
| 33 | 8,9 | 8,1 | 7,4 |
| 34 | 9,1 | 8,3 | 7,6 |
| 35 | 9,3 | 8,6 | 7,9 |
| 36 | 9,4 | 8,8 | 8,1 |
| 37 | 9,6 | 9 | 8,3 |
| 38 | 9,8 | 9,2 | 8,6 |
| 39 | 10 | 9,3 | 8,8 |
| 40 | 10,1 | 9,5 | 9 |
| 41 | 10,3 | 9,7 | 9,2 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 3,3 | 2,5 | 1,7 |
| 15 | 3,9 | 3,2 | 2,5 |
| 16 | 4,9 | 4,1 | 3,2 |
| 17 | 5,8 | 4,8 | 3,8 |
| 18 | 6,4 | 5,4 | 4,3 |
| 19 | 7 | 5,9 | 4,8 |
| 20 | 7,5 | 6,4 | 5,3 |
| 21 | 7,9 | 6,8 | 5,7 |
| 22 | 8,3 | 7,2 | 6,1 |
| 23 | 8,7 | 7,6 | 6,5 |
| 24 | 9 | 7,9 | 6,9 |
| 25 | 9,3 | 8,3 | 7,2 |
| 26 | 9,6 | 8,6 | 7,5 |
| 27 | 9,9 | 8,9 | 7,9 |
| 28 | 10,2 | 9,2 | 8,2 |
| 29 | 10,5 | 9,5 | 8,5 |
| 30 | 10,8 | 9,8 | 8,8 |
| 31 | 11 | 10 | 9 |
| 32 | 11,3 | 10,3 | 9,3 |
| 33 | 11,5 | 10,5 | 9,6 |
| 34 | 11,7 | 10,8 | 9,9 |
| 35 | 12 | 11 | 10,1 |
| 36 | 12,2 | 11,3 | 10,4 |
| 37 | 12,4 | 11,5 | 10,6 |
| 38 | 12,6 | 11,7 | 10,9 |
| 39 | 12,8 | 11,9 | 11,1 |
| 40 | 13 | 12,2 | 11,3 |
| 41 | 13,2 | 12,4 | 11,6 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 2,5 | 2,2 | 1,9 |
| 15 | 3,4 | 3 | 2,4 |
| 16 | 4,3 | 3,7 | 2,9 |
| 17 | 5 | 4,2 | 3,4 |
| 18 | 5,5 | 4,7 | 3,8 |
| 19 | 6 | 5,1 | 4,2 |
| 20 | 6,4 | 5,5 | 4,6 |
| 21 | 6,8 | 5,9 | 5 |
| 22 | 7,2 | 6,3 | 5,3 |
| 23 | 7,5 | 6,6 | 5,6 |
| 24 | 7,8 | 6,9 | 6 |
| 25 | 8,1 | 7,2 | 6,3 |
| 26 | 8,4 | 7,5 | 6,6 |
| 27 | 8,7 | 7,8 | 6,9 |
| 28 | 9 | 8,1 | 7,2 |
| 29 | 9,2 | 8,3 | 7,4 |
| 30 | 9,5 | 8,6 | 7,7 |
| 31 | 9,7 | 8,8 | 8 |
| 32 | 9,9 | 9 | 8,2 |
| 33 | 10,2 | 9,3 | 8,5 |
| 34 | 10,4 | 9,6 | 8,7 |
| 35 | 10,6 | 9,8 | 9 |
| 36 | 10,8 | 10 | 9,2 |
| 37 | 11 | 10,2 | 9,5 |
| 38 | 11,2 | 10,4 | 9,7 |
| 39 | 11,4 | 10,6 | 9,9 |
| 40 | 11,6 | 10,8 | 10,1 |
| 41 | 11,8 | 11 | 10,3 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,4 | 1,2 | 1 |
| 15 | 1,5 | 1,3 | 1,1 |
| 16 | 1,6 | 1,4 | 1,2 |
| 17 | 1,8 | 1,6 | 1,4 |
| 18 | 1,9 | 1,7 | 1,5 |
| 19 | 2 | 1,8 | 1,6 |
| 20 | 2,2 | 2 | 1,8 |
| 21 | 2,3 | 2,1 | 1,9 |
| 22 | 2,6 | 2,3 | 2 |
| 23 | 2,7 | 2,4 | 2,1 |
| 24 | 2,9 | 2,6 | 2,3 |
| 25 | 3 | 2,7 | 2,4 |
| 26 | 3,2 | 2,9 | 2,6 |
| 27 | 3,3 | 3 | 2,7 |
| 28 | 3,5 | 3,2 | 2,9 |
| 29 | 3,6 | 3,3 | 3 |
| 30 | 3,8 | 3,5 | 3,2 |
| 31 | 3,9 | 3,6 | 3,3 |
| 32 | 4,1 | 3,8 | 3,5 |
| 33 | 4,3 | 4 | 3,7 |
| 34 | 4,5 | 4,2 | 3,9 |
| 35 | 4,7 | 4,4 | 4,1 |
| 36 | 4,9 | 4,6 | 4,3 |
| 37 | 5,2 | 4,8 | 4,4 |
| 38 | 5,4 | 5 | 4,6 |
| 39 | 5,6 | 5,2 | 4,8 |
| 40 | 5,9 | 5,5 | 5,1 |
| 41 | 6,1 | 5,7 | 5,3 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,5 | 1,2 | 1 |
| 15 | 1,6 | 1,3 | 1,1 |
| 16 | 1,7 | 1,5 | 1,2 |
| 17 | 1,9 | 1,6 | 1,3 |
| 18 | 2 | 1,7 | 1,5 |
| 19 | 2,1 | 1,8 | 1,5 |
| 20 | 2,2 | 1,9 | 1,6 |
| 21 | 2,4 | 2 | 1,7 |
| 22 | 2,5 | 2,1 | 1,8 |
| 23 | 2,6 | 2,2 | 1,9 |
| 24 | 2,7 | 2,4 | 2 |
| 25 | 2,8 | 2,5 | 2,1 |
| 26 | 2,9 | 2,6 | 2,2 |
| 27 | 3 | 2,7 | 2,3 |
| 28 | 3,2 | 2,8 | 2,4 |
| 29 | 3,3 | 2,9 | 2,6 |
| 30 | 3,4 | 3 | 2,7 |
| 31 | 3,5 | 3,1 | 2,8 |
| 32 | 3,6 | 3,3 | 2,9 |
| 33 | 3,7 | 3,4 | 3 |
| 34 | 3,8 | 3,5 | 3,1 |
| 35 | 3,9 | 3,6 | 3,2 |
| 36 | 4 | 3,7 | 3,4 |
| 37 | 4,1 | 3,8 | 3,5 |
| 38 | 4,2 | 3,9 | 3,6 |
| 39 | 4,3 | 4 | 3,7 |
| 40 | 4,5 | 4,1 | 3,8 |
| 41 | 4,6 | 4,3 | 4 |
| 42 | 4,7 | 4,4 | 4,1 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 3,2 | 2,5 | 1,8 |
| 15 | 3,6 | 2,9 | 2,1 |
| 16 | 4 | 3,3 | 2,5 |
| 17 | 4,5 | 3,6 | 2,8 |
| 18 | 4,9 | 4 | 3,1 |
| 19 | 5,3 | 4,4 | 3,5 |
| 20 | 5,6 | 4,7 | 3,8 |
| 21 | 6 | 5,1 | 4,1 |
| 22 | 6,4 | 5,4 | 4,4 |
| 23 | 6,7 | 5,7 | 4,7 |
| 24 | 7,1 | 6,1 | 5 |
| 25 | 7,4 | 6,4 | 5,3 |
| 26 | 7,8 | 6,7 | 5,6 |
| 27 | 8,1 | 7 | 5,9 |
| 28 | 8,5 | 7,4 | 6,2 |
| 29 | 8,8 | 7,7 | 6,5 |
| 30 | 9,1 | 8 | 6,8 |
| 31 | 9,4 | 8,3 | 7,1 |
| 32 | 9,7 | 8,6 | 7,4 |
| 33 | 10 | 8,9 | 7,7 |
| 34 | 10,3 | 9,2 | 8 |
| 35 | 10,6 | 9,5 | 8,3 |
| 36 | 10,9 | 9,8 | 8,5 |
| 37 | 11,2 | 10 | 8,8 |
| 38 | 11,5 | 10,3 | 7,1 |
| 39 | 11,8 | 10,6 | 9,4 |
| 40 | 12,1 | 10,9 | 9,7 |
| 41 | 12,3 | 11,2 | 9,9 |
| 42 | 12,6 | 11,4 | 10,2 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,5 | 1,1 | 0,7 |
| 15 | 1,9 | 1,5 | 1 |
| 16 | 2,3 | 1,8 | 1,3 |
| 17 | 2,7 | 2,2 | 1,6 |
| 18 | 3,1 | 2,5 | 1,9 |
| 19 | 3,4 | 2,7 | 2,1 |
| 20 | 3,6 | 3 | 2,4 |
| 21 | 3,9 | 3,2 | 2,6 |
| 22 | 4,1 | 3,5 | 2,8 |
| 23 | 4,3 | 3,7 | 3 |
| 24 | 4,6 | 3,9 | 3,3 |
| 25 | 4,8 | 4,1 | 3,5 |
| 26 | 4,9 | 4,3 | 3,7 |
| 27 | 5,1 | 4,5 | 3,8 |
| 28 | 5,3 | 4,7 | 4 |
| 29 | 5,5 | 4,8 | 4,2 |
| 30 | 5,6 | 5 | 4,4 |
| 31 | 5,8 | 5,2 | 4,6 |
| 32 | 6 | 5,4 | 4,7 |
| 33 | 6,1 | 5,5 | 4,9 |
| 34 | 6,3 | 5,7 | 5,1 |
| 35 | 6,4 | 5,8 | 5,2 |
| 36 | 6,5 | 6 | 5,4 |
| 37 | 6,7 | 6,1 | 5,5 |
| 38 | 6,8 | 6,3 | 5,7 |
| 39 | 7 | 6,4 | 5,9 |
| 40 | 7,1 | 6,5 | 6 |
| 41 | 7,2 | 6,7 | 6,1 |
| 42 | 7,3 | 6,8 | 6,3 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,4 | 1,1 | 0,8 |
| 15 | 1,8 | 1,5 | 1 |
| 16 | 2,3 | 1,8 | 1,3 |
| 17 | 2,8 | 2,2 | 1,6 |
| 18 | 3,2 | 2,5 | 1,8 |
| 19 | 3,5 | 2,8 | 2,1 |
| 20 | 3,8 | 3,1 | 2,3 |
| 21 | 4,2 | 3,4 | 2,6 |
| 22 | 4,4 | 3,6 | 2,8 |
| 23 | 4,7 | 3,9 | 3,1 |
| 24 | 5 | 4,1 | 3,3 |
| 25 | 5,2 | 4,4 | 3,6 |
| 26 | 5,5 | 4,6 | 3,8 |
| 27 | 5,7 | 4,9 | 4 |
| 28 | 5,9 | 5,1 | 4,3 |
| 29 | 6,1 | 5,3 | 4,5 |
| 30 | 6,3 | 5,6 | 4,7 |
| 31 | 6,6 | 5,8 | 5 |
| 32 | 6,8 | 6 | 5,2 |
| 33 | 6,9 | 6,2 | 5,4 |
| 34 | 7,1 | 6,4 | 5,7 |
| 35 | 7,3 | 6,6 | 5,9 |
| 36 | 7,5 | 6,8 | 6,1 |
| 37 | 7,7 | 7 | 6,3 |
| 38 | 7,8 | 7,2 | 6,5 |
| 39 | 8 | 7,4 | 6,8 |
| 40 | 8,2 | 7,6 | 7 |
| 41 | 8,3 | 7,7 | 7,2 |
| 42 | 8,5 | 7,9 | 7,4 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,1 | 0,8 | 0,4 |
| 15 | 1,7 | 1,2 | 0,7 |
| 16 | 2,1 | 1,6 | 1,1 |
| 17 | 2,5 | 1,9 | 1,4 |
| 18 | 2,8 | 2,2 | 1,6 |
| 19 | 3,1 | 2,5 | 1,9 |
| 20 | 3,4 | 2,8 | 2,1 |
| 21 | 3,6 | 3 | 2,4 |
| 22 | 3,9 | 3,2 | 2,6 |
| 23 | 4,1 | 3,5 | 2,8 |
| 24 | 4,3 | 3,7 | 3 |
| 25 | 4,5 | 3,9 | 3,2 |
| 26 | 4,7 | 4,1 | 3,4 |
| 27 | 4,9 | 4,3 | 3,6 |
| 28 | 5,1 | 4,5 | 3,8 |
| 29 | 5,3 | 4,7 | 4 |
| 30 | 5,5 | 4,8 | 4,2 |
| 31 | 5,6 | 5 | 4,3 |
| 32 | 5,8 | 5,2 | 4,5 |
| 33 | 6 | 5,3 | 5,7 |
| 34 | 6,1 | 5,5 | 4,8 |
| 35 | 6,3 | 5,6 | 5 |
| 36 | 6,4 | 5,8 | 5,1 |
| 37 | 6,6 | 5,9 | 5,3 |
| 38 | 6,7 | 6,1 | 5,5 |
| 39 | 6,9 | 6,2 | 5,6 |
| 40 | 7 | 6,4 | 5,7 |
| 41 | 7,1 | 6,5 | 5,9 |
| 42 | 7,3 | 6,6 | 6 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,4 | 1,2 | 0,9 |
| 15 | 1,9 | 1,6 | 1,2 |
| 16 | 2,4 | 1,9 | 1,6 |
| 17 | 2,8 | 2,3 | 1,9 |
| 18 | 3,2 | 2,6 | 2,2 |
| 19 | 3,6 | 2,9 | 2,4 |
| 20 | 3,9 | 3,2 | 2,7 |
| 21 | 4,2 | 3,4 | 2,9 |
| 22 | 4,5 | 3,7 | 3,2 |
| 23 | 4,7 | 4 | 3,4 |
| 24 | 5 | 4,2 | 3,7 |
| 25 | 5,3 | 4,5 | 3,9 |
| 26 | 5,5 | 4,7 | 4,1 |
| 27 | 5,7 | 5 | 4,4 |
| 28 | 5,9 | 5,2 | 4,6 |
| 29 | 6,1 | 5,4 | 4,8 |
| 30 | 6,4 | 5,6 | 5,2 |
| 31 | 6,6 | 5,9 | 5,4 |
| 32 | 6,7 | 6,1 | 5,6 |
| 33 | 6,9 | 6,3 | 5,9 |
| 34 | 7,2 | 6,6 | 6,1 |
| 35 | 7,5 | 6,9 | 6,4 |
| 36 | 7,7 | 7,2 | 6,7 |
| 37 | 8 | 7,5 | 7 |
| 38 | 8,2 | 7,7 | 7,3 |
| 39 | 8,4 | 8 | 7,6 |
| 40 | 8,5 | 8,2 | 7,8 |
| 41 | 8,8 | 8,5 | 8,1 |
| 42 | 9,1 | 8,8 | 8,4 |
| Параметр | Собственные результаты, дни | Drumm, дни | Robinson & Fleming, дни |
|---|---|---|---|
| Среднее ± отклонение | 2,2+1,3 | 3,2+2,1 | 4,2+2,3 |
| Ошибка, г | Собственный результат | S. Campbell | J.C. Hobbins, M.J. Shepard | J.C. Birnholz | F.P. Hadlock |
|---|---|---|---|---|---|
| 400 | 6 | 53 | 34,3 | 29,8 | 32 |
| Ошибка, г | Собственные данные | J.C. Hobbins |
|---|---|---|
| 100 | 4,8 | 17,5 |
| Среднее | 27,6±27,8 | 60,3±55,8 |
| % от веса | 6,5 | 14,2 |
В настоящее время мы не встретили сообщений, указывающих на возможность ультразвукового определения роста плода во II триместре беременности. Представленные нами данные говорят о возможности с достаточно высокой точностью устанавливать рост плода в эти сроки беременности. Использование предложенной нами компьютерной фетометрии показало, что средняя ошибка в определении роста плода оказалась небольшой и составила 0,76±0,84 см (2,9% его роста). Незначительная ошибка в определении роста плода, не превышающая 1 см, констатирована в 81,3% наблюдений.
Важно отметить, что при расчете прогнозируемой массы плода по уравнениям и таблицам указанных выше авторов расчет не всегда был возможен (в частности, это наблюдалось при крупных плодах или выраженной асимметрии в размерах живота и головы или живота и бедра).
Сведений о возможности определения роста плода мы не встретили ни у одного из указанных исследователей. В наших наблюдениях средняя ошибка в определении роста плода оказалась равной 1,5±1,2 см и составила 3,1% от его роста. Причем в 80,2% случаев ошибка в вычислении роста не превышала 2 см (табл. 15).
Обсуждение
Анализ полученных данных свидетельствует о достаточно высокой точности предложенной нами компьютерной фетометрии для установления гестационного срока на протяжении всей беременности, а также массы и роста плода во II и III триместрах беременности по сравнению с программами других авторов, которые в настоящее время широко используются в современной ультразвуковой аппаратуре.
Полученные данные при вычислении массы плода во II триместре показали, что точность ее определения в наших наблюдениях оказалась более чем в 2 раза выше, чем при использовании критериев, предложенных J. Hobbins.
В III триместре средняя ошибка в определении срока беременности по нашим данным оказалась в 2 раза меньше, чем у F.P.Hadlock, у которого имел место наилучший результат среди остальных авторов. Среднеквадратичное отклонение в наших наблюдениях также оказалось значительно ниже, чем у других авторов, что указывает на большую надежность получаемых результатов.
В III триместре беременности средняя ошибка определения массы плода при рождении оказалась в 1,6 раза меньше, чем у J.C. Birnholz, в 1,75 раза меньше, чем у F.P. Hadlock, и в 2,5 раза меньше, чем у S. Campbell.
К важным преимуществам компьютерной фетометрии следует также отнести отсутствие больших отклонений расчетных показателей от фактических их значений. Так, величина ошибки при определении срока беременности, превышающая 10 дней при использовании компьютерной фетометрии, встретилась в 3,6 раза реже, чем при применении уравнений F.P. Hadlock, в 4,1 раза меньше, чем по J.C. Hobbins, в 5 раз меньше, чем по M. Hansmann, и в 5,4 раза меньше, чем по S. Campbell. Значительная ошибка при определении массы плода, превышающая 400 г, в наших наблюдениях встречалась в 4 раза реже, чем при использовании критериев J.C. Birnholz, в 5,3 раза реже, чем по F.P. Hadlock, в 5,7 раза реже, чем по J.C. Hobbins и M.J. Shepard и в 8,8 раза реже, чем по S. Campbell (см. табл. 13). Довольно точные результаты, на наш взгляд, получены также при определении роста плода (см. табл. 15).
Таким образом, представленные данные свидетельствуют, что ультразвуковая компьютерная фетометрия представляет ценный метод, использование которого позволяет с достаточно высокой точностью установить срок, массу и рост плода на протяжении всей беременности, что имеет важное значение для практической медицины.
Литература
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.