Мр признаки полисинусита головной мозг что это значит
Полисинусит
Что такое полисинусит?
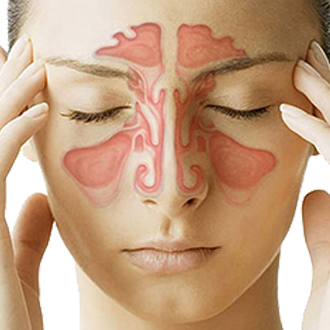
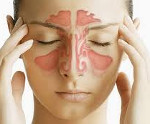
Полисинусит – это одновременное воспаление сразу нескольких околоносовых пазух (ОНП). Заболевание может протекать остро или хронически. Болезнь относится к числу распространенных патологий ЛОР-органов (частота выявляемости около 15-20%).
Полисинусит – заболевание, которое не представляет прямой угрозы жизни пациента. Однако полисинусит существенно ухудшает ее качество из-за развития неприятных симптомов. Если вовремя не обратиться за медицинской помощью, патология может привести к вовлечению в патологический процесс близлежащих тканей глазницы, уха или оболочек головного мозга.
Своевременное начало консервативного лечения острого полисинусита оказывается успешным. В 70-84% случаев болезнь удается радикально устранить. Хронические формы переводятся в фазу стойкой ремиссии.
Виды полисинусита
Классификация базируется на использовании различных критериев для характеристики этого заболевания. В зависимости от формы бывают следующие полисинуситы:
В зависимости от причины развития полисинуситы бывают:
В зависимости от тяжести заболевания традиционно выделяют три формы:
Выбор метода лечения зависит от особенностей клинической картины конкретного случая, а также от общего самочувствия пациента.
Симптомы полисинусита
Проявления полисинусита являются следствием воспаления околоносовых пазух. Это ведет к нарушению функции их слизистой оболочки с развитием характерных симптомов:
В детском возрасте полисинусит также может проявляться сухим кашлем. Этот симптом возникает как защитная реакция на локальное воспаление в области ОНП. При отсутствии адекватного лечения микроорганизмы могут мигрировать на другие отделы верхних дыхательных путей (гортань, трахея, бронхи).
Причины полисинусита
Полисинусит может развиваться как самостоятельно, так и быть следствием другого заболевания. В основе патологии лежит локальное воспаление. Полисинусит часто регистрируется при ослаблении природных защитных сил организма, когда слизистая оболочка не может самостоятельно предотвратить формирование очага воспаления.
Непосредственные причины полисинусита – это микроорганизмы:
Факторами риска развития полисинуситов являются частые травмы носа и лица, наличие аллергии, работа в запыленной обстановке, генетическая предрасположенность, анатомические аномалии (узкие соустья пазух, искривление носовой перегородки).
Помимо этого немаловажным и часто встречаемым фактором является привычка регулярно сморкаться. При очередном таком акте давление в носовых ходах и ОНП достигает 60-80 мм рт.ст. Этого достаточно, чтобы во время сморкания бактерии проникли в околоносовые пазухи.
Получить консультацию
Почему «СМ-Клиника»?
Диагностика полисинусита
Диагностика полисинусита предусматривает комплексное отоларингологическое обследование пациента с применением лабораторных, а также инструментальных методик. ЛОР может заподозрить множественное поражение околоносовых пазух еще при первом осмотре больного. Опытный врач обращает внимание на характерные жалобы и возможные простудные заболевания в анамнезе.
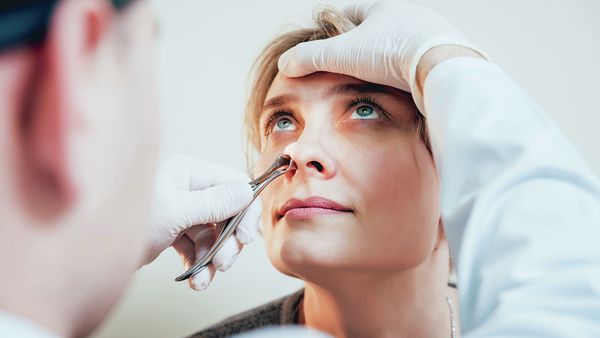
Для оценки состояния носовых ходов выполняется передняя риноскопия. Врач оценивает выделения из носа, степень обтурации ходов, наличие патологических разрастаний. Дальше осматривается ухо и ротоглотка для выявления других возможных причин воспаления.
Для подтверждения диагноза проводятся следующие процедуры:
Вспомогательным методом диагностики является диафаноскопия. ЛОР вводит специальную лампочку в ротовую полость для подсвечивания пазух. С помощью этой методики можно выявить изменение пневматизации (воздушности) пораженной структуры. Диафаноскопия наиболее информативна в диагностике односторонних процессов. Если пазухи поражены с двух сторон, увидеть визуальные изменения труднее.
Эффективным методом диагностики и одновременно лечения является пункция пораженной пазухи. С помощью специального инструмента ЛОР делает прокол. Врач может оценить содержимое пазухи и его количество. При эвакуации слизи или гноя человек сразу отмечает улучшение состояния.
Каждому пациенту с подозрением на полисинусит назначается стандартный комплекс лабораторных тестов – общий анализ крови и мочи, коагулоргамма, анализ на инфекции (сифилис, вирусные гепатиты, ВИЧ). В случае выявления изменений, характерных для бактериальной инфекции, назначается бактериологический посев выделений из носа с антибиотикограммой. Такой тест позволяет определить конкретного возбудителя и его чувствительность к антибактериальным средствам.
Мнение эксперта
Как ЛОР, хочу сказать, что полисинусит – это довольно распространенное заболевание, которое требует особого внимания. Высокая частота встречаемости связана с несвоевременным обращением пациентов за медицинской помощью при появлении симптомов-предвестников. В итоге создаются условия для перехода болезни в хроническую форму, которая сопровождается постоянными сменами фаз обострения и ремиссии.
Радикально устранить полисинусит можно. Для этого стоит сразу же обратиться за помощью к ЛОРу. В большинстве случаев с заболеванием удается справиться с помощью консервативного лечения. Хирургическое вмешательство показано тем пациентам, у которых присутствуют различные аномалии строения ОНП, являющиеся провоцирующим фактором развития патологии.
Пансинусит
Пансинусит – это воспалительный процесс инфекционного характера, поражающий слизистую оболочку всех околоносовых пазух. К основным симптомам относятся лихорадка, боль в проекции придаточных пазух, затруднённое носовое дыхание, снижение обоняния, отделяемое из носа различного характера. Диагноз ставится с учётом данных риноскопии, пункции, ультразвукового исследования, КТ, МРТ параназальных синусов, а также бактериологического посева. Лечение проводится консервативно (антибиотики, физиотерапия, промывания синусов) или с помощью эндоскопических операций.
МКБ-10
Общие сведения
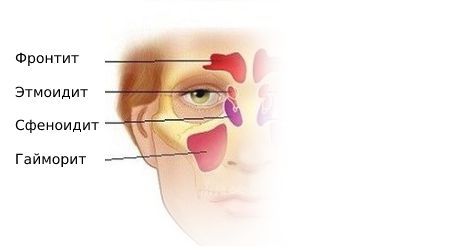
Пансинусит – это воспаление всех придаточных пазух носа: клиновидной (сфеноидит), верхнечелюстных (гайморит), лобных (фронтит), лабиринта решётчатой кости (этмоидит). Для пансинусита типична сезонность: большая часть людей заболевает в период осенне-зимних простуд и весеннего цветения. Острая форма воспаления околоносовых синусов выявляется в 2-4 раза чаще хронической. У детей синуситы сопровождают большинство патологий дыхательных путей. Основную группу больных составляют лица в возрасте от 4 до 35 лет. У лиц мужского пола пансинусит диагностируется незначительно чаще, чем у женщин – 53% от общего числа случаев.
Причины пансинусита
Ключевую роль в развитии острого воспаления придаточных синусов играет ОРВИ, вызванная респираторно-синцитиальной инфекцией, аденовирусами, парвовирусами. При хроническом течении болезни в качестве возбудителя чаще выступают бактерии: стафилококки, бета-гемолитические стрептококки, пневмококки. В последние годы увеличивается количество атипичных возбудителей, к которым относят различные грибки, микоплазму и хламидии. На формирование пансинусита оказывают влияние следующие факторы:
Пансинусит чаще возникает на фоне снижения активности иммунитета. Это может быть связано с ВИЧ-инфекцией длительной антибактериальной терапией, сахарным диабетом. Реже воспаление пазух встречается при гемобластозах, онкологических патологиях, дыхательной недостаточности.
Патогенез
Полость носа с помощью узких ходов соединяется с семью околоносовыми синусами: парными верхнечелюстными, лобными и решётчатыми, одной клиновидной. Таким образом происходит регулярное очищение пазух от секрета желёз и микроорганизмов. Пусковым моментом в развитии пансинусита обычно служит вирусная инфекция верхних дыхательных путей. Воспалительный процесс провоцирует формирование отёка за счёт гиперсекреторной деятельности желёз и транссудации плазмы.
Очищение носовой полости путём высмаркивания способствует созданию давления около 65-85 мм рт. ст., в результате чего инфицированное содержимое проходит из носовых ходов в пазухи. Слизистая оболочка пазухи утолщается в несколько десятков раз, формирует подушкообразное выбухание, которое заполняет весь просвет, создаёт блокаду для естественного оттока. Благодаря отёку, нарушенному дренированию и избыточной секреции возникают оптимальные условия для роста бактериальной или грибковой инфекции.
Классификация
С учётом характера воспалительного процесса и формирующихся в пазухах изменений в клинической отоларингологии выделяют несколько видов заболевания. Различают экссудативную и продуктивную (пролиферативную) форму, каждая из которых имеет свои разновидности. Для экссудативного пансинусита характерно образование секрета различного характера внутри синуса. Разновидности экссудативной формы заболевания:
Продуктивная форма воспалительного процесса протекает с менее выраженной симптоматикой. Для неё характерна гиперплазия слизистой оболочки. Пролиферативный пансинусит подразделяют на:
Симптомы пансинусита
При остром воспалительном процессе клинические проявления выражены крайне ярко и продолжаются до трех недель. Для хронической формы заболевания типично чередование обострений и ремиссий: основные признаки сохраняются в течение нескольких месяцев. Пансинусит сопровождается выраженной интоксикацией: повышается температура до фебрильных значений, появляются ознобы, потливость (в особенности в ночное время). При длительном течении патологии нарастают неврологические расстройства: парестезии, генерализованная слабость, бессонница.
Боль преимущественно локализуется в области переносицы, надбровной зоны, орбит, затылка, центральной части головы, может иррадиировать в зубы и нижнюю челюсть. При пальпации неприятные ощущения усиливаются, в проекции синусов наблюдается отёк мягких тканей. Головные боли – самый первый признак острого пансинусита. Их возникновение связано с распространением воспалительного процесса на оболочки головного мозга. Головная боль имеет распространённый характер без чёткой локализации, усиливается при резких движениях головой и физических нагрузках.
Затруднения при носовом дыхании могут быть временными или постоянными. Из-за обструкции выводных отверстий синуса и отёчности слизистой оболочки нарушается прохождение воздуха по верхним дыхательным путям. Компенсация этой проблемы осуществляется за счёт дыхания через рот, может проявляться в форме смешанной одышки. Из-за атрофии слизистой оболочки полости носа у пациентов резко снижается чувствительность к запахам или возникает аносмия.
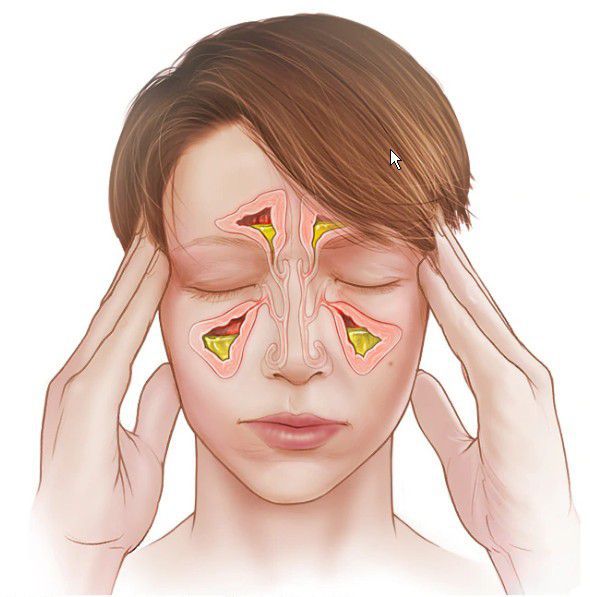
Отделяемое из полости носа в первые несколько дней имеет катаральный или серозный характер. Такие выделения бесцветны, выделяются из носа в небольшом количестве. По мере прогрессирования патологического процесса содержимое пазух становится гнойным. Эти выделения имеют зелёно-жёлтый цвет, более густые, отходят при сморкании или стекают по задней стенке глотки.
Осложнения
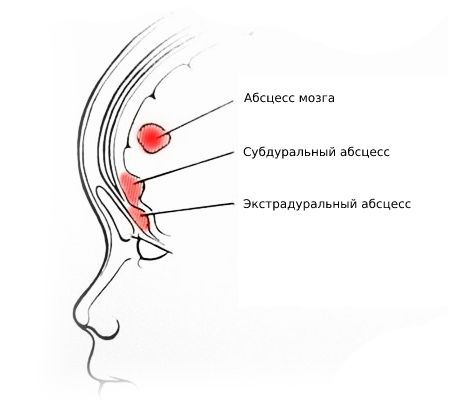
Осложнения пансинусита связаны с распространением инфекционного процесса на ближайшие структуры. При проникновении микроорганизмов в кости черепа развивается остеомиелит. При прогрессирующем течении пансинусита наблюдается снижение зрения (связано с поражением зрительного перекрёста), ухудшение обоняния. Самыми опасным осложнением является воспаление мозговых оболочек – менингит, который без должного лечения приводят к инвалидности или смерти. Если инфекция распространяется контактным путём со стороны лобной пазухи, может сформироваться эпидуральный или субдуральный абсцесс.
Диагностика
Диагноз пансинусита выставляется на основании анализа жалоб, данных физикального обследования, проводимого врачом-отоларингологом, комплекса лабораторных и инструментальных исследований. При опросе пациента выясняются первичные клинические проявления болезни, динамика их прогрессирования, наличие сопутствующих патологий ЛОР-органов, дыхательной системы. Для подтверждения диагноза используются:
В общем анализе крови при пансинусите наблюдается картина острого воспалительного процесса: увеличение СОЭ более 10 мм/час, повышение лимфоцитов, эозинофильных клеток (если имеется аллергический компонент). При вирусной природе патологии происходит сдвиг в лейкоцитарной формуле влево, а при бактериальной – вправо. Дифференцировать пансинусит необходимо с ринитом, инородными телами полости носа, злокачественными новообразованиями пазух и черепных ямок.
Лечение пансинусита
Лёгкие формы можно лечить дома при регулярном посещении врача, в то время как среднетяжёлые и тяжёлые требуют госпитализации в отделение отоларингологии. Пациенту назначается палатный или общий режим с ограничением нагрузок, а также диета с высоким количеством белков, витаминов, минеральных комплексов. План лечения включает в себя:
Прогноз и профилактика
При своевременно начатой терапии пансинусита прогноз для здоровья и жизни пациента благоприятный. При отсроченном вмешательстве существует риск развития гнойных осложнений, полной утраты обоняния. Профилактика развития болезни включает терапию хронических заболеваний ЛОР-органов и коррекцию аномалий развития, предотвращение травматических воздействий на область лица. Необходимо также укреплять иммунитет путём регулярных физических нагрузок и здорового питания.
Полисинусит
Полисинусит – воспаление слизистой оболочки двух и более околоносовых пазух. Может быть острым и хроническим.
Причины полисинусита
Как и при других заболеваниях околоносовых пазух, предрасполагающими факторами развития полисинусита являются изменения анатомии полости носа – искривления, шипы и/или гребни перегородки носа, узость носовых ходов, гипертрофия носовых раковин, a так же хронические заболевания полости носа. Пусковым фактором для развития полисинусита могут стать простудные заболевания, ОРВИ, грипп.
Симптомы
Когда нужно обратиться к врачу?
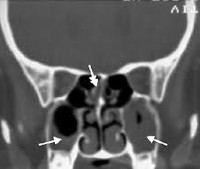
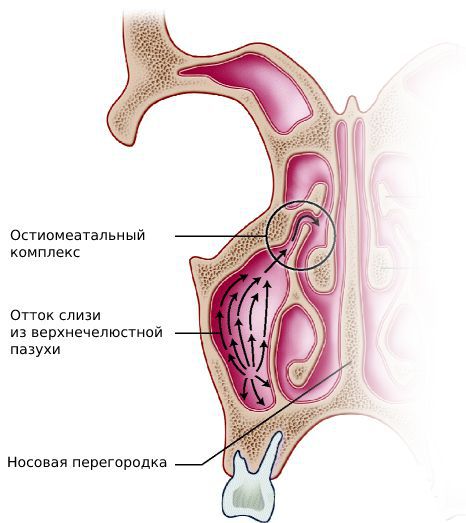
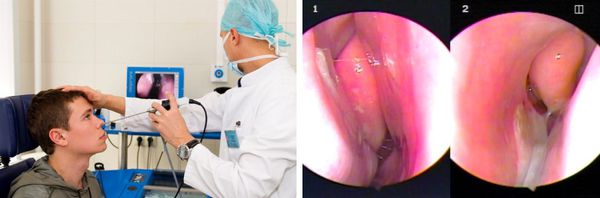
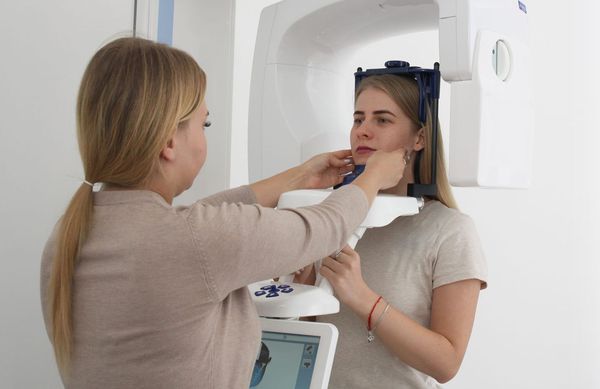
При появлении вышеперечисленной симптоматики необходимо сразу обратиться к ЛОР-врачу. Для постановки диагноза специалист беседует с больным, выясняя все подробности развития и течения заболевании. Проводится оториноларингологический осмотр, эндоскопическое исследование полости носа и носоглотки, которое в настоящее время является обязательным (однако имеется в оснащении далеко не всех ЛОР – кабинетов). Подтверждают диагноз данные рентгенологического исследования. На сегодняшний день предпочтение отдается компьютерной томографии околоносовых пазух, что объясняется более высокой точностью и детальностью информации на снимке по сравнению с таковой на обычной рентгенограмме. Точность данных исследования необходима при патологии околоносовых пазух ввиду анатомической близости к ним глазниц и структур головного мозга.
Лечение полисинусита
После получения результатов обследования ЛОР-врач назначает лечение которое заключается в улучшении оттока патологического отделяемого из пазух, для этого применяются сосудосуживающие капли в нос (3-5 дней); врач проводит анемизацию полости носа ( в носовые ходы вводятся турунды, пропитанные лекарственным препаратом, обладающим сосудосуживающим и противоотечным действием); назначаются препараты, направленные на разжижение гнойного отделяемого ( так называемые муколитики или секретолитики). Так же необходима системная антибактериальная терапия (прием антибиотиков). Как правило, данных мероприятий оказывается достаточно для купирования процесса.
Лечение должно проводиться строго под контролем врача! После купирования острого процесса необходимо устранение предрасполагающего фактора или факторов (хирургическое лечение хронической патологии полости носа и околоносовых пазух, устранение вышеперечисленных анатомических изменений полости носа). Обострению хронического полисинусита часто предшествуют переохлаждение, грипп, ОРВИ. Необходимо помнить, что формирование хронического процесса происходит при неправильном лечении острого воспаления одной или нескольких пазух.
Хронический полисинусит
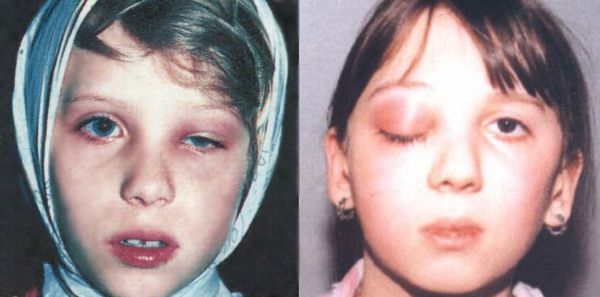
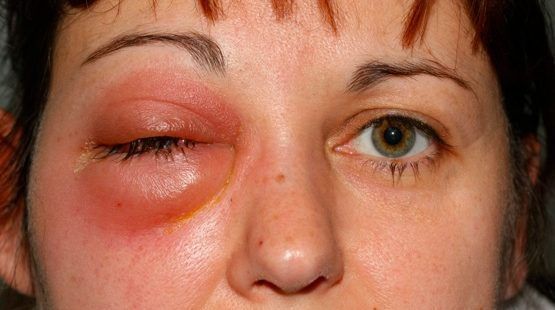
При обострении хронического полисинусита пациенты так же жалуются на головную боль, однако она может носить менее интенсивный характер. Иногда возникает припухлость мягких тканей в области верхнего века с одно или с обеих сторон, в зависимости от локализации процесса, болезненность в области глаза. Носовое дыхание затрудняется. Выделения имеют гнойный характер и могут быть обильными или отсутствовать вовсе и обнаруживаются лишь при осмотре специалистом. Температура тела от 37 до 39 С о Для постановки диагноза хронический полисинусит специалист беседуя с больным, выясняет все подробности развития и течения заболевании,особое значение придается наличию в прошлом эпизодов синуситов, а также методам и эффективности их лечения.
Проводится оториноларингологический осмотр, эндоскопическое исследование полости носа и носоглотки. Для уточнения характера головной боли, особенно при стертой оториноларингологической картине, ЛОР-врач может направить пациента на консультацию к невропатологу. Подтверждают диагноз данные рентгенограммы или компьютерной томографии околоносовых пазух, после чего ЛОР-врач назначает необходимое в данной ситуации лечение.
Лечение хронического полисинусита, как правило, хирургическое. Операция направлена на удаление патологического содержимого из пазух, расширение соустий пазух для улучшения оттока секрета слизистой оболочки в полость носа. На сегодняшний день возможно выполнение данной операции эндоскопическим методом, через полость носа, без нанесения разрезов на коже. Используя эндоскопическое оборудование хирург имеет хороший обзор операционного поля на мониторе и с помощью специального инструментария выполняет манипуляции в узких анатомических пространствах.
Для предотвращения повторов (рецидивов) полисинусита обязательна хирургическая коррекция анатомии внутриносовых структур. Каждый конкретный случай хронического полисинусита и мер профилактики его рецидивов должен обсуждаться с специалистом отоларингологом хирургом.
Что такое синусит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мисюрина Ю. В., ЛОРа со стажем в 20 лет.
Определение болезни. Причины заболевания
Основные причины острого синусита — вирусы или бактерии. Поэтому выделяют вирусную и бактериальную форму заболевания. Реже возбудителем острого воспаления в околоносовых пазухах становятся анаэробы и внутриклеточные микроорганизмы.
Вирусный синусит чаще протекает как обычное простудное заболевание и имеет сезонный характер. Им, как правило, болеют осенью, зимой, весной и, реже, в тёплое время года.
К вирусам, вызывающим воспаление верхних дыхательных путей, относятся: риновирусы, вирусы гриппа и парагриппа, респираторно-синцитиальные вирусы, аденовирусы и коронавирусы.
Предрасполагающие факторы бактериального синусита:
Анаэробная инфекция может привести к острому синуситу при патологии зубочелюстной системы или осложнённом хроническом синусите. В таком случае трудно определить, это острая форма или обострение хронической.
Аллергический процесс и грибковая флора также могут стать причинами синусита — остро возникнув, заболевание перейдёт в хроническую форму.
Симптомы острого синусита
Основные симптомы острого синусита:
Затруднённым дыханием сопровождается большинство заболеваний носа, поэтому только этот симптом не подтверждает острый риносинусит. Для постановки диагноза необходимо, чтобы присутствовали не менее двух признаков.
Головная боль при синусите носит тупой, ноющий характер и часто усиливается при наклоне головы вниз. Может уменьшаться после использования сосудосуживающих капель.
При воспалении в верхнечелюстной и лобной пазухах боль возникает в области лица, переносья, надбровья и височно-теменной области. При верхнечелюстном синусите проявляется разлитой зубной болью на стороне поражения. Для воспаления слизистой оболочки клиновидной пазухи (сфеноидита) характерны боли в центре головы и в затылке.
Выделения из носа при остром синусите бывают не всегда. Слизистые выделения характерны для вирусного воспаления, гнойные возникают, если присоединилась бактериальная флора. Хорошая дренажная функции пазухи и открытое соустье у детей проявляется в том, что при сморкании и откашливании отходят выделения. При поражении клиновидной пазухи носа и задних отделов решётчатого лабиринта выделения, как правило, стекают по задней стенке глотки, вызывая приступы кашля.
Для нетяжёлой формы острого синусита характерны:
При тяжёлой форме температура поднимается до 38 ºС и выше, головная боль становится интенсивной, может развиться реактивный отёк век и мягких тканей лица.
Патогенез острого синусита
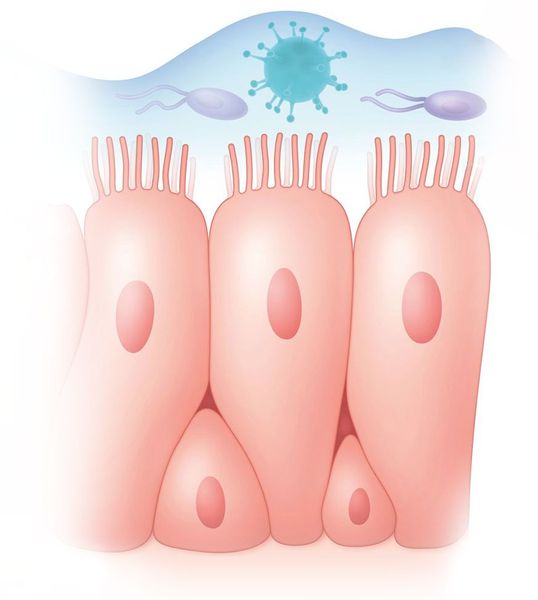
При синусите вирус попадает на слизистую оболочку полости носа, повреждает клетки реснитчатого эпителия и внедряется в организм человека. При этом слизистая оболочка отекает, усиливается выделение слизи в полости носа, что ещё сильнее блокирует работу ресничек мерцательного эпителия. В норме их движение защищает организм от чужеродных агентов.
В это время у пациента появляется насморк, першение в горле, кашель, повышается температура и возникает слабость. Симптомы сохраняются в среднем семь дней, постепенно уменьшаясь.
Другой вариант развития событий: признаки простуды не стихают к концу недели, как должно быть, а, наоборот, усиливаются. Приём обезболивающих препаратов не улучшает состояние. В таком случае следует немедленно обратиться к врачу.
Классификация и стадии развития острого синусита
По форме:
1. Экссудативные (с образованием жидкости в пазухе):
2. Продуктивные (с утолщением слизистой оболочки):
По причине:
По локализации:
По характеру течения:
По тяжести течения:
Лёгкая
• умеренно выраженные симптомы риносинусита (кашель, заложенность носа и выделения из него), которые не влияют на сон и дневную активность пациента;
• головных болей в проекции околоносовых пазух нет;
• отсутствие осложнений
Среднетяжёлая
• выраженные симптомы риносинусита умеренно или значительно влияют на сон и дневную активность пациента;
• при движении или наклоне головы возникает ощущение тяжести в проекции околоносовых пазух;
• осложнения со стороны среднего уха — острый средний отит;
• внутричерепных или орбитальных осложнений нет
Тяжёлая
• выраженные или мучительные симптомы риносинусита значительно влияют на сон и дневную активность пациента;
• периодическая или постоянная боль в проекции околоносовых пазух, которая усиливается при движении или наклоне головы и простукивании в проекции околоносовой пазухи;
• внутричерепные или орбитальные осложнения
Осложнения острого синусита
В большинстве случаев острый синусит протекает в лёгкой форме и проходит самостоятельно.
Осложнения могут возникнуть:
Выделяют орбитальные и внутричерепные осложнения.
Орбитальные осложнения:
Внутричерепные осложнения:
Как видно из таблицы ниже, несмотря на разнообразие клинических форм осложнений, их проявления схожи. Это затрудняет диагностику и выбор правильной тактики лечения.
Осложнения острого синусита
| Осложнение | Клинические проявления |
|---|---|
| Реактивный отёк клетчатки орбиты и век | Бледные безболезненные полупрозрачные отёчные веки, чаще верхние, чем нижние. Возможно выпячивание глазного яблока из орбиты (экзофтальм) |
| Диффузное негнойное воспаление клетчатки орбиты и век | Отёк и покраснение век из-за переполнения кровью сосудов (гиперемия). Экзофтальм и интоксикация |
| Остеопериостит орбиты | Отёк и гиперемия век, экзофтальм и ограничение подвижности глазного яблока |
| Абсцесс века | Отёк и покраснение век, колебания жидкости при надавливании на глазное яблоко, интоксикация |
| Субпериостальный абсцесс | Отёк, гиперемия кожи век и конъюнктивы, боль при ощупывании, смещение глазного яблока |
| Ретробульбарный абсцесс и флегмона орбиты | Отёк и гиперемия век и конъюнктивы, выраженный экзофтальм, ограничение подвижности глазного яблока и боль при ощупывании |
| Тромбоз вен клетчатки орбиты и кавернозного синуса | Отёк и гиперемия век и конъюнктивы обоих глаз, выраженный экзофтальм, снижение остроты зрения, интоксикация |
| Арахноидит (лептоменингит) | Воспаление сосудистой оболочки головного мозга. Головная боль, тошнота, головокружение и слабость |
| Экстрадуральный абсцесс | Головная боль, тошнота и интоксикация |
| Субдуральный абсцесс | Головная боль, тошнота и интоксикация |
| Серозный и гнойный менингит | Головная боль, тошнота, светобоязнь, вынужденное положение тела с запрокинутой назад головой и появление менингеальных рефлексов |
| Абсцесс мозга | Головная боль, тошнота, менингеальные симптомы. Очаговые симптомы многообразны, связаны с локализацией абсцесса |
| Тромбоз синусов твёрдой мозговой оболочки | Лихорадка, приступы подъёма температуры и её падения с ознобом, обильным потоотделением и слабостью |
Диагностика острого синусита
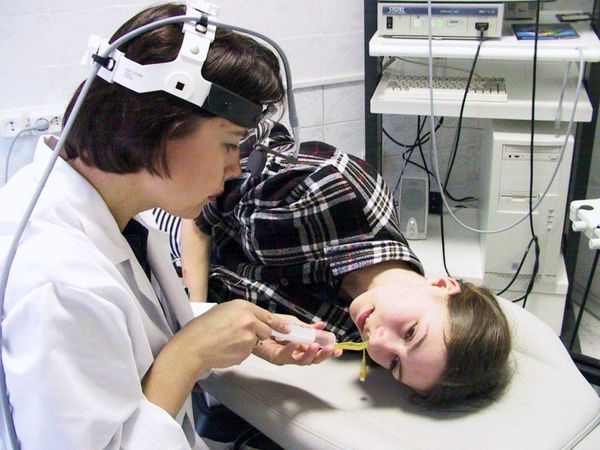
Передняя риноскопия
Врач оценивает состояние слизистой оболочки носовых раковин и ходов, отсутствие или наличие отделяемого. Признаки синусита — это наличие гнойного или слизисто-гнойного отделяемого в области выводных отверстий поражённых пазух. Оно сопровождается покраснением и отёком слизистой оболочки полости носа.
Патологический секрет может быть виден на задней стенке ротоглотки и в носоглотке при их осмотре с помощью шпателя и носоглоточного зеркала (задней риноскопии) и осмотре зева (фарингоскопии).
Эндоскопическое исследование полости носа
Позволяет детально осмотреть носовые ходы и раковины до носоглотки, выявить мельчайшие анатомические изменения. Зачастую проводится видеоэндоскопия с фиксацией результата, что в дальнейшем помогает оценить, как протекает заболевание.
Рентгенография пазух носа
Компьютерную томографию (КТ) применяют при хронической патологии околоносовых пазух, орбитальных и внутричерепных осложнениях. Использовать её для диагностики острого синусита не целесообразно. Ни рентген, ни КТ не могут дифференцировать вирусный и бактериальный синуситы.
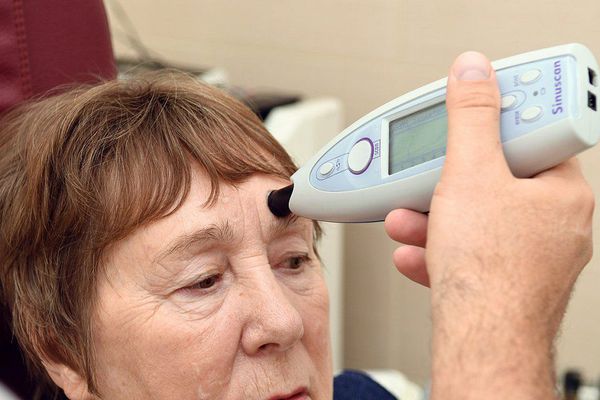
Ультразвуковое исследование (УЗИ)
Действие УЗИ основано на отражении ультразвукового сигнала на границе двух субстанций с разными акустическими свойствами (кость — воздух, воздух — экссудат и т. д.) в линейном и двухмерном режиме. В первом случае применяют УЗИ-сканеры для околоносовых пазух («Синускоп», «Синускан»), во втором — стандартные аппараты для УЗИ.
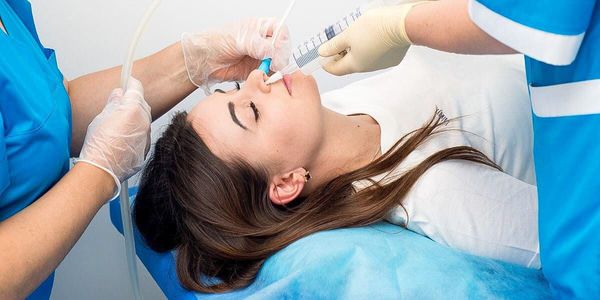
Диагностическая пункция
Пункция пазухи (с лат. «прокол») не относится к рутинным методам диагностики из-за высокого риска осложнений. Применяется, если есть противопоказания к проведению рентгенографии, например при беременности.
Лабораторная диагностика
Включает общий анализ крови и определение С-реактивного белка (СРБ).
Микробиологическое исследование
Проводится при затяжных формах синусита и неэффективности антибиотикотерапии. Для исследования потребуется отделяемое полости носа либо материал поражённой пазухи, извлечённый с помощью пункции.
Достоверность метода относительна, а информативность мала. Во-первых, микрофлора полости носа и пазухи изначально различна. Взятие мазка, даже при соблюдении всех условий, не гарантирует, что культивируемая на средах бактерия является причиной воспаления в пазухе, а не случайным «попутчиком» при выведении ватного зонда из носа.
Диафаноскопия
Лечение острого синусита
Выбор тактики лечения зависит от формы и тяжести острого синусита. Экссудативные синуситы лёгкой и среднетяжёлой степени зачастую лечатся консервативно или методами инвазивного дренирования пазухи.
Консервативное лечение
Цели лечения острого синусита — восстановить проходимость соустья воспалённой пазухи и предупредить орбитальные и внутричерепные осложнения. Для этого в первые дни простуды, но не более семи дней, применяют сосудосуживающие средства, а также увлажняют и орошают слизистую оболочку полости носа физиологическим раствором (хлоридом натрия 0,9 %).
Такие мероприятия препятствуют блокаде соустья и способствуют движению слизи на поверхности реснитчатого эпителия, а значит не дают бактериям размножаться.
Применять антибиотики в первые семь дней нецелесообразно. Показанием для антибиотикотерапии является только бактериальный синусит. Этот диагноз ставится врачом на основании жалоб, анамнеза, данных объективного, дополнительных методов обследования и дифференциальной диагностики.
Дренирование пазухи
К инвазивным методам дренирования пазухи относятся:
Пункция верхнечелюстной пазухи проводится через нижний носовой ход иглой Куликовского.
Затем содержимое пазухи удаляют, промывая её шприцом с физиологическим или антисептическим раствором.
Лобную пазуху чаще прокалывают тонкой иглой через глазничную стенку, реже производят трепанопункцию — отверстие создаётся через переднюю стенку бормашиной или инструментами для сверления кости (трепанами).
Курс лечения состоит из нескольких пункций, поэтому катетер вводят в пазуху в среднем на 10 дней.
Пункция околоносовой пазухи — это инвазивный метод, связанный с риском серьёзных осложнений. Его альтернативой является применение синус-катетера «ЯМИК». Устройство изобретено российским оториноларингологом В.С. Козловым.
Катетер вводится в полость носа до носоглотки. Заполненные воздухом камеры создают отрицательное давление, которое способствует дренированию пазух носа.
Все инвазивные процедуры проводятся после аппликационной анестезии и анемизации полости носа.
Пункция верхнечелюстной пазухи связана с риском проникновения иглы в мягкие ткани щеки, глазницу и крылонёбную ямку. Также при процедуре может повредиться устье носослёзного канала, возникнуть кровотечение, а при попытке продувания пазухи в кровеносные сосуды может проникнуть воздух.
Хирургическое лечение
Показано при орбитальных или внутричерепных осложнениях, а также при продуктивной форме острого синусита, чаще возникающей при одонтогенном синусите.
Хирургическое лечение острого синусита включает:
Реабилитационный период длится около 14 дней.
Прогноз. Профилактика
Прогноз неосложнённой формы острого синусита благоприятный. Если пациент несвоевременно обратился к доктору, не соблюдал принципы антибиотикотерапии или подвергался постоянному переохлаждению, то острый синусит может перейти в хронический.