Мукоцеле носового синуса что это такое
Мукоцеле в носу: что это такое
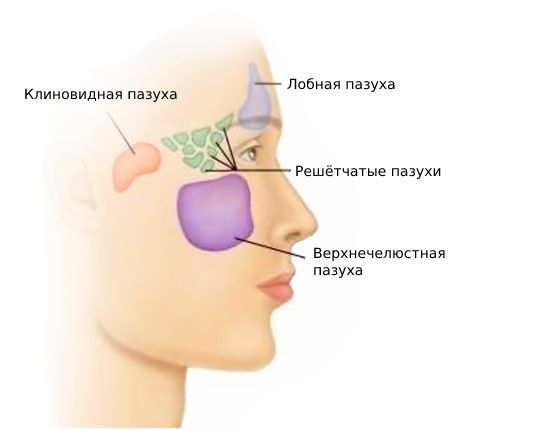
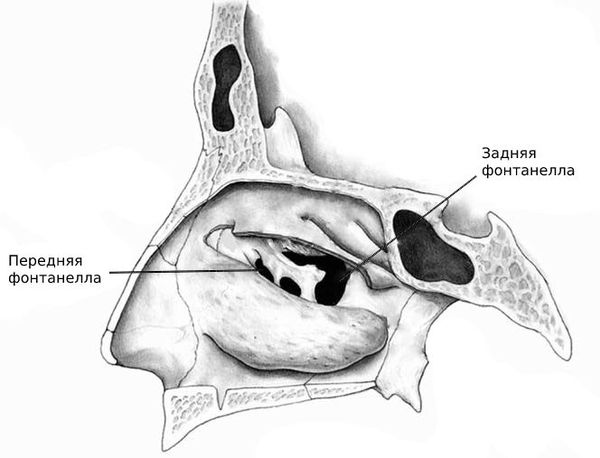
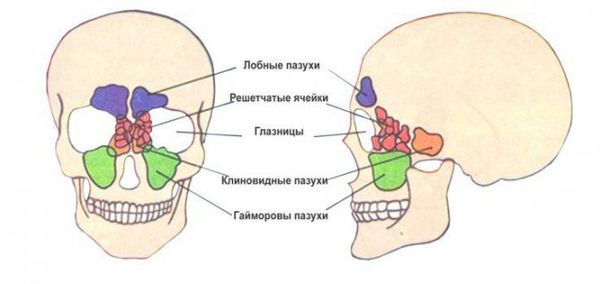
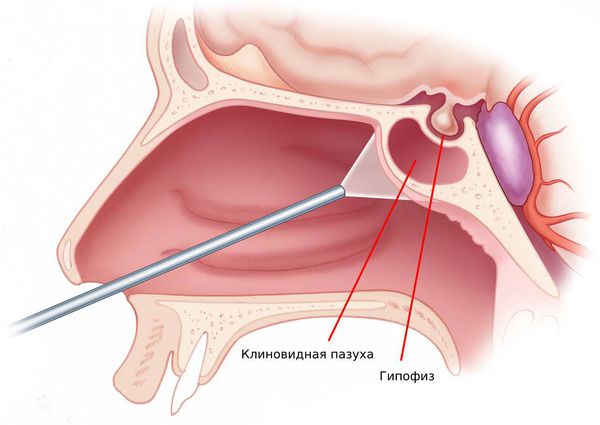
У человека есть четыре типа околоносовых пазух, которые сообщаются с полостью носа: в лобной кости ― лобные, в костях верхней челюсти ― верхнечелюстные (гайморовы), в ячейках решетчатой кости ― решетчатые, в клиновидной кости ― одна клиновидная пазуха.
Они выстланы эпителием, вырабатывающим слизь. В норме она постоянно выходит из пазухи, очищая ее. Мукоцеле возникает, когда отток секрета из полости прекращается. Иногда мукоцеле может быть инфицировано, и тогда вместо слизи скапливается гной (мукопиоцеле).
Чаще всего мукоцеле развивается в лобных пазухах (примерно 67% случаев). На втором месте по частоте закупорки ― решетчатая пазуха (около 25% случаев).
Обычно симптомы мукоцеле развиваются медленно и их легко перепутать с другими состояниями. Часто мукоцеле принимают за обыкновенное воспаление придаточной пазухи носа, например хронический риносинусит.
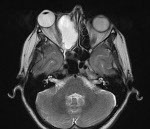
Пациентов могут беспокоить головные боли, лицевая боль, заложенность носа, зубная боль, проблемы со зрением (например, двоение в глазах, потеря остроты зрения). Более того, заполненная слизью околоносовая пазуха может сильно давить на близлежащие структуры и заметно исказить лицевой скелет. Однако никаких симптомов может и не быть. Обычно для диагностики используют компьютерную томографию (КТ). При необходимости обследование дополняют магнитно-резонансной томографией (МРТ).
Лечат мукоцеле только хирургическим путем, предпочтительной считается эндоскопическая операция. Из-за риска рецидивов рекомендуют проходить компьютерную томографию каждые два года в течение минимум пяти лет после операции.
Что такое киста околоносовой пазухи? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нагорная О. А., ЛОРа со стажем в 15 лет.
Определение болезни. Причины заболевания
Киста околоносовой пазухи (paranasal sinus cysts) — это патологическое образование, которое состоит из оболочки и полости, содержащей жидкость.
Синонимы заболевания: мукоцеле околоносовой пазухи и ретенционная киста. Код по Международной классификации болезней (МКБ-10): J34.1 – киста или мукоцеле носовых синусов.
Кисты могут формироваться в различных околоносовых пазухах:
Эпидемиология
Причины заболевания
Симптомы кисты околоносовой пазухи
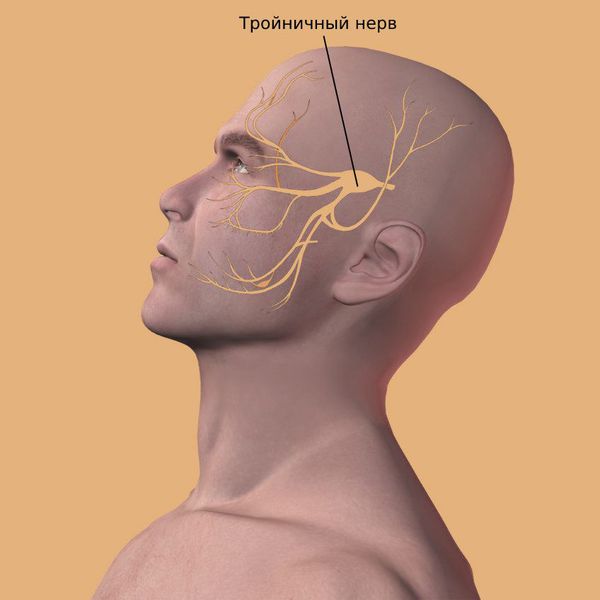
Самый частый симптом у пациентов с кистой верхнечелюстных пазух — это периодическая тупая головная боль на стороне кисты, возникающая из-за раздражения рецепторов тройничного нерва.
Со временем хронический болевой синдром приводит к изменениям со стороны психики: больные становятся раздражительными, развивается депрессия и нарушается сон.
Другие симптомы заболевания схожи с острым воспалением в пазухе (гайморитом):
В редких случаях может произойти самопроизвольный разрыв кисты и её опорожнение. При этом из одной половины носа вытекает прозрачная жёлтая жидкость. Когда отхождение жидкости прекращается, симптомы, связанные с давлением кисты на стенки пазухи, стихают.
В целом, клинические признаки болезни достаточно разнообразны и зависят от того, где расположена киста, её размера и продолжительности заболевания.
Патогенез кисты околоносовой пазухи
На слизистую оболочку носа и околоносовые пазухи постоянно воздействуют различные факторы: инфекционные агенты, химические вещества, температура и другие физические свойства воздушного потока.
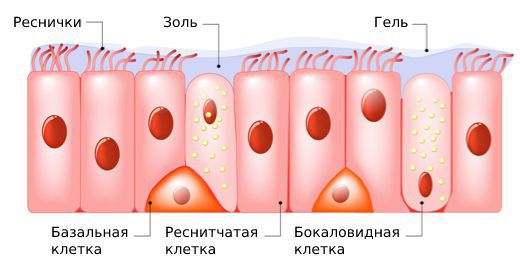
Непрерывное выделение слизи и её циркуляция в полостях пазух и носа позволяют согревать и увлажнять вдыхаемый воздух, очищать его от взвешенных частиц, бактерий, вирусов и грибковых спор.
Cлизь состоит из двух слоёв:
Киста формируется из-за изменений в слизистой оболочке околоносовых пазух: отёка, нарушения оттока слизи, гипоксии и ряда других причин, провоцирующих закупорку выводных протоков ацинозных желёз.
Кроме механической закупорки протоков желёз, к появлению кисты приводит повреждение ресничек мерцательного эпителия слизистой носа. В результате окончательно блокируется продвижение секрета из железистых протоков.
Классификация и стадии развития кисты околоносовой пазухи
По внутреннему содержимому кисты околоносовых пазух бывают:
По месту образования различают кисты:
По происхождению:
Стадии заболевания
Различают три стадии развития кисты околоносовой пазухи:
Осложнения кисты околоносовой пазухи
Осложнения, связанные с нагноением кист:
Осложнения, связанные с увеличением размеров кисты:
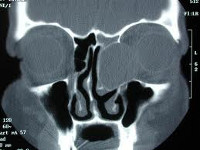
Диагностика кисты околоносовой пазухи
Диагностика включает: эндоскопию, рентгенографию придаточных пазух носа, мультиспиральную и конусно-лучевую компьютерную томографию, магнитно-резонансную томографию.
Эндоскопия
Рентгенография придаточных пазух носа
Скрининговый метод, позволяющий заподозрить кисту. Снимок делается в прямой проекции. Недостатки метода: невозможно посмотреть в проекциях сверху и сбоку, нет визуализации клиновидной пазухи, часто кисту ошибочно принимают за синусит.
Мультиспиральная компьютерная томография (МСКТ)
Конусно-лучевая компьютерная томография (КЛКТ)
Магнитно-резонансная томография (МРТ)
МРТ проводится в двух режимах:
Лечение кисты околоносовой пазухи
Лечение зависит от типа кисты, её расположения и размера. Если она меньше 1 см и нет выделений, то врач предлагает консервативные методы: регулярное обследование, таблетки, спреи и капли. Если киста больших размеров или есть гнойное отделяемое, то потребуется операция.
Медикаментозное лечение кист
Метод позволяет устранить неприятные симптомы и причины образования кисты: отёк, воспаление и блок соустья пазухи. Медикаментозное лечение эффективно и может облегчить состояние пациента на ранних стадиях заболевания. Однако оно не поможет, когда фиброзная оболочка кисты стала слишком плотной.
Применяются препараты:
Хирургическое лечение
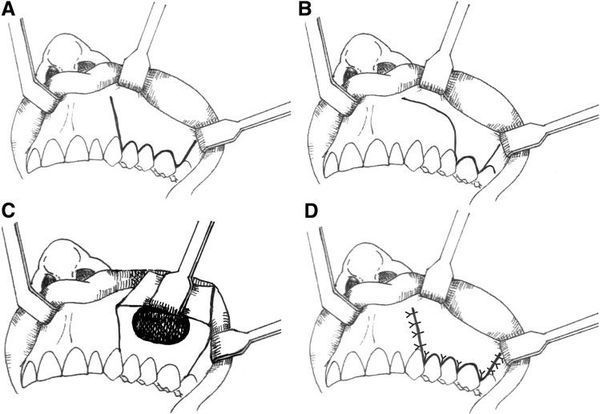
Гайморотомия по Колдуэллу — Люку
Проводится через разрез под верхней губой в полости рта. Это классический метод удаления кисты пазухи, однако сейчас он практически не используется из-за высокой травматичности: после операции могут формироваться рубцы, спайки и нарушаться работа пазух.
Микрогайморотомия
Малоинвазивная хирургическая методика, которая проводится через переднюю стенку гайморовой пазухи. В кости формируется отверстие 4–8 мм, и киста удаляется специальными инструментами. Выполняется под общим обезболиванием. Недостатком является риск повреждения ветвей тройничного нерва и формирование стойкой лицевой невралгии.
Функциональная эндоскопическая ринохирургия (Functional Endoscopic Sinus Surgery, FESS-хирургия)
Относительные недостатки: требуются подготовленные специалисты и специальное оборудование, из-за чего операция стоит дорого.
Прогноз. Профилактика
Кисты околоносовых пазух возникают при длительном отёке слизистой оболочки полости носа и пазух. Причина этого — воспалительные и аллергические заболевания, поэтому прогноз зависит от их течения. Важно не допускать обострения болезни, которая привела к образованию кисты.
Если нормализовать функции носа, поддерживать адекватную вентиляцию околоносовых пазух и корректно провести операцию по удалению кисты, то прогноз благоприятный и риск рецидива крайне мал.
Чтобы предотвратить появление кист пазух, необходимо:
При появлении боли и других симптомов кисты пазухи нужно немедленно обратиться к врачу.
Что такое мукоцеле? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пархоменко Л. Е., ЛОРа со стажем в 31 год.
Определение болезни. Причины заболевания
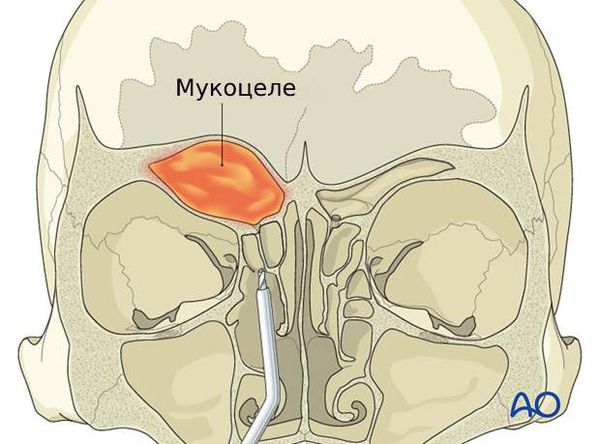
Мукоцеле ( Mucocele)— это растяжение околоносовой пазухи скопившимся в ней густым секретом желёз слизистой оболочки, что сопровождается постепенным разрушением костных стенок пазухи.
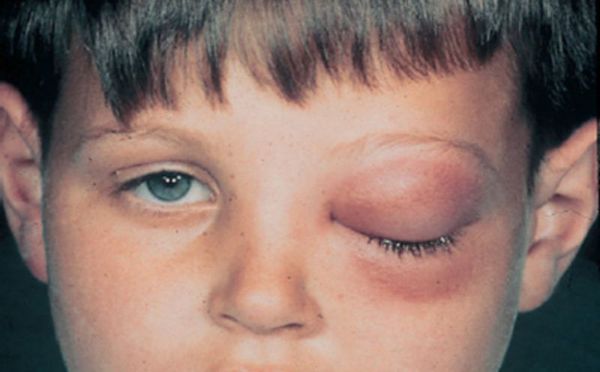
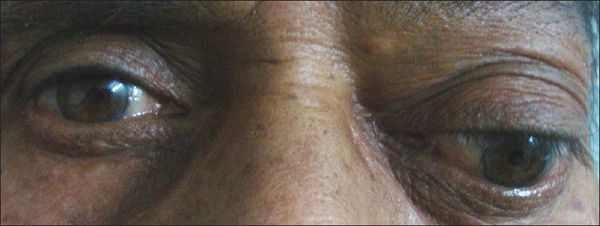
Содержимое пазух со временем выпячивается в соседние области и сдавливает находящиеся там органы. Например, из-за давления на глазное яблоко ухудшается зрение и двоится изображение. Если сдавлен слёзный мешок, возникает неконтролируемое слезотечение. Когда затронуты зрительный или тройничный нервы, появляется боль в глазнице, верхней челюсти или зубах, а также упорная головная боль. Кроме того, возникают косметические дефекты лица: выпячивание возле внутреннего угла глаза или в области лба, смещение (выпячивание) глазного яблока.
Изучением этого состояния занимались и такие выдающиеся отоларингологи, как Владимир Игнатьевич Воячек (1912 год) и Николай Дмитриевич Ходяков (1928 год). Однако из-за редкой встречаемости даже самая обстоятельная отечественная работа, посвящённая этому заболеванию — монография Андрея Гавриловича Лихачева (1948 год), обобщала результаты лечения всего 45 больных, оперированных за 50 лет. Только появление компьютерной томографии позволило улучшить выявляемость заболевания, привело к его активному изучению и разработке новых подходов к лечению.
Околоносовые пазухи — это воздухоносные полости, которые с помощью отверстий и каналов сообщаются с полостью носа. В лобной кости находится лобная пазуха, в ячейках решётчатой кости — решётчатые, в костях верхней челюсти — верхнечелюстные (гайморовы), в теле клиновидной кости — клиновидная (основная).
Люди рождаются с зачатками околоносовых пазух. Решётчатые пазухи формируются первыми. После 3 лет отчетливо прослеживаются верхнечелюстные пазухи, позже — клиновидные. Последними развиваются лобные пазухи.
Причины развития мукоцеле
Внутри околоносовые пазухи выстланы слизистой оболочкой. Железы слизистой вырабатывают секрет, который в норме постоянно эвакуируется из пазухи, очищая её.
Мукоцеле развивается в том случае, если нарушается отток секрета из пазухи из-за обструкции (закупорки) выводного протока.
Причины обструкции могут быть разными:
Распространённость
Симптомы мукоцеле
Заболевание развивается медленно, до появления симптомов проходит в среднем 1–2 года, но известны случаи, когда болезнь развивалась в течение десятка лет.
Помимо боли, при мукоцеле наблюдаются:
Мукоцеле крупных размеров вызывает бессонницу и постоянное чувство усталости.
Патогенез мукоцеле
В патогенезе мукоцеле рассматривались различные теории возникновения. Сейчас известно, что болезнь развивается следующим образом:
Классификация и стадии развития мукоцеле
В Международной классификации болезней 10-го пересмотра (МКБ-10) мукоцеле относится к разделу J34 Другие болезни носа и носовых синусов.
По локализации различают:
Содержимое мукоцеле бывает вязким, желатиноподобным, желтовато-белого цвета, без запаха. Если содержимое нагнаивается, возникает осложнение — мукопиоцеле.
Развитие заболевания проходит три периода:
Осложнения мукоцеле
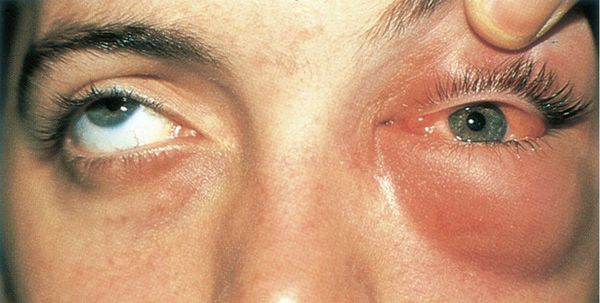
Гнойное воспаление век. Развивается, если гной прорывается из решётчатого лабиринта или верхнечелюстной пазухи. Накапливаясь и распространяясь по всему веку, гной может прорваться наружу, тогда образуется кожный свищ. Иногда он сообщается с полостью околоносовой пазухи.
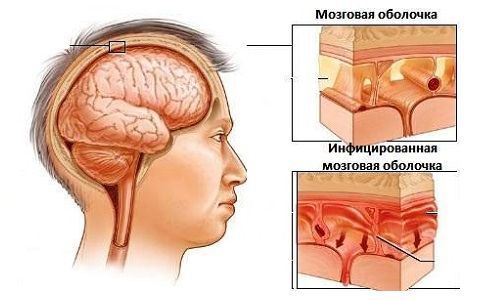
Флегмона глазницы — гнойное воспаление орбитальной клетчатки . Часто развивается через 12-24 часа после попадания гноя в ткани глазницы. Она опасна не только для зрения (снижается острота зрения, возникает стойкий паралич глазных мышц), но и для жизни больного: гнойный процесс может перейти в полость черепа, что опасно развитием абсцесса мозга, гнойного менингита, тромбоза синусов твёрдой мозговой оболочки и сепсиса.
Гнойный менингит — гнойное воспаление оболочек головного мозга. При развитии этого осложнения смертность достигает 15 – 25 % даже при начале терапии в ранние сроки.
Диагностика мукоцеле
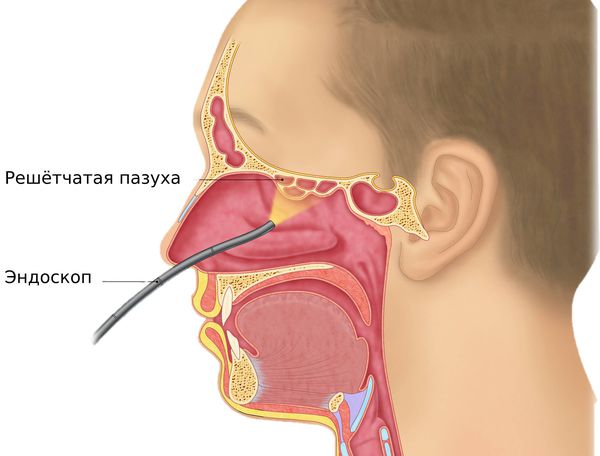
Во время осмотра врач-отоларинголог выполняет видеоэндоскопию носа, носоглотки, глотки и гортани. Исследование выполняется с помощью специального прибора (видеоэндоскопа), который представляет собой тонкую оптическую трубку с источником света и окуляром с камерой. Полученное изображение выводится на монитор.
Видеоэндоскопия не имеет абсолютных противопоказаний. Процедура занимает не более 10 – 15 минут, от пациента не требуется специальной подготовки, поэтому она проводится в день обращения. Исследование позволяет диагностировать полипы и другие образования, выявить искривление носовой перегородки, тщательно исследовать носоглотку и внутренние структуры полости носа.
При необходимости обследование дополняется магнитно-резонансной томографией с контрастированием (при подозрении на полип или опухоль), консультацией невролога или нейрохирурга.
Дифференциальная диагностика
Дифференциальную диагностику мукоцеле проводят со следующими патологиями:
Лечение мукоцеле
Лечение мукоцеле только хирургическое. Операцию нельзя откладывать, так как консервативное лечение неэффективно, а деструктивные изменения продолжаются. Кроме того, существует угроза инфицирования и развития грозных гнойных внутричерепных осложнений.
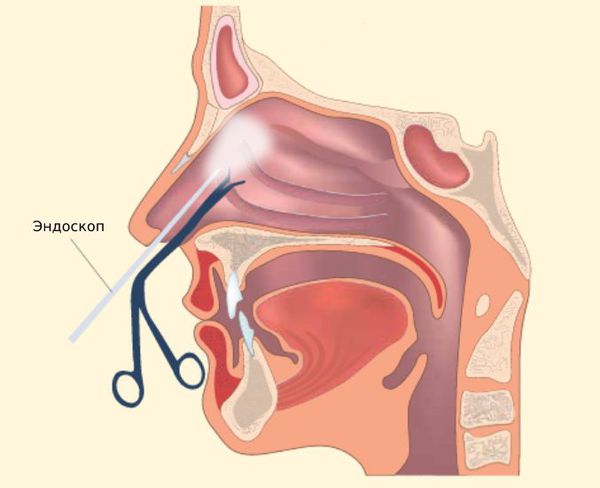
Эндоназальное вскрытие с эндоскопическим контролем проводится под местным обезболиванием. Операция не требует введения в сформированное соустье дренажной трубки, что значительно сокращает сроки пребывания в стационаре.
Благодаря современным подходам операции дают хорошие клинические и косметические результаты.
Прогноз. Профилактика
Проблема мукоцеле остаётся актуальной. Учёные продолжаются изучать это заболевание и разрабатывают новые методы его диагностики и лечения.
Мукоцеле лобной пазухи
Мукоцеле (пиоцеле) лобной пазухи — кистообразное расширение лобной пазухи, возникшее в результате ее растяжения скопившейся серозной жидкостью (мукоцеле) или гноем (пиоцеле). Мукоцеле лобной пазухи сопровождается постепенно усиливающимися болями в области лба, над глазницей и вокруг глаза; появлением выпячивания во внутреннем углу глаза; экзофтальмом и смещением глазного яблока книзу; нарушением остроты зрения и цветовосприятия; слезотечением и диплопией. В целях диагностики мукоцеле лобной пазухи применяют риноскопию, рентгенографию, УЗИ, КТ, МРТ и диафаноскопию, диагностическую пункцию и зондирование лобной пазухи. Все пациенты с мукоцеле лобной пазухи подлежат хирургическому лечению.
Общие сведения
Лобная пазуха располагается в медиальной части лобной кости позади надбровных дуг. Ее нижняя стенка одновременно является верхней стенкой глазницы, задняя стенка отделяет лобную пазуху от головного мозга. Правая и левая лобные пазухи расположены рядом и отделены друг от друга тонкой перегородкой. Посредством лобно-носового канала лобная пазуха соединена со средним носовым ходом полости носа. Внутри лобная пазуха выстлана слизистой оболочкой, клетки которой продуцируют специальную жидкость. Отток этой жидкости осуществляется через лобно-носовой канал. Нарушение оттока приводит к скоплению жидкости в полости пазухи и образованию мукоцеле лобной пазухи. При нагноении скопившегося секрета говорят о пиоцеле.
Мукоцеле лобной пазухи чаще всего наблюдается в школьном возрасте. В связи с тем, что формирование лобных пазух начинается после рождения ребенка и заканчивается в возрасте 6-7 лет, у детей дошкольного возраста мукоцеле лобной пазухи не возникает. Медленный рост мукоцеле лобной пазухи приводит к тому, что первые клинические симптомы заболевания могут появляться спустя несколько лет от начала патологических изменений в лобной пазухе. В отоларингологии известен случай, когда мукоцеле лобной пазухи было диагностировано у взрослого пациента спустя 15 лет после спровоцировавшей его развитие травмы носа.
Причины
Развитие мукоцеле лобной пазухи связано с полной обтурацией или частичным нарушением проходимости лобно-носового канала. Привести к появлению мукоцеле лобной пазухи могут искривления носовой перегородки, инородные тела носа, экзостозы и опухоли, травмы носа, в результате которых развивается периостит. Перекрывать лобно-носовой канал могут спайки и рубцы, образующиеся в вследствие синусита лобной пазухи.
Инфицирование жидкости мукоцеле лобной пазухи с возникновением пиоцеле может произойти при распространении инфекции из полости носа, а также гематогенным или лимфогенным путем. При этом источником инфекции в первую очередь являются инфекционно-воспалительные заболевания носоглотки: ринит, гайморит, фарингит, ангина, хронический тонзиллит, ларингит.
Симптомы мукоцеле лобной пазухи
Мукоцеле лобной пазухи характеризуется длительным бессимптомным течением. До появления первых клинических признаков мукоцеле может существовать в течение 1-2 лет и дольше. Мукоцеле лобной пазухи начинает проявлять себя с постепенно усиливающейся боли в лобной области. Затем присоединяется боль над глазницей и вокруг глазного яблока, во внутреннем углу глаза появляется выпячивание округлой формы. Надавливание на это выпячивание обычно является безболезненным и приводит к возникновению характерного звука, напоминающего треск или хруст. Сильное надавливание может стать причиной образования свища, через который начинает выходить тягучая слизистая (при мукоцеле) или гнойная (при пиоцеле) жидкость.
С течением времени при мукоцеле лобной пазухи происходит опускание нижней стенки лобной пазухи, в связи с чем отмечается смещение глазного яблока вниз и наружу. Зачастую возникает двоение в глазах (диплопия), нарушение восприятия цветов, снижение остроты зрения. При сдавлении слезовыводящих путей у пациентов с мукоцеле лобной пазухи наблюдается слезотечение.
Скопление в мукоцеле лобной пазухи большого количества жидкости может вызвать ее прорыв с образованием фистулы в одной из стенок лобной пазухи. Излитие гноя через фистулу в соседствующие с лобной пазухой структуры приводит к развитию гнойных осложнений.
Осложнения мукоцеле лобной пазухи
Возникающие при мукоцеле лобной пазухи осложнения связаны с нагноением ее содержимого и распространением гнойного процесса на соседние с пазухой анатомические образования. Наиболее часто прорыв гноя происходит через нижнюю стенку лобной пазухи. Занос гнойной инфекции в полость глазницы может привести к развитию панофтальмита, эндофтальмита и флегмоны глазницы. В редких случаях мукоцеле лобной пазухи наблюдается образование фистулы в задней стенке пазухи с возникновением менингита.
Диагностика мукоцеле лобной пазухи
Мукоцеле лобной пазухи диагностируется отоларингологом. При наличие осложнений со стороны глаза необходима консультация офтальмолога, при подозрении на менингит — невролога. Диагностика мукоцеле лобной пазухи основывается на жалобах пациента, его осмотре, риноскопии и исследовании околоносовых пазух. Риноскопия у пациентов с мукоцеле лобной пазухи может не выявлять никаких патологических изменений. Иногда в ходе риноскопии в области среднего носового хода визуализируется небольшое гладкое выпячивание.
Рентгенологическое исследование при мукоцеле лобной пазухи определяет увеличение размеров пазухи, растяжение ее дна, уменьшение прозрачности. Возможно выпячивание перегородки между лобными пазухами в здоровую сторону. Прерывистость контуров лобной пазухи может указывать на наличие фистулы. Более точным и информативным исследованием является КТ лобной пазухи. Может применяться УЗИ и МРТ околоносовых пазух. В некоторых случаях для определения воздушности лобной пазухи проводится диафаноскопию. При затруднениях в диагностике мукоцеле лобной пазухи показана диагностическая пункция. Для определения проходимости лобно-носового канала производят зондирование лобной пазухи зондом Лансберга.
По показаниям проводят исследование органа зрения: проверку остроты зрения, цветовое тестирование, офтальмоскопию и биомикроскопию глаза. Дифференциальный диагноз мукоцеле лобной пазухи проводят с фронтитом, опухолью и дермоидной кистой.
Лечение мукоцеле лобной пазухи
Пиоцеле и мукоцеле лобной пазухи подлежат обязательному хирургическому лечению. Проводится радикальна операция с удалением нижней стенки лобной пазухи и расширением лобно-носового канала. Вскрытие лобной пазухи (фронтотомия) производится после разреза кожи по длине брови. Затем полость пазухи очищают от слизи и гноя, устанавливают дренаж. У взрослых и детей старшего возраста операция может проводиться под местной анестезией. Послеоперационное дренирование пазухи осуществляют длительно (в течение 2-3 недель) до формирования рубцов. Это необходимо для создания стойкого сообщения между лобной пазухой и полостью носа.
Одновременно с хирургическим проводят медикаментозное лечение мукоцеле лобной пазухи. Пациенту назначают антибиотики, противовоспалительные и противоотечные средства.
Прогноз и профилактика мукоцеле лобной пазухи
При своевременно проведенном хирургическом лечении мукоцеле лобной пазухи имеет благоприятный прогноз. Развитие осложнений ухудшает прогноз. Профилактика мукоцеле лобной пазухи состоит в эффективном лечении инфекционно-воспалительных заболеваний носоглотки, предупреждении травмирования носа и переохлаждений, коррекции носовой перегородки при ее искривлении, удалении опухолей и инородных тел носа.
Мукоцеле, киста носового синуса
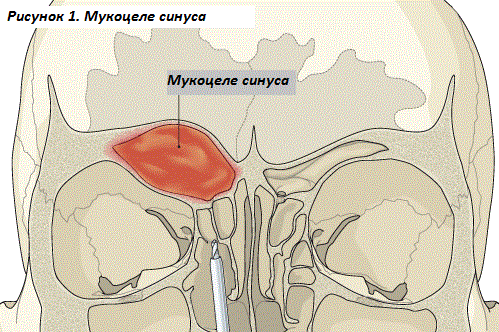
Мукоцеле носового синуса — это ретенционное мешотчатое новообразование носовой или околоносовой пазухи, заполненное слизистым или гиалиновым патологическим секретом.
Образуется мукоцеле вследствие перекрытия протока синуса, возникающего по различным причинам, подробнее о которых — далее в статье.
Что такое киста и мукоцеле носового синуса. Периоды развития кисты (мукоцеле)
Киста носовой пазухи (синуса) или мукоцеле — это фактически одно и то же, однако для специалистов существует различие в клинической картине и этиологии. У мужчин мукоцеле возникает чаще, чем у женщин. Наиболее распространенный возраст появления заболевания — от 15 до 25 лет. Мукоцеле редко появляется в возрасте до 11 лет и после 46.
Основная локализация мукоцеле это:
Мукоцеле носовых и околоносовых пазух заключается в полном заполнении одной или нескольких придаточных пазух носа слизью, ее наличие подразумевает дренаж синусов и выведение скопившейся жидкости из пазух.
Рисунок 1. Мукоцеле
Периоды развития кисты (мукоцеле):
1. Латентный (скрытый) период.
Характеризуется течением без проявления острых симптомов. Изредка может появляться односторонняя ринорея. Когда киста поражается бактериальной инфекцией, развивается острый гнойный синусит, появляются специфические симптомы.
2. Кисты выходят за пределы пазухи.
Появляется припухлость во внутренних углах глаз, может возникнуть экзофтальм (выпирание глазного яблока).
Для этого этапа развития кисты характерно ощущение сильного давления на глазное яблоко, двоение изображения, головокружение, головные боли, синусит, течение слизи из одной или обеих ноздрей. Также может значительно понизиться острота зрения. При давлении кисты на слезовыводящие пути может наступить неконтролируемое слезотечение.
Кроме того, на данном этапе для пациентов характерны боли неврологического характера. Боль может ощущаться не только в области глаз и носа, но и в челюсти, а также в области окружающей кисту кости.
Как правило, от давления, оказываемого кистой, страдает функция тройничного нерва. Ощущения могут быть самыми разными: пульсация, боль, жжение, чувство распирания или давления, а также хруст, называемый крепитацией.
Такой «хруст» означает, что в полости синуса скопилась жидкость. Боль обычно ощущается после надавливания на кисту или в состоянии покоя. На ощупь припухлость гладкая и плотная, цвет кожи в области опухоли не изменяется, вследствие чего возникает впечатление сращения кости и кисты. Риноскопия не показывает изменений, но в некоторых случаях в среднем носовом ходе можно заметить новообразование, покрытое слизистой нормального цвета, но сдвигающего раковину носа к хрящевой перегородке.
Состояние мукоцеле зависит от нескольких факторов:
Мукоцеле искажает местное анатомическое устройство, оказывая давление на ткани. Всего существует четыре типа мукоцеле:
Если мукоцеле сопровождается инфекцией, клинические проявления становятся схожими с острым синуситом, при этом инфекция распространяется на соседние ткани:
Причины кисты и мукоцеле носового синуса, факторы риска
Основные причины мукоцеле носового синуса это:
Внутреннее содержание мукоцеле может быть разным. В самых легких случаях — это прозрачная густая слизь. При бактериальной инфекции содержимое кисты похоже на гной. Лобные пазухи более подвержены образованию кист, чем носовые. Именно в лобных пазухах образуется две трети всех кист.
Дополнительные причины образования мукоцеле носовых пазух – это внешние факторы, агрессивные химические вещества, например:
Между возникновением мукоцеле и воздействием фактора риска обычно проходит около года. Например, киста может появиться после длительной работы на производстве, даже если пациент уже не работает с вредными веществами.
У некоторых людей мукоцеле возникают с определенной периодичностью, например, как полипы. Киста носовой пазухи по симптомам схожа с неоплазией пазух носа или полипозом.
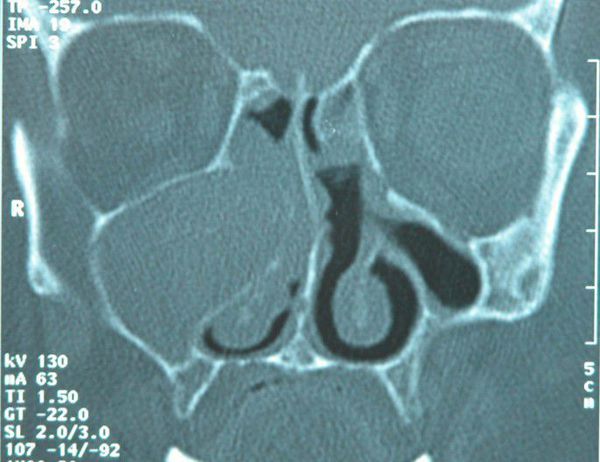
Примерно 90% мукоцеле имеют неинфекционное происхождение, но могут инфицироваться при отсутствии лечения или развитии некротических изменений в тканях. На результатах компьютерной томографии хорошо заметно, что киста (мукоцеле) отличается от слизистого полипа присутствием некоторого количества воздуха в её полости. Если площадь пораженных тканей большая, наличие кисты не вызывает сомнений. Современная медицина позволяет производить дренаж даже самых сложных мукоцеле, находящихся в труднодоступных частях черепа.
Симптомы кисты и мукоцеле носового синуса, симптомы при осложнениях
Симптомы опухолей околоносовых пазух проявляются по-разному, в зависимости от типа, местоположения и стадии.
Основные симптомы кисты (мукоцеле) носового синуса это:
В сложных случаях, когда размер кисты большой или их несколько, возможно возникновение следующих симптомов:
Лечение кисты и мукоцеле носового синуса, прогноз, профилактика
Оптимальным методом лечения любых новообразований синуса, в том числе кист и мукоцеле, является хирургическое удаление. Применяется также дренирование пазух. Если мукоцеле преобразуется в злокачественную опухоль, требуется радикальная резекция. Дренирование синусов проводится в стационаре, самолечение мукоцеле не является успешным, препараты могут лишь временно снять боль и убрать неприятные ощущения.
Прогноз
Важность точной оценки состояния околоносовых пазух весьма высока — новообразования данной области причиняют больным массу неудобств, в том числе влияют на остроту зрения. Мукоцеле крупных размеров всегда вызывают неврологические симптомы: бессонницу, усталость, болевые ощущения. Их необходимо своевременно диагностировать и удалять. При правильном дренаже вероятность повторного появления кисты или мукоцеле минимальна.
Профилактика кист и мукоцеле носовых синусов
Для профилактики мукоцеле/кист носовых синусов необходимо соблюдать несколько правил:
5 симптомов начинающегося приступа астмы
Нежелание общаться с другими людьми может быть связано с дисфункцией нейронов в мозге
Исследование: Люди с заболеваниями сердца и сосудов должны как можно больше двигаться
Обнаружена пищевая добавка, которая приводит к раку желудка и легких
Курение электронных сигарет может привести к импотенции
Тромбоз после вакцинации: Основной компонент AstraZeneca становится магнитом для белка крови