Мукоцилиарный клиренс что это такое
Мукоцилиарный клиренс – естественная защита
От чего необходимо нас защищать
Дыхательная система связывает организм человека с окружающей средой, в которой находится огромное количество агрессивных факторов: пылевые частицы, химически агрессивные вещества, сажа, смолы, аллергены, большое количество инфекции (бактерии, вирусы, патогенные грибки). Это обстоятельство в последнее время особенно актуально для крупных мегаполисов из-за экологической обстановки. Дело в том, что, чем грязнее воздух, тем больше инфицируются люди. Происходит это из-за того, что на микроскопических частичках пыли, химических капельках оседает большое количество бактерий и вирусов, которые в воздушной среде находятся в подвешенном состоянии, и люди их вдыхают, инфицируя дыхательные пути. Поэтому первым важным барьером в этом взаимодействии с окружающей средой является мукоцилиарный клиренс.
Что такое реснитчатый мерцательный эпителий?
Слизистые оболочки респираторного тракта (нос, глотка, гортань, трахея, бронхи и бронхиолы) выстланы реснитчатым мерцательным эпителием. Это микроскопические жгутики (реснички), которые находятся в постоянном движении, причем, движение их строго координированы в определенном направлении. Колебание ресничек происходит с высокой частотой 10-20 раз в секунду. Такое движение огромного количества ресничек напоминает “поле пшеницы на ветру” или “бегущие волны”.
Из полости пазух реснички движутся в сторону полости носа, откуда движение продолжается в основном в носоглотку, но меньшая часть ресничек передних отделов носа движется вперед, в преддверие носа. Реснички из бронхов двигаются кверху к крупным бронхам и трахеи, а из нее в гортано-глотку. Таким образом, из организма выводится слизь. Из пазух в глотку, и из бронхов также в глотку, а затем слизь непроизвольно и часто незаметно заглатывается человеком или отхаркивается. Этому еще помогает кашель.
Важно отметить, что мукоцилиарный клиренс состоит из двух частей: реснитчатого аппарата, о котором мы написали выше, и секреторного аппарата, основной задачей которого является продукция слизи.
Зачем человеку нужна слизь?
Существует ряд мифов, которые распространяют некоторые врачи о якобы “нежелательном” употреблении продуктов (чаще молочных), из-за которых повышается слизеобразование, тем самым, лишают возможности людям правильно и полноценно питаться.
Некоторые факты о физиологическая слизи
Реснички, приводя слизь в движение, не только механически очищают органы дыхания, но и распределяют по поверхности слизистых дыхательных путей иммунные вещества, иммунные клетки.
Мукоцилиарный клиренс – естественная защита
Резюмируя, можно сказать – мукоцилиарный клиренс оказывает механическую, химическую, гипоаллергенную, противоинфекционную защиту. Поэтому, любое нарушение мукоцилиарного клиренса лежит в основе патологии всех заболеваний дыхательных путей.
Как это происходит?
Поэтому в лечении наших пациентов в клинике ЛОР-Астма мы активно проводим мукоактивную терапию, направленную на восстановление и усиления работы мукоцилиарного клиренса.
Надо отметить еще одну важную функцию слизи – она увлажняет вдыхаемый воздух. Уже в полости носа влажность вдыхаемого воздуха около 90%. Это к разговору о модной тематике об увлажнении воздуха в помещении. Если у вас здоровые слизистые оболочки дыхательных путей, а гигрометр помещения показывает влажность выше 50-60%, то увлажнять не нужно.
Природа предусмотрела защиту и отчистку
И в заключении хочу добавить, если вдруг слизи станет много, надо понимать, что организм человека – это саморегулируемая система, избытки будут выводится из организма незаметно. И когда у человека насморк или бронхит с мокротой, нужно правильно оценивать свое состояние. Возникает это не из-за избытка слизи от выпитого молока, а по причине воспаления. В этом случае, наоборот, слизистые дыхательных путей испытывают особую потребность в этой слизи, т.к. она нужна, чтобы отмыть дыхательные пути от инфекции, токсинов, пыли, сажи (в случае с плохой экологией), а также включить местную иммунную защиту, которая может реализоваться только через эту слизь. То же самое происходит в желудочно-кишечном тракте человека. Хоть там и другой слизистый эпителий, другие ворсинки, слизь так же необходима для того чтобы защищать, увлажнять и смазывать.
Нарушение и коррекция мукоцилиарного клиренса при заболеваниях дыхательных путей и ЛОР-органов
Инфекции дыхательных путей занимают ведущее место в структуре всей патологии человека. В широком спектре возбудителей острых респираторных заболеваний (ОРЗ) преобладают представители многочисленной группы вирусов. Присоединение бактериальной инфекции приводит к нарастанию тяжести заболевания и повышению риска развития осложнений (отит, синусит, бронхит, пневмония). Проблема острых воспалительных заболеваний ЛОР-органов остается актуальной для современной оториноларингологии. Частыми предшественниками острого бактериального риносинусита являются острые респираторные вирусные инфекции верхних дыхательных путей. Вирусный риносинусит встречается в 200 раз чаще, чем бактериальный. Аллергическое воспаление слизистой оболочки полости носа и околоносовых пазух (ОНП) опережает бактериальные инфекции пазух, среди которых возможны риногенные орбитальные и внутричерепные осложнения [4]. Частые респираторные инфекции могут обусловить дисфункцию основных компенсаторных механизмов и способствовать снижению иммунорезистентности организма и раннему развитию хронической патологии.
Комплексная эффективная защита дыхательных путей осуществляется с помощью естественных механизмов (аэродинамическая фильтрация, мукоцилиарная транспортная система, кашель) и факторов неспецифической и специфической противоинфекционной защиты. Совершенные, согласованно функционирующие механизмы защиты позволяют обеспечивать очистительную дренажную функцию дыхательных путей, стерильность респираторных отделов, восстановление нарушенных структур и функций респираторной системы.
Слизь, покрывающая эпителий от полости носа до терминальных бронхиол, увлажняет слизистые оболочки, предохраняя их от высыхания, механических, химических воздействий, корпускулярных частиц, патогенных микроорганизмов, и способна абсорбировать агрессивные газообразные примеси.
Мукоцилиарный транспорт является важнейшим механизмом, обеспечивающим санацию дыхательных путей, одним из основных механизмов системы местной защиты и обеспечивает необходимый потенциал барьерной, иммунной и очистительной функции респираторного тракта. Очищение дыхательных путей от чужеродных частиц и микроорганизмов происходит благодаря оседанию их на слизистых оболочках и последующему выведению вместе со слизью.
Диагностическое и клиническое значение имеет состав ринобронхиального секрета, который по физико-химической структуре представляет собой многокомпонентный коллоидный раствор, обеспечивающий эффективность мукоцилиарного транспорта.
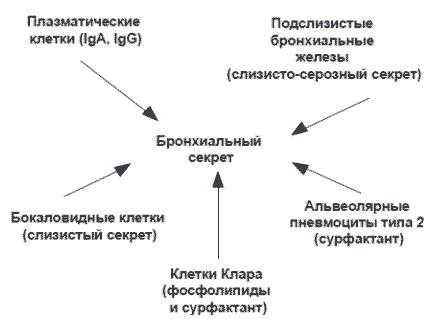
Источником образования бронхиального секрета являются бронхиальные железы, бокаловидные клетки, эпителий терминальных бронхиол и альвеол (рис. 1).
Реологические свойства ринобронхиального секрета. В соответствии с концепцией двухслойности секрета слизь состоит из наружного гелеобразного слоя толщиной 2 мкм (гель) и лежащего под ним более жидкого слоя (золь) толщиной 2-4 мкм. Согласованные биения ресничек (16-17 раз в секунду) способствуют продвижению и выведению секрета в проксимальном направлении.
Реснички имеют очень короткий период релаксации и передают свою кинетическую энергию наружному гельному слою. Суточный объем ринобронхиального секрета колеблется в широких пределах, составляя в среднем 0,1-0,75 мл/кг массы тела. Благодаря нормальной деятельности мукоцилиарной транспортной системы бактерии в секрете движутся со скоростью 10 клеток слизистой бронхов за 1 с, что сводит время контакта микроорганизма с клеткой до 0,1 с и затрудняет его прикрепление к эпителию слизистой оболочки. Скорость мукоцилиарного транспорта у здорового человека колеблется от 4 до 20 мм в минуту. В норме за сутки транспортируется от 10 до 100 мл секрета, который, попадая в глотку, проглатывается или выкашливается. Часть бронхиального секрета поступает в бронхи из альвеол. Это главным образом фосфолипиды сурфактанта, синтезируемого в терминальных бронхиолах и альвеолах.
Сурфактант выстилает внутреннюю поверхность альвеол, снижает поверхностное натяжение в легких, стабилизирует альвеолы, препятствует их спадению в конце экспираторной фазы, способствует адекватному газообмену, что поддерживается на протяжении всего дыхательного цикла. Нарушение системы сурфактанта приводит к коллапсу альвеол, нарушению нецилиарного транспорта, обструкции мелких бронхов и бронхиол, повышенной вязкости и нарушению транспорта секрета.
Респираторный дистресс-синдром новорожденных (РДС), возникающий в первые часы жизни ребенка в связи с развитием пневмопатий (первичные ателектазы легких, гиалиново-мембранная болезнь, отечно-геморрагический синдром), чаще встречается у недоношенных и обусловлен незрелостью легочной ткани, недостаточностью сурфактанта. Дефицит сурфактанта тем выше, чем меньше срок гестации новорожденного. Предрасполагают к развитию РДС также сахарный диабет у матери, роды путем кесарева сечения, мужской пол, рождение вторым из двойни, изосерологическая несовместимость крови матери и плода. Недостаточный синтез, изменения биохимического состава и свойств, быстрая инактивация сурфактанта приводят к снижению растяжимости легких, что в сочетании с податливостью грудной клетки у недоношенных новорожденных ведет к развитию гиповентиляции и неадекватной оксигенации.
РДС достаточно часто возникает на фоне проводимой продолжительной искусственной вентиляции легких (ИВЛ). Вследствие ИВЛ стремительно уменьшается количество бронхиального секрета и сурфактанта, изменяется мукоцилиарный клиренс. Из-за создавшейся гиповентиляции ухудшаются показатели функции внешнего дыхания, что приводит к гипоксии, создаются благоприятные условия для развития инфекционных процессов. Негативно на синтез и свойства сурфактанта влияют воспаление, дыхание чистым кислородом, табачный дым, гипоксия, ацидоз, наркоз. Недавние гистологические данные свидетельствуют о том, что евстахиева труба выстлана слоем фосфолипидов, близких по структуре легочному сурфактанту и обладающих поверхностной активностью. Сурфактантоподобная субстанция секретируется эпителием, высвобождается в просвет слуховой трубы и ОНП, может играть важную роль в аэрации и адекватном дренировании полости среднего уха и пазух.
Механизмы формирования патологически измененного секрета в совокупности определяют тяжесть нарушений дренажной функции бронхов. Нередко их патогенетическое значение недооценивается клиницистом, что сужает объем адекватных мероприятий, направленных на коррекцию мукоцилиарного клиренса.
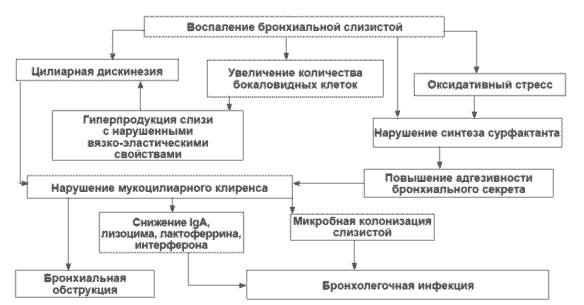
Кроме того, оксидативный стресс, нарушение биосинтеза сурфактанта повышают адгезивность секрета к слизистой, что вносит свой вклад в нарушение мукоцилиарного клиренса (рис. 2). Мукостаз способствует обострению хронических бронхолегочных заболеваний и сохранению в фазе ремиссии вялотекущего воспаления даже при отсутствии признаков ОРЗ. Признаки нарушения вентиляции легких и влажный кашель сохраняются длительно (несколько недель) 3.
Клиническими проявлениями нарушения мукоцилиарного клиренса при инфекциях, аллергии и других патологических состояниях являются кашель, отхождение вязкой слизистой мокроты, хрипы, бронхиальная обструкция, одышка.
Особенности кашля у детей раннего возраста: снижение кашлевого рефлекса, гиперсекреция, повышенная вязкость ринобронхиального секрета, недостаточная активность мерцательного эпителия способствуют застою слизи, кашель не выполняет дренажной функции.
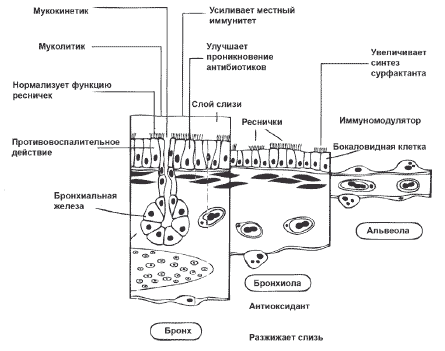
Амброксола гидрохлорид принадлежит к основным муколитическим средствам нового поколения с комплексным механизмом действия и многообразием эффектов (рис. 3). По химической структуре препарат близок к бромгексину, относится к группе бензиламинов [6].
Амброксол обеспечивает разжижение мокроты, улучшает ее выведение. Механизм муколитического действия связан с деполимеризацией мукопротеиновых и мукополисахаридных волокон отделяемого бронхов, что приводит к уменьшению вязкости мокроты. Препарат нормализует функции измененных клеток серозных и мукозных желез слизистой оболочки бронхов, активирует продукцию серозного компонента, что особенно важно для больных с хроническими заболеваниями легких, у которых наблюдается гипертрофия бронхиальных желез с образованием кист и уменьшением числа серозных клеток, не вызывает увеличения объема секрета.
В ежеквартальном международном справочнике IMS DATA упоминается одно из исследований, посвященное лечению острого бронхита. Было показано, что эффективность лечебного вмешательства возрастает при назначении амброксола: клинические симптомы заболевания исчезают раньше. Острый бронхит и обострение его хронической формы в 80 % случаев сопровождаются назначением муколитиков. Препарат рекомендуется не только для лечения острой формы болезни, но и для профилактики обострений хронического бронхита [15].
Были представлены результаты клинического исследования у 120 детей с пневмонией, которых лечили амоксициллином в сочетании с амброксолом или плацебо. При комплексной терапии выздоровление наступает быстрее по сравнению с назначением одного антибиотика [19].
В этиологической структуре пневмоний у детей хламидии/хламидофилы и микоплазмы занимают около 20 %, то есть у каждого пятого больного ребенка внебольничная пневмония вызывается атипичными возбудителями. В работе В.К. Таточенко (2002) дается характеристика значимости различных возбудителей пневмонии у детей разных возрастов: в возрасте от 1 до 6 месяцев атипичную пневмонию вызывает Chlamydia trachomatis у каждого пятого больного; от 6 месяцев до 6 лет удельный вес пневмоний, вызванных Mycoplasma pneumoniae и Chlamydophila pneumoniae, составляет около 15 %, в возрасте от 6 до 15 лет возрастает до 50 %. В целом у детей микоплазменные пневмонии составляют 10 % от числа всех случаев этого заболевания.
Механизм антибактериального действия тетрациклинов идентичен для всех представителей этой группы. Они взаимодействуют с 30S субъединицами бактериальных рибосом. Макролиды тормозят синтез белка в клетках чувствительных микроорганизмов за счет связывания с 50S субъединицами (не имеют возрастных ограничений у детей). Антибактериальное действие фторхинолонов сводится к торможению синтеза бактериальных ДНК-гиразы или топоизомеразы IV. Ингибирование этих ферментов нарушает процессы роста и деления бактериальной клетки, что приводит к ее гибели.
Атипичные патогены играют важную роль в возникновении неоднократных рецидивирующих инфекций респираторного тракта у часто и длительно болеющих детей. Клиническая эффективность комбинации антибиотиков, активных в отношении атипичной флоры, с амброксолом приводит к уменьшению частоты рецидивирующих инфекций [11].
Уникальным свойством амброксола является стимуляция синтеза и секреции альвеолярного сурфактанта альвеолоцитами II типа и бронхиального сурфактанта клетками Клара [20]. Под влиянием сурфактанта, «главного защитника легких», препарат обеспечивает стабильность альвеол и позволяет улучшить нарушенный газообмен с помощью нескольких механизмов:
Имеются экспериментальные подтверждения увеличения размеров пластинчатых осмиофильных телец, накапливающих сурфактант в легочной ткани в большем количестве, что способствует сохранению поверхностного натяжения.
В 2 рандомизированных клинических исследованиях по оценке эффективности сочетанного применения амброксола с антибиотиками у детей с острым бактериальным риносинуситом было показано, что комбинация антибиотика с амброксолом приводит к быстрой эвакуации вязкого секрета из ОНП, уменьшает боль, сокращает длительность назначения антибиотиков, ускоряет выздоровление [9, 17, 19].
Совместное применение амброксола с антибиотиками у детей с острым отитом приводило к более быстрому разрешению симптомов отита, ускорению процесса регенерации цилиарного эпителия и сокращению периода приема антибиотиков [19].
В одном из последних исследований изучали влияние амброксола на насыщение крови кислородом у больных с РДС-синдромом на фоне продолжительной ИВЛ. Показано, что благоприятные изменения наблюдаются через сутки после начала лечения препаратом, к пятым суткам они достигают своего максимума, что сопровождается улучшением клинического состояния пациента [18].
Амброксол проявляет антиоксидативные свойства: уменьшает количество свободных радикалов, вырабатываемых активированными альвеолярными макрофагами и нейтрофилами, защищая клетки от их повреждающего действия [18].
В легких имеются все условия для оксидативного стресса:
Свободные радикалы взаимодействуют с высокой скоростью с белками, липидами, нуклеиновыми кислотами, полисахаридами, повреждают эпителий дыхательных путей.
Одним из важных свойств амброксола является наличие иммуномодулирующего эффекта, способствующего усилению местного иммунитета: препарат усиливает выделение IgA в 10 раз и IgM в 1,2 раза от начального уровня. Он также активирует тканевые макрофаги, способен угнетать продукцию медиаторов воспаления IL-1, TNF-ɑ, стимулировать активность макрофагов [10].
Есть данные о противовирусном действии амброксола. Репродукция вирусов гриппа усиливается эпителиальными протеазами, которые взаимодействуют с гликопротеинами вируса. Амброксол усиливает образование ингибитора протеаз слизистой в 1,9 раза. В нижних дыхательных путях его образование подавляется за счет сурфактанта. При вирусной инфекции препарат усиливает образование сурфактанта в 1,5-1,7 раза. Протеин А сурфактанта непосредственно взаимодействует с гемагглютинином вируса и нейтрализует его [21].
К преимуществам амброксола в аллергологии следует отнести гипоаллергенность, отсутствие провоцирующего влияния на бронхоспазм, способность предупреждать обострение бронхиальной астмы, хронического обструктивного заболевания легких. Амброксол уменьшает высвобождение гистамина, IL-4, IL-13 из тучных клеток в различных органах и тканях, таких как легкие, кишечник, кожа. Эти клетки играют важную роль в ранней стадии аллергической реакции немедленного типа. Амброксол ингибирует высвобождение медиаторов из моноцитов и гранулоцитов, оказывающих влияние на позднюю стадию ответной реакции [13].
Препарат уменьшает гиперреактивность бронхов, что является одним из основных условий развития БА при аллергии. Включение препарата в комплексную терапию бронхиальной астмы способствует уменьшению потребности в β2-агонистах, быстрее купируется приступ, становится продуктивным кашель [8].
Амброксол хорошо проникает через плацентарный барьер, улучшая внутриутробный синтез сурфактанта у плода, способствуя предотвращению РДС-синдрома у новорожденных. Его можно рассматривать в качестве препарата выбора у детей со сниженным синтезом сурфактанта (ранний возраст, недоношенность, муковисцидоз, дефицит ɑ1-антитрипсина). Амброксол должен занять достойное место в комплексной терапии заболеваний дыхательных путей и ЛОР-органов, сопровождающихся нарушением секреции и ослаблением продвижения слизи: острых и хронических бронхитов различной этиологии, пневмоний, бронхоэктазов, ателектаза легких, БА, трахеита, ларингита, синусита и ринита. Препарат можно применять для профилактики и лечения после операций на легких, при уходе за трахеостомой, до и после бронхоскопии.
Муколитический и отхаркивающий эффект отваров, настоев, микстур, «грудных сборов» и некоторых выделенных из растений активных веществ недостаточен (табл. 1).
Таблица 1. Оценка эффективности применения отхаркивающих средств.
Для улучшения дренажной функции бронхов важное место отводится оптимизации физических свойств воздуха помещения (температура, не превышающая 18 С) и оптимальной относительной влажности (30-60 % в зависимости от сезона года). Практически универсальной рекомендацией является активная пероральная регидратация для восполнения патологических потерь жидкости (кашель, повышение температуры тела и потоотделения, одышка). Адекватный жидкостный режим препятствует дегидратации слизистого слоя, покрывающего и защищающего реснички, и уменьшает вязкость секрета, что повышает мукоцилиарный транспорт.
К методам, способствующим удалению мокроты, относятся:
Таблица 2.Положение тела для дренирования бронхолегочных сегментов.
Дренаж рекомендуется после приема муколитиков (лучше в форме аэрозолей) при вязкой мокроте, недостаточно выраженном кашлевом рефлексе и малой мощности кашлевого толчка, избыточной продукции мокроты. Периодически двумя руками сжимают грудную клетку на выдохе, что способствует выдавливанию мокроты в более крупные бронхи.
Мукоцилиарная система респираторного тракта при бронхиальной астме и аллергическом рините
Мукоцилиарная система (МЦС) является важной составной частью врожденной защитной системы респираторного тракта от повреждающего действия поллютантов, аллергенов и патогенных микроорганизмов [1, 2]. Мукоцилиарный клиренс (МЦК) — естественный процесс очищен
Мукоцилиарная система (МЦС) является важной составной частью врожденной защитной системы респираторного тракта от повреждающего действия поллютантов, аллергенов и патогенных микроорганизмов [1, 2]. Мукоцилиарный клиренс (МЦК) — естественный процесс очищения дыхательных путей. В патогенезе бронхолегочных заболеваний важное место отводится нарушениям МЦК, что обусловливает мукоцилиарную недостаточность (МЦН). Проблема МЦН при различных заболеваниях респираторного тракта изучена неполно и не всегда привлекает должное внимания исследователей и клиницистов. Правильное понимание механизмов развития МЦН и индивидуальный подход к пациенту позволят адекватно определить лечебную тактику и выбрать комплексную терапию, направленную на коррекцию МЦН [3]. Дисфункция МЦС является характерной чертой хронических заболеваний респираторного тракта [1]. Нарушение МЦК — одно из ведущих звеньев в патогенезе многих бронхолегочных заболеваний [3].
МЦС состоит из трех функционально связанных компонентов: реснитчатого эпителия, перицилиарного слоя секрета и собственно слизи [1]. Движение ресничек происходит в перицилиарном слое. Выпрямляясь во время удара, реснички своими верхушками погружаются в слизь и проталкивают ее вместе с прилипшими к ней инородными частицами. В норме реснички движутся координировано с соседними, формируя однонаправленное передвижение слизи. Движение реснички мерцательной клетки состоит из двух фаз: быстрого эффективного удара и медленного возвратного движения [4].
Эффективный МЦК осуществляется при эффективной координированной работе ресничек и адекватной продукции слизи как по количеству, так и по составу [2].
Направление тока слизи, передвигаемого ресничками, отличается в разных отделах респираторного тракта: на передних концах нижних носовых раковин оно направлено ко входу в нос, в более глубоких отделах полости носа слизь направляется в сторону ротоглотки, из бронхов и трахеи слизь также направляется к ротоглотке. В околоносовых пазухах движения ресничек ориентированы в сторону естественных соустий [5].
Эпителий дыхательных путей является многорядным мерцательным. На 80% он состоит из реснитчатых клеток, а также имеются бокаловидные клетки, продуцирующие слизь, и базальные недифференцированные клетки. В норме клетки обновляются каждые 4–8 недель.
На свободной поверхности каждой реснитчатой клетки расположены около 200 ресничек. Размеры ресничек составляют около 5–7 мкм в длину и 0,2 мкм в толщину. Несмотря на свои малые размеры они способны продвигать слизь со скоростью до 0,5 мм/сек (что составляет около 3 см в минуту) [6, 7].
Впервые ультраструктура ресничек была описана Fawcett и Porter в 1954 г. и дополнена Afzelius в 1959 г. Реснички представляют собой выросты клетки, центральную их часть занимает аксонема, состоящая из 9 дублетов микротрубочек, в центре расположены две отдельные микротрубочки (формула 9 + 2). Вдоль всей длины микротрубочек расположены динеиновые ручки — внутренние и внешние, которые участвуют в преобразовании химической энергии АТФ в механическую. Радиальные спицы между дублетами и центральной парой микротрубочек обеспечивают структурную устойчивость [4, 8–10].
Ключевую роль в осуществлении МЦК, помимо координированной работы ресничек, играет частота биения ресничек (ЧБР) [11]. По данным разных авторов, ЧБР респираторного тракта человека в норме составляет от 3 до 15,5 Гц, у детей ЧБР по данным большинства авторов находится в пределах 9–15 Гц. По-видимому, такая неоднородность данных связана с применяемыми методами исследования и условиями среды. Значения ЧБР по данным разных авторов приведены в таблице.
Большинство исследователей указывают на то, что с возрастом ЧБР изменяется: у детей ЧБР выше, чем у взрослых [13]. Однако в некоторых работах было показано, что ЧБР не зависит от возраста [12]. В периферических дыхательных путях ЧБР ниже, чем в полости носа, трахее и крупных бронхах [14]. Понижение температуры приводит к замедлению движения ресничек. Максимальная двигательная активность ресничек в эксперименте наблюдалась при 37 °С [15].
МЦН возникает при различных повреждениях работы мукоцилиарного аппарата. Они могут быть врожденными (например, при первичной цилиарной дискинезии) или вторичными на фоне действия повреждающих агентов (например, инфекции), и в этом случае они обратимы. Приобретенные или врожденные ультраструктурные дефекты ресничек проявляются либо полной неподвижностью ресничек, либо снижением ЧБР, либо изменением паттерна биения ресничек. При первичной цилиарной дискинезии это приводит к рецидивирующим синуситам и бронхитам, образованию бронхоэктазов.
Вторичная цилиарная дискинезия — это нарушение работы ресничек, ассоциированное с их ультраструктурными дефектами после перенесенного заболевания (например, инфекции). Изменения в этом случае локальны и полностью обратимы. Характерно, что ультраструктурные дефекты исчезают после культивирования эпителия (в отличие от дефектов при первичной цилиарной дискинезии). Наиболее часто встречаются дефекты периферических микротрубочек. Для реализации нарушений функции ресничек могут иметь значение не только ультраструктурные дефекты, но также и метаболические нарушения. Вторичные ультраструктурные дефекты могут сохраняться до 12 недель после перенесенной острой респираторной инфекции [13, 16].
Система мукоцилиарного аппарата играет большую роль в формировании и поддержании аллергического воспаления дыхательных путей. МЦК является одним из основных механизмов очищения дыхательных путей от неспецифических триггерных факторов и аллергенов, а также продуктов гиперсекреторной деятельности клеток слизистой оболочки и подслизистых желез. При аллергическом рините (АР) происходят довольно выраженные изменения структуры и функции слизистой оболочки: метаплазия бокаловидных клеток, слущивание эпителия, в соскобе слизистой носа снижено количество клеток с подвижными ресничками, потеря ресничек эпителиальными клетками, инфильтрация слизистой клетками воспаления, утолщение базальной мембраны, патологические изменения сосудов. Выраженность патологических изменений напрямую зависит от длительности АР [17]. Ультраструктурные изменения ресничек при АР неспецифичны [18]. Наиболее частым морфологическим признаком при АР является потеря ресничек (облысение эпителия) [19]. Изменение структуры слизистой оболочки носа неизменно ведет к нарушению функции мерцательного эпителия и МЦК, нарушая таким образом защиту всего респираторного тракта.
Было показано, что при АР снижается ЧБР и нарушается их координированная работа, а также изменяются свойства и объем слизи. Наиболее выраженные изменения наблюдаются у больных с персистирующим среднетяжелым/тяжелым АР [20].
Интересно изучение МЦК у больных бронхиальной астмой (БА). Было показано, что даже в состоянии клинической ремиссии сохраняются нарушения МЦК, что ставит под сомнение саму возможность полной ремиссии при БА. Степень МЦН коррелирует с активностью воспалительного процесса, тяжестью течения и является существенным фактором бронхиальной проходимости [21].
При БА происходят гиперплазия бокаловидных клеток, что ведет к нарушению соотношения бокаловидных и реснитчатых клеток, к замещению реснитчатых клеток. Интересно, что повреждения эпителия выявляют даже у больных с легкой астмой [22]. Усилено слущивание эпителия, а при его восстановлении происходит неадекватная реакция организма, что может проявляться ремоделированием стенки бронхов [23].
В настоящее время большое внимание уделяется роли эпителия в патогенезе БА [24]. Важно отметить, что функциональные и морфологические изменения эпителия возникают гораздо раньше клинических проявлений. Уменьшается количество ресничек и реснитчатых клеток, нарушается ориентация ресничек, они имеют разную длину, утраченные реснички замещаются цитоплазматическими выростами [25].
Большую роль в патогенезе астмы играют метаболиты арахидоновой кислоты, в т. ч. цистеиновые лейкотриены. Они способствуют не только бронхоконстрикции, но и нарушению МЦК вследствие снижения активности реснитчатого эпителия, усиления секреции слизи и нарушения координированной работы ресничек [26].
Изучать состояние МЦК можно различными методами. К ним относятся: сахариновый тест, угольный тест, тест с окрашенными полимерными пленками, радиоаэрозольный метод, непосредственное изучение двигательной активности мерцательного эпителия в соскобах слизистых оболочек.
Наиболее доступным источником получения образцов мерцательного эпителия является слизистая оболочка носа. Материал можно получить с помощью цитологической щеточки, но удобнее выполнять соскоб с помощью специальной пластиковой одноразовой ложечки (например, RhinoPro®, производство Arlington scientific, США). К ее преимуществам относятся: нетравматичность, возможность забора материала без анестезии, возможность получения материала из конкретного участка слизистой (диаметр рабочей поверхности всего 2 мм), получение достаточного количества клеток, получение более цельных пластов эпителия. Благодаря способности цилиарного эпителия к автономному существованию, возможно его изучение ex vivo.
В настоящее время на кафедре детских болезней лечебного факультета Первого МГМУ им. И. М. Сеченова проводится работа по изучению состояния МЦА верхних дыхательных путей у детей с БА и АР. Некоторые предварительные результаты будут приведены ниже.
Было обследовано 30 детей от 6 до 17 лет с БА в сочетании с АР. БА легкого течения была у 21 ребенка, среднетяжелого течения — у 9 детей. АР легкого течения был у 19 детей, среднетяжелого — у 11 детей, ремиссия АР была отмечена у 14 детей, обострение — у 16 детей.
В ходе проводимого исследования был апробирован цифровой видеокомплекс для регистрации, просмотра и хранения видеороликов движения ресничек мерцательного эпителия для последующей оценки функционального состояния мерцательного эпителия. Цифровой видеокомплекс состоит из медицинского светового микроскопа Биомед-6 с тринокулярной насадкой, цифровой высокоскоростной видеокамеры для микроскопа (BMR0440?HC-UF, Россия), персонального компьютера с достаточной мощностью процессора и видеокартой и специального программного обеспечения.
Соскобы мерцательного эпителия производились ложечкой RhinoPro® с нижней носовой раковины, отступая около 1 см от ее переднего конца. Полученный материал немедленно помещали в пробирку с физиологическим раствором при температуре 22–24 °С. Полученный материал переносили на предметное стекло, добавляли несколько капель физиологического раствора и покрывали покровным стеклом. Исследование проводилось в течение первых 15–30 минут. Микроскопию нативных неокрашенных соскобов проводили в светлом поле с затемнением при увеличении х400. Интересующие области записывали в архив в виде видеороликов длительностью 2 секунды.
Алгоритм оценки функционального состояния мерцательного эпителия следующий: проводится оценка общей картины движения ресничек: число подвижных клеток в поле зрения, характер их расположения — единичные, группами, пластами. Проводится подсчет средней ЧБР и определение максимальной ЧБР. Проводится оценка синхронности движения ресничек и оценка амплитуды движения ресничек. Оценивается характер движения (ундулирующий, маятникообразный, спастический). Дальнейший более детальный анализ (например, длина ресничек, количество ресничек на клетке, угол их отклонения, размер клеток и т. д.) может быть проведен с помощью специальных программ, позволяющих провести морфометрический анализ.
Кроме того, проводился сахариновый тест. Таблетку пищевого сахарина разделяли на 4 части, придавали кусочкам сахарина округлую форму. Кусочек сахарина помещали на нижнюю носовую раковину, отступая около 1 см от ее переднего конца. Ребенку предлагали не сморкаться, по возможности не чихать, периодически сглатывать слюну. Засекали время до появления сладкого ощущения во рту. По данным разных авторов в норме у детей сахариновое время составляет от 10 до 15 минут.
По данным сахаринового теста время МЦК у подавляющего большинства детей с БА и АР было в пределах нормы и даже ускорено. В среднем этот показатель оставил 5,7 ± 3 мин. Отмечалась тенденция к сокращению времени сахаринового теста до 1–2 минут, что может быть связано с наличием жидкого водянистого секрета, смывающего сахарин в ротоглотку.
Средняя ЧБР у детей с БА легкого течения составила 6,02 ± 1,25 Гц, максимальная ЧБР 9,95 ± 2,37 Гц. При БА среднетяжелого течения показатели были соответственно 6,72 ± 2,13 Гц и 9,7 ± 3,35 Гц. Статистически значимых различий показателей у детей с БА легкого и среднетяжелого течения не выявлено.
.gif) |
.gif) |
| Рис. 2. Максимальная ЧБР при АР легкого и среднетяжелого течения |
Средняя ЧБР у детей с БА и сопутствующим АР легкого течения составила 6,72 ± 1,63 Гц, у детей с АР среднетяжелого течения 5,53 ± 1,58 Гц. Различия статистически недостоверны (рис. 1). Также значимо не отличалась и максимальная ЧБР в этих двух группах: 10,28 ± 3,02 Гц и 9,7 ± 2,28 Гц соответственно (рис. 2).
При сравнении ЧБР в стадии ремиссии и обострения АР также не было выявлено существенных различий. В стадии ремиссии АР средняя ЧБР составила 7,00 ± 1,89 Гц, в стадии обострения 5,58 ± 1,09 Гц (рис. 3). Максимальная ЧБР соответственно 11,29 ± 2,75 Гц и 8,86 ± 2,19 Гц (рис. 4).
Полученные данные позволяют предположить, что даже в стадии ремиссии АР не происходит полного восстановления морфофункциональных свойств цилиарного эпителия. Тяжесть течения АР существенно не влияет на ЧБР. Даже при АР легкого течения имеются достаточно выраженные нарушения структуры и функции цилиарного эпителия.
.gif) |
.gif)
.gif)