Муковисцидозом это что за болезнь продолжительность жизни
Муковисцидозом это что за болезнь продолжительность жизни
«Дожить до 18-ти»: как муковисцидоз стал болезнью взрослых
На протяжении долгого времени муковисцидоз считался детской болезнью – взрослых с таким диагнозом и вовсе не было. Однако с недавних пор он «перерос» малышей и теперь все больше людей с муковисцидозом дорастают не только до совершеннолетия, но и живут с этим диагнозом дальше. Правда, нормальную помощь они до сих пор не могут получить: остаются без льгот и бесплатных лекарств, хотя ежедневно должны принимать их в огромном количестве.
Как лечат пациентов с таким заболеванием и с какими проблемами они сталкиваются, рассказали заведующий инфекционным отделением детской городской больницы Святой Ольги Александр Орлов и директор Организации помощи больным муковисцидозом в Петербурге, помощник председателя правления фонда «Острова» Юлия Шамановская, передает «Доктор Питер».
Болезнь с рождения
Муковисцидоз является распространенным наследственным заболеванием, возникающим в результате мутаций в генах. Он обычно проявляется в первые 2 года жизни ребенка и затрагивает практически все органы, которые выделяют слизь: легкие, печень, поджелудочную железу, кишечник. Считается, что человек с муковисцидозом без грамотного лечения — это дистрофик с хроническим бронхитом, гнойной мокротой и различными тяжелыми инфекциями. Если бронхит прогрессирует и развивается тяжелая дыхательная недостаточность, которую невозможно корректировать, он умирает.
Этот диагноз начали ставить «при жизни» только в 1960-х – до этого времени его выявляли патологоанатомы, и о лечении заболевания речи не было. В настоящее время люди с муковисцидозом вынуждены горстями потреблять лекарства: полтора десятка ферментов во время приема пищи, противовоспалительные препараты и муколитики, таблетки, улучшающие функции печени и поджелудочной железы, витамины, антибиотики. Кроме того, необходимы ежедневные ингаляции, а также важно делать специальную дыхательную гимнастику и заниматься спортом.
Пациенты с муковисцидозом не заразны для окружающих, но они опасны друг для друга. Так, если больные не имеют одинаковых мутаций и не принимают одинаковых лекарств, они могут обладать разной микробной флорой, устойчивой к разным антибиотикам. Это может привести к перекрестному инфицированию, чреватому серьезными осложнениями из-за антибиотикорезистентности.
Чтобы предотвратить эту ситуацию, в Санкт-Петербурге в детской больнице Святой Ольги работает два инфекционно-боксированных отделения для детей с муковисцидозом.
«Для каждого пациента с муковисцидозом выделяется отдельный «бокс». В каждом «боксе» есть отдельный стетоскоп, тонометр и лента, которой измеряется подвижность грудной клетки — и все это обрабатывается до и после использования», — объясняет Александр Орлов.
Кроме того, специалисты стараются в одном отсеке разместить пациентов с более-менее одинаковыми показателями, а если поступает ребенок с агрессивной микробной флорой, его помещают в другое крыло или даже в другое отделение стационара.
«Потеряли» пациентов
По словам медика, в этом году в городе насчитали 150 человек с муковисцидозом, из которых 110 — дети. За границей показатели иные: 50% взрослых, 50% детей. «Мы пока не достигли такого соотношения, но сегодня рожденному с муковисцидозом уже гарантируется больше 50 лет жизни».
При этом стоит отметить, что до 50 лет при должном лечении проживут люди из крупных городов России, а вот на периферии, к сожалению, дела обстоят гораздо хуже. Несмотря на то, что неонатальный скрининг проводится повсеместно с 2006 года, до сих пор появляются пациенты 2-11 лет, которых просто «пропустили» или «потеряли». С возрастом у этих детей развиваются серьезные осложнения.
«Раньше скрининг проводился по федеральной программе, а теперь ответственность за него — на регионах. И если в крупных городах он работает, то в глубинке уже нет, — добавляет в свою очередь Юлия Шамановская. — Более того, во многих городах потовая проба, подтверждающая диагноз, и дальнейшие исследования на генетические мутации болезни делаются за деньги. И получается, что в Петербурге — 150 пациентов с муковисцидозом, а в Карелии — лишь один. Этого не может быть».
Кстати, даже если болезнь удается выявить вовремя, дети, к сожалению, далеко не всегда могут получить необходимую медпомощь и поддержку, а потому и живут меньше.
Оснований нет?
По словам Орлова, из федерального бюджета по программе «7 нозологий» оплачивается только одно лекарство для ингаляций — «Пульмозим», которое является самым дорогим препаратом (доза стоит 40 долларов на одну ингаляцию). Лекарство получают все пациенты с диагнозом «муковисцидоз», а вот остальные необходимые препараты — ферменты, антибиотики, некоторые разжижающие мокроту средства обеспечиваются за счет регионального бюджета.
В текущем году было принято постановление правительства с перечнем заболеваний, с которыми инвалидность устанавливается для детей до 18 лет при первичном обращении в медико-социальную экспертизу (МСЭ). В список вошел и муковисцидоз, а это значит, что дети будут обеспечены жизненно важными таблетками до совершеннолетия. Однако далее дело обстоит печальнее.
Дело в том, что после 18 лет пациенты должны доказывать, что их болезнь серьезная. В период приема препаратов, состояние пациентов улучшается, и специалисты МСЭ могут посчитать, что оснований для оформления инвалидности нет, а значит, и препаратов бесплатных тоже. В итоге может получиться так, что состояние пациента ухудшится до такой степени, что при следующем медицинском освидетельствовании он уже без проблем получит нужную группу инвалидности. Тем самым государство приобретает еще одного социально незащищенного гражданина, вместо еще недавно трудоспособного и активного.
«Пациенты с муковисцидозом чаще всего получают III группу инвалидности, однако лечение зависит от возможностей местного бюджета, и часто дорогостоящие препараты (ингаляционный тобрамицин и колимистат натрия) выделяются только по второй, «нерабочей», группе, — говорит Юлия Шамановская. — И тут человек должен сделать выбор: оставаться в хорошем самочувствии с III группой, но без лекарств, либо «утяжелять» группу, чтобы получить бесплатное лечение. В Петербурге, к счастью, такой проблемы нет — обеспечивают как детей, так и взрослых. Но так далеко не во всех регионах».
Стоит добавить, что льготы для поступающих в ВУЗы тоже распространяются лишь на инвалидов детства или взрослых I и II групп. Но не все oканчивают школу до 18 лет — если ребенок родился, например, до июля, то на момент подачи заявления в вуз он уже совершеннолетний. И если он инвалид III группы, то льгот для поступления у него уже нет.
Траты
«Родителям в любом случае приходится вкладываться в лечение ребенка с муковисцидозом, — продолжает Орлов. — Например, пока не решен вопрос по обеспечению специальными высококалорийными молочными смесями при дистрофии, которые способствуют развитию детей и всасываются без участия ферментов».
Специалист отмечает, что такие смеси дорогие и далеко не все есть в свободной продаже — а в регионах это и вовсе большая проблема. В Санкт-Петербурге руководство города и комитета по здравоохранению поддерживают программы обеспечения пациентов с муковисцидозом. Также в городе решается вопрос об обеспечении смесями около сорока детей с низким весом.
По его словам, родители самостоятельно покупают детям ингалятор, который необходимо менять раз в 4 года, и распылитель к нему – требуется ежегодное обновление. Эта проблему тоже была поставлена перед комздравом, и эксперты надеются, что в ближайшее время деньги будут выделяться на обеспечение пациентов всем необходимым.
«Постоянное лечение и наблюдение за детьми с муковисцидозом позволяет им посещать детский сад, школу. Они растут как все. Лечение выросших пациентов позволяет им поступать в вузы, обзаводиться семьей и рожать детей. Ежегодно в мире примерно 250 женщин с муковисцидозом рождают ребенка», – заключил Орлов.
Как сообщалось ранее, передача финансирования обеспечения лекарствами пациентов с орфанными (редкими) заболеваниями на федеральный уровень позволит создать условия равного доступа к получению дорогостоящих препаратов и значительно снизит нагрузку на бюджеты российских регионов, считают опрошенные эксперты. Подробнее читайте: Эксперты: централизация закупок орфанных препаратов обеспечит равный доступ к лекарствам
Что такое муковисцидоз (кистозный фиброз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кольцова Е. В., пульмонолога со стажем в 6 лет.
Определение болезни. Причины заболевания
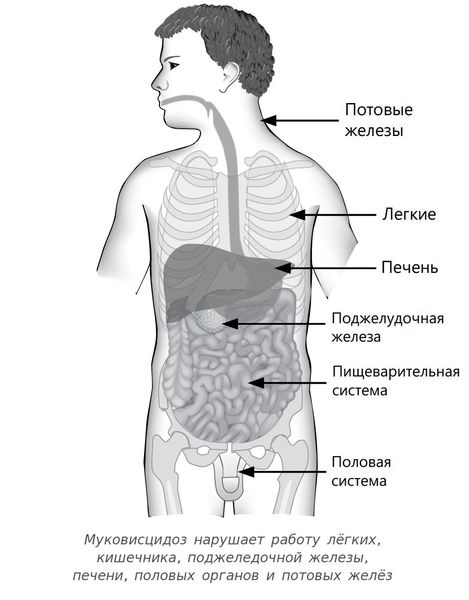
Муковисцидоз — это наследственное заболевание, при котором нарушаются функции желёз внешней секреции. Болезнь поражает весь организм, но сильнее всего страдает дыхательная система и поджелудочная железа.
Заболевание также называется кистозным фиброзом, синдромом Фанкони. Характеризуется системным поражением экзокринных желез: слизеообразующих (респираторных, кишечника, поджелудочной) и серозных (слюнных, потовых, слезных).
В некоторых случаях симптомы болезни проявляются не сразу. Это связано с тем, что тяжесть и форма заболевания у разных больных отличаются. Кроме того, признаки муковисцидоза могут напоминать симптомы других болезней, что затрудняет диагностику. Без лечения подавляющее большинство больных умирает в детском возрасте, но благодаря современным лекарственным препаратам и другим методам лечения продолжительность жизни пациентов постоянно растёт.
Чаще всего без адекватного лечения болезнь протекает тяжело и имеет плохой прогноз, на который во многом влияет развитие хронической инфекции в нижних дыхательных путях. Бактериальные агенты при муковисцидозе специфичны, например, для раннего возраста характерно развитие инфекции, вызванной золотистым стафилококком, в дальнейшем к нему присоединяются синегнойная и гемофильная палочки. Данные возбудители устойчивы к лекарственным препаратам, что осложняет лечение, поэтому важно своевременно идентифицировать возбудителя и подобрать подходящие антибактериальные средства.
Симптомы муковисцидоза
При муковисцидозе симптомы болезни зачастую видны сразу после рождения ребёнка и проявляются признаками непроходимости кишечника (мекониальным илеусом):
В возрасте одного года у ребёнка с муковисцидозом может наблюдаться обильный, зловонный стул непереваренной пищей, частый сухой кашель, отставание в физическом развитии и длительная желтуха.
Иногда признаки заболевания проявляются только в школьном возрасте. Дети с муковисцидозом из-за нехватки питательных веществ страдают дефицитом массы тела и отстают в росте.
Для заболевания также характерны:
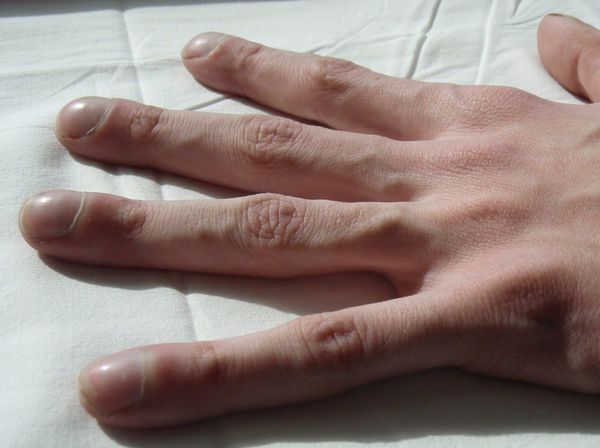
У заболевших в раннем детстве и доживших до взрослого возраста отмечаются постоянный сухой кашель, вне обострения чаще наблюдается постоянное отделение мокроты от 5-10 мл до 200 мл и более. Характер мокроты — от слизистой до гнойной. О дышка, которая в начале болезни может возникать только при небольшой нагрузке, но со временем усиливается, частые респираторные заболевания и гаймориты. У пациентов выражена задержка роста, фаланги пальцев и ногти изменяются по типу «барабанных палочек» и «часовых стёкол».
Грудная клетка чаще бочкообразной формы. Появляется бледность, одутловатость лица и цианоз видимых слизистых.
У больных может наблюдаться задержка в половом развитии или отсутствие вторичных половых признаков:
Патогенез муковисцидоза
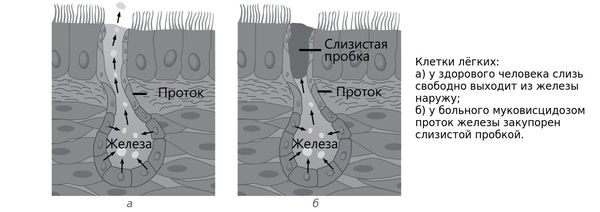
Патогенез муковисцидоза обусловлен мутацией гена CFTR (Cystic Fibrosis Transmembrane conductance Regulator) — муковисцидозного трансмембранного регулятора проводимости. Этот ген кодирует белок, который обеспечивает транспорт солей и воды в эпителиальном слое бронхолёгочной системы и в клетках, выстилающих железы, вырабатывающие секрет и выводящие его во внешнюю среду организма. Из-за дефекта структуры белка нарушается перемещение ионов натрия и хлора в клетках, что в итоге приводит к повышенной вязкости секрета экзокринных желез. Происходит увеличение всасывания ионов натрия и дефект секреции хлора, что ведёт к снижению или прекращению выделения жидкости в просвет бронхов. Из-за этого мокрота теряет свою жидкую часть, становится вязкой и густой. Впоследствии это ведёт к тому, что бронхи забиваются вязким секретом.
Таким образом, при муковисцидозе нарушаются функции желёз, которые вырабатывают пот, слизь, слёзы, слюну и пищеварительные соки. Через протоки этих желёз выделения выходят на поверхность тела или в полые органы, такие как кишечник или дыхательные пути. У пациентов с муковисцидозом в этих органах возникают серьёзные изменения, особенно они затрагивают бронхолёгочную систему — в язкий секрет закупоривает мелкие дыхательные пути.
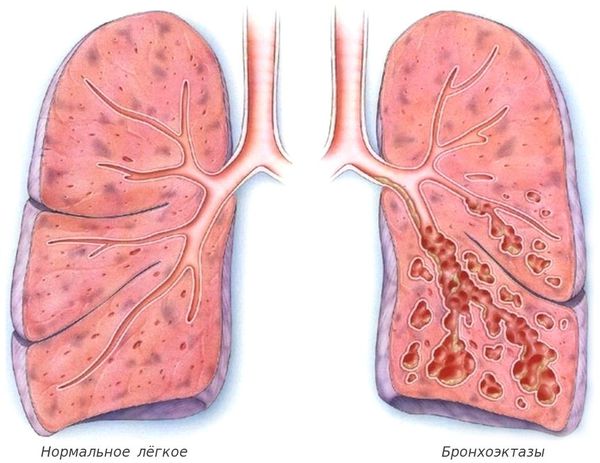
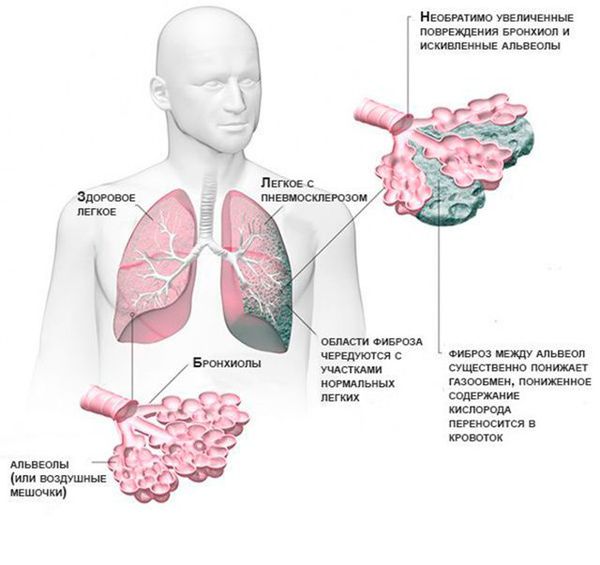
С лизь, выделяемая в дыхательных путях, необходима для удаления из них пыли и бактерий, но при муковисцидозе выработка и структура бронхиального секрета нарушаются. В результате на стенках дыхательных путей развивается хроническое воспаление, которое впоследствии приводит к формированию бронхоэктазов (расширения и деструкции бронхов) и рубцов в лёгочной ткани.
При муковисцидозе страдает не только дренажная функция дыхательных путей, но и клеточный и гуморальный иммунитет. Это происходит из-за нарушений в работе клеток и затруднённого движения ресничек мерцательного эпителия бронхов.
Помимо этого, при муковисцидозе ферменты, вырабатываемые поджелудочной железой, не поступают в кишечник. Они начинают разрушать ткань поджелудочной железы, в результате чего в ней формируются рубцы и кисты. Также необратимо нарушается весь процесс пищеварения. Это приводит к недостаточности массы тела, отставанию в росте и весе, хронической диарее и выпадению прямой кишки.
При муковисцидозе у мужчин отмечается обструкция (непроходимость) семявыносящих протоков, отсюда и высокий процент мужского бесплодия при заболевании.
Классификация и стадии развития муковисцидоза
В зависимости от преобладающих симптомов выделяют три основные клинические формы заболевания: кишечную, бронхолёгочную и смешанную.
Кишечная форма муковисцидоза. Кистозный фиброз с кишечными проявлениями Е84.1 (код по МКБ-10)
Из-за неправильной секреции ферментов нарушается работа органов желудочно-кишечного тракта. Ухудшается расщепление жиров, белков и углеводов, а также их усвоение. Не вся пища переваривается, стул становится обильным, частым и зловонным.
Бронхолёгочная форма муковисцидоза. Кистозный фиброз с лёгочными проявлениями Е84.0
Нарушения затрагивают всю бронхолёгочную систему. Вязкая мокрота скапливается в дыхательных путях и её тяжело откашлять. При инфицировании золотистым стафилококком, синегнойной и гемофильной палочками возникают тяжёлые бронхиты и пневмонии, для которых характерно осложнённое течение с развитием одышки, интоксикации и выраженной слабостью. Со временем развиваются следующие необратимые изменения:
Смешанная форма (лёгочно-кишечная)
Различают четыре стадии развития муковисцидоза:
1. Непостоянство симптомов, пациент жалуется на частый сухой кашель и небольшую одышку при физических нагрузках. Стадия может длиться до 10 лет.
2. Кашель с отделением мокроты, одышка появляется в покое и усиливается при физической нагрузке, фаланги пальцев и ногтевые пластины деформируются по типу «барабанных палочек» и «часовых стёкол». Стадия продолжается от 2 до 15 лет.
3. Бронхолёгочные симптомы прогрессируют, развиваются тяжёлые осложнения. У пациентов усиливается одышка и появляются признаки сердечной недостаточности: отёки на ногах, одышка при небольшой активности или в покое, быстрая утомляемость, непереносимость физических нагрузок. На УЗИ сердца видны признаки гипертрофии левых и правых отделов, а также снижение сердечной фракции выброса левого желудочка. На рентгенологических снимках можно обнаружить зоны пневмофиброза, бронхоэктазы и кисты. Формируется сердечная недостаточность по правожелудочковому типу, так называемое «лёгочное сердце». Длительность стадии от 3 до 5 лет.
4. Тяжёлая кардио-респираторная недостаточность. Из-за дисфункции левого желудочка нарушается работа сердца и лёгких, снижается фракция выброса левого желудочка, учащается сердцебиение, прогрессирует гипотензия. Стадия длится несколько месяцев и завершается смертью больного, вызванной развитием дыхательной недостаточности и остановкой сердечной деятельности.
Различают стадии обострения и ремиссии:
Осложнения муковисцидоза
Для муковисцидоза характерны следующие бронхолёгочные осложнения:
Пациенты жалуются на выраженную одышку, отмечаются симптомы сильной интоксикации, повышается температура и выделяется большое количество зловонной гнойной мокроты.
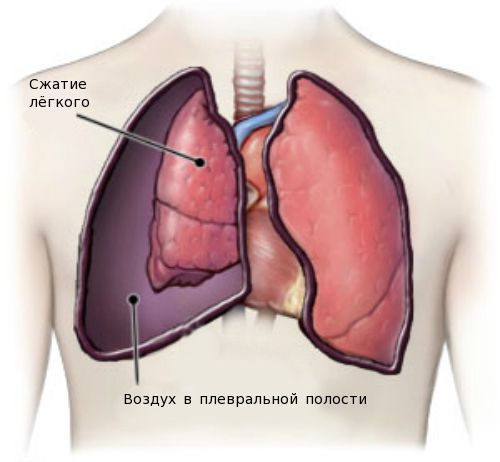
Одним из тяжёлых осложнений является спонтанный пневмоторакс — скопление воздуха в плевральной полости. Нарушение проявляется резкой колющей болью в грудной клетке, усиливающейся при дыхании, кашле и движениях. Больной начинает дышать часто и поверхностно, отмечается сильная одышка и чувство нехватки воздуха, беспокоит кашель, появляется синюшность кожных покровов лица.
У больных старше 12 лет высока вероятность развития сахарного диабета I типа, может наблюдаться остеопороз, артриты и отёки нижних конечностей.
Постоянные или частые боли в животе могут указывать на панкреатит, эзофагит или язвенную болезнь желудка и двенадцатиперстной кишки.
Диагностика муковисцидоза
Основной критерий постановки диагноза — увеличение концентрации ионов хлора в потовых железах более 60 ммоль/л вместе с одним или более из следующих критериев:
Характерные клинические проявления болезни:
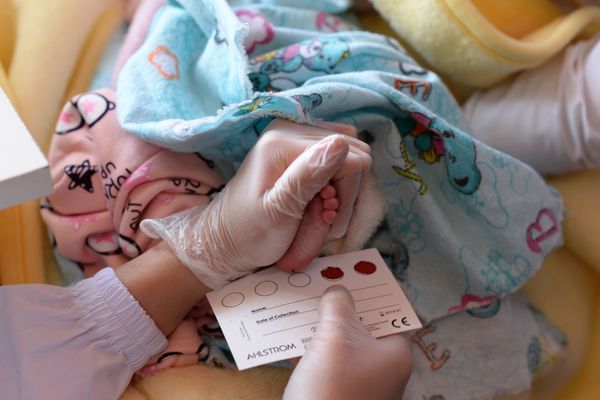
Скрининг на муковисцидоз проводится в роддоме всем новорождённым и направлен на выявление заболевания ещё до клинических проявлений. Для этого у ребёнка на 4-7 день жизни берётся кровь из пятки на фильтровальную бумагу и определяют уровень иммунореактивного трипсина (ИРТ). Если показатели ИРТ превышены (норма не более 65-70 нг/мл), то на 21-28 день анализ повторяют. Если показатели остаются повышенными, ребёнку проводится потовая проба и генетическое обследование.
Потовая проба — это один из методов диагностики муковисцидоза, с помощью которого определяется уровень хлоридов в секрете потовых желез. Анализ проводится троекратно. Положительным результатом для постановки диагноза считается показатель выше 60 ммоль/л.
Методика проведения потовой пробы: кожу правого бедра новорождённого протирают раствором натрия хлорида, дают высохнуть, после кладут салфетку, смоченную раствором пилокарпина для провоцирования гипергидроза и вторую салфетку, смоченную солёной водой. На салфетках закрепляются электроды, в течение 5 минут подаётся разряд 4 мА, после чего электроды снимаются, и кожа протирается. На простимулированном участке фиксируется кусочек фильтровальной бумаги. Выделяющийся пот собирается в течение 30 минут, после чего бумагу снимают и отсылают в лабораторию для определения концентрации электролитов хлора и натрия.
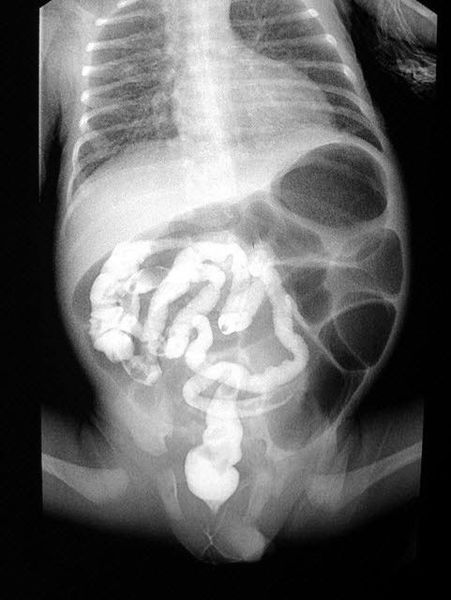
Обзорную рентгенограмму брюшной полости проводят для выявления вздутых петель кишечника и признаков кишечной непроходимости. При осмотре может быть обнаружено увеличение печени (гепатомегалия). Также у пациентов выявляют сахарный диабет I типа, который сочетается с респираторными симптомами: одышкой, частым кашлем с трудноотделяемой вязкой мокротой и панкреатитом, проявляющимся опоясывающими болями в области живота и частым стулом непереваренной пищей.
Молекулярно-генетический анализ позволяет диагностировать муковисцидоз приблизительно в 90 % случаев. Для его проведения нужна кровь из вены. Генетический метод обнаруживает в хромосомах пациента «дефектный» ген с мутацией F508del. При тестировании на муковисцидоз невозможно проверить все мутации, так как их более 1900, а большинство лабораторий выявляет только 20-30 самых частых вариантов.
Лечение муковисцидоза
Муковисцидоз носит наследственный характер, поэтому его лечение большей частью симптоматическое, оно направлено на восстановление функций дыхательного и желудочно-кишечного тракта и проводится на протяжении всей жизни пациента. Больным муковисцидозом важно соблюдать диету, выполнять специальный комплекс упражнений и принимать препараты, предотвращающие развитие инфекций.
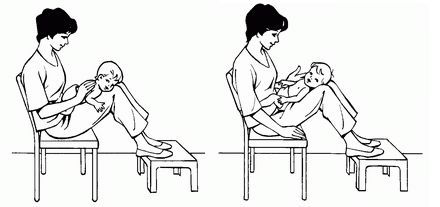
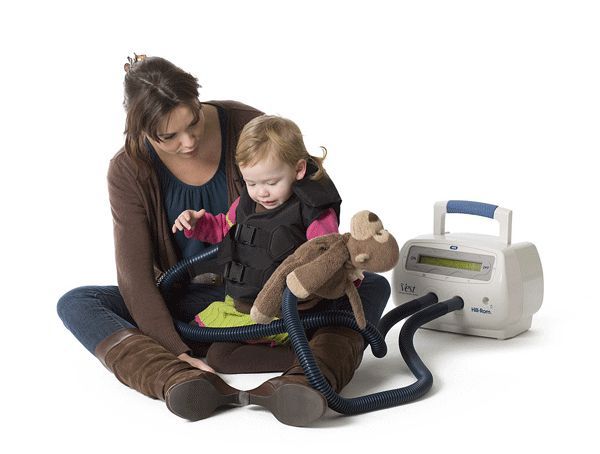
Основной целью лечения при муковисцидозе является удаление из дыхательных путей вязкой мокроты. Для этого применяют различные методики дренирования бронхиального дерева, например кинезотерапию — одну из форм лечебной физкультуры, способствующую очищению бронхов от вязкой и агрессивной слизи.
Физиотерапевтическое лечение младенцев и детей раннего возраста включает как активную, так и пассивную техники.
Пассивная техника:
• принятие телом ребёнка определённого положения на короткое время, затем его изменение;
• сопровождение и стимуляция дыхательных движений при помощи рук (контакт-дыхание) — техника, при которой рука физиотерапевта ведёт и стимулирует дыхательные движения;
• ручная вибрация на выдохе — для поддержки выдоха и помощи высвобождению мокроты потряхивается грудную клетку рукой;
• потряхивание — ритмические движения, выполняемые в одной из частей тела для возникновения реакции в грудной клетке;
• терапевтические положения тела — расположение грудной клетки в состоянии, при котором растягивается лёгочная ткань и расширяются дыхательные пути.
Активная техника:
• влияние на дыхание, например с помощью акустической стимуляции — поощряя ребёнка повторять громкие крики, которые он издаёт;
• упражнения для развития эластичности грудной клетки, позвоночника и мышечного баланса тела;
• упражнения, повышающие ловкость, выносливость и формирующие наслаждение от мышечной активности.
При муковисцидозе важно соблюдать диету — питание должно быть высококалорийным, с повышенным содержанием белков и жиров. Пищу принимают часто и небольшими порциями, дополнительно подсаливая. Из рациона исключается еда, которая тяжела для переваривания: грубая клетчатка, навары из супов, жареные блюда, шоколад, торты, пирожные. Суточный калораж должен превышать возрастную норму на 20—40 %, главным образом за счёт увеличенного количества белка (до 6 г на 1 кг массы тела в сутки). Из-за нарушенной функции поджелудочной железы у больных не усваиваются жиры и жирорастворимые витамины А, Д, Е и К, поэтому необходим их дополнительный приём.
Для облегчения отхождения мокроты применяют следующие препараты:
Для ингаляционной терапии используют бронхолитики:
Следует иметь в виду, что у трети больных бронхолитики оказывают положительный ответ, но у большей части может возникнуть коллапс мышц дыхательных путей и резкое снижение объёма выдыхаемого воздуха. В связи с этим больные, получающие такую терапию, должны находиться под наблюдением врача.
Антибактериальные препараты назначаются всем пациентам с лёгочными симптомами, при обострениях заболевания или выявлении возбудителей респираторных инфекций для подавления их роста.
Для лечения применяют эффективные комбинации антисинегнойных антибиотиков:
Парентеральные антибиотики:
Доза вводимого антибактериального препарата должна превышать среднюю терапевтическую в полтора раза. Курс антибактериальной терапии может продолжаться до 3-4 недель,в случае хронизации инфекционного процесса — до 12 недель.
Для улучшения функции пищеварения используют ферментные препараты, которые содержат липазу, протеазу и амилазу, облегчающие переваривание жиров, углеводов и белков, а также способствующие их лучшему всасыванию в тонком кишечнике. Подбор доз панкреатических ферментов проводится индивидуально исходя из клинических проявлений болезни. Применяются препараты: «Панкреатин», «Мезим», «Креон». Ферментные препараты назначаются в больших дозах, чем больным с другими заболеваниями желудочно-кишечного тракта — до 30 капсул «Креона» в сутки.
Лечение муковисцидоза пожизненное. Выбор схемы терапии зависит от вида бактерий, обнаруженных в бронхиальном секрете дыхательных путей, а также от преобладающих клинических форм заболевания.
В России оригинальные препараты для лечения муковисцидоза заменяются дженерикам отечественного производства. Дженерики сходны с оригинальными препаратами по составу действующего вещества. Многие пациенты жалуются на их плохое качество и появление побочных эффектов. В последнее время пациентами и родителями больных муковисцидозом проводятся кампании, цель которых — вернуть государственное обеспечение качественными иностранными лекарствами.
Назвать побочные эффекты дженериков на данный момент сложно, так как отсутствуют их сравнительные исследования с оригинальными препаратами.
В рамках 44-ого ФЗ закупки лекарственных препаратов идут по международному непатентованному названию. Перечень лекарственных препаратов утверждается правительством РФ. Врачам за назначение препаратов под торговыми названиями или купленными родителями и благотворительными фондами грозит ответственность. В рецептах, выписанных врачом, должны быть указаны только международные названия, а не торговые. За нарушение этого правила врачей ждет штраф.
Хотя есть одно условие: при наличии медицинских показаний (аллергия, индивидуальная непереносимость дженерика по жизненным показаниям) по решению врачебной комиссии пациент может получить лекарство под торговым названием. Поэтому возможность получить оригинальный препарат — индивидуальная непереносимость дженерика (которую нужно доказать) и решение врачебной комиссии.
Муковисцидоз — наиболее частое показание для трансплантации лёгких. Основные показания для этой операции: прогрессирующее снижение веса, ухудшение лёгочной функции, частые обострения, потребность в кислородотерапии. Противопоказания: аспергиллома ( опухолевоподобное неинвазивное новообразование шаровидной формы, состоящее в основном из клеток мицелия микроскопического плесневого гриба ), курение, психосоциальные факторы. Сахарный диабет и лечение кортикостероидами не являются препятствием для трансплантации.
Прогноз. Профилактика
Муковисцидоз — это неизлечимое хроническое заболевание, но при своевременной диагностике и адекватной постоянной терапии многие пациенты доживают до взрослого возраста.
Для больных муковисцидозом возможна полноценная жизнь, но только при условии постоянного получения необходимых препаратов. Основными причинами смертности этих пациентов являются бронхолёгочные осложнения: развитие инфекции в нижних дыхательных путях, бронхоэктазы и хроническая обструктивная болезнь легких (ХОБЛ).
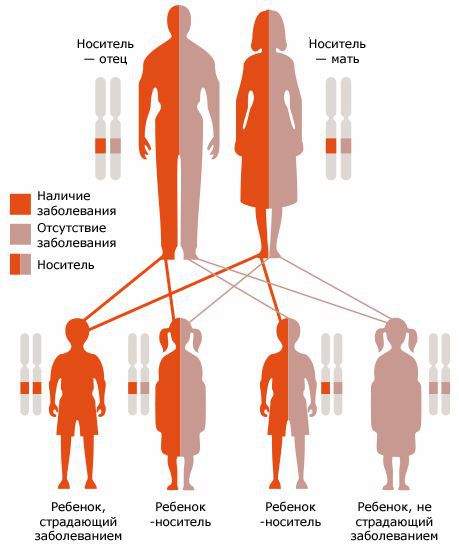
Главным способом профилактики является дородовая и неонатальная диагностика. Семейным парам, планирующим рождение ребенка, рекомендуется пройти ДНК-диагностику на носительство мутаций, приводящих к муковисцидозу, с последующей консультацией врача-генетика.
Пренатальная ДНК-диагностика выполняется при заборе околоплодных вод в ранний (13-14 недель) и поздний (16-20 недель беременности) сроки. Обследование проводят для семей, в которых выявлено носительство мутации гена CFTR и имеющих ребёнка больного муковисцидозом.