Мультифолликулярные яичники что это значит у подростка
Синдром поликистозных яичников у юных пациенток (обзор литературы)
Статья посвящена вопросам ранней диагностики синдрома поликистозных яичников (СПКЯ) и его предикторов у пациенток подросткового возраста, определения клинически значимых маркеров СКПЯ, выявления групп риска и разработки системного подхода к коррекции разл
The article covers the issues of early diagnostics of polycystic ovary syndrome (PCOS) and its predictors in adolescent patients, definition of clinically significant PCOS markers, revealing of risk groupsи development of systemic approach to correction of different endocrine and metabolic disorders.
Многообразие клинических проявлений синдрома сопряжено с трудностями в его диагностике. За последние годы было предложено несколько диагностических критериев синдрома поликистозных яичников (СПКЯ) [1].
По данным консенсусного симпозиума Европейского общества репродукции и эмбриологии (European Society of Human Reproduction and Embryology, ESHRE) и Американского общества репродуктивной медицины (American Society for Reproductive Medicine, ASRM) 2010 г. [2], СПКЯ охватывает от 6% до 10% женщин, при условии, что применялись диагностические критерии Национального института здравоохранения США (National Institutes of Health, NIH); если опираться на критерии Роттердамского симпозиума 2003 г. [3], то этот показатель составляет 15%.
Определить распространенность СПКЯ среди девушек-подростков в настоящее время затруднительно в связи с отсутствием достоверных критериев диагностики и недостаточным вниманием к манифестации эндокринно-метаболических проявлений в пубертатном периоде.
По данным консенсуса ESHRE 2012 г., у 45% пациенток с СПКЯ наблюдалось бесплодие [2]. Частота СПКЯ в структуре эндокринного бесплодия достигает 62% [2]. Тесная ассоциация синдрома поликистоза яичников с дисметаболическими состояниями влечет за собой развитие таких осложнений, как ожирение и сахарный диабет 2-го типа, развивающийся в дальнейшем у 10% женщин в репродуктивном возрасте [4–7, 8, 9]. У 2–7% пациенток с СПКЯ вероятно развитие гиперпластических процессов эндометрия и молочных желез [2, 8, 9].
Особенности диагностики СПКЯ у подростков
Формирование СПКЯ и манифестация его клинических проявлений часто начинаются именно в подростковом возрасте [10, 11].
Ряд специалистов [12, 11] с целью избежать гипердиагностики и неоправданных терапевтических мер склоняются к тому, что поставить диагноз СПКЯ возможно только после 18 лет, а до этого целесообразно использовать термин «формирующийся СПКЯ». Однако, по данным последнего консенсусного симпозиума ESHRE/ASRM, юным пациенткам можно ставить диагноз СПКЯ при подтверждении всех трех диагностических критериев, а также при выявлении у них гирсутизма [13].
При выявлении признаков формирующегося СПКЯ у подростков специалисты сталкиваются с рядом трудностей, обусловленных особенностями функционирования репродуктивной системы девушки в период пубертата.
Нарушения менструального цикла
Одним из важных клинических проявлений СПКЯ является нарушение менструального цикла — олигоменорея или аменорея. Однако в первые годы после менархе ановуляцию можно выявить у 40–50% девушек [12, 11]. Число овуляторных циклов постепенно растет от 20–25% в первый год после менархе до 60–65% к пятому году, и данная ситуация, отражая становление репродуктивной системы девушки, не является патологией, если ее рассматривать отдельно от других критериев. В то же время число овуляторных циклов у женщин с диагностированным СПКЯ не превышает 30–32% [4]. Поводом для врачебной настороженности в отношении юных пациенток должно стать отсутствие тенденции к формированию устойчивого регулярного менструального цикла в течение полутора-двух лет после менархе.
Гиперандрогенемия/гиперандрогения
Основные клинические проявления гиперандрогенемии (ГА) при СПКЯ — различные варианты андрогензависимой дермопатии: гирсутизм, акне и андрогенная алопеция. Распространенность акне среди подростков достаточно велика и зачастую является транзиторным явлением. Гораздо более значимым признаком ГА является гирсутизм, оцененный по шкале Фридмана. Лабораторная диагностика ГА часто бывает затруднена: определение одного только общего тестостерона в отсутствие информации о таких показателях, как половой стероид-связывающий гормон (ПССГ) и/или свободный тестостерон, малоинформативно (в том числе и в силу того, что избыток тестостерона конвертируется в более биологически активный дигидротестостерон (ДГТ)), но при этом заслуживающие доверия методы определения этих параметров находятся в стадии разработки [6]. Также при проведении мультистероидного анализа у 20% девушек с формирующимся СПКЯ было выявлено повышение андростендиона [14]. Возможно, одним из звеньев этого механизма является избыточная масса тела и увеличение уровня свободных жирных кислот, способных приводить к активации 17,20-лиазы и, как следствие, синтезу андрогенов по пути андростендиона, ДГЭА и тестостерона. Традиционно одним из важнейших критериев диагностики СПКЯ считается изменение соотношения лютеинизирующего гормона (ЛГ)/фолликулостимулирующего гормона (ФСГ) [4], тогда как данные Роттердамского консенсуса и американского Национального института здравоохранения его не включают. Существует несколько изоформ ЛГ, отличающихся строением боковых олигосахаридных цепей и, как следствие, уровнем биологической активности. По-настоящему информативным маркером СПКЯ может являться именно уровень биоактивных форм ЛГ, а не его соотношение с ФСГ [3, 6].
Ультразвуковая диагностика
Метаболические нарушения
Пациентки, демонстрирующие те или иные проявления метаболического синдрома, могут представлять собой группу риска по формированию СПКЯ [4, 17, 18]. Традиционные физикальные методы: определение индекса массы тела, оценки соотношения объема талии и бедер, определение толщины кожной складки — позволяют выявить первые признаки метаболических нарушений. Установлена прямая связь между степенью нарушения менструального цикла и индексом массы тела пациенток с СПКЯ, а также между инсулинорезистентностью и ГА. Маркерами дисметаболических состояний при СПКЯ служат следующие показатели: индекс F. Caro — менее 0,33; HOMA-IR (индекс инсулинорезистентности — Homeostasis Model Assessment of Insulin Resistance) — более 2,86 балла; гиперинсулинемия — более 12,8 мкЕд/мл и нарушения липидного обмена (повышение уровня общего холестерина и триглицеридов, снижение уровня липопротеинов высокой плотности (ЛПВП)) [3, 6, 19].
Возможности терапии СПКЯ у юных пациенток
Актуальным вопросом является выбор эффективных и безопасных лечебных мероприятий, направленных на коррекцию СПКЯ у девушек-подростков. Необходимость терапии у этой группы пациенток очевидна, и врачебная тактика напрямую влияет на репродуктивный прогноз девушки [2].
У пациенток репродуктивного возраста ведущей причиной для обращения к врачу является бесплодие. Поэтому основной лечебной стратегией у них является восстановление репродуктивной функции с помощью стимуляции овуляции, коррекции сопутствующих гормональных и метаболических нарушений. В некоторых случаях, при отсутствии эффекта от стимуляции овуляции, применяется хирургическое лечение — лапароскопическая каутеризация (drilling) яичников для редукции избыточного количества примордиальных фолликулов, снижения гиперандрогении. Эффективность лечения в основном определяется достижением желанной беременности. С целью лечения и профилактики поликистоза яичников используются также комбинированные монофазные оральные контрацептивы.
Особого внимания требуют девушки-подростки, у которых имеются проявления СПКЯ — нарушения менструального цикла, гиперандрогения и МФЯ на УЗИ — сочетаются с метаболическим синдромом (избыточной массой тела и ожирением, сахарным диабетом 2-го типа, дислипидемией) в силу выраженной декомпенсации имеющихся эндокринно-метаболических нарушений [20]. Именно на них должны быть в первую очередь направлены терапевтические меры. Своевременная коррекция метаболических нарушений, достигаемая изменением образа жизни и сбалансированного питания, редукционной диетой, применением гипогликемических препаратов, приводит к нормализации гормонального статуса и восстановлению менструальной функции на клиническом уровне.
В случае отсутствия желаемого эффекта вторым этапом терапии может являться применение КОК. Все механизмы, которые реализуют КОК для контроля над менструальным циклом, до сих пор не изучены, однако известно, что они подавляют секрецию ЛГ, что, в свою очередь, ведет к снижению уровня андрогенов. Эстрогенный компонент комбинированных контрацептивов приводит к повышению уровня ПССГ и, следовательно, снижению концентрации свободно циркулирующего тестостерона. Применение этих препаратов ведет к подавлению надпочечниковой секреции андрогенов — возможно, это происходит потому, что КОК ингибируют адренокортикотропный гормон (АКТГ) [2, 14, 21].
На данный момент существует ряд комбинированных оральных контрацептивов, содержащих прогестагенный компонент, обладающий антиандрогенной активностью (дросперинон, ципротерона ацетат), позиционирующих себя как рекомендованные к назначению у девушек и женщин с клинически выраженной гиперандрогенией [2, 14, 13, 22]. В основе их действия лежит ряд механизмов: угнетение синтеза яичниковых андрогенов по механизму прямой связи, блокирование периферических рецепторов к андрогенам, снижение образования ДГТ в результате подавления 5-альфа-редуктазы. Также дросперинон обладает гипогликемическим эффектом. Возможно назначение комбинированных контрацептивов по стандартной схеме (21 день, затем 7-дневный перерыв) на 3–6 менструальных циклов и по пролонгированной схеме (63 дня, затем 7-дневный перерыв) [8, 20]. Однако эффективность этих препаратов пока остается предметом множества дискуссий и подвергается сомнению — возможно, в силу недостаточности достоверных данных эффективности и ограничений их применения у юных пациенток. В целях терапии гиперандрогенных состояний возможно применение антиандрогенных препаратов (ципротерона ацетат) в сочетании с КОК, эстрадиола валератом или по отдельности [6].
После проведения курса комбинированных оральных контрацептивов (в сочетании с антиандрогенными препаратами или без) возможно проведение индукции овуляции [8].
Заключение
Формирование СПКЯ в пубертатном периоде является результатом воздействия на репродуктивную функцию различных патогенетических факторов, в результате которых нарушается становление менструальной функции, рост и созревание фолликулов, вследствие чего формируется ановуляция.
Манифестные признаки поликистоза яичников могут наблюдаться при нормальном периоде полового созревания, а отдельные его признаки могут оказаться транзиторными явлениями. Вопросы ранней диагностики, определения клинически значимых маркеров СПКЯ и его предикторов у пациенток подросткового возраста требуют углубленного изучения для оптимизации подходов к проведению скрининговых исследований, выявления групп риска и разработки системного подхода к коррекции различных эндокринных и метаболических нарушений.
Наиболее достоверными критериями при дифференциальной диагностике формирующегося поликистоза яичников у юных пациенток являются: сочетание ультразвуковой (морфологической) картины поликистоза яичников, при сопоставлении с гормональным профилем (соотношением половых гормонов и гиперандрогении), динамикой становления менструального цикла в течение 12–18 месяцев наблюдения (олигоменорея, аменорея), на фоне дисметаболических нарушений (ожирение, гиперинсулинизм, нарушение толерантности к глюкозе).
У юных пациенток основными направлениями терапии формирующегося СПКЯ являются: восстановление менструальной функции, коррекция гиперандрогенных состояний и метаболических нарушений [8, 9, 19–22].
На первом этапе профилактики формирующегося поликистоза яичников у девочек необходимо проводить коррекцию метаболических нарушений с помощью сбалансированной редукционной диеты, активного образа жизни, аэробных видов спорта (бег, плавание и др.), использования фитопрепаратов [7, 17, 18, 22].
При выявлении стойких признаков и прогрессирования поликистоза яичников целесообразно использование монофазных гормональных КОК на фоне циклической витаминотерапии и энзимотерапии, с последующей стимуляцией овуляции в репродуктивном периоде для реализации детородной функции.
Хирургическое лечение — каутеризацию яичников (drilling) в подростковом периоде производить нецелесообразно.
Репродуктивный прогноз у пациенток с формирующимся поликистозом яичников во многом зависит от ранней диагностики, эффективности патогенетической терапии и восстановления овуляции.
Литература
* ФГБОУ ВО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
** ГБУЗ Морозовская ДГКБ ДЗМ, Москва
Синдром поликистозных яичников у юных пациенток (обзор литературы)/ Е. В. Сибирская, Л. В. Адамян, И. Е. Колтунов, А. А. Плошкина
Для цитирования: Лечащий врач №12/2017; Номера страниц в выпуске: 8-10
Теги: половое развитие, молочные железы, воспаление
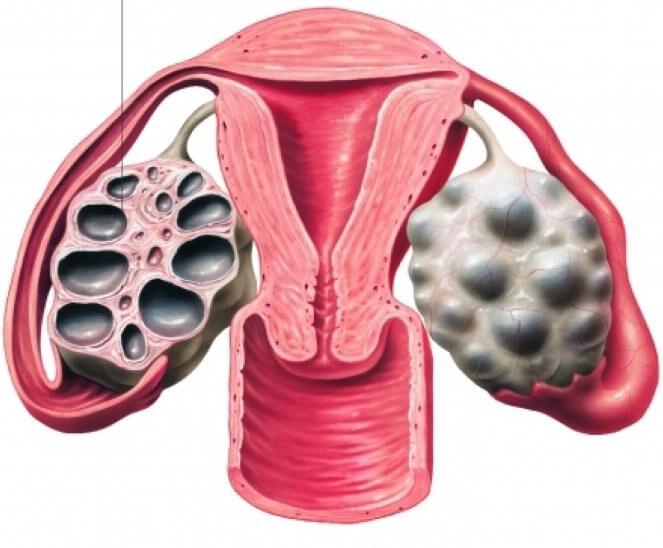
Мультифолликулярные яичники
Медицинская помощь, точнее ее целесообразность, определяется в индивидуальном порядке для каждой женщины. Назначение лечения осуществляется после проведенной диагностики, сбора акушерского анамнеза и уточнения симптоматики данного состояния.
Что это такое?
Мультифолликулярные яичники — это содержание в половой железе большого количества фолликулов. Данное состояние может как являться вариантом нормы и проходить без какого-либо постороннего вмешательства, так и говорить о наличии поликистоза. Норма ли это в вашем конкретном случае или же отклонение от нее может определить гинеколог.
Формирование фолликулов в половых железах — процесс очень сложный и продолжительный. Оба яичника обладают идентичной функциональностью, обеспечивая успешное зачатие и регулярность цикла.
Наличие в заключении УЗИ термина «мультифолликулярные яичники» указывает на нарушения работы половых желез. К моменту овуляции на УЗИ видны от одного до трех фолликулов-доминантов и до семи фолликулов в стадии созревания. Это является нормой. В случае же, если количество фолликулов больше, то говорят об описываемом нами синдроме. Однако при этом нельзя уверенно сказать о патологическом или аномальном происхождении этого явления. При поликистозе яичников женщину со временем начинают беспокоить и ряд других симптомов.
О причинах и факторах риска
В течение каждого менструального цикла половые железы женщины меняются, поэтому наличие большого количества фолликулов может быть всего лишь естественной реакцией половых желез на изменения гормонального фона организма.
Спровоцировать данное состояние могут:
Если мультифолликулярные яичники являются действительно патологией, то женщина может испытывать трудности с зачатием.
Симптоматика
Ввиду отсутствия характерных симптомов женщины обычно не жалуются на свое состояние, а обнаруживается оно чаще всего случайно на плановом УЗИ. По статистике около 4-ех % женщин сталкиваются с таким термином в заключении ультразвуковой диагностики. Но при регулярном менструальном цикле врачи редко придают этому значение и рекомендуют пройти повторное исследование в следующем цикле.
Если же избыточное количество фолликулов обнаруживается на фоне какого-либо патологического процесса, то женщина может отмечать следующие симптомы:
В процессе УЗИ при обнаружении мультифолликулярных яичников врач проводит беседу с пациенткой и выявляет ряд симптомов патологии, на которые ранее женщина не обращала внимания.
О диагностике
При мультифолликулярных яичниках обнаруживаются следующие признаки:
О методиках лечения
После ультразвуковой диагностики, в заключении которой будет отмечено большое количество фолликулов в яичниках, нужно обратиться за расшифровкой результатов исследования к гинекологу. Врач определит необходимость проведения лечения, если нужно — назначит использование медицинских препаратов и дополнительные процедуры. Если состояние является физиологической нормой, то оно не нуждается в коррекции. Но если выявлены патологические изменения, то назначается лечение:
Хирургическое лечение показано при отсутствии эффективности альтернативной терапии.
О вероятности естественного наступления беременности
Мультифолликулярные яичники обнаруживаются преимущественно случайно и, что интересно, больше половины женщин приходят на УЗИ по причине трудностей с зачатием. Если же бесплодие является следствием гормональных нарушений, эндокринных заболеваний и других серьезных патологий, то шанс на естественное зачатие ничтожно мал.
После проведения коррекции, восстановления нормального гормонального фона при условии отсутствия иных патологий репродуктивной системы многие женщины не испытывают трудностей с наступлением беременности. Специалисты рекомендуют после проведения лечения не затягивать с планированием беременности, потому как мультифолликулярность яичников вполне может со временем возникнуть снова.
Заключение
Правильная работа репродуктивной системы женщины обеспечивается взаимосвязью гипофиза, гипоталамуса и яичников. Если в одном из этих звеньев возникнут «неполадки», то женщина будет нуждаться в проведении коррекции состояния. Если же мультифолликулярность яичников возникла на фоне стресса, усталости и других внешних факторов, то такое состояние будет носить временный характер. Но в любом случае при обнаружении этого термина в своем заключении УЗИ нужно обратиться за консультацией к специалисту.
Как забеременеть при мультифолликулярных яичниках
Мультифолликулярные яичники — это одновременное наличие в яичниках более 8-10 фолликулов (мешочки, в которых растет и зреет яйцеклетка). В норме в самом начале менструального цикла наблюдается начало созревания примерно 3-7 фолликулов, однако полное развитие происходит только одного, иногда – двух.
Синдром мультифолликулярных яичников можно увидеть на УЗИ, когда отмечается полное формирование семи и более структурных компонентов. Все признаки мультифолликулярных яичников должны насторожить, ведь они могут означать, что в организме происходят неблагоприятные процессы.
Стаж работы более 22 года.
Синдром МФЯ – что это?
Причины развития
Мультифолликулярный тип яичников, наиболее распространенные причины:
Симптомы мультифолликулярных яичников
Мультифолликулярное строение яичников, определенные симптомы, свидетельствующие о заболевании:
Мультифолликулярные яичники и беременность
Многие пациентки, услышав данный диагноз, спрашивают у доктора: « Как забеременеть при мультифолликулярных яичниках? » На самом деле, наличие множественных мешочков не влияет на процесс оплодотворения, если же, конечно, не имеется дополнительного гормонального нарушения. При необходимости зачать ребенка следует учитывать, что беременность может оказаться непростой. Чтобы она закончилась родами, а не выкидышем в первом триместре, вам придется воспользоваться услугами опытного и квалифицированного гинеколога.
Профилактика синдрома МФЯ
Для предотвращения развития мультифолликулярности врачи рекомендуют проводить профилактику патологий, способных вызвать нарушения репродуктивной функции.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Синдром поликистозных яичников или мультифолликулярные яичники
Врачи на УЗИ нередко видят достаточно типичную картину, которую называют мультифолликулярными яичниками. Для некоторых пациенток мультифолликулярные яичники — синоним поликистоза, при котором также много фолликулов. Между тем, это совершенно разные понятия.
Для начала опишем УЗИ-картину яичников при поликистозе:
Однако описанная картина иногда бывает лишь ошибочно похожа на поликистозные яичники. Например, весьма похожая картина может быть в 1 фазе цикла (на 5-7 день) вследствие чисто физиологических изменений, которые естественно протекают в половой системе женщины. Кроме того, подобные изменения бывают у женщин на фоне длительного приема оральных контрацептивов, в рамках гипогонадотропной аменореи и, наконец, у девушек в периоде полового созревания.
Таким образом, мультифолликулярные яичники — лишь ультразвуковой симптом менструального цикла в рамках нормы. Однако, учитывая, что картина может быть нечеткой, что есть определенные варианты течения поликистоза яичников, при выявлении картины мультифолликулярных яичников необходимо провести дифференциальную диагностику. Для этого исследуют содержание в крови ЛГ и ФСГ, тестостерона, инсулина. При мультифолликулярных яичниках уровень этих гормонов находится в пределах нормы. А при поликистозе яичников соотношение ЛГ/ФСГ больше 2,5-3, увеличен уровень общего и свободного тестостерона, а также инсулина. Кроме того, о наличии поликистозных яичников свидетельствует также и клиническая картина заболевания.
То же относится и к девушкам периода полового созревания, у которых состояние называют также «формирующийся синдром поликистозных яичников». У них специфическую ультразвуковую картину сопровождают специфические гормональные и внешние изменения.
Таким образом, мультифолликулярные яичники — диагноз не заболевания, а определенного состояния, которое само по себе не является причиной бесплодия, нарушений менструального цикла и т.д. Но проводить дифференциальный диагноз с более тяжелыми состояниями все-таки необходимо.
Для дифференциальной диагностики мультифолликулярных и поликистозных яичников можно использовать следующие признаки:
Часто мультифолликулярные яичники принимают за поликистозные яичники, однако мультифолликулярные яичники следует рассматривать как вариант нормы, а поликистоз яичников — заболевание.
Женские половые органы – яичники, маточные трубы, матка, подвержены изменениям в зависимости от фазы менструального цикла. В начале менструального цикла в яичниках начинают созревать 5-7 фолликулов, но дозревает только один из них. При картине мультифолликулярных яичников одновременно дозревают более 7 фолликулов. Мультифолликулярные яичники часто встречаются в начале полового созревания, когда только устанавливается менструальная функция, у женщин длительно принимающих пероральные контрацептивы, а также на 5-7 день нормального менструального цикла. Иногда синдром мультифолликулярныхяичников может сопровождаться нарушениями менструального цикла, чаще всего это связано с недостаточностью лютеинизирующего гормона, что может быть вызвано резкой потерей веса, или наоборот его набором. При этом может наблюдаться аменорея или олигоменорея. Нарушения менструального цикла, сопровождающие мультифолликулярные яичники, может свидетельствовать о начальной стадии поликистоза яичников.
Часто, только лишь по данным УЗИ, бывает сложно отдифференцировать синдром мультифолликулярный яичников от синдрома поликистозных яичников. В таких случаях, необходимо динамическое наблюдение у гинеколога и определение гормонального фона. Однако, есть ряд УЗИ-признаков, отличающих мультифолликулярные яичники от поликистозных. Главным отличительным признаком является размер яичника, при синдроме мультифолликулярных яичников он нормальный, при поликистозных яичниках увеличен. Количество фолликулов при синдроме мультифолликулярных яичников 8-10, диаметр фолликулов 4-8 мм, приполикистозе более 10, диаметр фолликулов более 10 мм. Мультифолликулярные яичники не сопровождаются гормональными нарушениями, в отличии от поликистозных яичников.
Причины СПКЯ
СПКЯ – часто распространенное гормональное расстройство среди женщин репродуктивного возраста, приводящее к стойкому бесплодию. Несмотря на актуальнось проблемы, точные причины возникновения СПКЯ до сих пор неизвестны.
Помимо гормональных причин, к предрасполагающим факторам, ведущим к развитию СПКЯ, относят:
Симптомы СПКЯ
Молочные железы развиты правильно, у каждой третьей женщины имеет место фиброзно-кистозная мастопатия, развивающаяся на фоне хронической ановуляции и гиперэстрогении.
Практически все пациенки с СПКЯ имеют повышенную массу тела. При этом излишки жира откладываются, как правило,на животе (“центральный” тип ожирения). Поскольку уровень инсулина при СПКЯ повышен, довольно часто заболевание сочетается с сахарным диабетом 2 типа. СПКЯ способствует раннему развитию сосудистых заболеваний, таких какгипертоническая болезнь и атеросклероз.
Поскольку симптомов заболевания много, СПКЯ легко можно перепутать с любым дисгормональным нарушением. В молодом возрасте жирную кожу, угри и прыщи принимают за естественные возрастные особенности, а повышенная волосатость и проблемы с лишним весом зачастую воспринимаются как генетические особенности. Поэтому если менструальный цикл не нарушен и женщина еще не пробовала беременеть, то к гинекологу такие пациентки обращаются редко. Важно знать,что любые подобные проявления не являются нормой и при обнаружении у себя подобных симптомов следует очно проконсультироваться у гинеколога-эндокринолога.
Диагностика СПКЯ
Структурные изменения яичников при СПКЯ характеризуются:
Диагностика СПКЯ включает:
После пробы с дексаметазоном содержание андрогенов незначительно снижается, примерно на 25% (за счет надпочечниковой фракции).
Проба с АКТГ отрицательная, что исключает надпочечниковую гиперандрогению, характерную для адреногенитального синдрома. Отмечено также повышение уровня инсулина и снижение ПССГ в крови.
В клинической практике простым и доступным методом определения нарушения толерантности глюкозы к инсулину является сахарная кривая. Определяется сахар крови сначала натощак, затем — в течение 2 ч после приема 75 г глюкозы. Если через 2 ч уровень сахара крови не приходит к исходным цифрам, это свидетельствует о нарушенной толерантности к глюкозе, т. е. об инсулинрезистентности, что требует соответствующего лечения.
Критериями для постановки диагноза СПКЯ являются:
Лечение СПКЯ
Лечение СПКЯ определяется с учетом выраженности симптомов и желанием женщины забеременеть. Обычно начинают с консервативных методов лечения, при неэффективности показано хирургическое лечение.
Если у женщины имеется ожирение, то лечение следует начать с коррекции массы тела. В противном случае консервативное лечение у таких пациенток не всегда дает желаемый результат.
При наличии ожирения проводятся:
Консервативное лечение СПКЯ
При нарушенном углеводном обмене лечение бесплодия начинают с назначения гипогликемических препаратов из группы бигуанидов (Метформин). Препараты корректируют уровень глюкозы в крови, курс лечения составляет 3-6 месяцев, дозы подбирают индивидуально.
Для стимуляции овуляции применяют гормональный препарат-антиэстроген Кломифен-цитрат, который стимулирует выход яйцеклетки из яичника. Препарат применяют на 5-10 день менструального цикла. В среднем, после применения Кломифена овуляция восстанавливается у 60 % пациенток, беременность наступает у 35 %.
При отсутствии эффекта от Кломифена, для стимуляции овуляции применяют гонадотропные гормоны, такие как Пергонал, Хумегон. Стимуляция гормонами должна проводится под строгим контролем гинеколога. Эффективность лечения оценивают при помощи УЗИ и показателей базальной температуры тела. Если женщина не планирует беременность, для лечения СПКЯ назначают комбинированные оральные контрацеативы (КОК) с антиандрогенными свойствами для восстановления менструального цикла.Такими свойствами обладают КОКи Ярина, Диане-35, Жанин, Джес. При недостаточном антиандрогенном эффекте КОКов, возможно совместное применение препаратов с антиандрогенами (Андрокур) с 5 по 15-й день цикла. Лечение проводят с динамическим контролем показателей гормонов в крови. Курс лечения составляет в среднем от 6 месяцев до года.
Высоким антиандрогенным свойством обладает калийсберегающий диуретик Верошпирон, который также используют при поликистозе яичников. Препарат снижает синтез андрогенов и блокирует их действие на организм. Препарат назначают минимум на 6 месяцев.
Стимуляция овуляции при СПКЯ
Кломифен относится к нестероидным синтетическим эстрогенам. Механизм его действия основан на блокаде рецепторов эстрадиола. После отмены кломифена по механизму обратной связи происходит усиление секреции ГнРГ, что нормализует выброс ЛГ и ФСГ и, соответственно, рост и созревание фолликулов в яичнике. Таким образом, кломифен не стимулирует яичники непосредственно, а оказывает воздействие через гипоталамо-гипофизарную систему. Стимуляция овуляции кломифеном начинается с 5-го по 9-й день менструального цикла, по 50 мг в день. При таком режиме повышение уровня гонадртропинов, индуцированное кломифеном, происходит в то время, когда уже завершился выбор доминантного фолликула. Более раннее назначение кломифена может стимулировать развитие множества фолликулов и увеличивает риск многоплодной беременности. При отсутствии овуляции по данным УЗИ и базальной температуры дозу кломифена можно увеличивать в каждом последующем цикле на 50 мг, достигая 200 мг в день. Однако многие клиницисты полагают, что если нет эффекта при назначении 100-150 мг кломифена, то дальнейшее увеличение дозы нецелесообразно. При отсутствии овуляции при максимальной дозе в течение 3 месяцев пациентку можно считать резистентной к кломифену.
Критериями эффективности стимуляции овуляции служат:
При наличии этих показателей рекомендуется введение овуляторной дозы 7500-10000 МЕ человеческого хорионического гонадотропина — чХГ (профази, хорагон, прегнил), после чего овуляция отмечается через 36-48 ч. При лечении кломифеном следует учитывать, что он обладает антиэстрогенными свойствами, уменьшает количество цервикальной слизи («сухая шейка»), что препятствует пенетрации сперматозоидов и тормозит пролиферацию эндометрия и приводит к нарушению имплантации в случае оплодотворения яйцеклетки. С целью устранения этих нежелательных эффектов препарата рекомендуется после окончания приема кломифена принимать натуральные эстрогены в дозе 1-2 мг. или их синтетические аналоги (микрофоллин) с 10-го по 14-й день цикла для повышения проницаемости шеечной слизи и пролиферации эндометрия.
При недостаточности лютеиновой фазы рекомендуется назначить гестагены во вторую фазу цикла с 16-го по 25-й день. При этом предпочтительнее препараты прогестерона (дюфастон, утрожестан).
Частота индукции овуляции при лечении кломифеном составляет примерно 60-65%, наступление беременности — в 32-35% случаев, частота многоплодной беременности, в основном двойней, составляет 5-6%, риск внематочной беременности и самопроизвольных выкидышей не выше, чем в популяции. При отсутствии беременности на фоне овуляторных циклов требуется исключение перитонеальных факторов бесплодия при лапароскопии.
При резистентности к кломифену назначают гонадотропные препараты — прямые стимулятороы овуляции. Используется человеческий менопаузальный гонадотропин (чМГ), приготовленный из мочи женщин постменопаузального возраста. Препараты чМГ содержат ЛГ и ФСГ, по 75 МЕ (пергонал, меногон, менопур и др.). При назначении гонадотропинов пациентка должна быть информирована о риске многоплодной беременности, возможном развитии синдрома гиперстимуляции яичников, а также о высокой стоимости лечения. Лечение должно проводится только после исключения патологии матки и труб, а также мужского фактора бесплодия. В процессе лечения обязательным является трансвагинальный УЗ-мониторинг фолликулогенеза и состояния эндометрия. Овуляция инициируется путем однократного введения чХГ в дозе 7500-10000 МЕ, когда имеется хотя бы один фолликул диаметром 17 мм. При выявлении более 2 фолликулов диаметром более 16 мм. или 4 фолликулов диаметром более 14 мм. введение чХГ нежелательно из-за риска наступления многоплодной беременности.
При стимуляции овуляции гонадотропинами частота наступления беременности повышается до 60%, риск многоплодной беременности составляет 10-25%, внематочной — 2,5-6%, самопроизвольные выкидыши в циклах, закончившихся беременностью, достигают 12-30%, синдром гиперстимуляции яичников наблюдается в 5-6% случаев.
Хирургическое лечение СПКЯ
Несмотря на достаточно высокий эффект при стимуляции овуляции и наступлении беременности, большинство врачей отмечают рецидив клинической симптоматики СПКЯ примерно через 5 лет. Поэтому послебеременности и родов необходима профилактика рецидива СПКЯ, что важно, учитывая риск развития гиперпластических процессов эндометрия. С этой целью наиболее целесообразно назначение КОК, предпочтительнее монофазных (марвелон, фемоден, диане, мерсилон и др.). При плохой переносимости КОК, что бывает при избыточной массе тела, можно рекомендовать гестагены во вторую фазу цикла: дюфастон в дозе 20 мг. с 16-го по 25-й день цикла.
Женщинам, не планирующим беременность, после первого этапа стимуляции овуляции кломифеном, направленного на выявление резервных возможностей репродуктивной системы, также рекомендуется назначение КОК или гестагенов для регуляции цикла, уменьшения гирсутизма и профилактики гиперпластических процессов.
Физиотерапия и фитнесс для лечения СПКЯ
Физиотерапевтические процедуры также показаны при СПКЯ. Применяют гальванофорез лидазы для активации ферментативной системы яичников. Электроды устанавливают в надлобковой области. Курс лечения-15 дней ежедневно.
Лечение поликистоза яичников длительное, требующее тщательного наблюдения у гинеколога-эндокринолога. Всем женщинам с СПКЯ рекомендуется, по возможности, как можно раньше беременеть и рожать, поскольку симптомы заболевания, увы, с возрастом довольно часто прогрессируют.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.