Мультисистемный воспалительный синдром что это такое
Мультисистемный воспалительный синдром что это такое
Рекомендации по диагностике и лечению мультисистемного воспалительного синдрома у детей
Американская Академия педиатрии (AAP) разработала временные рекомендации по диагностике и лечению мультисистемного воспалительного синдрома у детей (Multisystem Inflammatory Syndrome in Children — MIS-C).
Критериями диагноза мультисистемного воспалительного синдрома являются:
Наиболее распространенными симптомами являются:
Мультисистемный воспалительный синдром — это редкое осложнение, возможно, связанное с COVID-19. Все дети с мультисистемным воспалительным синдромом должны быть обследованы на инфекционные и неинфекционные заболевания.
Первым ключом к диагнозу может стать персистирующая лихорадка без явного очага. Подозрение должны вызывать все случаи лихорадки, которые сопровождаются соответствующими симптомами или в случае, если у пациента в анамнезе был контакт с больным COVID-19.
Во всех случаях, подозрительных на мультисистемный воспалительный синдром, должно быть проведено тестирование на COVID-19 (ПЦР и серологическое тестирование). Серологическое тестирование должно быть проведено до введения внутривенного иммуноглобулина (ВВИГ).
Ведение пациентов с мультисистемным воспалительным синдромом осуществляется мультидисциплинарной командой, включающей педиатра, ревматолога, кардиолога, гематолога, иммунолога, инфекциониста, анестезиолога-реаниматолога.
Лечение включает ВВИГ в дозе 1–2 г/кг, коррекцию сердечной деятельности и инфузионную терапию, глюкокортикостероиды (метилпреднизолон в дозе 2–30 мг/кг/сут. в зависимости от тяжести заболевания), биологическую терапию (анакинра в дозе 2–10 мг/кг/сут. подкожно или внутривенно каждые 6–12 часов). Для пациентов, получавших стероиды или биологическую терапию, требуется 3-недельное постепенное снижение дозировки. Многие пациенты получают одновременно с основным лечением антибиотикотерапию. Рекомендована консультация гематолога для оценки риска тромбообразования и подбора терапии (например, аспирин для пациентов с Кавасаки-подобным синдромом или эноксапарин для пациентов с тромбозами).
После выписки пациенты с мультисистемным воспалительным синдромом нуждаются в наблюдении кардиолога.
#мультисистемный_воспалительный_синдром #COVID_19 #Кавасаки
Мультисистемный воспалительный синдром у детей
Мультисистемный воспалительный синдром у детей – это ассоциированный с COVID-19 симптомокомплекс, встречающийся у детей и подростков, включающий признаки болезни Кавасаки и токсического шока. Клиническая картина представлена лихорадкой, нарушениями функции ЖКТ, менингеальными симптомами, кожной сыпью, конъюнктивитом, гипотонией, миокардитом. Лабораторная диагностика требует подтверждения инфицирования SARS-CoV-2, оценки маркеров воспаления, системы гемостаза; инструментальная – проведения ЭхоКС, КТ грудной клетки, УЗИ. В лечении используются оксигенотерапия, ГКС, антикоагулянты, иммуноглобулины, антибиотики.
МКБ-10
Общие сведения
Общая доля детей в структуре заболеваемости COVID-19 составляет 1-1,7%. 90% из них переносит новую коронавирусную инфекцию бессимптомно, в легкой или среднетяжелой форме. Вместе с тем, у отдельных пациентов младше 18 лет на фоне ковид-инфекции развивается выраженная гипервоспалительная реакция и полиорганные нарушения. Этот феномен получил название «детского мультисистемного воспалительного синдрома» (ДМВС, МВС у детей). Всего описано свыше 600 случаев ДМВС. Большинство наблюдений зафиксировано в Великобритании, Франции и США.
Причины
Этиологически заболевание связано с перенесенной инфекцией COVID-19. Предполагается, что мультисистемный воспалительный синдром является постинфекционным осложнением, а не проявлением острой коронавирусной болезни. Как правило, ДМВС развивается через 1-6 недель после острой фазы. К этому времени у 2/3 детей ПЦР-тесты на SARS-CoV-2 становятся отрицательными, но при этом обнаруживаются антитела к коронавирусу.
Факторы риска
Условия, на фоне которых детский мультисистемный синдром воспаления развивается чаще, включают:
Патогенез
Патофизиология мультисистемного воспалительного синдрома во многом остается неясной. По всей видимости, в его основе лежит вирус-индуцированная гипериммунная реакция. ДМВС рассматривается как аналог цитокинового шторма у взрослых. В его патогенезе прослеживаются механизмы, присущие синдрому Кавасаки, синдрому активации макрофагов и синдрому высвобождения цитокинов.
Важнейшую роль в патогенезе играет активация Т-лимфоцитов, гиперпродукция провоспалительных цитокинов (ФНО-α, интерлейкинов 1, 2, 6, 8, 10, ГМ-КСФ), отложение иммунных комплексов в сосудистой стенке. Эти механизмы обусловливают развитие мультисистемного воспалительного ответа и объясняют большинство клинико-лабораторных признаков синдрома: лихорадку, гиперферритинемию, коагулопатию, повышение маркеров воспаления.
Патологоанатомическая картина ДМВС характеризуется развитием иммунного некротизирующего васкулита, гиперкоагуляционного синдрома с гемофагоцитозом, поражением ЦНС, ССС, ЖКТ, кожи и слизистых.
Симптомы
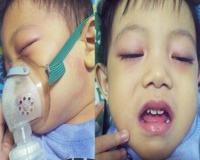
Развитию мультисистемного воспалительного синдрома у детей предшествует ОРВИ или подтвержденный COVID-19. Главным клиническим симптомом является фебрильная лихорадка (присутствует у 100% заболевших), которая не купируется в течение 1-2 недель или возобновляется после кажущегося выздоровления. Типичен абдоминальный болевой синдром, сопровождающийся диареей или рвотой. Об этом сообщают от 60 до 97% пациентов. Клиническая картина имитирует вирусный гастроэнтерит, а в некоторых случаях ‒ острый аппендицит.
Другими патогномоничными признаками служат полиморфная (макулезная, макулопапулезная) сыпь (50-76%). У 30 до 50% детей с мультисистемным воспалительным синдромом отмечаются признаки угнетения ЦНС: вялость, цефалгия, судороги, спутанное сознание. Могут возникать загрудинные боли, артериальная гипотензия, вазодилататорный шок. Респираторные нарушения – одышка, тахипноэ – наблюдаются у 20-65% детей.
Часто развивается двусторонний конъюнктивит, склерит, хейлит, лимфаденопатия. Менее распространенными проявлениями выступают отечность кистей и стоп, боль в горле.
Осложнения
Почти у половины больных с мультисистемным воспалительным синдромом развивается дыхательная недостаточность, в т.ч. респираторный дистресс-синдром, требующие кислородной поддержки. Тревожным признаком служит нарастание цианоза, одышки, втяжение межреберных промежутков. Кардиоваскулярные осложнения включают коронарит, перикардит, миокардит, вальвулит. В отдельных случаях МВС сопровождается аритмией, СН, острым коронарным синдромом. Опасным отдаленным осложнением служат аневризмы коронарных артерий.
Поражение ЦНС может отягощаться цереброваскулитом, инсультом. Иногда выявляются выпоты в серозных полостях: перикардиты, плевриты, асциты. Имеются сообщения о развитии острой почечной и печеночной недостаточности. При неконтролируемом развитии событий гибель детей происходит по причине сепсиса, шока, полиорганной недостаточности.
Диагностика
Диагностика ДМВС складывается из клинических критериев, дополненных данными лабораторных и инструментальных методов. Обследование проводится стационарно с привлечением детских неврологов, кардиологов, пульмонологов, реаниматологов. На наличие мультисистемного воспалительного синдрома указывает:
Для дальнейшей оценки функции органов проводятся:
Дифференциальная диагностика
Детский МВС по своим клиническим проявлениям сходен с другими воспалительными и инфекционными процессами. В рамках лабораторно-инструментального обследования дифдиагностика проводится со следующими состояниями:
Лечение мультисистемного воспалительного синдрома
Терапия МВС проводится в отделении детском ОРИТ. Решение по тактике ведения таких пациентов принимается коллегиально с обязательным участием врача-ревматолога. Основные принципы терапии мультисистемного воспалительного синдрома изложены в «Методических рекомендациях по лечению COVID-19 у детей» от 03.07.2020 г. Они включают:
Прогноз и профилактика
Мультисистемный воспалительный синдром, ассоциированный с SARS-CoV-2, следует рассматривать как тяжелое проявление или осложнение COVID-19 у детей. Он требует проведения интенсивной терапии, может сопровождаться тяжелыми и смертельно опасными ближайшими и отдаленными последствиями. Летальность составляет 0,5-1%. Профилактике МВС способствует катамнестическое наблюдение детей, больных и контактных по COVID-19. Особенного внимания и более тщательного обследования заслуживают пациенты, входящие в группы риска. Вопрос о назначении профилактической антикоагулянтной терапии детям с COVID-19 остается дискутабельным.
Мультисистемный воспалительный синдром что это такое
Исходно мультисистемный воспалительный синдром после COVID-19 был описан у детей. В дальнейшем в литературе стали появляться первые описания подобных клинических проявлений у взрослых. Типичная клиническая картина, особенности течения, формальные диагностические критерии, лабораторные маркеры этого синдрома требуют уточнения, что является нетривиальной задачей, поскольку данная патология редка.
Патогенез данного синдрома продолжает изучаться. Обсуждаются такие механизмы, как эндотелиит, аутоиммуная агрессия и проч.
В журнале JAMA Network опубликован системный обзор 221 случая мультисистемного воспалительного синдрома после COVID-19 у взрослых. Информация об этих пациентах была почерпнута из литературных источников и базы Центра по контролю за заболеваниями (СDC), США.
У большинства пациентов отмечалось повышение уровня маркеров воспаления и гиперкоагуляции, в том числе повышение уровня Д-димера – у 91%, лимфопения – у 86%, повышение IL-6 – у 98%. Повышение уровня NT-proBNP отмечалось у 90% пациентов. Пациенты характеризовались тяжелым течением заболевания: у 51% развивался шок/гипотония с потребностью в вазоактивных препаратах, четверти пациентов проводилась ИВЛ, 7% умерло.
В целом, мультисистемный воспалительный синдром развивается, в среднем, через 4 недели от манифестации COVID-19, характеризуется экстрапульмональной полиорганной недостаточностью и тяжелым течением.
Подходы к лечению таких пациентов носят эмпирический характер и включают в себя гепарины, кортикостероиды, внутривенное введение иммуноглобулина и иных иммуномодуляторов (например, тоцилизумаба).
Patel P, DeCuir J, Abrams J, Campbell AP, Godfred-Cato S, Belay ED. Clinical Characteristics of Multisystem Inflammatory Syndrome in Adults: A Systematic Review. JAMA Netw Open. 2021;4(9):e2126456. doi:10.1001/jamanetworkopen.2021.26456
Тень СOVIDа: опасный синдром поражает четыре системы органов переболевших
Вылечившихся от коронавируса и перенесших его в легкой форме может ожидать новая проблема. У переболевших всё чаще выявляют мультисистемный воспалительный синдром — тяжелое осложнение при COVID-19, которое возникает через какое-то время после самой инфекции. Сперва считалось, что он характерен только для детей, однако ученые стали фиксировать схожие симптомы и у взрослых, а недавно эту патологию выделили в отдельное заболевание. Ученые из США опубликовали исследование, в котором показали, что у взрослых синдром поражает больше систем организма, чем было описано у детей: одновременно страдают почки, легкие, желудочно-кишечный тракт, сердечно-сосудистая система, другие органы и ткани. Как пояснили «Известиям» в ЦНИИ эпидемиологии Роспотребнадзора, причины развития заболевания по-прежнему неясны, а синдром пока остается редким как для детей, так и для взрослых.
Болезненный квартет
Мультисистемный воспалительный синдром, который, как считалась ранее, развивается после коронавирусной инфекции только у детей (MIS-C — Multisystem Inflammatory Syndrome in Children), поражает и взрослых. Как выяснили ученые из отделения сердечно-сосудистой медицины медицинского факультета Университета Вандербильта в Теннесси, у переболевших старше 18 лет недуг развивается тяжелее и поражает сразу четыре системы органов.
Информация о первых единичных случаях развития опасного постковидного недуга, схожего с болезнью Кавасаки, стала появляться в прошлом году, а весной ему дали и собственное название по аналогии с «детской версией»: MIS-A — Multisystem Inflammatory Syndrome in adult. Как указано на сайте американского регулятора CDC, «как и у детей, у взрослых, инфицированных вирусом, вызывающим COVID-19, симптомы MIS-A могут развиваться через несколько дней или недель после болезни. MIS-A — это состояние, при котором проблемы могут возникать в разных органах, таких как сердце, желудочно-кишечный тракт, кожа или мозг».
Подтвердили факт множественных повреждений в организме взрослых и специалисты из Теннесси на основе данных 7,2 тыс. пациентов с признаками коронавирусной инфекции. Из них 839 (11,7%) были госпитализированы с положительным результатом теста на SARS-CoV-2 в течение периода исследования. Из них 156 пациентов (18,6%) были отнесены к группе риска MIS-A, а 683 (81,4%) классифицированы как носители острой инфекции. В итоге всего 15 пациентов из группы риска соответствовали критериям мультисистемного воспалительного синдрома, остальные были исключены из анализа.
Выяснилось, что синдром поражал большее количество систем организма одновременно, чем было описано ранее. «Среднее количество задействованных систем органов было равно четырем. Чаще всего страдали желудочно-кишечный тракт, гематологическая и почечная системы», сказано в выводах статьи. Части пациентов потребовалась искусственная вентиляция легких. Специалисты заключают, что синдром пока фиксируется редко и необходимо его дальнейшее изучение для проработки схем лечения.
Другие проблемы
Первые сообщения о развитии мультивоспаления у взрослых стали появляться в сентябре прошлого года, рассказал «Известиям» заместитель директора по научной работе ЦНИИ эпидемиологии Роспотребнадзора, член-корресподент РАН Александр Горелов. По его словам, симптомокомплекс и у детей, и у взрослых фактически одинаков. Он проявляется в виде стойкой лихорадки более пяти дней, гипотензии (снижение артериального давления более чем на 20% от исходного), полиорганными нарушениями — патологиями сердечно-сосудистой системы, желудочно-кишечного тракта, почек, гематологическими, дерматологическими, неврологическими симптомами.
— Дети легче переносят коронавирус, поэтому такие грозные симптомы, которые проявляются при мультивоспалительном синдроме, сразу обратили на себя внимание, — отметил Александр Горелов. — У взрослых же была масса других проблем, и постковид достаточно ярко выражен. Поэтому на него обратили внимание чуть позже. У взрослых к этому синдрому может добавиться обострение хронических заболеваний, ведь сам по себе коронавирус может служить как причиной, так и триггером, пусковым механизмом для обострения заболеваний.
Поэтому сам синдром был описан и выделен в отдельную группу позже, однако его также можно отнести к постковидному синдрому, рассказали в ЦНИИ эпидемиологии Роспотребнадзора.
В поисках причин
Мультисистемный воспалительный синдром — достаточно редкое явление как у детей, так и у взрослых, подчеркнул в разговоре с «Известиями» директор Научно-клинического центра прецизионной и регенеративной медицины КФУ Альберт Ризванов. Однако причины его развития по-прежнему не установлены.
— Есть несколько гипотез на этот счет. Например, то, что антитела, которые вырабатываются против COVID-19, каким-то образом нарушают работу организма. Более того, при коронавирусе иммунитет испытывает огромный стресс. Организм борется с инфекцией, запуская различные иммунные ответы. Примером тому может быть цитокиновый шторм, когда не сам вирус убивает человека, а реакция иммунитета на него. СOVID вызывает проблемы со свертываемостью крови, что приводит к сердечно-сосудистым нарушениям. Мультивоспалительный синдром — еще один пример, — сказал эксперт.
Как пояснил Альберт Ризванов, немаловажную роль тут должна играть генетика, которой и обусловлены реакции иммунитета на патоген. Необходимо также помнить, что у пациентов, заразившихся новой коронавирусной инфекцией в любом возрасте, зачастую развиваются аутоимунные реакции, сообщила «Известиям» профессор, главный инфекционист ГК «Медси» Ирина Шестакова. Поэтому, даже если человек переболел легко, последствия перенесенной коронавирусной инфекции могут быть серьезными.
— Понятно, что есть прямое цитопатическое действие вируса, которое заключается в его способности проникать в клетки через рецептор ACE-2. И этот фермент есть практически на всех эпителиальных и эндотелиальных клетках организма. При этом патологии как легких, так и других тканей и органов вызваны не только прямым повреждающим действием вируса, но и аутоиммунной реакцией, — рассказала Ирина Шестакова.
Как писали «Известия» ранее, специалисты Роспотребнадзора установили, что чаще MIS-C возникает у детей с избыточным весом, которые не получали противовирусной терапии в дебюте заболевания.
Мультисистемный воспалительный синдром что это такое
Мультисистемный воспалительный синдром (МВС) как тяжелое осложнение, возникающее у детей на фоне перенесенной коронавирусной инфекции, — еще одна проблема, с которой столкнулись врачи в условиях пандемии COVID-19. МВС характеризуется клиническими признаками, схожими с симптомами болезни Кавасаки и синдромом токсического шока. Без своевременной адекватной терапии ухудшение состояния пациента резко нарастает, что может привести к тяжелым повреждениям органов и систем (прежде всего сердечно-сосудистой) и, как следствие, летальному исходу. Доказана корреляция между увеличением количества случаев подтвержденного COVID-19 и МВС. Учитывая наступление в Беларуси третьей волны коронавирусной инфекции, настороженность врачей педиатрического профиля в отношении данного осложнения у детей имеет первостепенное значение.
Как отличить МВС от других заболеваний? На какие маркеры в лабораторных и инструментальных исследованиях обратить внимание? Как действовать врачу-педиатру при подозрении на возможное осложнение? Почему лечение этого синдрома не может проходить в амбулаторных условиях, а требует нахождения пациента в отделении анестезиологии и реанимации стационара? Есть ли возможность профилактировать осложнение? Всю самую актуальную информацию корреспондент «Медвестника» узнала в беседе с заведующей кафедрой детских инфекционных болезней БГМУ, доктором мед. наук, профессором Оксаной Романовой.

Возможно, такое заболевание было и раньше. Но определение «педиатрический мультисистемный воспалительный синдром» (MIS-C) появилось после начала эпидемии COVID-19 и сегодня ассоциировано только с новой коронавирусной инфекцией. По сути, это аномальный иммунный ответ на вирус SARS-CoV-2.
О нем заговорили в марте прошлого года, когда в Восточной Англии были зафиксированы первые случаи MIS-C у детей. Тогда же врачи заметили общность клинических особенностей синдрома с болезнью Кавасаки (см. табл.), вирусным сепсисом, синдромом токсического шока. Что его отличало, так это более старший возраст детей, у которых диагностировался MIS-C, и лихорадка свыше трех дней.
Другие клинические признаки (сыпь, конъюнктивит, хейлит и др.) появляются, как правило, позже.
Месяц спустя, в апреле 2020-го, ученые и врачи из французского педиатрического госпиталя, где также одними из первых были зарегистрированы случаи MIS-C, выдвинули мысль, что в развитии синдрома принимает участие не только коронавирусная инфекция. Аденовирус, энтеровирус, инфекционный мононуклеоз также могут утяжелять течение MIS-C. Поэтому при подозрении на синдром важно обследовать пациента на все вирусные и бактериальные инфекции.
Мультисистемный воспалительный синдром развивается преимущественно в постинфекционном периоде или его можно расценивать как часть острого периода болезни?
В литературе MIS-C описывается больше все-таки как постинфекционное осложнение. И на опыте работы с такими пациентами мы тоже склоняемся к этому выводу.
Первый случай MIS-C в Беларуси был зарегистрирован в мае прошлого года. До сегодняшнего дня на базе Городской детской инфекционной клинической больницы Минска прошли лечение 48 детей. Только у одного из них было подозрение на синдром в сочетании с острой коронавирусной инфекцией, но впоследствии MIS-C не подтвердился.
Тем не менее в странах ЕС и США были случаи возникновения синдрома на фоне острой инфекции. Например, по данным исследования американских Центров по контролю и профилактике заболеваний (CDC) с участием 570 детей с MIS-C, проведенного методом статистического моделирования, у 30 % детей синдром сочетался с тяжелым острым COVID-19.
Вместе с тем у большинства детей с MIS-C без признаков острой инфекции при обследовании были обнаружены антитела к SARS-CoV-2 при наличии отрицательного ПЦР-теста на COVID-19. Это свидетельствует о перенесенном ранее заболевании бессимптомно или в легкой форме. Например, родители 67 % детей с MIS-C, пролеченных в детской инфекционной больнице, только при поступлении ребенка в стационар и после проведения анализов узнавали, что тот перенес коронавирусную инфекцию. Это, к слову о том, что тяжесть течения COVID-19 никак не влияет на риск развития мультисистемного воспалительного синдрома.
В течение какого времени после COVID-19 чаще всего развивается мультисистемный воспалительный синдром?
Через 2–3 недели после пика коронавирусной инфекции. Но в литературе уже появились описания случаев, когда MIS-C развился и через 5 недель, и даже через 16. Но мы можем опираться на те наблюдения, которые получили на собственном опыте: спустя 2–3 недели после пика заболеваемости COVID-19 отмечается подъем MIS-C.
Можно ли говорить о конкретных причинах развития MIS-C? Есть ли предпосылки для этого (индивидуальные особенности ребенка, наличие хронических заболеваний, вес, возраст и др.)?
К сожалению, этот вопрос пока не имеет однозначного ответа. Мультисистемный воспалительный синдром может с одинаковой вероятностью развиться как у детей с хроническими заболеваниями, так и без них… Возвращаясь к опыту детской инфекционной больницы, все дети, поступившие на лечение с MIS-C, не имели сопутствующей патологии. В единственном случае, закончившемся летально (декабрь 2020-го), у мальчика была обнаружена патология сердца, которая, если бы не COVID-19, возможно, никак не проявила бы себя в будущем. В международной статистике схожие данные: 70 % детей с MIS-C были ранее соматически здоровы.
Но если рассматривать наиболее распространенные сопутствующие заболевания из тех, что отмечались, то можно выделить ожирение (17 %) и астму (9 %). По данным CDC, на склонность к развитию MIS-C влияет раса. Так, афроамериканцы и латиноамериканцы болеют чаще, у остальных вероятность на порядок ниже. Большинство составляют мальчики (около 60 %) в возрасте 8–11 лет. Это то, о чем сегодня можно говорить с определенной долей уверенности.
Да, есть понимание, что MIS-C — гипериммунный ответ на вирус, схожий с болезнью Кавасаки, синдромом активации макрофагов и синдромом высвобождения цитокинов. На антитела к новой коронавирусной инфекции, которые в данном случае играют роль аутоантител и провоцируют аномальную реакцию. Сегодня уже доказано, что MIS-C отличается иммунологически и от болезни Кавасаки, и от непосредственно коронавирусной инфекции… Но почему он развивается, каковы конкретные причины — это вопрос будущего. Пандемия COVID-19 продолжается, а потому иммунологи еще скажут свое слово, и, я думаю, мы получим ответы на многие вопросы.
На какие клинические симптомы и диагностические маркеры нужно обращать внимание врачу-педиатру на амбулаторном приеме, чтобы не пропустить MIS-C? Какова тактика его действий при возникшем подозрении?
Критерии определения MIS-C четко перечислены в рекомендациях ВОЗ и CDC.
Если вкратце, то первостепенное значение имеют детский возраст, лихорадка более трех дней на фоне приема жаропонижающих (температура 38,5–39 °С), совпадение двух клинических признаков: острые желудочно-кишечные симптомы (рвота, диарея, боли в животе), сыпь, конъюнктивит, головная боль, воспаление слизистых и т. д.
Основные критерии настороженности в лабораторных и инструментальных исследованиях: маркеры перенесенной COVID-19 (наличие иммуноглобулинов IgG), повышенные маркеры воспаления, признаки коагулопатии, лимфоцитопения, изменения на ЭКГ.
Самое главное для врача-педиатра на амбулаторном приеме — не бояться направить пациента в стационар. Если есть хотя бы несколько перечисленных совпадений или даже одна лихорадка, лучше не рисковать. Не нужно назначать дополнительные анализы — это только затянет время.
По мере того как идет прогрессирование температуры, у детей с MIS-C начинает возникать потребность в кислороде (это также один из отличительных его признаков). А результаты исследований, проведенных в Швейцарии и Франции, указывают, что все дети, госпитализированные с MIS-C, имели поражения сердца, кардиогенный шок… То есть дети с МВС априори пациенты стационаров. В ЕС и США до 80 % из них проходят лечение в отделениях анестезиологии и реанимации. У нас в Беларуси — все 100 %.
При MIS-C критически важно определиться с диагнозом в течение суток и назначить адекватное лечение.
Это связано с возможными последствиями MIS-C вплоть до летального исхода?
Безусловно, чем раньше начато лечение, тем больше у ребенка шансов не получить никаких тяжелых последствий для здоровья.
Надо сказать, у МВС прогнозы, как правило, благоприятные. Да, в мире есть зарегистрированные случаи летальных исходов. Сначала, как только появились первые пациенты с MIS-C, они составляли 2,1 %. В настоящее время по данным CDC — 1,4 %, по европейским данным — 1,7 %. Недаром MIS-C классифицируется как осложнение, сопряженное с развитием жизнеугрожающих состояний. При отсутствии адекватной терапии MIS-C опасен развитием коронаритов, которые впоследствии ведут к инфарктам. Но надо понимать, что тяжесть последствий напрямую зависит от настороженности в отношении гипервоспалительного синдрома, правильной диагностики, адекватного и своевременного лечения.
После перенесенного MIS-C у 20 % детей может сохраняться снижение функции левого желудочка. Но затем постепенно функция восстанавливается. В Беларуси всем детям с MIS-C после выздоровления показано диспансерное наблюдение у детских кардиологов, проведение ЭКГ, УЗИ сердца.
В чем заключается терапия пациентов с МВС?
Подчеркну еще раз: прежде чем назначить терапию, нужно быть уверенным в диагнозе. MIS-C иногда достаточно сложно диагностировать из-за схожести с болезнью Кавасаки, токсическим шоком, бактериальным сепсисом (сепсис-шоком). Тактика лечения при этих состояниях отличается.
Поэтому и постановка диагноза MIS-C, и проводимое лечение требуют мультидисциплинарного подхода. Это всегда команда специалистов педиатрического профиля, в которую входят инфекционист, кардиолог, реаниматолог, ревматолог и, если есть, гематолог и иммунолог.
Что касается непосредственно терапии при MIS-C, она требует назначения больших доз иммуноглобулинов, вторая линия — метилпреднизолон.
Между прочим, благодаря нашим реаниматологам удалось разработать комбинированную терапию, которая показала высокую эффективность при лечении МВС: сочетание низких доз глюкокортикостероидов и высоких доз иммуноглобулинов. Эти препараты работают именно в комбинации, а не по отдельности. В недавнем обзоре французских ученых также была отмечена эффективность такого терапевтического подхода.
47 из 48 наших пациентов получали именно комбинированное лечение. Сегодня успешно лечат MIS-C у детей в Брестской областной детской больнице, в Могилеве, Гомеле.
Уместно ли говорить о профилактике МВС?
Если бы причины, по которым развивается MIS-C, были достоверно известны, тогда о профилактике говорить было бы проще. Сегодня универсальных рекомендаций нет. Это редкое осложнение развивается далеко не у всех. Вместе с тем все дети после перенесенной коронавирусной инфекции состоят на диспансерном учете, спустя месяц сдают ОАК, выполняют ЭКГ. В таких действиях есть определенный смысл. Но пока это не является гарантом того, что мы сможем предугадать и предупредить развитие MIS-C. Главной профилактикой остается настороженность врачей и родителей к любым проявлениям нездоровья у ребенка, своевременная госпитализация и адекватная терапия.