Муцинозная цистаденома яичника что это
Муцинозная цистаденома яичника что это
а) Терминология:
1. Сокращения:
• Доброкачественная или злокачественная муцинозная опухоль
2. Определение:
• Новообразование эпителия слизистой оболочки, которое может быть доброкачественным (муцинозная цистаденома), пограничным (низкий потенциал злокачественности) или злокачественным (муцинозная цистаденокарцинома)
1. Общая характеристика:
• Ключевые диагностические критерии:
о Многокамерное кистозное образование с низкоуровневыми эхосигналами
• Локализация:
о Двусторонняя в 5% доброкачественных и 20% злокачественных опухолей
• Размер:
о Различного размера, но зачастую крупные; могут полностью заполнять полость таза и распространяться в верхний отдел живота
о Некоторые из наиболее крупных зарегистрированных опухолей являются муцинозными цистаденомами:
— Только лишь массивный размер опухоли позволяет предположить муцинозную этиологию
2. УЗИ при муцинозной цистаденоме и раке яичника:
• В-режим:
о Обычно многокамерные с тонкими перегородками
о Сосочковые разрастания встречаются гораздо реже, чем при серозных опухолях
о Слизь формирует низкоуровневые эхосигналы в камерах:
— Обычно имеются множественные камеры различной эхогенности
— Эхогенность различается в зависимости от концентрации слизи
о Наличие солидных компонентов увеличивает риск злокачественности
о Псевдомиксома брюшины: является потенциальным путем распространения опухоли через брюшину и представляет из себя аморфную слизистую субстанцию, постепенно проникающую в брыжейку, кишечник и солидные органы:
— Более эхогенная по сравнению с простым асцитом
— Обладает эффектом сдавливания вместе с фестончатым очертанием солидных органов (особенно печени) и спаечным процессом задней стенки кишечника (фиброзные спайки встречаются чаще)
— Могут определяться слабо выраженные перегородки
• Цветовая допплерография:
о В солидных компонентах отмечается кровоток
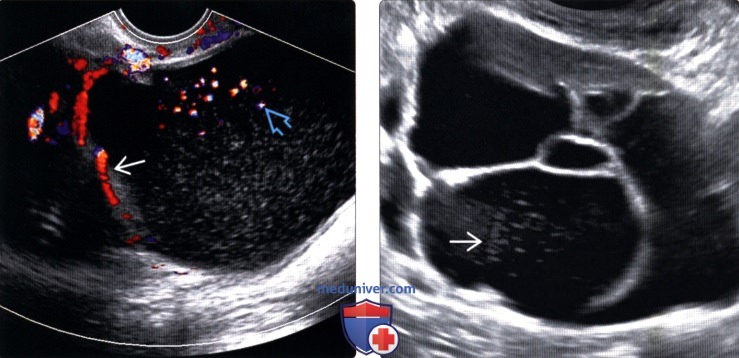
(Справа) На трансабдоминальной ультрасонографии в камерах муцинозной цистаденомы определяются различные низкоуровневые эхосигналы, представляющие собой различные концентрации слизи.
3. КТ при муцинозной цистаденоме и раке яичника:
• Различная плотность камер, в зависимости от концентрации слизи
• Метастазы в брюшине зачастую гиподенсивные:
о Дифференциация между кишечником, заполненным жидкостью, может представлять трудность
• Контрастирование солидных компонентов контрастным веществом
4. МРТ при муцинозной цистаденоме и раке яичника:
• Интенсивность сигнала зависит от концентрации слизи
• Камеры с высокой концентрацией слизи обладают более высокой интенсивностью сигнала на Т1-ВИ и более низким на Т2-ВИ:
о Формирует картину витражного стекла
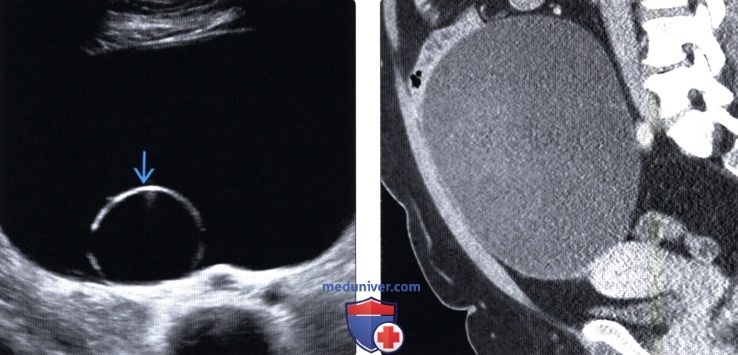
(Справа) КТ с контрастированием: определяется полное прорастание образования яичника, которое распространяется за пределы таза в средний отдел живота. Крупное образование яичника у женщины в пери- или постменопаузальном периоде является типичным проявлением муцинозной цистаденомы.
в) Дифференциальная диагностика муцинозной цистаденомы и рака яичника:
1. Эндометриома:
• Также содержит низкоуровневые эхосигналы
• МРТ полезна в диагностике: гиперинтенсивная кровь на Т1-ВИ с затенением на Т2
2. Серозная цистаденома/рак:
• Зачастую однокамерная
• Содержимое кист не эхогенное
• Характерны сосочковые разрастания
3. Герминативные опухоли:
• Могут обладать низкоуровневыми эхосигналами, схожими со слизью
• Обычно осложненные кальцификатами, жидкостными уровнями и др.
4. Геморрагическая киста:
• Меньше по размеру и однокамерная
• Разрешается самостоятельно на последующих сканированиях
5. Мукоцеле:
• Расширенный червеобразный отросток, заполненный слизистой субстанцией
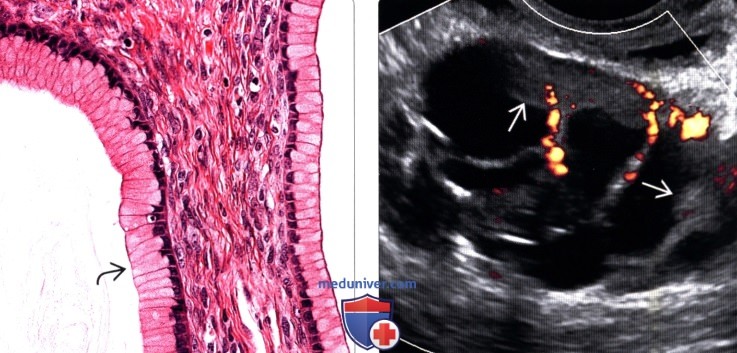
(Справа) Солидные сосудистые компоненты, обнаруженные на трансвагинальной ультрасонографии, являются признаками муцинозной цистаденомы.
1. Общие особенности:
• Этиология:
о Не до конца известна
о Первая теория «непрерывная овуляция»: повторная микротравма с клеточной регенерацией поверхностным эпителием:
— Увеличенный риск: бесплодие, раннее менархе, поздняя менопауза (большее количество овуляторных циклов)
— Уменьшенный риск: многоплодная беременность, позднее менархе, ранняя менопауза, использование оральных контрацептивов (меньшее количество овуляторных циклов)
• Генетика:
о Наследственность служит причиной рака яичника в 5-10% случаев (мутации генов-опухолевых супрессоров BRCA1 и BRCA2)
• Ассоциированные состояния:
о Изредка может быть гормонально активной, продуцируя эстрогены
• Новообразования яичника:
о Эпителиальные опухоли: 60-70% всех опухолей; 85-90% злокачественных образований
о Герминативные опухоли: 15-20% всех опухолей; 3-5% злокачественных образований
о Стромальные опухоли полового тяжа: 5-10% всех опухолей; 2-3% злокачественных образований
о Метастазы и лимфома: 5-10% всех опухолей; 5-10% злокачественных образований
• Злокачественные эпителиальные опухоли:
о Серозная цистаденокарцинома: в 40-50% случаев
о Эндометриодный рак: в 20-25% случаев
о Муцинозная цистаденокарцинома: в 5-10% случаев
о Светлоклеточный рак: в 5-10% случаев
о Опухоль Бреннера: в 1-2% случаев
о Недифференцированный рак: в 4-5% случаев
• Пути распространения:
о Наиболее частый путь-внутрибрюшинное распространение (псевдомиксома брюшины):
— Большой сальник, правая поддиафрагмальная область и дугласово пространство служат наиболее частыми местами распространения опухоли при оперативном вмешательстве
о Прямое прорастание в окружающие органы
о Лимфогенное распространение в парааортальные и тазовые лимфатические узлы
о Гематогенное распространение наименее частое:
— Печень и легкие являются самыми частыми местами метастазирования
2. Стадирование, степени и классификация муцинозной цистаденомы и рака яичника:
• Классификация рака яичника FIGO:
о I стадия: опухоль ограничена яичниками:
— IA: односторонняя, отсутствие злокачественного асцита
— IB: двустороння, отсутствие злокачественного асцита
— IC: опухоль ограничена одним или обеими яичниками с одним из следующих черт:
IC1: разрыв капсулы во время оперативного вмешательства
IC2: разрыв капсулы перед оперативным вмешательством или расположение опухоли на поверхности яич-ника/фаллопиевой трубы
IC3: наличие злокачественных клеток в асците или перитонеальном смыве
о II стадия: опухоль поражает один или оба яичника с прорастанием в полость таза:
— IIА: распространение в матку или фаллопиевы трубы, отсутствие злокачественного асцита
— IIB: распространение в другие ткани таза, отсутствие злокачественного асцита
о III стадия: метастазы в брюшине за пределами полости таза и/или метастатическое поражение забрюшинных лимфатических узлов:
— IIIА1: позитивные только забрюшинные лимфатические узлы
— IIIA2: микроскопические метастазы за пределами таза и/или позитивные забрюшинные лимфатические узлы
— IIIB: макроскопические забрюшинные метастазы размером 2 см или ± позитивные лимфатические узлы
о IV стадия: отдаленные метастазы (исключая метастазы в брюшине)
— IVA: плевральный выпоте позитивной цитологией
— IVB: метастазы в паренхиме печени и/или селезенки, или метастазы в органах вне брюшной полости (включая паховые лимфатические узлы и узлы вне живота)
3. Микроскопия:
• Яичниковое происхождение псевдомиксомы брюшины ставится под вопросом:
о В большинстве случаев принято считать, что источником опухоли служит червеобразный отросток или метастазы в яичниках
о В каждом отдельном случае червеобразный отросток необходимо тщательно исследовать со специальной окраской ткани
д) Клинические особенности:
1. Проявления муцинозной цистаденомы и рака яичника:
• Наиболее частые признаки/симптомы:
о Случайное образование, обнаруженное на исследовании
о Тазовый дискомфорт/боль при крупных опухолях:
— Массивные опухоли могут стать причиной набора веса и увеличения живота
о Симптомы метастатической болезни
• СА-125 не полезна в отношении муцинозных опухолей: ложно-негативный в 30% случаев
2. Демография:
• Возраст:
о Муцинозная цистаденома в третьей-пятой декаде
о Муцинозная цистаденокарцинома в пери- и постменопаузальной возрастной группе
3. Эпидемиология:
о Муцинозные опухоли являются вторыми по частоте эпителиальными новообразованиями (серозные на первом месте)
о Злокачественные: в 10% случаев; пограничные: (низкий потенциал злокачественности) в 10% случаев; доброкачественные в 80% случаев
о Двустороння в 5% доброкачественных опухолей, 10% пограничных опухолей и 20% злокачественных опухолей
4. Течение и прогноз:
• Пятилетняя выживаемость для опухолей с низким потенциалом злокачественности составляет 95%:
о При наличии метастазов прогноз схож с теми, для которых характерна явно злокачественная гистологическая картина
• Пятилетняя выживаемость для злокачественных эпителиальных опухолей:
о I стадия: 90%
о II стадия: 70%
о III стадия: 39%
о IV стадия: 17%
5. Лечение муцинозной цистаденомы и рака яичника:
• Первичным методом лечения является хирургический:
о Полная этапная лапаротомия и частичное удаление опухоли (уменьшение опухолевого объема)
— Этапная лапаротомия включает в себя гистерэктомию с двусторонней сальпинго-оофорэктомией, биопсией тазовых и парааортальных лимфатических узлов, оментэктомию, биопсию брюшины смывных вод
— Более консервативное хирургическое лечение может быть выполнено у женщин с I стадией заболевания репродуктивного возраста
— Мероприятия, позволяющие избежать интраоперационный разрыв:
Может увеличить вероятность рецидива о Желевидная консистенция псевдомиксомы брюшины и ее постепенный рост делают полную резекцию затруднительной:
— Рецидив возникает часто и поэтому требуются множественные лапаротомии
о Химиотерапия после хирургического лечения, направленного на уменьшение объема опухоли о Неоадъювантная химиотерапия перед хирургическим вмешательством, направленным на уменьшение объема опухоли у пациентов с нерезектабельной опухолью:
— Включает в себя объемную опухоль в труднодоступных областях (ворота печени, сальниковая сумка, корень брыжейки), обширную инвазию окружающих органов или боковой стенки живота или IV стадия заболевания
е) Диагностическая памятка. Советы по интерпретации изображений:
• Муцинозные опухоли реже оказываются злокачественными, чем серозные
ж) Список использованной литературы:
1. Sayasneh A et al: The characteristic ultrasound features of specific types of ovarian pathology (Review). Int J Oncol. 46(2):445-58, 2015
2. Ledermann JA et al: Gynecologic Cancer InterGroup (GCIG) consensus review for mucinous ovarian carcinoma. Int J Gynecol Cancer. 24(9 Suppl 3):S14-9, 2014
3. Alcazar J Let al: Clinical and ultrasound features of type I and type II epithelial ovarian cancer. Int J Gynecol Cancer. 23(4):680-4, 2013
4. Lalwani N et al: Histologic, molecular, and cytogenetic features of ovarian cancers: implications for diagnosis and treatment. Radiographics. 31(3):625-46, 2011
Редактор: Искандер Милевски. Дата публикации: 5.12.2019
Кисты и кистомы яичника: цистаденома, тератома, дермоидная киста, фиброма
КИСТА яичника (от греч. kystis — пузырь) — это образование в виде полости с различным содержимым, растущее за счет растяжения стенок.
Киста яичника — это собирательное понятие, куда входят цистаденома, дермоидная киста (тератома), фиброма яичника и фунциональные кисты яичника.
КИСТОМА — это образование, растущее за счет пролиферации (размножения и роста) клеток капсулы. Кистома яичника является истинной опухолью.
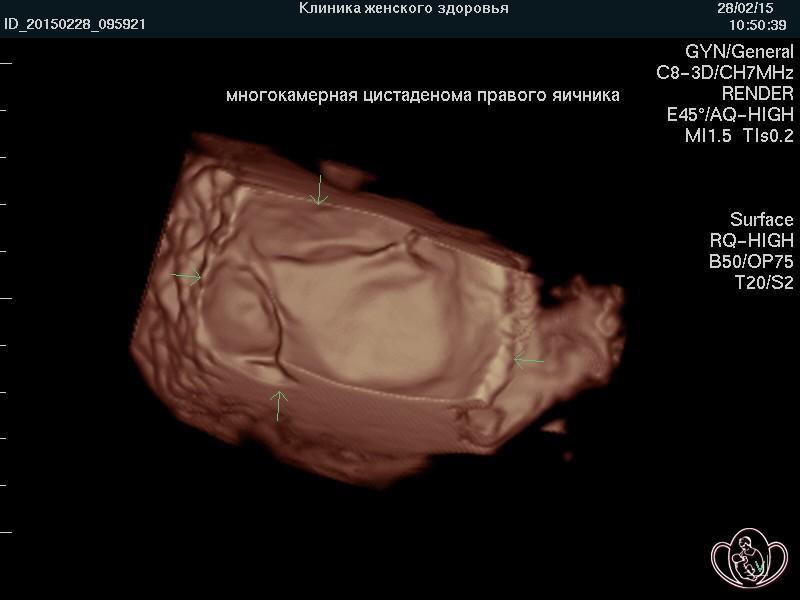
Кистома яичника — это общий термин, куда входят папиллярная цистаденома, муцинозная цистаденома, серозная цистаденома и другие опухоли яичников разной степени злокачественности.
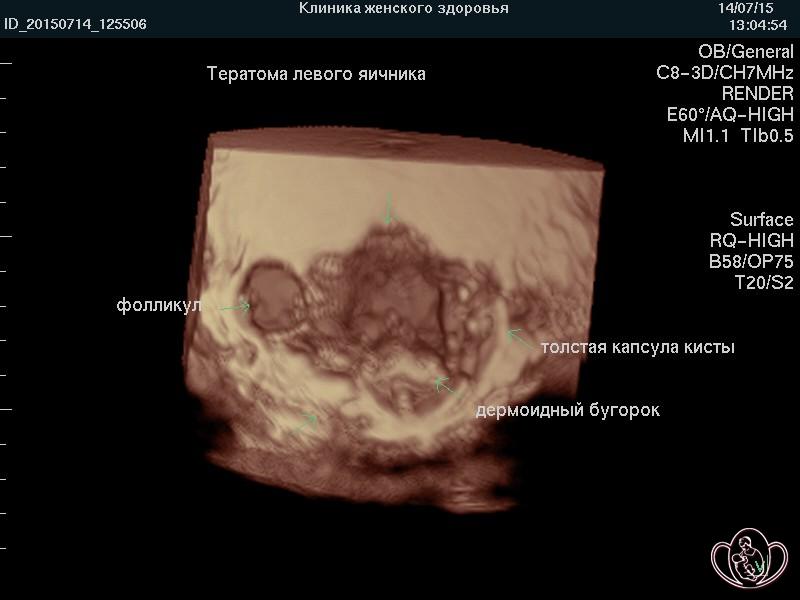
| 3D-фото дермоидной кисты (фото тератомы яичника). Фото кисты и кистомы яичника, выполненные нами, Вы можете встретить на многих российских и зарубежных сайтах и в учебных пособиях | 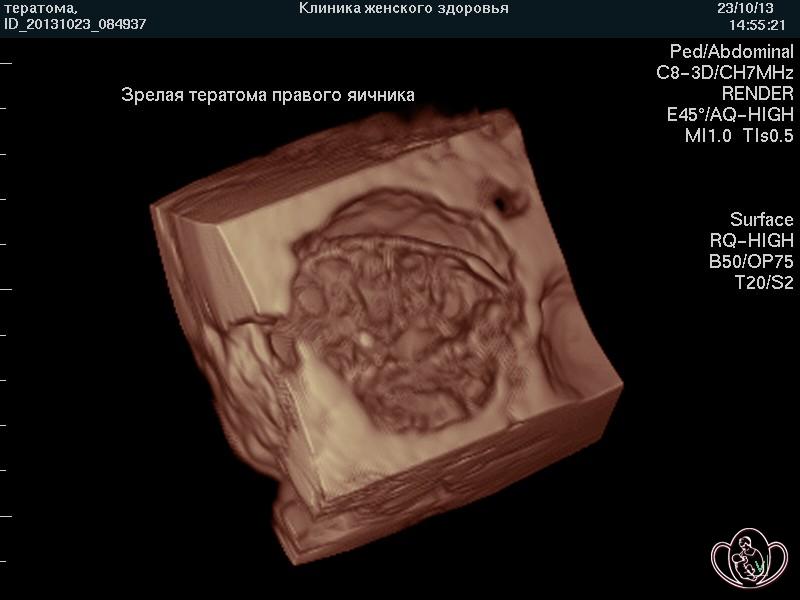 |
| 3D-фото цистаденомы яичника. Ровная стенка свидетельствует о доброкачественном характере цистаденомы | 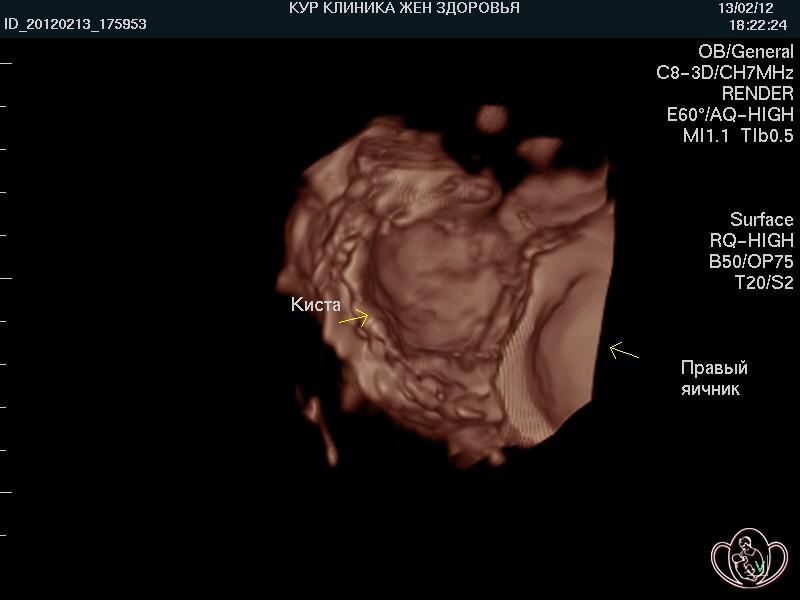 |
















 Мы работаем без выходных и праздничных дней:
Мы работаем без выходных и праздничных дней: Стоимость первичного приема гинеколога — 2300 рублей.
Стоимость первичного приема гинеколога — 2300 рублей. Курортная клиника женского здоровья содействует в размещении и проживании женщин, женщин с детьми и семейных пар на время обследования и лечения.
Курортная клиника женского здоровья содействует в размещении и проживании женщин, женщин с детьми и семейных пар на время обследования и лечения.
























