На что похожа боль после кс
Осложнения после родов
После родов женщине часто кажется, что все волнения и тревоги позади. Но, увы, иногда первые, самые счастливые дни или недели совместной жизни матери и младенца могут быть омрачены разнообразными осложнениями. В каких же случаях послеродовые изменения являются нормальными, а когда стоит обратиться к врачу?
Какие осложнения могут возникнуть после родов
К врачу-гинекологу нужно обратиться в следующих случаях:
Записаться на прием
Увеличение количества выделений
Если количество выделений резко увеличилось, появились обильные кровяные выделения после того, как их количество уже стало уменьшаться, либо необильные кровянистые выделения долго не прекращаются, появились большие сгустки крови. Обращаться при появлении кровотечения нужно к врачу акушеру-гинекологу, желательно в тот роддом, где принимали роды. Если кровотечение очень обильное (требуется несколько прокладок в течение часа), не нужно идти в стационар самой, необходимо вызвать «скорую помощь».
Задержка части плаценты в полости матки
Самой частой причиной поздних послеродовых кровотечений (то есть тех, которые возникли позже, чем через 2 часа после родов) является задержка части плаценты в полости матки. Диагноз в этом случае подтверждается при ультразвуковом исследовании. Для удаления остатков плаценты проводится выскабливание стенок матки под общей внутривенной анестезией с обязательной последующей антибактериальной терапией для профилактики инфекционных осложнений.
Записаться на прием
Изменения в системе свертывания крови
В редких случаях, причинами кровотечения могут быть изменения в системе свертывания крови наследственного или приобретенного характера, заболевания крови. В этих случаях требуется сложная медикаментозная терапия.
Записаться на прием
Нарушение сокращения мышц матки
Возможно развитие кровотечений, связанных с нарушением сокращения мышц матки. Это так называемое гипотоническое кровотечение. В последовом периоде гипотоническое состояние матки может вызываться ее перерастяжением всвязи с многоводней, многоплодием, крупным плодом, недоразвитием матки. Понижение сократительной способности матки вызывают и изменения в самой ее стенке (миомы, последствия воспалительных процессов, частые аборты). Эти кровотечения чаще всего возникают в первые часы после родов и требуют активного лечения медикаментозными средствами, а в тяжелых случаях и оперативного вмешательства.
Резкое неожиданное прекращение кровянистых выделений также должно насторожить женщину и требует срочного обращения к врачу. В этом случае может нарушаться отток крови из матки, то есть лохии скапливаются в полости и развивается так называемая лохиометра. Кровяные сгустки являются хорошей питательной средой для бактерий, поэтому если лохиометру вовремя не лечить, в полость матки проникают бактерии и развивается эндометрит – воспаление слизистой оболочки матки. После операции кесарева сечения лохиометра возникает чаще, чем после родов через естественные родовые пути. Лечение заключается в назначении средств, сокращающих матку, с одновременным применением спазмолитиков для расслабления шейки матки и восстановления оттока лохий. В некоторых случаях приходится прибегать к вакуумаспирации содержимого матки под общим внутривенным обезболиванием и обязательной последующей антибактериальной терапией.
Записаться на прием
Воспалительный процесс во влагалище или в матке
Записаться на прием
Кандидоз влагалища (молочница)
Появление творожистых выделений, зуда, жжения в области половых органов, покраснения свидетельствует о развитии кандидоза влагалища (молочницы). Риск этого осложнения повышается при приеме антибиотиков. Диагностика основывается на обнаружении в мазке на флору большого количества дрожжеподобных грибов. Для лечения применяют местные препараты в виде вагинальных свечей или таблеток.
Записаться на прием
Послеродовой эндометрит
Гноевидные выделения, боли внизу живота, повышение температуры тела. Эти симптомы могут указывать на развитие серьезного осложнения – послеродового эндометрита (воспаления внутренней слизистой оболочки матки). Чаще всего эндометрит встречается у пациенток после кесарева сечения, ручного обследования послеродовой матки, ручного отделения плаценты и выделения последа (если самостоятельное отделение последа затруднено в связи с нарушением сократительной функции матки), при длительном безводном промежутке (больше 12 часов от моента излития околоплодных вод до рождения малыша), у женщин, поступивших на роды с воспалительными заболеваниями половых путей (например, на фоне инфекций, передаваемых половым путем), у пациенток с большим количеством абортов в прошлом. Классическая форма эндометрита возникает на 1-5 сутки. Температура тела повышается до 38-39 градусов, сердцебиение учащается до 80-100 ударов в минуту. Отмечают угнетение общего состояния, озноб, сухость и гиперемию кожных покровов, болезненность тела матки, гнойные с запахом выделения. Стертая форма возникает на 5-7 сутки, развивается вяло. Температура не превышает 38 градусов, нет озноба. Эндометрит после кесаревасечения всегда протекает в тяжелой форме.
В постановке диагноза врачу помогает ультразвуковое исследование матки и общий анализ крови, в котором выявляются признаки воспаления. Лечение эндометрита необходимо начинать как можно раньше. Проводят его в стационаре. Назначают постельный режим, при остром эндометрите холод на низ живота. Послеродовый эндомерит обязательно лечится антибиотиками, вместе с ними применяют средства, сокращающие матку. В настоящее время во многих клиниках и роддомах проводится промывание полости матки охлажденными растворами антисептиков. В тяжелых случаях обязательно проводится внутривенное вливание солевых растворов для улучшения кровообращения, снятия симптомов интоксикации.
При несвоевременном лечении очень велика опасность распространения воспалительного процесса на всю матку, малый таз, развитием сепсиса (появление в крови инфекционных агентов), вплоть до гибели пациентки.
Записаться на прием
Лактостаз и мастит
В послеродовом периоде возможно появление болей в молочных железах, чувство распирания, повышение температуры тела. При появлении этих симптомов обязательно нужно обратиться к врачу – акушеру-гинекологу в женской консультации или к хирургу.
Возможные причины появления болей в молочных железах и сопутствующего им повышения температуры это лактостаз и мастит.
Лактостаз (застой молока в железе), обусловлен закупоркой выводящих протоков. Чаще всего подобное состояние развивается при неправильном прикладывании малыша к груди, нарушении режима кормлений. Лактостазом чаще страдают первородящие женщины. При застое молока молочная железа увеличивается в объеме, определяются ее плотные увеличенные дольки. Температура тела может повышаться до 38–40 градусов. Отсутствуют покраснение кожи и отечность ткани железы, которые обычно появляются при воспалении. После сцеживания молочной железы при лактостазе боли исчезают, определяются небольшого размера безболезненные дольки с четкими контурами, температура тела снижается. Если лактостаз не устранен в течение 3–4 дней, возникает мастит (воспаление молочной железы), так как при застое молока количество микробных клеток в молочных протоках резко увеличивается, молоко является хорошей питательной средой для различных бактерий, что способствует быстрому прогрессированию воспаления. При развитии мастита температура тела постоянно остается высокой, сопровождается ознобом. Появляются симптомы интоксикации (общая слабость, разбитость, головная боль). Пациентку беспокоит сначала чувство тяжести, а затем боль в молочной железе, что сопровождается застоем молока. Молочная железа увеличивается в объеме, на коже отмечаются участки покраснения. Сцеживание молока болезненное и не приносит облегчения, после сцеживания остаются плотный болезненный участки, сохраняется высокая температура тела. В тяжелых случаях в молоке могут определяться примеси гноя.
Для устранения лактостаза применяют сцеживание, местные противовоспалительные мази, физиотерапевтическое лечение. Мастит лечится при помощи антибиотиков. В некоторых случаях требуется подавление лактации и хирургическое лечение.
Записаться на прием
Послеродовой пиелонефрит
Повышение температуры тела, боли в спине или боку, болезненное мочеиспускание. Эти симптомы могут свидетельствовать о развитии послеродового пиелонефрита, то есть воспаления почек. Критическими периодами для развития послеродового пиелонефрита врачи считают 4-6 и 12-14 сутки послеродового периода. Развитие заболевания связано с попаданием инфекции в мочевыводящие пути из половых путей. Чаще всего заболевание развивается у родильниц, в моче которых во время беременности обнаруживали небольшое количество бактерий. В постановке диагноза врачу помогают ультразвуковое исследование почек и мочевого пузыря и анализ мочи.
Лечение пиелонефрита обязательно проводится антибиотиками.
Записаться на прием
Венозный тромбоз
Боли в ногах, отечность, появление покраснения на ногах по ходу вены, усиление болей при ходьбе – являются симптомами серьезной патологии – венозного тромбоза (образования сгустков крови в венах) и требуют срочного обращения к врачу хирургу или флебологу. Самыми опасными периодами для возникновения тромбозов считают 5-6 сутки после родов или операции кесарева сечения, реже тромбозы возникают через 2-3 недели после родов. Причинами тромбозов являются изменения в свертывающей системе крови, возникающие во время беременности и после родов. Физиологически, в послеродовом периоде происходит активация свертывающей системы. Поскольку организм старается прекратить кровотечение. В то же время тонус сосудов малого таза и нижних конечностей снижен, вены еще не успели приспособиться к работе в новых условиях. Эти условия и запускают механизмы образования тромбов. Немаловажную роль в развитии послеродовых венозных тромбозов играет и гормональный фон, резко меняющийся после окончания беременности.
Особенно велик риск развития венозных тромбозов у женщин с различными патологиями системы свертывания крови, которые выявляются еще до беременности или во время вынашивания малыша. Высока вероятность тромбоэмболических осложнений и при наличии заболеваний сердечно-сосудистой системы, избыточной массы тела. Повышается риск тромбоза и у женщин в возрастной группе после 40 лет, при наличии варикозной болезни нижних конечностей. Увеличивается риск тромбообразования у женщин, перенесших операцию кесарева сечения. В постановке диагноза врачу помогает ультразвуковое исследование вен, с допплерографией, то есть оценкой кровотока в сосудах. Для лечения венозных тромбозов применяют медикаментозные средства, ношение компрессионного трикотажа.
Записаться на прием
Неприятные ощущения в области послеоперационных швов
Могут беспокоить неприятные ощущения в области послеоперационных швов после кесарева сечения или в области швов на промежности. В норме после ушивания разрывов влагалища могут быть небольшие болевые ощущения 1-2 дня, но они быстро проходят. Боли в области послеоперационной раны после кесарева сечения могут беспокоить в течение 2 недель, постепенно уменьшаясь. Ощущение тяжести, распирания, боли в области послеоперационной раны может говорить о накоплении гематомы (крови) в области швов. Обычно это бывает в первые трое суток после родов и требует хирургического лечения – удаления скопившейся крови. Боль, жжение, кровоточивость швов, появление выделений с неприятным запахом, отечности в области наложенных швов, повышение температуры тела свидетельствует о присоединении инфекции и нагноении швов. В этих случаях также следует обратиться к врачу для обработки раны и решения вопроса о дальнейшем методе лечения.
Записаться на прием
Недержание мочи, кала, выпадение матки
Записаться на прием
Геморрой
В любом случае, при возникновении каких-либо симптомов, причиняющих беспокойство, желательно обратиться к врачу, ведь любое осложнение лучше предупредить или лечить в самой начальной стадии.
Что делать женщине после родов при проблемах промежности и прямой кишки: рубцы, геморрой, разрывы промежности, ректовагинальные свищи
Адрес: г. Ростов-на-Дону, ул. Варфоломеева, 92 А
профессор д.м н. А. Г. Хитарьян

Какие же патологии беременности и родов могут вызывать обсуждаемые нами заболевания?
Появление и обострение геморроя — частый спутник беременности, который может вызывать серьезное беспокойство и в послеродовом периоде. Причин достаточно — неправильное питание, нарушение работы кишечника, запоры, повышение внутрибрюшного давления у беременной женщины, давление увеличенной матки на главную вену брюшной полости (нижнюю полую вену), изменение структуры соединительной ткани у беременной женщины.
Также заболеваниям промежности и прямой кишки могут способствовать осложненные роды — затяжные или чрезмерно быстрые, разрывы промежности, длительный безводный промежуток, крупный плод, слишком молодой возраст, физиологически узкий таз, различная сопутствующая патология, особенно эндокринная.
У большей части женщин травмы и разрывы промежности корректируются акушер-гинекологом прямо во время родов, но все-таки многие нуждаются в помощи проктолога или специалиста по проблемам тазового дна.
Такие проблемы, связанные с послеродовой травмой, могут быть совсем незначительными и не требовать вмешательств, например опущение органов тазового дна 1-2 степени (тазовый пролапс), грубые рубцы в области разрыва, геморрой 1-2 степени. Но стоит проконсультироваться со специалистом, который сможет порекомендовать совершенно щадящие процедуры — иссечение грубого рубца с гигиенической и косметической целью. Часто эта маленькая операция позволяет устранить дискомфорт в области промежности.
При незапущенном геморрое можно использовать латексные кольца или ультразвуковое склерозирование геморроидальных узлов. Для уменьшения малых форм опущения тазовых органов и укрепления мышц промежности стоит порекомендовать специальную гимнастику, процедуру Биофид бэк (biofidbak) или так называемую тибиальную тазовую электростимуляцию, которая, кстати, не только уменьшает проявления тазового пролапса, но и улучшает функцию удержания мочи, часто встречающуюся в раннем послеродовом периоде.
При более серьезных проблемах: запущенные стадии геморроя, тазовые пролапсы 3-4 степени, лигатурные воспаления и свищи (плохая приживаемость шовного материала) и, конечно же, самое серьезное заболевание в этой области — ректовагинальный свищ (патологическое сообщение между прямой кишкой и влагалищем), — требуется обратиться к специалисту по проблемам тазового дна незамедлительно.
Клинические проявления этих заболеваний
Для геморроя в данной стадии будут характерны выпадение геморроидальных узлов, боли и зуд в прямой кишке, прямокишечные кровотечения после стула, пачкание белья.
Женщины с серьезными проблемами тазовых органов могут обнаружить опущение шейки матки на уровне или ниже входа во влагалище, необходимость ручного пособия через влагалище при стуле, боли в промежности, зуд во влагалище, недержание мочи при натуживании, появление патологических выделений из влагалища.
Современная проктология располагает большим арсеналом высокотехнологичных методов, которые могут помочь женщинам в такой ситуации. Для послеродового геморроя 3-4 степени хорошо подходит малоинвазивная процедура дезартеризацией геморроидального узла с мукопексией. После этой процедуры на 1-2 дня рекомендована госпитализация, но для жительниц Ростова возможен режим амбулаторного лечения.
При послеродовой тазовой травме (особенно после нескольких родов) при клинике серьезного опущения тазовых органов коррекция выполняется через разрез влагалища и прямую кишку. Мы предпочитаем вариант комбинированной пластики, которая наиболее подходит молодым женщинам, ведущим половую жизнь. При этом варианте операции восстанавливается нормальная анатомия органов малого таза с одномоментной коррекцией функции дефекации и мочеиспускания. Последнее вмешательство требует 4-5-дневной госпитализации в стационар, а также общее обезболивание. Однако процесс реабилитации достаточно быстрый, например бассейн можно посещать уже через неделю, вождение автомобиля возможно через 2 недели, однако от половой жизни придется воздержаться около 2 месяцев. Снятия швов и перевязок не требуется, но рекомендуется спринцевание влагалища 4-5 раз в сутки и использование антибактериальных и противовоспалительных свеч. При всей кажущейся простоте операция относится к высокотехнологичным и требует высокого профессионализма.
Наиболее сложной задачей является хирургическое лечение ректовагинальных свищей. Дело в том, что результаты лечения в медицинской литературе сильно разняться. Имеются диаметрально противоположные мнения. Так, одни эксперты в хирургическом лечении данной патологии рекомендуют для достижения положительного эффекта наложение противоестественного заднего прохода, другие сообщают о хороших результатах при проведении простых операций, при этом предложено около 100 методов при ректовагинальных свищах.
Революционным стало использование лоскутной проктопластики в данном виде лечения. В первую очередь эта методика позволила получать отличные результаты при лечении так называемых транссфинктерных — самых сложных свищах, при которых может серьезно пострадать функция удержания кала. Основой для успешного выполнения таких операций стало использование микрохирургической техники (под большим увеличением) и ультразвукового «гармоничного ультразвукового скальпеля» для выкраивания полноценного хорошо кровоснабжаемого слизисто-мышечного лоскута из стенки прямой кишки. Эта методика позволила получить хорошие результаты не только при ректовагинальных, но и при транссфинктерных свищах других локализаций.
Охрана здоровья женщин репродуктивного возраста, особенно в послеродовом периоде, является одной из приоритетных задач здравоохранения и уровень современных технологий позволяет им стать выполнимыми, надежными и безопасными.
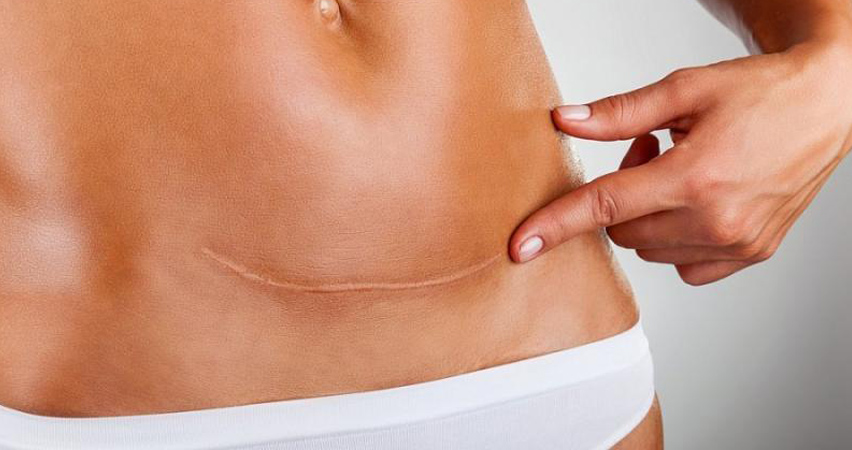
Восстановление после кесарево сечения
Во время кесарева сечения ваш акушер делает разрез в нижней части живота (чуть выше линии бикини) и стенке матки, чтобы ребёнок появился на свет. Кесарево сечение – одна из наиболее распространённых операций. Большинство женщин отправляются домой через 2–4 дня в больнице, и им требуется около шести недель, чтобы вернуться в нормальное состояние.
Как долго продолжается боль после кесарева сечения?
Боль после кесарева сечения неизбежна, ведь вы перенесли не только роды, но и сделали серьезную хирургическую процедуру, поэтому послеоперационное восстановление потребует прежде всего терпения. После кесарева сечения вам нужно будет принимать обезболивающее в течение примерно 7-10 дней, а может и дольше. В течение нескольких недель после родов вы можете чувствовать болезненность, останутся синяки вокруг шрама, которые обычно проходят примерно через 6 недель. В некоторых случаях кесарево сечение может вызвать повреждение нервов, которое может нарушить некоторые двигательные функции и вызвать боль возле сечения, в зависимости от того, какие нервы были повреждены. Этот тип боли обычно описывается как гиперчувствительность, ощущение жжения или ощущение поражения электрическим током. Это также может сопровождаться онемением вокруг шрама, и нередко может длиться несколько лет. Однако повреждение нервов после кесарева сечения редко бывает постоянным, и боль может утихнуть в течение 6–12 недель.
Как узнать, заживает ли шрам от кесарева сечения?
Рана после кесарева сечения должна зажить в течение 6 недель после родов. На этом этапе из раны ничего не должно просачиваться, останется шрам длиной примерно 15 см. В течение 6 недель рубец должен начать бледнеть от красного до розового, и, в зависимости от того, как заживает ваше тело, он может казаться плоским или немного выпуклым. Также должна уменьшиться болезненность.
Вот некоторые признаки и симптомы, на которые следует обратить внимание. Эти симптомы будут указывать на то, что ваш шрам не заживает. Через 6 недель после кесарева сечения ничего из этого не должно быть:
Если вы по-прежнему ощущаете болезненность в области шрама более чем через 6 недель после родов, вам следует обратиться за советом и консультацией к своему врачу.
Многие мамы настроены на вагинальные роды по многим причинам; в конце концов, женское тело специально так устроено, чтобы родить ребенка естественным путём. Тем не менее, кесарево сечение по статистике составляет 1 из 4 всех родов, поэтому есть вероятность, что вы можете пойти по этому пути.
Если у вас плановая операция или вы знаете, что подвержены высокому риску экстренного кесарева сечения, обязательно обсудите со своим врачом все риски и варианты, которые у вас могут или не могут быть, чтобы чувствовать себя готовым к любому исходу!
Можно ли поднимать ребенка после кесарева сечения?
Брать ребёнка на руки после такой операции можно, но вы должны расслабиться, и если вы чувствуете боль или дискомфорт, вам следует немедленно уложить ребенка обратно. В первые несколько недель после родов вам следует избегать подъема чего-либо тяжелее вашего ребенка, так как это приведет к ненужной нагрузке на ослабленные мышцы живота.
Боли после эпидуральной анестезии
Поделиться:
Женщины, перенесшие эпидуральную анестезию в родах, часто связывают появление болей в спине именно с проведенной манипуляцией. Но на самом деле этот метод обезболивания крайне редко является причиной боли в спине.
Что такое эпидуральная анестезия
Эпидуральная анестезия используется в родах — как во время естественных, так и при кесаревом сечении, — а также во время операций на органах мочевой системы и нижних конечностях.
Врач-анестезиолог делает укол и вводит обезболивающее вещество (анестетик) в пространство между позвоночником и оболочкой спинного мозга, после чего вы перестанете чувствовать боль ниже места укола, а также при этом вы временно (на период действия анестетика) не сможете шевелить ногами и ощущать прикосновения от нижних ребер до кончиков пальцев на ногах.
Такое обезболивание переносится значительно легче, чем общий наркоз, — «эпидуралка» меньше влияет на общее самочувствие и работу внутренних органов, а восстановление после процедуры происходит быстрее. И тем не менее многие пациенты незаслуженно считают эту манипуляцию причиной длительных болей в спине.
Боли в спине, на которые жалуются пациенты после проведения эпидуральной анестезии, можно условно разделить на две группы: боли, непосредственно связанные с проведением манипуляции, и боли по другим причинам.
Боли, связанные с проведением манипуляции
В подавляющем большинстве случаев боль после эпидуральной анестезии проходит самостоятельно в течение нескольких часов или дней.Это могут быть:
Очень редко возникают боли, вызванные осложнениями при проведении эпидуральной анестезии (менее чем в 1 % случаев от всех проводимых процедур). Их причиной может быть травма сосудов или проникновение инфекции в место укола. Боль в месте укола возникает не сразу, а спустя несколько часов, может иметь различный характер и клинические проявления (может возникать слабость и потеря чувствительности в ногах, недержание мочи, повышение температуры тела и другие симптомы). В этом случае необходимо срочно обратиться к врачу, возможна серьезная опасность для здоровья.
Боли, вызванные другими причинами
Чаще всего причиной длительных болей в спине, на которые жалуются пациенты после эпидуральной анестезии, выступает обострение имеющихся проблем со спиной. Например:
Исследования показали, что эпидуральная анестезия крайне редко (суммарно менее 0,05 %) является причиной длительных болей в спине. Однако есть так называемая группа риска: пациенты с лишним весом, а также имеющие межпозвоночные грыжи. У них боли появляются несколько чаще, чем в среднем по населению.
Бывает и так, что боли в спине носят психологический характер. Сам факт «укола в спину» может приводить к болевым ощущениям в спине у некоторых пациентов — так называемая психосоматическая боль.
Психосоматические и неврологические боли могут беспокоить месяцы и даже годы, однако прямого отношения к проведению эпидуральной анестезии не имеют. Если неприятные ощущения сильно выражены или продолжают беспокоить долго, то необходимо обратиться к неврологу.
Обследование и лечение
Поскольку боль чаще всего не связана с проведением эпидуральной анестезии, врач-невролог может рекомендовать дальнейшее обследование в виде МРТ позвоночника и электронейромиографии (исследование проведения импульса по нервам) для установления настоящих причин боли.
Лечение обычно включает прием нестероидных обезболивающих препаратов (например, ибупрофен, диклофенак) коротким курсом, физиотерапию и мануальную терапию (при отсутствии противопоказаний к ней).
Помните: боли, прямо связанные с проведением эпидуральной анестезии, носят кратковременный характер и обычно проходят без лечения. Если у вас появились или усилились боли после этой манипуляции, обязательно обратитесь к врачу.
Товары по теме: [product strict=» ибупрофен»]( ибупрофен), [product strict=» диклофенак»]( диклофенак)