На что влияет кардиостимулятор
Рекомендации больным с имплантированным кардиостимулятором
Донецкая О.П, Дзвониская В.Н.
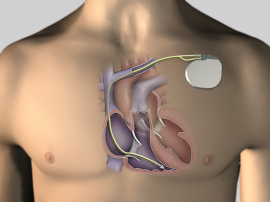
Кардиостимулятор – это медицинский прибор, который поддерживает ритм сердца в нормальном режиме. Операция по установке кардиостимулятора показана тем, у кого наблюдается слишком медленный ритм сердца или присутствует блокада между предсердиями и желудочками (антриовентикулярная блокада).
Операция по имплантации кардиостимулятора является малоинвазивной и может выполняться в условиях операционной, оснащенной рентгеновским аппаратом для мониторинга всех действий кардиохирурга. Для обезболивания применяется местная анестезия.
1. Врач пунктирует подключичную вену и закрепляет в ней интродьюсер, через который продвигает в просвет верхней полой вены электрод.
2. Далее под контролем рентгеноборудования электрод продвигается в правое предсердие или правый желудочек и закрепляется на стенке сердечной камеры. Если имплантируемый кардиостимулятор двух- или трехкамерный, то таким же образом выполняется и имплантация других электродов.
3. После фиксации электродов врач выполняет несколько проб для измерения порога возбудимости, на которые сердце отвечает сокращениями.
4. После получения хорошего графика ЭКГ, полученного с установленных электродов прибора, электроды фиксируются окончательно, и под кожей в подключичной области или под грудной мышцей выполняется «карман» для имплантации корпуса кардиостимулятора.
5. После введения прибора в «карман» и подключения к нему электродов ткани зашиваются.
В общей сложности такая методика операции по имплантации кардиостимулятора занимает не более одного часа.
Некоторое время после имплантации кардиостимулятора пациент может ощущать незначительное неудобство и болезненные ощущения в месте установки прибора. Также на месте введения прибора может образовываться гематома. У некоторых больных возможно повышение температуры тела. Все эти неприятные ощущения устраняются или самостоятельно, или при помощи симптоматической терапии. Как правило, больным после имплантации кардиостимулятора назначается профилактический курс приема антибиотиков. Уже в первый же день после операции большинство больных могут вставать с постели, а через неделю – возвращаются к привычному ритму жизни. Приступать к работе разрешается через 2 недели.
После установки кардиостимулятора больной в целом может вести привычный образ жизни. Большинство разнообразных приборов, оборудования и устройств, окружающих нас дома или на рабочем месте, не влияет на работу кардиостимулятора и может использоваться с минимальными мерами предосторожности или без них. Современные кардиостимуляторы достаточно хорошо защищены от внешних магнитных, электрических и электромагнитных воздействий, встречающихся в повседневной жизни.
Ограничений по питанию у пациентов с кардиостимуляторами нет. Необходимо следовать рекомендациям врача исходя из состояния здоровья и возможной диеты. Вождение транспорта также возможно без ограничений. Однако, необходимо соблюдать правила безопасности и не касаться высоковольтных проводов или проводов электрической системы автомобиля.
В первые три месяца после имплантации желательно ограничить движения рукой со стороны имплантации, избегая резких подъемов выше горизонтальной линии и резких отведений в сторону.
Пациенты с кардиостимуляторами могут заниматься любыми видами спорта, если нет ограничений по состоянию здоровья. Однако есть виды спорта, которых необходимо избегать:
• Стрельба из ружья или винтовки. Не стоит прикладывать приклад ружья в область плеча, где имплантирован кардиостимулятор. Отдача выстрела может привести к травме поверхностных тканей над кардиостимулятором.
• От подводного плавания, ныряния на любую глубину, дайвинга также желательно воздержаться. Разрешается заниматься обычным плаванием.
В любом случае, во время занятий физическими упражнениями необходимо ориентироваться на собственное самочувствие, и прекращать занятия сразу же, как возникнут тревожные симптомы или усталость.
Имплантируемый кардиостимулятор, как правило, не мешает обычной трудовой деятельности пациента. Можно работать по дому или на участке, использовать инструмент, в том числе электроинструмент, при условии его исправности (чтобы не было поражения электрическим током). Следует ограничить применение перфораторов и электродрелей, а также газонокосилок.
Существуют некоторые ограничения по использованию кардиостимуляторов и сотовых телефонов. Рекомендуется располагать телефон на расстоянии не менее 30 см от стимулятора и держать его у уха, противоположного стороне, на которой находится кардиостимулятор. На себе носить сотовый телефон не рекомендуется.
Кардиостимулятор не ограничивает человека в передвижении, и возможно планировать свои поездки на длительный период времени. Средства контроля в магазинах и аэропортах («рамки») испортить стимулятор не могут, однако желательно сократить пребывание в зоне их действия до минимума, так как магнитное поле оказывает влияние только непосредственно в момент прохода через «рамку». Необходимо будет предъявить свое удостоверение (карта пациента) на контрольно-пропускных пунктах в аэропортах, вокзалах, чтобы при необходимости выполнили ручной досмотр.
Однако во избежание сбоев в работе прибора следует соблюдать некоторые важные правила:
Проверка ЭКС
Первая проверка проводится через 1,5-3 месяца после операции. За это время формируется хронический порог стимуляции, то есть становится возможной окончательная регулировка энергетических параметров стимуляции и можно проводить коррекцию параметров частотной адаптации. В течение первого года желательно провести проверки через 6 и 12 месяцев после операции. Это позволит убедиться в правильности подбора параметров стимуляции и лечебных функций. Далее, при отсутствии жалоб, больной может проходить контрольные осмотры один или два раза в год.
По мере приближения к окончанию срока службы аппарата (7-8 лет), который определен временем разрядки батареи, интервалы между проверками должны укорачиваться, особенно в тех случаях, когда больной «стимуляторзависимый» (собственный ритм сокращений сердца менее 30 в минуту). Важно не пропустить время рекомендуемой замены ЭКС. Обычная проверка ЭКС в кабинете врача включает: регистрацию электрокардиограммы и определение параметров стимуляции с помощью специальных приборов. После проверки может потребоваться перепрограммирование ЭКС, для того чтобы стимуляционная терапия соответствовала состоянию пациента.
Досрочный визит к врачу должен состояться при появлении таких жалоб:
Таким образом, после установки кардиостимулятора больной в целом может вести привычный образ жизни, однако во избежание сбоев в работе прибора следует соблюдать некоторые правила и проходить регулярное медицинское обследование.
Статья добавлена 7 июня 2016 г.
Жизнь с кардиостимулятором
Имплантация электрокардиостимулятора – основной метод лечения нарушений ритма и проводимости сердца, которые проявляются брадикардией (при синдроме слабости синусового узла, атриовентрикулярных блокадах). Еще относительно недавно швы после установки электрокардиостимулятора снимали на 7–8-й день после операции. Сегодня врачи накладывают внутрикожные швы вместо поверхностных, что позволяет сократить пребывание пациента в клинике после имплантации кардиостимулятора до 2–3 дней. После выписки из больницы необходимо следовать определенным рекомендациям для скорейшего восстановления здоровья.
После установки кардиостимулятора
Наличие электрокардиостимулятора ни в коей мере не ограничивает пациента в физической активности. Исключение составляет лишь первый месяц после операции, когда не рекомендуется плавать, поднимать тяжести, активно двигать левой рукой – именно с левой стороны обычно устанавливается кардиостимулятор. Ограничение связано не с самим устройством, а с тем, что рана, возникшая из-за его установки, должна зажить. Если до имплантации стимулятора пациент занимался спортом, уже через месяц после операции он может без проблем вернуться к прежнему образу жизни.
Установка электрокардиостимулятора – вмешательство малоинвазивное, не столь травматичное, поэтому оно не влечет за собой каких-либо существенных ограничений. Другое дело, что существуют кардиостимуляторы, позволяющие проходить процедуру МРТ, и кардиостимулятор, которые не предусматривают такой возможности. При этом остальные медицинские процедуры можно проходить без проблем, как и пользоваться бытовой техникой, электроинструментами, сотовой связью.
Несколько слов о необходимости проходить через металлодетекторы. Пациентам с имплантированными электрокардиостимуляторами не рекомендуется проходить через рамки устройств предполетного контроля – они являются источником электромагнитных помех, которые могут быть восприняты кардиостимулятором. Принцип работы детекторов краж в магазинах не подразумевает воздействия на имплантированные устройства – систем защиты можно не опасаться, но в целях безопасности не рекомендуется задерживаться при проходе через них.
Потенциальные воздействия устройств предполетного контроля и детекторов краж на имплантированные устройства носят временный характер, и нормальное функционирование кардиостимулятора моментально восстанавливается при выходе из зоны действия источника помех. Эта информация, как правило, сообщается в сопроводительных памятках для пациента от фирм-производителей, прилагаемых к паспорту электрокардиостимулятора.
Гражданам, которым имплантируются электрокардиостимуляторы, обычно выдают карту принятого в России образца. При желании пациенты могут оформить карту европейского образца. При предъявлении этой карты можно не проходить через металлодетектор. Правило распространяется на аэропорты, театры, стадионы – все места, где есть металлодетекторы. В случае, если карта случайно осталась дома или потерялась, – нужно спокойно, не задерживаясь, пройти через рамку.
Особенности установки электрокардиостимулятора
Современные стимуляторы имплантируются в подкожную клетчатку или под грудную мышцу, но это лишь завершающий этап операции. Сложность операции по имплантации системы стимуляции заключается в проведении электродов в различные камеры сердца и расположении их таким образом, чтобы они могли быть «глазами» и «руками» кардиостимулятора. То есть информация, поступающая от электродов к стимулятору (детекция собственных сокращений сердца), должна быть очень достоверной, что, в свою очередь, позволит устройству мгновенно принимать «правильные» решения о необходимости стимуляции сердца.
Существует определенный процент людей, которых называют стимуляторозависимыми, частота их сердечного ритма жестко управляется кардиостимулятором. Собственный пульс у таких пациентов крайне редок (20–30 ударов в минуту) или вообще отсутствует. Такие больные поступают в отделение по каналу скорой медицинской помощи и требуют имплантации кардиостимулятора в экстренном порядке.
Также возможны ситуации, при которых степень блокады сердца со временем увеличивается. Во время проверки или смены кардиостимулятора выясняется, что собственного ритма у пациента практически нет либо он крайне редок. Таким людям крайне важно вовремя и регулярно контролировать работу электрокардиостимулятора.
Во всех современных стимуляторах предусмотрена функция частотной адаптации, которая обеспечивает базовую частоту 60 ударов в минуту, а также изменение частоты стимуляции в зависимости от уровня физической активности. Иными словами, в стимуляторе есть сенсор, детектирующий и оценивающий уровень физической нагрузки, которой подвергается пациент. При этом чувствительность сенсора, его частота – параметры, которые подлежат настройке. Потребность в применении частотной адаптации среди пациентов составляет около 30–35%. Важно отметить, что у пациентов со стенокардией значительное увеличение частоты сердечных сокращений нежелательно.
Установка электрокардиостимулятора

Электрокардиостимулятор, как правило, состоит из двух частей: металлический корпус, содержащий батарею, рассчитанную на 7-10 лет работы и микропроцессорный блок, который обеспечивает установку ЧСС и другие параметры; второй частью являются электроды, по которым происходит распространение электрических импульсов из ЭКС в камеры сердца. Кардиостимулятор являются лучшим средством для лечения брадиаритмий. Первый кардиостимулятор был имплантирован в 1958 году.
Существует три вида ЭКС (это зависит от места установки электродов):
Также ЭКС делят на временную (устанавливается наружный стимулятор на срок от нескольких часов до 2-ух недель) и постоянную (устанавливается вживляемый стимулятор).
Подготовка к лечению
Список обследований перед имплантацией ЭКС
Как проходит лечение
Возможные осложнения
Риски процедуры, как правило, составляет около 1%, включая кровотечение, пневмоторакс (попадание воздуха в плевральную полость), перфорацию сердца, риск нагноения и неисправность устройства.
Из возможных осложнений выделяют смещение и нарушения изоляции электродов, синдром ЭКС (головокружения и одышка при неправильной работе ЭКС) и инфекционные осложнения.
На самом деле подобные осложнения очень редки и несопоставимы с пользой установленного по показаниям электрокардиостимулятора.
 Прогноз и наблюдение после имплантации ЭКС
Прогноз и наблюдение после имплантации ЭКС
Имплантация кардиостимулятора может выполняться с минимальной болезненностью и практически без смертности. Пациент не испытывает каких то неприятных ощущений, связанных с деятельностью электрокардиостимулятора.
Сразу после имплантации аппарат начинает вырабатывать электрические импульсы при обнаружении долгой паузы в работе камер сердца, в другое время устройство находится в «ждущем режиме». Необходимо ежегодно проверять в клинике корректность работы и уровень заряда ЭКС.
Большинство пациентов выписываются из больницы в течение 24-48 часов после имплантации кардиостимулятора.
Пациенту необходимо будет носить идентификационную карту кардиостимулятора. Такие устройства, как противоугонные системы в магазинах, экранирующие устройства аэропорта и металлодетекторы, могут мешать работе устройства, хотя эти случаи встречаются редко.
Микроволновые печи и другие обычные бытовые приборы обычно не мешают функциям этих устройств. Однако мобильные телефоны должны быть размещены на расстоянии более 15 см от стимулятора, чтобы предотвратить возможное вмешательство.
Пациент с имплантированным кардиостимулятором должен всегда информировать врача перед тем, как пройти процедуру, которая использует медицинские или электронные устройства, опасаясь возможных помех.
Кардиолог регулярно проводит обследование пациента с установленным кардиостимулятором, чтобы оценить его функцию, настроить программы кардиостимуляции и оценить заряд батареи. Нельзя пренебрегать такими обследованиями, так как в случае остановки кардиостимулятора может остановиться и сердце.
Что такое кардиостимулятор, для чего он необходим и как меняется жизнь после его установки
Сердце человека в норме работает незаметно для нас. Мы его чувствуем, только когда он начинает давать перебои в своей работе. Существует очень много заболеваний сердца, и при некоторых из них (синдром слабости синусового узла, тяжелая брадикардия и другие) может потребоваться установка кардиостимулятора.
Что такое кардиостимулятор, для чего он необходим и как меняется жизнь после установки кардиостимулятора в преддверии Всемирного Дня сердца рассказал врач-кардиохирург Областной больницы Павел Викторович Рогалев.
Здоровое сердце самостоятельно регулирует ритм и скорость биения. Но заболевание сердца могут привести к тому, что сердечный ритм становится нерегулярным. Одним из способов решения этой проблемы – имплантация кардиостимулятора.
Электрокардиостимулятор (ЭКС) – медицинский аппарат размером 3х5 см., весом 30-45 граммов, разработанный для поощрения или навязывания нормального ритма сердца пациентам, у которых сердцебиение недостаточно частое или существует блокада передачи сигнала между разными участками органа, путем посыла электрических импульсов. Кардиостимулятор состоит из титанового корпуса, в котором находятся микросхема и аккумулятор.
Существует несколько типов кардиостимуляторов, каждый тип кардиостимулятора предназначен для определенного вида нарушений сердечного ритма.
Показания для имплантации определяет Ваш врач, исходя из полученных данных Вашего обследования.
Заболевания, при которых ставят кардиостимулятор:
— выраженная брадикардия – уменьшение числа сердечных сокращений (норма 60-80 сокращений в минуту);
— полная блокада сердца, при которой предсердия и желудочки сокращаются в индивидуальном ритме, независимо друг от друга;
— сердечная недостаточность тяжелой степени;
— кардиомиопатии – заболевания, при которых из-за структурных изменений нарушается сократительная деятельность сердца.
Если Вам показана имплантация кардиостимулятора Ваш врач примет решение, какой тип кардиостимулятора Вам будет наиболее оптимальным, исходя из состояния Вашего здоровья и вида нарушений сердечного ритма.
Имплантация кардиостимулятора считается малоинвазивной и малотравматичной процедурой, которая не требует глубокого наркоза и выполняется под местной анестезией. Операция заключается в проведении по вене одного или нескольких электродов в камеры сердца с последующей фиксацией корпуса самого кардиостимулятора в подкожной клетчатке на груди. Проверка правильности установки ведется с помощью рентгеновского контроля, кардиомонитора.
После установки кардиостимулятора жизнь человека меняется: появляются ограничения, новые правила и требования. Но с кардиостимуляторов можно вести полноценную жизнь. Нужно понимать, что кардиостимулятор не лечит ни от ишемической болезни, ни от стенокардии, ни от аритмии, сердце остается прежним, поэтому его нужно щадить.
В период реабилитации после имплантации пациенту необходимо привыкнуть к небольшим ограничениям в физической нагрузке, движениях с участием мышц плечевого пояса: нельзя поднимать предметы тяжелее 5 кг, отказаться от тяжелой домашней работы.
Вернуться к полноценной жизни с кардиостимулятором помогают новые навыки и правила.
Нельзя прекращать лечение основного заболевания, следует не забывать, что кардиостимулятор не вылечил пациента, а только помог приспособиться, чтобы не чувствовать себя больным.
Показываться к врачу необходимо ежеквартально, при ухудшении самочувствия – срочно, возможно, придется изменять дозировку препаратов.
Нельзя подвергать область тела, в которую установлен кардиостимулятор, воздействию прямых солнечных лучей. Она постоянно должна быть закрыта какой-нибудь тканью (полотенце, футболка). Не стоит купаться в холодной воде.
Автомобилистам важно знать, что при смене аккумулятора и ремонте машины не следует касаться проводов, находящихся под напряжением.
Кардиостимулятор имеет встроенную защиту от помех со стороны электрических приборов, но мощных электрических полей все же следует избегать.
Не следует находиться вблизи высоковольтных линий электропередач, сварочного оборудования, электрических сталеплавильных печей.
Не рекомендуется проходить через устройства контроля в аэропортах, магазинах, музеях. В этом случае нужно предъявить карту владельца электрокардиостимулятора (паспорт кардиостимулятора и карту его владельца выдают при выписке из больницы) и заменить эту процедуру личным досмотром, или проходить быстро, не задерживаясь между магнитными воротами.
Лучше свести разговоры по телефону к минимуму. Телефон должен располагаться на расстоянии не менее 30 см от кардиостимулятора. Разговаривая, следует держать трубку у уха на противоположной стороне от имплантата. Нельзя носить мобильный телефон на шее или в кармане (особенно нагрудном), он должен находиться в сумочке или портфеле.
Обязательно сообщайте врачу о наличии у вас кардиостимулятора при назначении лучевой терапии, диатермии, магнитно-резонансной диагностики, токов Дарсонваля, электрокоагуляции, наружной дефибрилляции. Это правило касается и проведения косметических вмешательств, которые связаны с электрическим воздействием.
При необходимости ультразвукового исследования необходимо избегать направления луча на корпус кардиостимулятора. Флюорографию и рентген проходить можно. Более того, рентгенография – первое исследование, которое назначают при подозрении на поломку электрода.
Следуйте рекомендациям и берегите свое сердце!
Сердечная недостаточность и ресинхронизирующая терапия (устройства)
Введение
Сердечная недостаточность (СН) снижает способность сердца проталкивать кровь. В то время как сердечная недостаточность является серьезным заболеванием, лечение помогает только уменьшить проявления данного состояния.
В этом пособии рассматривается лечение СН с помощью бивентрикулярных кардистимуляторов/дефибрилляторов, позволяющих проводить сердечную ресинхронизацию, а также:
Если у Вас возникли вопросы по поводу данной информации, обсудите их с Вашим лечащим врачом.
Здоровое сердце
Сердце – это мышечный орган, имеющий 4 камеры. Верхние камеры называются предсердиями, нижние – желудочками. Сердце работает как двойной «насос». Одна часть, включающая правое предсердие и правый желудочек, получает кровь от всего тела и проталкивает ее в легкие для насыщения кислородом. Другая (левое предсердие и левый желудочек) получает насыщенную кислородом кровь от легких и направляет ее обратно ко всем органам и тканям. Непрерывный ток крови поддерживается за счет повторных сокращений сердечной мышцы. Вы ощущаете эти сокращения как сердечный ритм. Каждое сокращение проталкивает кровь через все камеры сердца и все тело в целом.
Для поддержания адекватного кровообращения сокращения сердца должны быть координированными и ритмичными. Естественным водителем ритма сердца является синусовый узел (СУ). Он находится в правом предсердии. В СУ образуется электрический импульс, который проводится по проводящим путям в сердце, вызывая сокращение его камер в нужный момент времени.
Сердечная недостаточность
Сердечная недостаточность не приводит к остановке работы сердца. При СН сердечная мышца ослабевает и не обеспечивает необходимый для организма кровоток. СН может развиваться медленно, на протяжении многих лет, но может иметь и острое течение.
СН возникает при таких состояниях, как ишемическая болезнь сердца, инфаркт миокарда или гипертоническая болезнь. Другие состояния, которые могут привести к сердечной недостаточности, включают нарушения ритма сердца, заболевания клапанного аппарата, инфекции и кардиомиопатии.
Влияние сердечной недостаточности
Сердечная недостаточность может оказывать следующие влияния на сердце:
Когда сердце не способно обеспечить нормальный кровоток, то нарушается кровоснабжение мышц, мозга и других жизненно важных органов. Кровь и другие жидкости могут застаиваться в стопах, ногах, почках и легких.
Проявления сердечной недостаточности
СН может проявляться следующими симптомами:
Лечение сердечной недостаточности
Эффективное лечение СН начинается с полного медицинского обследования, определения причин и степени тяжести данного состояния. Целью лечения является снижение или прекращение нарушений со стороны сердца, нормализация сердечной деятельности и ослабление или полное устранение симптомов. Лечение включает медикаментозные и хирургические процедуры, а также правильный образ жизни.
Если Ваши желудочки сокращаются не синхронно или у Вас имеется нарушение ритма сердца, то Вам может помочь имплантация кардиостимулятора или кардиовертера-дефибриллятора (ИКД). Посредством восстановления собственного ритма сердца и/или координации сердечных сокращений кардиостимуляторы и ИКД могут помочь Вашему сердцу работать более эффективно. Уточните у Вашего доктора, может ли Вам помочь имплантация кардиостимулятора или ИКД.
Проблема, связанная с лечением СН, не может быть решена только за счет имплантации кардиостимулятора или имплантируемого кардиовертер-дефибриллятора. Эти устройства могут только увеличить эффективность другого лечения. Они не замещают медикаментозную терапию. Если Вам имплантировали кардиостимулятор или ИКД, продолжайте применять лекарственные препараты и соблюдайте все остальные пункты Вашего плана лечения.
Как работают кардиостимуляторы и имплантируемые кардиовертер-дефибрилляторы
Кардиостимуляторы и ИКД – это маленькие электронные устройства, имплантируемые в Ваше тело. Они следят за ритмом Вашего сердца и могут синхронизировать работу его камер. Когда в нужный момент времени не происходит сокращения сердца или когда камеры сокращаются не одновременно, кардиостимуляторы и ИКД воспринимают это и посылают электрический импульс, вызывающий сокращение сердца. Эти устройства не конкурируют с естественными водителями ритма, но замещают их, когда необходимо.
Два различных ресинхронизирующих устройства могут использоваться при лечении СН:
Устройства с бивентрикулярным режимом стимуляции
Для лечения СН может использоваться особый вид кардиостимуляторов (так называемые ресинхронизирующие устройства). Они называются бивентрикулярными, потому что имеют электроды к обоим желудочкам. Когда желудочки сокращаются раздельно, это устройство посылает электрический сигнал, делающий их ритм единовременным. Это позволяет сердцу работать правильно и более эффективно.
Имплантируемые кардиовертеры-дефибрилляторы
Имплантируемые кардиовертеры-дефибрилляторы могут работать в двух режимах: как кардиостимулятор (посылать электрический импульс для синхронизации сокращений желудочков) и как дефибриллятор. ИКД могут посылать электрический разряд для коррекции угрожающего сердечного ритма. Они также записывают и сохраняют информацию о проведенном лечении. Эти данные, так же как и симптомы заболевания, помогут Вашему доктору определить, что происходит с Вашим сердцем во время работы устройства.
Компоненты ресинхронизирующих устройств
Бивентрикулярные кардиостимуляторы и кардиовертеры-дефибрилляторы состоят из 4 частей:
Имплантация ресинхронизирующих устройств
Ресинхронизирующие кардиостимуляторы или кардиовертер-дефибрилляторы имплантируются в тело хирургическим путем. Перед началом операции Ваша грудь должна быть чисто вымыта антибактериальным мылом. На руке Вам будет поставлен внутривенный катетер для введения необходимых лекарственных препаратов во время операции.
Ваши родственники на протяжении операции могут находиться в палате.
Большинство подобных операций проводится под местной анестезией. При необходимости Вам будет введено седативное лекарственное средство, чтобы помочь Вам расслабиться перед операцией.
Операция проводится в операционной, снабженной рентгеновской установкой. Разрез обычно делается в верхней части груди, затем через вены вводятся электроды. Рентгеновская установка помогает доктору провести электроды по венам и установить их в сердце. (Иногда эти устройства имплантируются во время хирургической операции на открытом сердце. В этих случаях электроды устанавливаются эпикардиально – на наружную поверхность сердца).
Перед подключением к стимулятору электроды проверяются. Затем под кожей (обычно в верхней части груди) доктор делает ложе для устройства. (Если имплантация осуществляется во время хирургической операции на сердце, то стимулятор устанавливается в области живота).
Если Вам имплантировали дефибриллятор, то для проверки его работоспособности в Ваше сердце будет подан электрический разряд, чтобы вызвать тахикардию. Во время этого теста Вы будете находиться под общей анестезией и ничего не почувствуете.
Обычно после имплантации устройства Вы должны провести в клинике ночь. Если Вас будет беспокоить боль в области разреза, Вы можете потребовать обезболивающее средство. Не поднимайте руку на стороне, где имплантировано устройство, т.к. это может привести к смещению электродов. Ваш лечащий врач сообщит Вам, когда можно будет встать с кровати.
Пока Вы находитесь в клинике, будет вестись непрерывный контроль за работой стимулятора и правильным положением электродов. Когда Вам будет разрешено встать с кровати, Вам сделают рентгеновский снимок грудной клетки. Во время рентгенографии врач может попросить Вас поднять руки. Не поднимайте руки во время самого снимка. Предупредите врача-рентгенолога о том, что у Вас имеется кардиостимулятор или дефибриллятор и что Вам не рекомендовано поднимать руки.
В дальнейшем будет возможность настроить или перепрограммировать устройство в соответствии с Вашими потребностями. Если возникнет необходимость изменить настройки Вашего устройства, то это можно будет сделать в любое время после операции. Перепрограммирование не причинит вреда ни вам, ни Вашему устройству.
После выписки из клиники Вы получите идентификационную карту, подтверждающую наличие у Вас ЭКС или ИКД. Постоянно носите эту карту с собой. Вы и Ваша семья должны будете запомнить производителя Вашего устройства. Если у Вас имеется идентификационный браслет, добавьте в него информацию о Вашем устройстве.
Медицинский уход после имплантации
В этой главе содержится информация, которая поможет Вам сделать более комфортным и быстрым период реабилитации после операции.
Влияние общей анестезии на Вашу деятельность
В ходе операции Вам внутривенно могут ввести седативные средства или сделана общая анестезия. В первые 24 часа могут иметь место замедления реакций и нарушение сознания. Поэтому:
Вода не навредит Вашему устройству, но Вы можете принимать душ или ванну только спустя 48 часов после имплантации. Если Вам на рану был наклеен лейкопластырь, то в случае намокания он придет в негодность. Снять лейкопластырь можно будет спустя 2 недели после операции или по предписанию врача.
Вас могут беспокоить дискомфорт и болезненность в области разреза. В этом месте также может возникнуть синяк. Эти посторонние ощущения пройдут спустя некоторое время (они не являются патологическими и могут возникнуть после любого хирургического вмешательства). Для устранения боли и дискомфорта Вы можете принимать обезболивающие средства, не содержащие аспирин в рекомендованных врачом дозах.
До тех пор пока Вы не будете проинструктированы Вашим лечащим врачом, не принимайте самостоятельно обезболивающие, содержащие аспирин, ибупрофен или напроксен. Эти препараты понижают свертываемость крови, повышая тем самым риск кровотечения. Посоветуйтесь со своим лечащим врачом, перед тем как принимать или покупать новый лекарственный препарат.
В области разреза у Вас в течение нескольких недель могут наблюдаться покраснение и припухлость. У людей, принимающих антикоагулянты, эти явления, как правило, выражены сильнее. После того как припухлость спадет, Вы сможете увидеть контуры Вашего устройства.
Наблюдение за ресинхронизирующим устройством
До того как Вы будете выписаны из больницы, будет составлен план Ваших дальнейших посещений врача (обычно около 3 месяцев после операции). Во время каждого осмотра Ваше устройство будет проверяться и при необходимости перепрограммироваться.
Ваше устройство должно регулярно проверяться. Если Вам был имплантирован электрокардиостимулятор, то это можно будет сделать по телефону. Вам будут даны специальные инструкции, которые необходимо будет выполнять после выписки. Система удаленного мониторинга позволит Вашему врачу следить за работоспособностью устройства и зарядом батареи. Как правило, первые 4 недели Вы будете выполнять трансмиссии для передачи данных врачу, затем 1 раз в 3 месяца или чаще (в случае начала разряда батареи).
Если Вам был имплантирован кардиостимулятор/дефибриллятор, то Вы должны будете регулярно посещать врача. Гарантия работоспособности устройства требует вашего регулярного наблюдения. Осмотры будут проводиться в течение первого месяца после операции и потом каждые 3 или 6 месяцев, либо чаще (например, перед реимплантацией). Во время каждого осмотра будет проверяться работоспособность устройства. Ваш врач проверит, произошли ли какие-то изменения в работе стимулятора по сравнению с предыдущим посещением, и соотнесет их с имеющимися симптомами. Также будет проверяться ресурс батареи.
В зависимости от ситуации осмотр может быть проведен в стационаре или амбулаторно. Он может длиться до 4 часов и обязательно включает тестирование функции шокового разряда устройства. Еcли Вам будет выполнена общая анестезия, следуйте рекомендациям, указанным в разделе «Деятельность после анестезии».
Реимплантация ресинхронизирующего устройства
Ваше устройство не прекратит работу внезапно. Заряд батареи будет уменьшаться постепенно. Для того чтобы выяснить, когда необходимо будет реимплантировать устройство, заряд батареи будет проверяться при каждом осмотре.
Во время реимплантации старое устройство будет удалено и на его место установлено новое.
Обычно реимплантация проводится как амбулаторная процедура. С того момента, как Вам будет выполнена внутривенная и/или общая анестезия, следуйте рекомендациям, указанным в разделе «Деятельность после анестезии». Во время операции электроды и новое устройство будут протестированы. При необходимости будет произведена репозиция электродов или их замена (в этом случае Вам необходимо будет остаться в клинике на ночь). Вам необходимо будет соблюдать те же ограничения физической активности, что и при первичной имплантации. После реимплантации Вы можете чувствовать боль в области разреза, которая со временем пройдет.
Как будет проявляться работа устройства?
Если Ваше устройство работает только для синхронизации сокращений желудочков, то Вы не будете чувствовать электрических импульсов.
Если Вам был имплантирован кардиовертер-дефибриллятор для коррекции приступов тахикардии, то во время работы устройства Вы будете ощущать электрический разряд, который может причинить Вам неудобство. Вы можете почувствовать боль в груди, небольшое сердцебиение или не почувствовать ничего. Однако эти ощущения будут непродолжительными и неопасными и они не будут похожи на внешнюю дефибрилляцию, которую Вы, возможно, переносили ранее.
Если приступ тахикардии у Вас купировался самостоятельно, то Вы не почувствуете электрического разряда, но можете почувствовать головокружение и временное ухудшение общего состояния. У некоторых людей этот электрический разряд проявляется в виде одиночного мышечного сокращения.
Если Вы почувствовали электрический разряд
Если Вы почувствовали слабость или головокружение, то Вам необходимо немедленно сесть или лечь. У Вас могло возникнуть нарушение сердечного ритма. Может пройти от 5 до 10 сек. прежде чем Ваше устройство подаст электрический импульс в сердце. Эти симптомы обычно проходят после начала работы устройства.
В этом случае следуйте данным рекомендациям:
Квалифицированный медицинский персонал при необходимости используeт внешнюю дефибрилляцию. Когда Вы прибудете в лечебное учреждение, Вы пройдете полное обследование. Если Ваш сердечный ритм окажется нормальным, Вы сможете вернуться домой. Если будет выявлено нарушение ритма сердца или другое заболевание, Вам придется остаться в клинике для дальнейшего обследования и наблюдения.
Образ жизни с электрокардиостимулятором или имплантируемым кардиовертером-дефибриллятором
Возвращение к Вашему обычному образу жизни.
После имплантации устройства Вы сможете продолжить вести свой прежний образ жизни. Вы также сможете заниматься физической деятельностью (вести нормальную половую жизнь, выполнять легкие несложные упражнения и легкую работу) насколько Вам позволит здоровье.
Журнал работы имплантируемого кардиовертер-дефибриллятора
Если Вам был имплантирован кардиовертер-дефибриллятор, заведите журнал и отмечайте в нем каждый эпизод, когда Вы чувствовали электрический разряд, а также уровень Вашей физической активности и симптомы, которые имели место в тот момент. Берите этот журнал с собой на каждый осмотр. Ваш доктор сможет сравнить Ваши симптомы с информацией, сохраненной в устройстве.
Ограничение физической активности
Некоторые ограничения физической активности будут необходимы. Для полного выздоровления потребуется около одного месяца. В течение этого времени происходит рубцевание раны и надежное фиксирование электродов. Пока Ваш врач не проинструктировал Вас, следуйте рекомендациям, указанным ниже.
Первые четыре недели после имплантации ресинхронизирующих кардиостимуляторов или кардиостимуляторов/дефибрилляторов:
При посещении любого медицинского учреждения всегда показывайте врачам Вашу идентификационную карту или предупреждайте их о Вашем ресинхронизирующем устройстве.
Влияние электрического оборудования на Ваше устройство
Металлодетекторы в аэропортах:
Металлодетекторы могут отреагировать на Ваше устройство, но не навредят ему и не изменят его настроек. Однако Вам придется предъявить сотрудникам охраны Вашу идентификационную карту. Сотрудники охраны с ручными детекторами могут не обнаружить Ваше устройство, но если это произошло, они не имеют право Вас задерживать.
Ресинхронизирующие кардиостимуляторы или кардиостимуляторы-дефибрилляторы могут подвергаться воздействию различных электрических приборов. Следуйте этим рекомендациям, чтобы избежать этого влияния:
Если у Вас есть вопросы о других электроприборах, обсудите их с Вашим лечащим врачом. Если Вы почувствовали головокружение или помутнение сознания, находясь рядом с каким-либо прибором, немедленно покиньте это место, т.к. Ваши симптомы могут быть связаны с этим прибором. Если симптомы не прошли, свяжитесь с лечащим врачом.
Магнитно-резонансная томография может выполняться при имплантации МРТ – совместимого устройства.
Предупредите медицинский персонал о Вашем ресинхронизирующем устройстве в случае, если Вам предстоят такие процедуры, как литотрипсия (процедура, используемая для удаления почечных камней), лучевая терапия, диатермия (метод лечения, использующий электричество для получения тепла) и другие процедуры с применением электрического тока, чтобы были приняты соответствующие меры безопасности. Избегайте этих процедур, если у Вас имплантируемый кардиовертер-дефибриллятор.
В случае если Вам должна будет проводиться операция, хирург должен будет связаться с Вашим лечащим врачом до начала операции. Если Вы нуждаетесь в операции, то может потребоваться перепрограммирование Вашего устройства перед ее началом.
Риск, связанный с имплантацией ресинхронизирующих устройств
Имплантация ресинхронизирующего устройства может привести к развитию определенных осложнений. Эти осложнения в свою очередь связаны с тем, что при имплантации бивентрикулярных кардиостимуляторов возникает необходимость проведения электрода в левый желудочек по узкому и извилистому пути. Эта манипуляция к тому же осложняется индивидуальными особенностями каждого пациента.
К возможным осложнениям имплантации можно отнести:
Степень риска будет зависеть от Вашего общего состояния и типа устройства, которое Вам будет имплантировано. Попросите Вашего лечащего врача, чтобы он подробнее рассказал Вам о возможных осложнениях.



 Прогноз и наблюдение после имплантации ЭКС
Прогноз и наблюдение после имплантации ЭКС