На что влияют мочегонные таблетки
Университет
Назначая мочегонные препараты, специалисты исходят преимущественно из собственного клинического опыта. При этом известно, что применение диуретиков у имеющих признаки задержки жидкости чревато побочными эффектами (дегидратация, гипокалиемия, нарушения ритма сердца). Особенно сложно контролировать результаты лечения врачам амбулаторной практики: существенную часть ответственности за прием препаратов они вынужденно делегируют пациентам и их родственникам.
Предлагаемый алгоритм назначения диуретической терапии при СЗЖ создан на основании исследований, рекомендаций, клинического опыта и призван оптимизировать ведение этой сложной категории больных в амбулаторных условиях.
Основные правила назначения мочегонных препаратов при СЗЖ Терапия мочегонными препаратами должна начинаться только при наличии симптомов и признаков задержки жидкости, к которым относятся:
• появление или усиление одышки инспираторного характера, тахипноэ (ЧДД >16 в минуту);
• пароксизмальное ночное удушье;
• пароксизмальный ночной кашель (в отсутствие ХОБЛ);
• необходимость поднимать изголовье, чтобы спать (возможно ортопноэ);
• появление периферических отеков;
• скопление жидкости в полостях (асцит, гидроторакс, гидроперикард);
• увеличение веса на 2 кг за 1 неделю;
• набухание и пульсация шейных вен (венный пульс);
• влажные хрипы в легких;
• увеличение прямого размера печени;
• рентгенологические признаки застоя в малом кругу кровообращения (венозная гипертензия);
• повышенное давление наполнения левого желудочка.
Если перечисленные признаки и симптомы развились в течение 1–3 дней, сопровождаются тахикардией, гипотонией, то подобное состояние должно расцениваться как острая декомпенсация сердечной деятельности.
В этом случае предлагаемый алгоритм неприменим и, как правило, рациональное ведение больного в амбулаторных условиях не представляется возможным.
Если СЗЖ появился в результате хронической сердечной недостаточности, то диуретики надо назначать в комбинации с терапией иАПФ (при их непереносимости антагонистами рецепторов к ангиотензину II, бета-адреноблокаторами и антагонистами минералокортикоидных рецепторов (АМКР)).
Диуретики при СЗЖ следует использовать непрерывно, мочегонную терапию проводить ежедневно. Прерывистые курсы диуретиков провоцируют гиперактивацию нейрогормональных систем и могут способствовать прогрессированию СЗЖ.
Важно ежедневное взвешивание. Максимально допустимое снижение веса — 1 кг/сут, в амбулаторных условиях — не более 0,5 кг/сут. Дегидратация и избыточный диурез более опасны, чем сам отечный синдром.
Назначение и титрование дозы диуретиков на повышение требуют обязательного контроля уровня электролитов крови, скорости клубочковой фильтрации (СКФ), продолжительности интервала QT не реже 1 раза в неделю. После стабилизации состояния определять уровни калия и креатинина/СКФ можно 1 раз в 3–6 месяцев.
При достижении клинического эффекта (уменьшение проявлений СЗЖ, увеличение толерантности к физическим нагрузкам) необходимо начинать титрование дозы мочегонного «на понижение» с ежедневным контролем веса. Если состояние пациента стабилизируется, разрешено даже отменить диуретик (больного регулярно наблюдать). При назначении активной диуретической терапии важно помнить об особенностях водно-солевого режима. Оптимальный диурез достигается, если лечение проводят на фоне диеты с обычным количеством натрия при легком снижении объема выпиваемой жидкости (1–1,2 л/сут). Т. е. целесообразно не резко уменьшать потребление соли, а лишь ограничить жидкость.
Алгоритм назначения мочегонных препаратов
Если СЗЖ приводит к незначительному ограничению физической активности пациента, что соответствует II ФК ХСН, для принятия решения о выборе диуретических средств необходимо оценить функцию почек и принимаемую базовую терапию (рис.).

Достижение положительного диуреза с помощью ТД сопряжено с более высокой вероятностью гипотонии, чем использование ПД. Снижение АД является независимым фактором негативного прогноза у больных с ХСН — основной причиной СЗЖ.
Следует особо отметить, что даже при умеренно выраженной хронической болезни почек (ХБП) эффективность ТД уменьшается, а снижение СКФ менее 30 мл/мин/ 1,73 м2 является абсолютным противопоказанием к их назначению.
Все перечисленное в значительной степени сужает роль ТД в современных схемах лечения СЗЖ. Они могут быть включены в состав комбинированной диуретической терапии при неэффективности больших доз ПД.
При выявлении клинически выраженного СЗЖ возможно продолжение приема ТД, если они были назначены в составе комбинированной антигипертензивной терапии у пациента с АГ при сохранении САД > 140 мм рт. ст. и СКФ > 60 мл/мин/1,73 м2. Однако в этой ситуации для устранения признаков задержки жидкости необходимо присоединить ПД в стартовых дозах. СКФ рассчитывают по формуле MDRD. СКФ = 186 (креатинин (в мкмоль/л) / 88) – 1,154 (возраст (в годах) – 0,203) (для женщин результат умножают на 0,742). Расчет клиренса эндогенного креатинина (КК) может быть проведен по формуле Кокрофта–Голта (Сосkcrоft–Gаult): КК = (140 – возраст) вес (в кг) / креатинин 1,22 (для мужчин); КК = (140 – возраст) вес / креатинин 1,03 (для женщин).
Терапия ТД требует на первых этапах ежедневного контроля электролитов из-за высокого риска развития гипокалиемии, что сложно организовать в амбулаторных условиях.
Если у пациента имеются значительные ограничения физической активности или клиническая картина СЗЖ проявляется в покое (III–IV ФК), то необходимо начать мочегонную терапию со стартовых доз ПД (табл.).
Преимущество стоит отдавать ПД с большим периодом полувыведения и предсказуемой абсорбцией из ЖКТ. Удлинение интервала высвобождения молекул мочегонного препарата, достигаемое благодаря использованию особой матрицы, снижает пик концентрации препарата в крови и увеличивает время максимальной концентрации препарата. В связи с этим при применении таких препаратов (торасемид замедленного высвобождения) развивается более мягкий и предсказуемый диуретический эффект, в меньшей степени ухудшающий качество жизни. Кроме того, торасемид замедленного высвобождения уменьшает риск развития у пациента пикообразного натрийуреза, который может привести к поражению почечных канальцев, а также компенсаторной активации САС и РААС, что снижает результат диуретической терапии.
При неэффективности стартовых доз ПД они должны быть удвоены, но превышать максимально допустимые нельзя. Если в качестве стартового препарата выбран фуросемид, то предпочтительно перейти на торасемид из-за более высокой биодоступности у больных с отечным синдромом (соотношение доз торасемида к фуросемиду составляет примерно 1:4). Если высокие дозы ПД не приводят к купированию проявлений СЗЖ, то рекомендовано присоединить ингибитор карбоангидразы — ацетазоламид. Этот препарат, помимо мочегонного действия, обладает способностью изменять рН мочи в кислую сторону и может привести к восстановлению чувствительности к ПД. Обычно соблюдается следующая схема: ацетазоламид 250 мг 2–3 раза в сутки 3–4 дня (1 раз в 2–3 недели). Если терапия не привела к значительному улучшению состояния больного и у него сохраняется ограничение физической активности на уровне II–IV ФК, требуется назначение или увеличение доз АМКР вплоть до максимальных.
• Увеличение доз АМКР при СЗЖ допускается до 200 мг/сут для верошпирона. Доза препарата должна быть разделена на 2 приема: утром и в обед.
• Увеличение доз АМКР допускается только в ситуации, когда ХБП не тяжелее 3-й стадии, а уровень калия нормальный или пониженный.
• Строго обязателен лабораторный контроль калия и креатинина (СКФ). При уровне калия более 5,0–5,5 ммоль/л доза АМКР уменьшается вдвое. При снижении СКФ < 10 мл/мин/ 1,73 м2 требуется отмена АМКР.
• При более значимом отклонении уровня калия от нормы — более 5,5 ммоль/л — проводится коррекция дозы вплоть до отмены препарата, назначается диета с низким содержанием калия.
• После снижения дозы на 50% повторное увеличение дозы АМКР возможно спустя 1 месяц при условии стойкой нормокалиемии.
• При стабильном состоянии и отсутствии колебаний уровня креатинина контроль уровня калия должен осуществляться 1 раз в 3 месяца.
• Необходимо помнить, что сочетание иАПФ и АМКР всегда должно рассматриваться как потенциально приводящее к гиперкалиемии. Неэффективность всех перечисленных мероприятий требует оценки возможных причин рефрактерности к диуретической терапии. Причинами отечного синдрома, рефрактерного к комбинированной диуретической терапии могут быть:
• замедление всасывания диуретиков (преимущественно фуросемида) в ЖКТ у пациентов с асцитом и анасаркой;
• неконтролируемый прием NaCl;
• текущая терапия НПВС;
• прогрессирование почечной недостаточности;
Следующий этап лечения СЗЖ должен включать внутривенное болюсное или капельное введение диуретиков (фуросемида), а при необходимости и комбинацию ПД и ГХТ.
Вполне вероятно, что в данной ситуации на первый план выходит низкое системное АД. В этом случае важно не дальнейшее наращивание диуретической терапии, а усиление плазмотока через почку, что достигается введением прессорных аминов.
Также высока вероятность потребности в немедикаментозных методах борьбы с СЗЖ — гемодиализ, ультрафильтрация и др. На этом этапе продолжать амбулаторное ведение больного нереально, тактика его дальнейшего лечения выходит за рамки настоящего алгоритма.
Очевидно, что в представленном алгоритме не рассмотрены все возможные клинические ситуации. Он не отменяет необходимости индивидуального подхода с учетом основного и сопутствующего заболеваний, условий проживания пациента и опыта лечащего врача. Однако обозначает основные направления для поиска рациональных решений при ведении больных с синдромом задержки жидкости в амбулаторной практике.
Александр Бова, доктор мед. наук, профессор, заслуженный врач Республики Беларусь,
Сергей Трегубов,ассистент кафедры военно-полевой терапии БГМУ
Медицинский вестник, 6 августа 2014
Мочегонные препараты: что это, список самых лучших лекарственных средств
Диуретики: что это такое
Диуретики представляют собой лекарственные препараты, ускоряющие формирование мочи и ее ликвидацию из организма.
Подобные средства назначают преимущественно для борьбы с отечностью тканей на фоне заболеваний сердечно-сосудистой системы, почек и печени, а также для лечения тяжелых патологических состояний, которые требуют быстрого снижения жидкости.
Все диуретические средства различаются по механизму действия мочегонного эффекта. Фармакологическое свойство препаратов заключается в воздействии на эпителий почечных канальцев, где и происходит образование мочи.
Помимо этого, некоторые лекарства влияют на некоторые ферментные и гормональные вещества, которые отвечают на нормальную работу почек.
Показания мочегонных средств
Главными показаниям к приему мочегонных препаратов выступают следующие состояния:
Устранение отечности клеток и тканей в результате различной степени недостаточности сердца и сосудистых заболеваний.
Нормализация высокого артериального давления.
Выведение из организма токсических и прочих вредных веществ вследствие отравления.
Отеки являются основным симптомом патологических состояний сердца, сосудов и нарушения функции выделительной системы. Скопление жидкости связано с задержкой высокого количества натрия. Механизм действия мочегонных препаратов именно и заключается в том, что выводит из организма натрий, тем самым устранять отечность.
При высоком уровне давления повышенное содержание натрия негативно влияет на тонус кровеносных сосудов, приводя к их сужению. Поэтому прием диуретиков выводит данный элемент из организма, увеличивая просвет сосудов и приводит в норму показатель АД.
Вследствие отравления, определенный объем токсинов и вредных соединений снижается в процессе работы почек. Однако, чтобы ускорить их выведение, больным обязательно прописывают мочегонные средства. Сначала пациентам проводят внутривенную инфузию лекарственных растворов, а после вводят диуретики, которые одновременно вместе с жидкостью ликвидируют из организма токсические вещества.
Противопоказания препаратов
Применение диуретиков не всегда целесообразно. Существуют определенные состояния, которые запрещают использование подобного рода лекарственных средств. К ним относят:
Низкий уровень калия в крови.
Индивидуальная непереносимость сульфанидамидных веществ.
Тяжелая форма недостаточности дыхательной системы.
Острые заболевания почек.
Любой тип сахарного диабета.
Неявным противопоказанием к приему мочегонных средств выступает желудочковая аритмия. При таком клиническом состоянии требуется коррекция терапевтической дозы и строгий контроль врача.
Мочегонные таблетки при отеках
Для борьбы с отечностью самыми действенными препаратами являются:
Все лекарственные средства имеют противопоказания, поэтому принять нужно по назначению специалиста.
Мочегонные таблетки для похудения
Прием диуретиков положительно сказывается на потере веса. Это объясняется снижением лишней жидкости в организме, ускорением метаболизма и уменьшением аппетита. Однако принимать лекарства стоит осторожно, чтобы исключить побочные явления. Поэтому предварительно стоит проконсультироваться с врачом.
Список эффективных мочегонных препаратов для похудения:
Самые популярные диуретики
Эффективными мочегонными препаратами в борьбе с отечностью при различных заболеваниях являются:
Тиазиподобные средства. Оказывают прямое действие на функцию почечных канальцев. Они препятствуют обратному проникновению хлора и натрия в организм. К ним относят Метиклотиазид, Циклометиазид, Бендрофлуметиозид.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Список мочегонных препаратов при отеках
Определить причину отеков поможет врач. Для вывода избытка жидкости назначают мочегонные средства. Работа диуретиков заключается в увеличении количества выводимой жидкости с мочой. В результате их действия отечность проходит. Эффективные современные диуретические препараты помогают сохранять в организме нормальный баланс веществ. Внедрение их в медицинскую практику является революционным шагом в лечении отеков. Выбор средства профильный доктор осуществляет, исходя из установленных причин отечности.
К синтетическим диуретическим препаратам относится Арифон Ретард таб. п/п/о 1.5мг №30 французского производителя Servier.
Это популярное тиазидное мочегонное средство длительного действия, входящее в категорию модифицированных препаратов. Инновационный препарат создан с применением высокотехнологичного процесса (гидрофильный матрикс), который запатентован фармацевтическими компаниями во всем мире. Гранулы активного вещества индапамида, гомогенно распределяются в гидрофильном матриксе. Таблетки покрыты специально разработанным водорастворимым покрытием. Оно позволяет лечебному индапамиду медленно освобождаться в пищеварительном тракте и оказывать лечебное воздействие. По истечению двух-трех часов после приема таблеток наступает эффект, который сохраняется довольно продолжительное время. Употребление этого препарата не имеет ограничений по употреблению соли. По сравнению с другими диуретиками, Арифон Ретард имеет для пациентов значительные преимущества:
Такую эффективность может гарантировать только оригинальный Арифон Ретард таб. п/п/о 1.5мг №30.
Проблемы применения диуретиков у пациентов с артериальной гипертонией и метаболическими нарушениями
Диуретики для лечения артериальной гипертензии (АГ) используются с конца 50-х годов прошлого века. Известно, что они способны улучшать отдаленный прогноз у больных АГ.
Диуретики для лечения артериальной гипертензии (АГ) используются с конца 50-х годов прошлого века. Известно, что они способны улучшать отдаленный прогноз у больных АГ. Кроме того, тиазидные диуретики усиливают эффективность других антигипертензивных препаратов и поэтому хорошо подходят для комбинированной терапии АГ [3–7].
Антигипертензивная терапия, назначаемая врачами, далеко не всегда бывает оптимальной. Очень часто назначаются лекарственные средства, не рекомендованные для длительного лечения АГ. Во всем мире стало типичным преимущественное назначение относительно новых антигипертензивных препаратов (присутствующих на фармацевтическом рынке не более 10–15 лет). Вероятно, это происходит потому, что под воздействием фармацевтических компаний дорогостоящие лекарственные средства вытесняют более старые и недорогие [13–16]. Однако подобная тенденция не обоснована данными доказательной медицины. Сравнительные исследования (HANE, 1997; САРРР, 1999; SТОР-2, 1999; ALLHAT, 2002; NORDIL, 2000) не показали преимуществ блокаторов кальциевых каналов и ингибиторов АПФ по сравнению с тиазидовыми и тиазидоподобными диуретиками в снижении артериального давления (АД), в профилактике осложнений и в уменьшении смертности у больных с АГ. Рандомизированное, многоцентровое, двойное слепое клиническое исследование ALLHAT, проведенное в США, было важной вехой изучения сравнительной эффективности разных групп антигипертензивных средств. В исследовании сравнивалась эффективность и безопасность ингибиторов АПФ, блокаторов кальциевых каналов, тиазидовых диуретиков и альфа-адреноблокаторов у пациентов с АГ и высоким риском осложнений [3]. Исследование было длительным (4–8 лет наблюдения) и включало большое количество пациентов (в каждой группе было от 9000 до 15000 участников). Полученные результаты были достаточно неожиданными. Было выявлено, что тиазидовые диуретики не уступает по эффективности ингибиторам АПФ и блокаторам кальциевых каналов, а по некоторым показателям даже превосходит их. Полученные результаты актуализировали использование тиазидовых диуретиков в лечении АГ. Данные, полученные в исследовании ALLHAT, подтверждают результаты ранее проведенного систематического обзора, показавшего, что использование тиазидовых и тиазидоподобных диуретиков в качестве препаратов первого выбора при АГ в сравнении с плацебо или отсутствием терапии достоверно эффективно, снижает АД и уменьшает риск развития серьезных осложнений и смерти [2].
Тиазидовые и тиазидоподобные диуретики широко используются как антигипертензивные средства во всем мире уже более 50 лет. Препараты этой группы внедрялись в клиническую практику в определенном хронологическом порядке: в 1956 г. — хлортиазид, в 1957 г. — гидрохлортиазид, в 1959 г. — хлорталидон, в 1974 г. — индапамид.
Важнейшее преимущество тиазидовых диуретиков перед другими классами антигипертензивных препаратов— их низкая стоимость, которая делает возможным широкое использование диуретиков в качестве начальной терапии АГ у больных с низкими доходами. Однако пациенту нельзя назначать препарат, основываясь только на цене и общих эффектах, свойственных тиазидовым и тиазидоподобным диуретикам. Если оценивать эффективность и безопасность внутри этой фармакологической группы, препаратом выбора, несомненно, является индапамид, который превосходит другие диуретики по антигипертензивной эффективности, лучше переносится и не вызывает существенных нарушений пуринового, углеводного и липидного обмена [1, 8–11].
Индапамид рекомендуется для начальной терапии АГ современными международными и российскими экспертами, может быть использован в качестве препарата для комбинированной терапии АГ с любым другим классом антигипертензивных средств, обеспечивает эффективную органопротекцию больным с гипертрофией левого желудочка и микропротеинурией, имеет наилучшее соотношение эффективность/безопасность в сравнении с другими диуретиками, оказывает нейтральное влияние на липидный и углеводный обмен.
Однако на сегодняшний день для эффективного снижения АД большинству пациентов необходима комбинированная антигипертензивная терапия, поэтому, основываясь на сведениях о клинической фармакологии антигипертензивных препаратов и данных клинических исследований, возникает потребность выбрать оптимальную комбинацию для лечения артериальной гипертензии у пациентов, нуждающихся в комбинированном лечении.
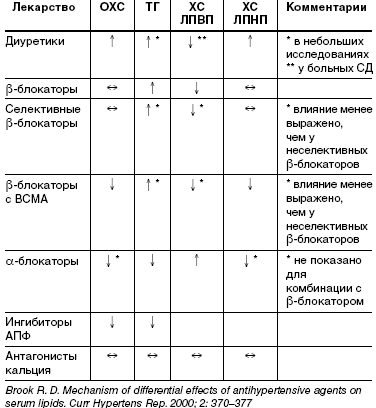
Серьезной проблемой в настоящее время является метаболическая безопасность антигипертензивной терапии. Многие антигипертензивные препараты могут существенно влиять на липидный и углеводный обмен за счет различных механизмов (табл. 1).
В журнале Lancet (2007) опубликован сетевой метаанализ клинических исследований эффективности и безопасности различных классов антигипертензивных средств, в котором оценивалось влияние препаратов на метаболизм [12]. Данные метаанализа свидетельствуют о наличии у средств, действующих на ренин-ангиотензиновую систему, положительного метаболического действия, что определяет их как наиболее перспективную группу для комбинирования с тиазидовыми и тиазидоподобными диуретиками. Однако клиническая целесообразность использования подобной комбинации у российских пациентов требует подтверждения в отечественных клинических исследованиях. Все вышесказанное послужило причиной проведения клинического исследования, целью которого было оценить метаболические эффекты двух вариантов комбинированной антигипертензивной терапии: совместного применения двух препаратов— ингибитора АПФ эналаприла в дозе 20 мг (Энапа), тиазидоподобного диуретика пролонгированного действия индапамида 1,5 мг (Равела СР) и фиксированной комбинации ингибитора АПФ эналаприла и тиазидового диуретика гидрохлоротиазида(Энапа-НЛ 20).
Материалы и методы
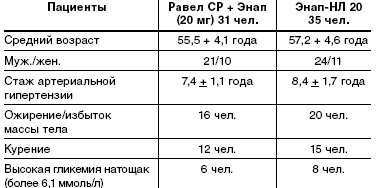
В исследование было включено 112 человек в возрасте от 18 до 65 лет, страдающих эссенциальной АГ. Критериями исключения были сахарный диабет, нарушение толерантности к углеводам, ишемическая болезнь сердца и ее эквиваленты.На первом, предварительном, этапе исследования выявлялись пациенты, нуждающиеся в назначении комбинированной терапии. В течение 2 недель пациенты получали Энап в дозе 5 мг в сутки, затем при отсутствии достижения целевого АД (140/90 мм рт. ст.) дозировка увеличивалась до 10 мг, а еще через 2 недели до 20 мг в сутки. У 36 пациентов нормализация АД была достигнута при монотерапии Энапом. 71 пациент, не достигший целевых цифр АД на монотерапии, был включен в основную часть исследования и переведен на комбинированную терапию. На этом этапе пациенты были методом «случай-контроль» разделены на две группы. Пациенты первой группы получали Энап 20 мг в комбинации с Равелом СР (35 чел.), пациенты второй группы— Энап-HЛ 20 (20 мг эналаприла малеата + 12,5 мг гидрохлоротиазида) (36 чел.). В качестве препарата, который добавлялся в случае не достижения целевых уровней АД, в обеих группах использовали метаболически нейтральный антигипертензивный препарат— амлодипин (Тенокс). Наблюдение продолжалось 6 месяцев с момента начала комбинированной терапии. Исследование завершили 66 человек. Приверженность к лечению была выше в группе, пациенты которой получали Энап-HЛ 20 (из 36 чел., включенных в исследование, выбыл 1 человек (2,7%)). Из группы (35 чел.), пациенты которой получали Энап в сочетании с Равелем СР, выбыло 4 человека (7%). Очевидно, это связано с меньшим количеством принимаемых таблеток в группе, где пациенты получали фиксированную комбинацию.
До начала комбинированной терапии, а также через 3 и через 6 месяцев контролировали гликемический профиль, креатинин крови, калий крови, инсулин крови, мочевую кислоту, общий холестерин (ОХС), триглицериды (ТГ), холестерин липопротеидов низкой плотности (ХС ЛПНП), холестерин липопротеидов высокой плотности (ХС ЛПВП), проводилось суточное мониторирование АД. Инсулинорезистентность оценивалась наиболее простым и удобным для применения в клинической практике методом— по изменению концентрации инсулина плазмы крови натощак. Известно, что гиперинсулинемия при нормогликемии, как правило, свидетельствует о наличии инсулинорезистентности. Трудность представляет стандартизация этого метода, поскольку нормальные значения инсулинемии крайне вариабельны. Предложены различные индексы для оценки инсулинорезистентности, рассчитываемые по соотношению концентраций инсулина и глюкозы плазмы натощак и/или после пищевой нагрузки. В нашем исследовании использовался один из таких общепринятых расчетных индексов— индекс HOMA-IR, разработанный D. Matthews: инсулин сыворотки натощак (мкед/мл) глюкоза плазмы натощак (ммоль/л)/22,5.
Индекс HOMA-IR был впервые описан в 1985 году и до сих пор широко используется во всем мире. Этот индекс коррелирует с более сложными методами определения инсулинорезистентности.
Характеристика пациентов, завершивших основной этап исследования, приведена в табл. 2. На этом этапе из исследования выбыли 5 человек, не соблюдавшие режим приема препарата. 66 пациентов завершили исследование.
Анализируя результаты исследования, следует прежде всего отметить, что сформированные группы наблюдаемых были совершенно сопоставимы по данным комплексной оценки состояния сердечно-сосудистой системы и метаболических показателей во время первого визита.
В проведенном нами исследовании до начала комбинированной терапии в обеих группах было отмечено повышение средних значений систолического (САД) и диастолического АД (ДАД), индекса НОМА, ОХС, ХС ЛПНП по сравнению с нормой. Динамика показателей, изучавшихся в исследовании, приведена в табл. 3.
Динамика АД в двух группах достоверно не отличалась. Статистически значимое снижение АД наблюдалось уже через 3 месяца от начала комбинированной терапии. К концу 6 месяца терапии значение как САД, так и ДАД в обеих группах достигло нормальных цифр, что свидетельствует о высокой эффективности обеих комбинаций.
При оценке инсулинорезистентности в динамике было выявлено статистически значимое снижение индекса НОМА в группе, принимавшей Равел СР в комбинации с Энапом в дозе 20 мг, через 3 и 6 месяцев по сравнению с исходным уровнем (табл. 3). Во второй группе подобные изменения также наблюдались, но различия с исходным уровнем не достигли статистически значимого уровня.
Важным результатом нашего исследования было статистически значимое снижение уровня ОХ и ХС ЛПНП у пациентов, получавших Энап в комбинации с Равелем СР. Эти изменения наблюдались уже через 3 месяца от начала лечения и сохранялись через 6 месяцев, что свидетельствует о значимом положительном влиянии исследуемой комбинации на метаболический профиль. В группе, принимавшей Энап-HЛ 20, подобных изменений не наблюдалось, препарат проявил себя как метаболически нейтральный.
Чем же обусловлены полученные нами различия в метаболических эффектах двух комбинаций? Вероятно, это связано с тем, что в одном случае метаболически позитивное действие ингибитора АПФ нивелируется негативным влиянием тиазидового диуретика. Во втором случае метаболически нейтральный тиазидоподобный диуретик при сохранении антигипертензивной активности комбинации сохраняет метаболически позитивное действие ингибитора АПФ, что делает данную комбинацию наиболее приемлемой у больных с уже имеющимися метаболическими нарушениями.
Таким образом, комбинация Равела СР и Энапа в дозе 20 мг в течение 6 месяцев на фоне модификации образа жизни оказывает позитивное метаболическое действие, уменьшает инсулинорезистентность, улучшает липидный спектр, что обуславливает целесообразность применения этой комбинации у большой когорты пациентов с артериальной гипертензией— у больных с уже имеющимися метаболическими нарушениями или высоким риском их развития. Подводя итоги работы, отметим, что комбинация большой дозы ингибитора АПФ и низкой дозы тиазидного диуретика (Энап-HЛ 20) показала себя метаболически нейтральной.
Литература
О. Н. Ткачева, доктор медицинских наук, профессор А. Ю. Галяутдинова, кандидат медицинских наук МГМСУ, Москва