На что жаловаться кардиологу
8 признаков, что пора обратиться к кардиологу
По данным Всемирной организации здравоохранения, основная причина смерти в мире – сердечно-сосудистые заболевания. Именно от них умирает больше всего людей.
И этих смертей было бы гораздо меньше, если бы больным, страдающим сердечными болезнями, была вовремя оказана помощь. Но для этого каждый человек должен понимать, при каких симптомах следует обращаться к врачу, а точнее – к кардиологу – специалисту по заболеваниям сердца и сосудов.
1. Кардиалгия – боль в сердце

Она может отдавать в различные части тела – в руки или в одну руку (обычно левую), назад в спину и даже в челюсть.
Боль развивается вслед за физическими усилиями, после эмоционального напряжения, переохлаждения, приема большого количества пищи.
Боль может носить разный характер: давящий, режущий, ноющий, сжимающий. Она может «печь».
Боли чаще всего сопровождают ишемическую болезнь сердца (ИБС) и носят название стенокардия. Но кардиалгии характерны и для других сердечно-сосудистых патологий, в частности артериальной гипертензии, перикардита, миокардита, кардиомиопатии и др.
Боль в области сердца может вызываться и другими, несердечными патологиями, но лучше, если в этом будет разбираться врач. Поэтому любые кардиалгии – это причины обратиться к кардиологу.
2. Нехватка воздуха – одышка
Состояние одышки – затрудненного дыхания, нехватки воздуха – говорит о сердечной или легочной недостаточности. Сердечная одышка на первых порах развивается при физических усилиях и проходит, когда нагрузка прекращается. Но по мере развития болезни одышка может настигать человека, и когда он находится в покое, и даже просто лежит. Это уже грозный симптом.
Сердечная одышка обычно проявляется тем, что затруднен вдох.
Отличить одышку сердечную от легочной может специалист. В любом случае и тот и другой симптом говорит о серьезном неблагополучии со здоровьем.
3. Частый/уреженный пульс – тахикардия/брадикардия
По пульсу можно судить о таком важном показателе, как частота сердечных сокращений (ЧСС).
Нормальным считается от 60 до 100 ударов в минуту (естественно, при нагрузках, стрессах пульс учащается).
Когда значения пульса выше этого показателя, говорят о тахикардии, ниже – о брадикардии. И то и другое состояние достаточно опасны. Особенно серьезна низкая ЧСС – менее 40 ударов в минуту, она может вызвать остановку сердечной мышцы.
4. Перебои в сердечном ритме – аритмия
Обычно мы не замечаем, как работает наше сердце. Но бывает, что возникают субъективные малоприятные ощущения – сердце «трепыхается», «замирает», как бы «переворачивается». Если такие ощущения постоянны, да еще сопровождаются другими симптомами: одышкой, слабостью, болью в груди, то консультация кардиолога необходима. Вполне вероятно, что причина в заболеваниях сердца – ИБС, кардиомиопатии, перикардите, пороке сердца.
5. Повышенное или пониженное АД – гипертония и гипотония
Артериальное давление считается нормальным, если оно находится в пределах от 60 до 140 мм рт. ст. Если давление постоянно повышено или, наоборот, понижено, надо забить тревогу. Такое состояние чревато развитием серьезных осложнений вплоть до инсульта. Да, и при пониженном давлении может случиться инсульт, поэтому не стоит заниматься самолечением. Гипотония такая же причина обратиться к кардиологу, как и гипертония.
6. Обмороки
Постоянные обмороки и даже эпизоды сильной слабости с головокружением – это повод посетить кардиолога и пройти обследование. Конечно, такие состояния могут говорить о другой, несердечной причине, но в любом случае существует опасность серьезных последствий.
7. Синие губы – цианоз
Если такое случается не потому, что вы замерзли, и сопровождается посинением ногтей, учащением сердцебиения, то это очень нехороший симптом. Он указывает на то, что в сердечной деятельности происходят сбои и сердце не обеспечивает организм кислородом. Синие губы и ногти характерны для порока сердца.
8. Отеки ног
Отекать ноги могут не только при сердечных заболеваниях, а также при проблемах с почками, варикозе, поражениях печени. Сердечные отеки имеют характерные особенности. Развиваются такие отеки постепенно, захватывают лодыжки обеих ног, поднимаясь на голени. Кожа на месте отека плотная, холодная (часто ноги мерзнут), имеет синюшный оттенок. Отеки безболезненны, даже когда на них надавливают.
Такие отеки, сопровождающиеся другими симптомами проблем с сердцем, свидетельствуют о развивающейся сердечной недостаточности, поэтому они являются причиной обращения к кардиологу.
Все перечисленные выше признаки, особенно если они появляются в сочетании, игнорировать нельзя. С сердцем шутки плохи – инфаркт миокарда, инсульт, остановка сердца могут возникнуть внезапно. Чтобы этого не случилось, надо своевременно обратиться к специалисту-кардиологу, пройти обследование, выявить заболевание и выполнять все рекомендации врача.
Первый визит к кардиологу: что полезно знать
Важный повод для визита
Если скачет давление
Высокое кровяное давление (гипертония) в подростковом или молодом возрасте – еще одна веская причина проконсультироваться у кардиолога. Повышенное давление является предшественником, «первой ласточкой» сердечно-сосудистых заболеваний. Риск развития гипертензии может быть наследственным, особенно если давление было у ваших родителей. Вы рискуете несколько меньше, если это бабушки-дедушки.
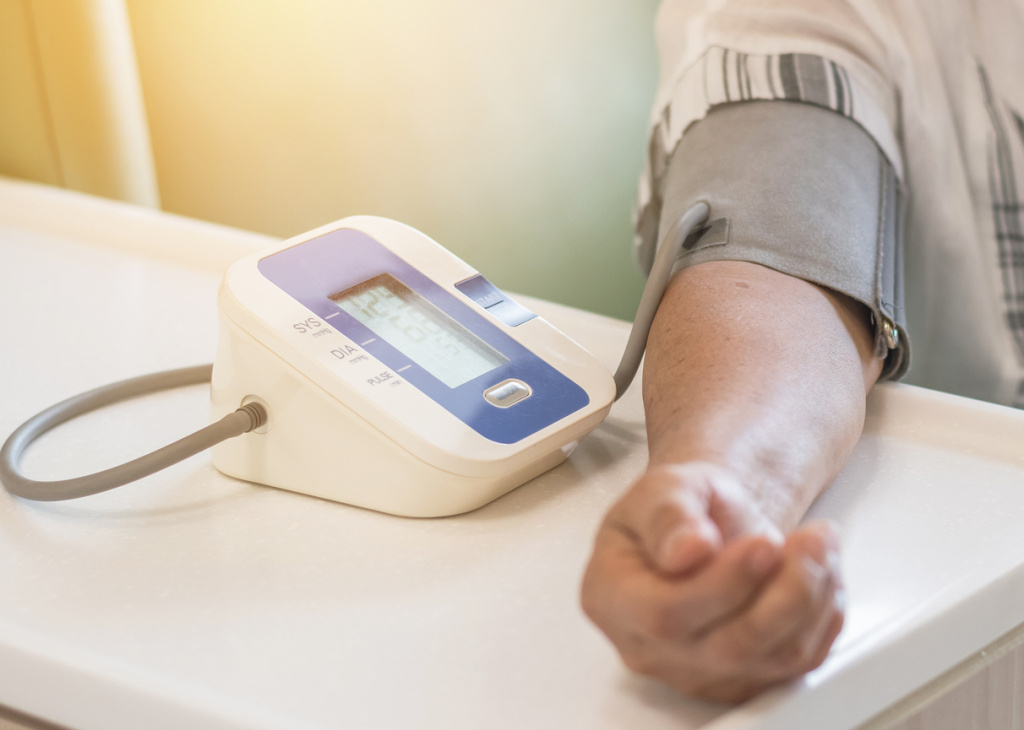
Возраст также постепенно повышает ваш риск сердечных проблем, особенно у мужчин после 45-50 лет и у женщин с наступлением менопаузы. Если вы ведете сидячий образ жизни, не придерживаетесь диеты с низким содержанием соли, имеете избыточный вес, курите или пьете алкоголь (особенно – ежедневно), у вас более вероятно развитие высокого кровяного давления. Постоянное напряжение сосудов, если на их стенки давит кровь, является фактором риска сердечно-сосудистых заболеваний.
Знаете ли вы свой холестерин?
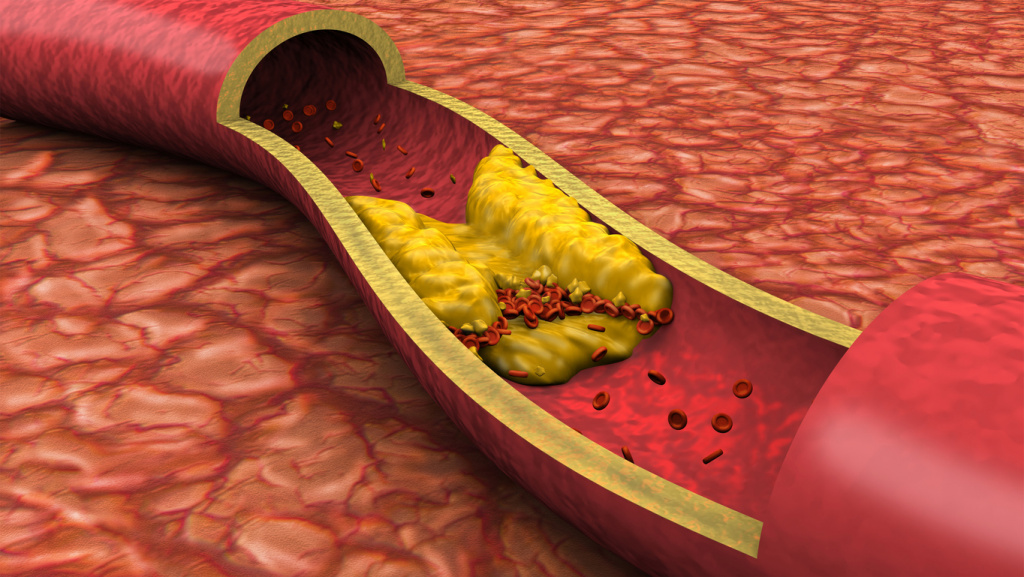
Когда вы в последний раз проверяли свой холестерин? Многие из нас даже не знают – какой у них уровень «хорошего» либо плохого холестерина, а между тем это очень важный показатель вашего здоровья. Так, повышенная концентрация общего холестерина – это еще полбеды, наиболее опасен высокий уровень ЛПНП (или он называется гиперхолестеринемией). Именно этот вид холестерина повреждает ваши сосуды и образует в них бляшки, разрушающие сосудистую стенку и сужающие просвет самого сосуда. Из-за этого повышается риск образования тромбов и нарушается кровоснабжение и питание тканей и органов. Определить свой холестерин – еще одна причина, по которой следует обратиться к специалисту. Врач обязательно проверит ваши показатели этого соединения, наряду со многими другими.
Кроме того, у вас может выявиться еще одна проблема жирового обмена – гиперлипидемия. Она включает в себя повышение уровня холестерина и триглицеридов (другой вид жировых соединений, которые не менее опасны), что также может повысить риск сердечных заболеваний.
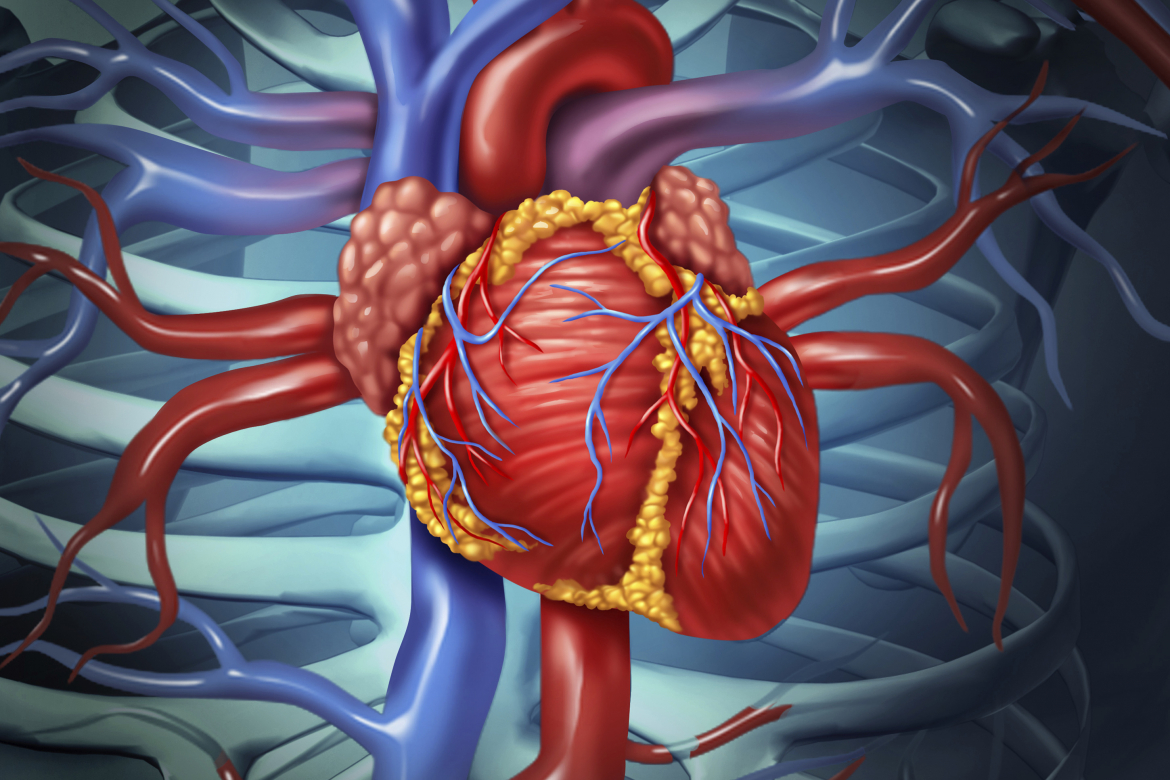
Пока холестерин в норме, не нарушено соотношение ЛПНП и других жиров – ЛПВП (он же – хороший холестерин), сосуды вполне здоровы. Когда уровень «плохого» холестерина высокий, а хорошего – мало, сосуды не успевают очищаться от жирового налета, на стенках артерий начинают образовываться бляшки (так развивается атеросклероз), и этот процесс может затруднить кровоток. И это опасно серьезными осложнениями. Когда бляшка закрывает магистральную артерию и кровоснабжение сердца ограничено, миокард не может эффективно работать, часть сердечной мышцы страдает от ишемии, может развиться инфаркт.
Когда этот процесс происходит в артериях, ведущих к мозгу, в определенной зоне, где бляшка в сосуде очень большая, кровоток может совсем прерваться – будет инсульт.
Вы можете и не знать, что у вас высокий уровень холестерина, поэтому важно проводить ежегодную диспансеризацию и сдавать анализ крови. Семейная гиперхолестеринемия – это одно из наиболее распространенных наследственных заболеваний, провоцирующих повышенный уровень холестерина с достаточно молодого возраста.
Если у вас вредные привычки
Курение, даже если вы уже бросили, а также вейпинг и электронные сигареты – это серьезный фактор риска сердечных заболеваний, вдобавок к серьезному поражению бронхов и легких. Химические вещества в табачном дыме вредят вашим клеткам крови, а никотин влияет на тонус сосудов и давление (влияние электронных сигарет на легкие – читайте здесь). Курение ограничивает приток крови к сердцу, и этот факт тесно связан с гипертонией. Воздействие никотина и других химикатов в табачном дыме также увеличивает частоту сердечных сокращений и свертываемость крови, эти вещества повреждают слизистую оболочку артерий.
Курение, помимо уже сказанного, – это фактор риска развития заболевания периферических артерий (перемежающейся хромоты), которое повышает частоту развития сердечных заболеваний, инфаркта и инсульта.
Активные курильщики и те, кто курил ранее, особенно долгое время, должны пройти обследование у кардиолога. Кроме рекомендаций по отказу от курения врач посоветует еще и изменения в образе жизни, чтобы помочь легким и сердцу настроиться на новый режим работы, уже без вредной привычки.
Если вы диабетик
Диабет – сам по себе достаточно серьезное и сложное заболевание, с которым нужно постоянно наблюдаться у врача. Кроме того, он связан с «тихими» сердечными приступами – инфаркты развиваются почти без боли и могут привести к внезапной смерти. Плохо контролируемый диабет также ускоряет развитие многих сердечных заболеваний – гипертонии, инсульта, инфаркта, стенокардии и ИБС. Когда у вас постоянно повышенный уровень глюкозы в крови, клетки могут нуждаться в энергии, так как не получают ее из углеводов. При нехватке инсулина глюкоза из крови не может попасть в клетки и превратиться в энергию.
Со временем высокие концентрации сахара в крови могут разрушать нервы и кровеносные сосуды, буквально засахаривая их и делая хрупкими, ломкими и нефункциональными. Поражение сосудов, включая мелкие артерии и капилляры, приводит к сердечным заболеваниям и инсультам. Так что если у вас пред-диабет (сегодня его называют нарушенная толерантность к глюкозе) или уже выявлен диабет, у вас значительно более высокий риск серьезных поражений сердца, включая внезапные сердечные приступы, и вам следует посетить врача-кардиолога и решить, как часто вам следует обследоваться, что сделать для защиты сердца и сосудов.
Лишний вес и наличие ожирения
Лишний вес, а уж тем более ожирение – это не только внешний дефект и неидеальная фигура. Это серьезное обменное нарушение и высокая нагрузка на позвоночник, нижние конечности, проблемы с гормонами и дыханием. Естественно диагноз ожирения также связан с повышенным риском сердечно-сосудистых заболеваний. Поскольку индекс массы тела (ИМТ) растет, возрастает и нагрузка на сосуды и сердце, им нужно работать в напряженном режиме, чтобы обеспечить нужды слишком большого тела. Существенно повышается риск развития ишемической болезни сердца (ИБС), так как в теле слишком много жиров.
ИБС возникает в ситуации, когда в артериях накапливаются атеросклеротические бляшки, и они все сильнее и сильнее затрудняют приток крови к важным органам, таким как сердце. Коронарные артерии небольшого диаметра, и для них критичны даже небольшие отложения на стенках (10 шагов к здоровому сердцу – читайте здесь).
Ожирение также связано с сердечной недостаточностью, когда ваше сердце не может из-за перегрузки и истощения миокарда перекачивать достаточно крови, чтобы удовлетворить потребности организма.
Какие еще могут быть причины?
Есть еще целый ряд проблем со здоровьем, когда стоит посетить кардиолога. Например, наличие у вас хронического заболевания десен – пародонтоза. Известно, что постоянное воспаление в полости рта негативно влияет на весь организм, в том числе – на стенки кровеносных сосудов. Поэтому, наряду с лечением у стоматолога, нелишним будет и консультация врача-кардиолога. У вас могут выявиться гипертония и начальные признаки атеросклероза.
Если речь идет о молодой женщине, матери, то наличие в прошлом, во время одной из беременностей, диагноза преэклампсии или гестационного диабета – все это факторы риска более позднего заболевания сердца, поэтому рассмотрите возможность пройти обследование у кардиолога.
Гестационный диабет (диабет во время беременности) часто может перейти в ремиссию после родов; тем не менее, риск повышения уровня сахара в крови и персистирующего (скрытого) диабета все еще довольно велик уже и после родов (более подробно об этом виде диабета здесь).
Преэклампсия, которая включает развитие опасно высокого кровяного давления во время беременности, устраняется после родов, спустя 2-3 недели. Но риск формирования в последующей жизни высокого кровяного давления все еще может сохраняться. Поэтому женщины с подобными осложнениями в родах должны быть на особом учете у кардиолога.
Какие симптомы говорят о проблемах с сердцем? Кардиолог НМИЦ рассказала о профилактике сердечно-сосудистых заболеваний
– Какие проблемы существуют в лечении сердечно-сосудистых заболеваний у россиян?
– Основная проблема — недоверие врачам и, как следствие — самостоятельное лечение, отмена жизненно необходимых препаратов из-за предрассудков, затягивание с визитом к доктору. В итоге заболевание выявляется уже слишком поздно и в острой фазе, например, когда у человека происходит инфаркта миокарда.
– Какое заболевание особенно часто встречается в практике российских кардиологов?
– Гипертоническая болезнь, то есть повышенный уровень артериального давления. Заболевание возникает из-за множества факторов, в том числе и подконтрольных человеку: курение, употребление алкоголя, лишний вес, избыточное потребление соли, низкая физическая активность. На самом деле болезнь можно предотвратить, если соблюдать принципы первичной профилактики — то есть осознанно контролировать все перечисленные факторы. Такие меры в целом препятствуют возникновению многих заболеваний сердечно-сосудистой системы и не только.
– Давайте подробнее поговорим о профилактике. Каковы основные принципы?
– Если говорить о профилактике сердечно-сосудистых заболеваний, то она подразделяется на первичную, когда мы стараемся не допустить возникновение болезни, вторичную, когда мы при наличии заболевания не даем ему развиваться, держим под контролем, и третичную, при которой мы предупреждаем развитие осложнений болезни. Всемирная организация здравоохранения уделяет большое внимание первичной профилактике, а особенно питанию. Так, например, жизнь человека продлевает потребление овощей и фруктов — не менее 500 г в сутки. То есть с каждым приемом пищи необходимо есть фрукты или овощи, отмечу – помимо картофеля. Также для профилактики болезней сердца рекомендуется употреблять 2-3 порции жирной рыбы в неделю, например — сельдь, скумбрия, палтус. Одна порция – это около 140 г готовой рыбы или размер вашей ладони без пальцев. Ограничение соли – также важно для здоровья сердца. Норма употребления соли не более 5 г в сутки. Здесь важно учитывать не только то, как много человек солит еду во время приготовления, а также соль, которая содержится в уже готовых покупных продуктах: консервах, закатках, сыре и т.д.
Также отдельно расскажу о регулярных обследованиях, которые позволят во время заподозрить болезнь сердца. Человеку с 20 лет каждые два года необходимо измерять артериальное давление, а каждые четыре года определять уровень жиров в крови, то есть проходить липидограмму. С 45 лет необходимо ежегодно контролировать уровень глюкозы в крови. Эти обследования можно пройти во время обычной диспансеризации. В случае отягощенной наследственности — сердечно-сосудистые заболевания у родственников до 65 лет у женщин и до 55 лет у мужчин — обследования можно проводить чаще. Также особенно ответственно стоит относиться к своему здоровью тем людям, в семейном анамнезе которых есть случаи смерти от сердечно-сосудистых заболеваний.
– Как часто нужно посещать кардиолога? И с какого возраста?
– Кардиолога нужно посещать тогда, когда вы почувствовали любые жалобы, связанные с сердечно-сосудистой системой. Если вас беспокоят сердцебиение, одышка, колебания уровня давления, обмороки, боли в сердце, «замирание», «толчки», «кувырки» сердца — это все повод записаться на консультацию к кардиологу. Если жалоб нет, но у вас есть родственники с заболеваниями сердца, ожирение, вы курите, то можно обратиться к терапевту и по необходимости вас могут направить к кардиологу. С учетом того, что сейчас действительно прослеживается тенденция к омолаживанию сердечно-сосудистых заболеваний, обратиться к кардиологу никогда не рано.
– На какие звоночки обратить внимание, какие симптомы говорят о проблемах с сердцем?
– На самом деле, симптомов, говорящих о проблемах с сердцем очень много. Выделю семь, с которыми необходимо обратиться к кардиологу: боль в сердце; одышка в покое или при нагрузке; ощущение перебоев, «кувырков», «замирания» сердца; обмороки без явной причины; повышенное давление, а именно более 140/90 мм. рт. ст.; постоянное увеличение пульса без нагрузки более 100 в минуту; отёки нижних конечностей. В этих случаях нужно обязательно обратиться к специалисту.
– Как проходит первичный осмотр у врача кардиолога?
– При первом посещении кардиолога необходимо принести с собой все обследования, что у вас есть и очень желательны данные о давлении хотя бы за неделю, т.е. пациенту необходимо вести дневник давления в течении семи дней. На приеме врач расспрашивает о всех факторах риска возникновения заболеваний, жалобах, производит осмотр и при необходимости назначает дополнительные обследования. Также важно записать все лекарства, что вы принимаете, с дозировками и часами приема.
Чтобы сделать визит к врачу более информативным, можно взять на прием результаты ЭКГ — желательно давностью не более 7 дней, а также предыдущую пленку для сравнения, анализы крови — клинический, глюкоза, липидограмма, креатинин, мочевина, мочевая кислота, АСТ, АЛТ, общий белок, а также эхокардиограмму. Это поможет быстрее сориентироваться в вашем состоянии и возможно сразу назначить терапию.
– Какие симптомы могут требовать экстренную, неотложную помощь? Когда необходимо вызывать «скорую»?
– Вызвать бригаду скорой помощи необходимо при появлении давящей, жгучей боли за грудиной длительностью более 15-20 минут, которая может сопровождаться холодным потом и чувством страха, внезапной потери сознания, внезапного сердцебиения, сопровождающегося головокружением, одышки. Одышка может появиться остро и сопровождаться болью в грудной клетке, чувством нехватки воздуха.
По статистике инфаркт – одна из самых распространенных причин смерти в мире. Очень важно вовремя распознавать предынфарктное состояние. Боль в сердце — это признак ишемии миокарда, когда нарушен баланс между поступлением крови к мышце сердца и ее потребностью. Отличить боль сердечную от какой-либо другой можно по нескольким признакам: боль в сердце имеет определенную локализацию — за грудиной, иногда иррадиирует, распространяется, в левую руку, плечо, нижнюю челюсть; имеет характеристику — давит, сжимает и связана с физической или эмоциональной нагрузкой. Также важно помнить — длительность этой боли от 2 до 10 минут. Если возникают такие симптомы, необходимо срочно обратиться за медицинской помощью.
Сделайте эти правила принципами своей жизни, тогда вы сможете предотвратить сердечно-сосудистые и другие заболевания. Возьмите здоровье под свой личный контроль.
Беседовала
ИОАННА ЧЕРНОВА
специалист по связям с общественностью НМИЦ онкологии им. Н. Н. Петрова
Санкт-Петербургский государственный университет
Высшая школа журналистики и массовых коммуникаций
Что вам необходимо сделать
Публикации по теме:
Да все эти симптомы можно применить к любой болезни.Мне 37. У меня пульс в покоя от 80-100. Одышка при нагрузке. Экстрасистолия временами. Узи сердца в норме. Щитовидка в норме. Куча анализов и обследований. Кто пишет миокардит. Кто к психотерапевту направляет. Так что не могут у нас поставить диагноз. Такая медицина. Проще не обращать на это внимание. И жить дальше.
вово точняк! Уменя и кашель постоянный и отечность и слабость и боль неопределенная слева я даже боюсь идти к врачу скажет понавыдумывала мне 26 лет только….
С какими симптомами нужно обратиться к кардиологу?

По статистике именно сердечно-сосудистые заболевания стоят на первом месте среди патологий, приводящих к гибели больного. В результате проблем в кровеносной системе нарушается работа всего организма. Чтобы вовремя заметить опасные симптомы и принять меры, следует внимательно прислушаться к организму.
В нашем медицинском центре вам окажут всю необходимую помощь в диагностике и лечении. Есть возможность вызвать врача на дом.
Что способствует заболеванию сердца и сосудов
Среди факторов, приводящих к заболеваниям сердечно-сосудистой системы, самые основные:
К неблагоприятным факторам относится также наследственность, постоянное недосыпание, чрезмерная физическая нагрузка, менопауза.
Какие симптомы должны насторожить
Болезни сердца и сосудов не сразу дают о себе знать. Первые тревожные симптомы могут выражаться так:
Далее эти симптомы усиливаются и происходят чаще. Самыми серьезными осложнениями являются инфаркты и инсульты.
Диагностика и лечение

При первых симптомах следует пройти обследование и получить консультацию кардиолога.
Среди наиболее информативных методов диагностики:
Если болезнь на начальной стадии, скорректировать состояние и даже полностью выздороветь может терапевтическое воздействие. Необходимо также изменить образ жизни, четко регулировать время отдыха и активности, снизить вес.
При серьезных нарушениях в работе кровеносной системы применяется высокотехнологичная медицинская помощь – кардиохирургия.
Полезная информация по теме:
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
14 важных вопросов кардиологу Антону Родионову
Об инфарктах, гипертонии, чистке сосудов и бесполезных лекарствах
Поговорили с Антоном Родионовым — терапевтом-кардиологом, кандидатом медицинских наук, автором научно-популярных книг о здоровье.
Врач рассказал, как узнать свой риск инфаркта или инсульта, почему некоторые популярные сердечные лекарства бесполезны, чем так опасно повышенное давление и можно ли очистить сосуды от атеросклероза.
Что вы узнаете
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Что лечит кардиолог, кроме инфарктов и гипертонии?
Гипертония, или повышенное артериальное давление, — это, действительно, самая частая причина обращения к кардиологу. Если человек дожил до 60 лет, вероятность того, что ему нужно лечить гипертонию, составляет 60%, вот такая незамысловатая статистика. Если в целом взять взрослых людей, то доля гипертоников среди них составляет примерно 35—40%.
Гипертония — Всемирная организация здравоохранения
Факты о гипертонии — Американский центр по профилактике и контролю заболеваний, CDC
Рост распространенности гипертонии с возрастом
| Возраст | Мужчины | Женщины |
|---|---|---|
| 20—34 года | 8,6% | 6,2% |
| 35—44 лет | 22,6% | 18,3% |
| 45—54 лет | 36,8% | 32,7% |
| 55—64 лет | 54,6% | 53,7% |
| 65—74 лет | 62,0% | 67,8% |
| Старше 75 лет | 76,4% | 79,9% |
На второе место я бы поставил нарушения ритма. Аритмии — очень большая и неоднородная группа болезней, сюда входят и желудочковая тахикардия, опасная внезапной смертью, и совершенно безобидные единичные экстрасистолы у молодых людей.
Сердечные аритмии — статья в блоге клиники Майо
Очень распространенное нарушение ритма называется фибрилляция предсердий, иногда ее по старинке называют мерцательная аритмия. Это хроническая болезнь, главная опасность которой заключается в увеличении риска инсульта, связанного с формированием тромбов в предсердиях.
Мерцательная аритмия — Национальная служба здравоохранения Великобритании
Все больше в нашей практике пациентов с сердечной недостаточностью. Это неудивительно, поскольку сердечная недостаточность — универсальный исход большинства хронических заболеваний сердца. Как это ни парадоксально, чем лучше мы лечим наших пациентов, тем больше на приеме будет больных с сердечной недостаточностью.
Сердечная недостаточность — Американская ассоциация сердца
Не забудем о заболеваниях, связанных с атеросклерозом. Пациенты с ишемической болезнью сердца, перенесенным инсультом, заболеваниями сосудов ног тоже лечатся у кардиолога. И наконец, есть более редкие проблемы: пороки сердца, кардиомиопатии, наследственные заболевания.
Атеросклероз — Национальный институт заболеваний сердца, легких и крови США
Кардиомиопатия — Американский центр по контролю и профилактике заболеваний, CDC
Как победить выгорание
Давайте разбираться. В основе инфаркта миокарда и инсульта чаще всего лежит атеросклероз. Разумеется, возраст — один из классических факторов риска атеросклероза, соответственно, чем старше человек, тем выше риск сосудистой катастрофы.
Инфаркт — Американский центр по профилактике и контролю заболеваний, CDC
Инсульт — статья в блоге клиники Майо
Инсульт и атеросклероз — Американское общество борьбы с инсультом
Однако задача наша состоит не только в том, чтобы лечить уже состоявшийся инфаркт, но и в том, чтобы остановить прогрессирование атеросклероза «на дальних подступах». Поэтому оценивать риски сосудистых осложнений нужно гораздо раньше, примерно с 40 лет.
Впрочем, не надо думать, что сами инфаркты и инсульты происходят только у тех, «кому за…». Сорокалетних тоже время от времени госпитализируют в сосудистые центры. Как правило, в этом виноваты три фактора: наследственность, курение, и хронический стресс.
Атеросклероз — справочник для врачей MSD
Как избежать инфарктов и инсультов — Всемирная организация здравоохранения
Отметим, что у молодых людей исходы инфаркта миокарда хуже, чем у пожилых. Дело в том, что у возрастных пациентов с ишемической болезнью сердца со временем формируются коллатерали — вспомогательные сосуды, которые страхуют участки миокарда, страдающие от нехватки кислорода. У молодых этих коллатералей нет, поэтому при закупорке сосуда «слетает» вся стенка сердца.
В каких случаях нужно срочно обращаться к кардиологу?
Интенсивная боль за грудиной или в области грудной клетки, внезапно возникшая одышка, приступ учащенного ритмичного или неритмичного сердцебиения, сильная головная боль, необъяснимые падения и потеря сознания — это я перечислил классические симптомы, которые требуют исключения инфаркта миокарда, легочной эмболии, пароксизмальных аритмий, кровоизлияния в мозг, блокад сердца.
Симптомы сердечного приступа — Национальная ассоциация здравоохранения Великобритании
Признаки и симптомы инсульта — Американский центр по профилактике и контролю заболеваний, CDC
Блокада сердца — Национальная ассоциация здравоохранения Великобритании
Эмболия легочной артерии — статья в блоге клиники Майо
На деле, разумеется, все гораздо сложнее, и симптоматика в острых ситуациях может быть нетипичной — например, инфаркт нижней стенки сердца может проявляться болями в животе и тошнотой.
Поэтому здравый смысл говорит нам: любые впервые возникшие необъяснимые симптомы требуют осмотра врачом. Я не смогу вам заочно со стопроцентной вероятностью сказать: вот здесь ищи инфаркт, а здесь точно его нет. Мы же оцениваем не только жалобы пациента, но и другие факторы риска — например, одна и та же боль у 60-летнего курящего мужчины и 18-летней девушки будет иметь разное значение.
Отличаются ли симптомы инфаркта миокарда у мужчин и женщин?
Отличаются. В 2016 году Американская ассоциация сердца даже выпустила специальный документ на эту тему. У мужчин инфаркт миокарда чаще имеет классическое «кинематографическое» течение: интенсивная боль за грудиной, отдающая в оба плеча, тяжелая одышка. Вспомните классические фильмы «Любовь по правилам и без», «Зимний вечер в Гаграх».
У женщин чаще встречаются атипичные симптомы: тошнота и рвота, боли в верхней части спины, шее, челюсти, нехватка воздуха, необычная утомляемость и тревожность. Скажем, при таком неспецифическом симптоме, как боль в плече или руке, у женщин вероятность инфаркта миокарда в два раза выше, чем у мужчин.
Стоит ли при болях в сердце пить валокордин, корвалол или валидол?
Валокордин и корвалол имеют к сердцу только лингвистическое отношение. Слово cor в переводе с латыни означает «сердце». В действительности там нет ни одного компонента, который мог бы иметь отношение к лечению наших болезней.
В состав этих препаратов входит некоторое количество валерианы и мяты, а также очень старый и очень небезопасный транквилизатор фенобарбитал. Фенобарбитал при длительном применении вызывает зависимость и может приводить к головокружению, слабости, расстройству сна, агрессии. Именно поэтому во многих странах препараты, содержащие фенобарбитал, запрещены к безрецептурному отпуску.
Что касается валидола, то это просто конфета «холодок» с высоким содержанием ментола. Еще в прошлом веке старшие товарищи учили нас: «Если пациенту помогает валидол, проблема явно не в сердце».
Как предотвратить инсульт и инфаркт?
Это вопрос вопросов, конечно. У меня на эту тему вышло несколько книг, в 2020 году они переизданы под одной обложкой с названием «Сердце: как не дать ему остановиться раньше времени». Давайте обсудим основные тезисы.
Заболевания сердца и инсульт — Американский центр по профилактике и контролю заболеваний, CDC
К этому можно добавить еще десяток факторов, самые важные — это сахарный диабет, ожирение, хронический стресс, малоподвижный образ жизни. Соответственно, профилактика сосудистых катастроф — это воздействие на факторы риска: снижение артериального давления, холестерина и сахара тем, кому это актуально, отказ от курения, снижение веса. Очень просто, очень банально, но подчас трудновыполнимо, особенно когда речь заходит об изменении образа жизни.
Что касается алкоголя… Кардиологи не запрещают употреблять алкоголь в небольшой дозе — 1—2 бокала вина, рюмка крепкого алкоголя в день, но никогда мы не рассматриваем это действо как метод профилактики и лечения. Самая большая проблема, разумеется, в превышении относительно безопасной дозы.
Как энергетики влияют на сердце и опасны ли они?
Вспоминается один наш пациент, профессиональный водитель-дальнобойщик, у которого при профосмотре нашли потенциально жизнеугрожающие аритмии. Мы его наизнанку вывернули, только что биопсию сердца не сделали — ничего не нашли. Единственное, за что удалось зацепиться, — это употребление нескольких банок энергетиков во время рейса.
Кофеин и заболевания сердца — Американская кардиологическая ассоциация
Так что все хорошо в меру. Кардиологи совершенно не запрещают пить пару-тройку чашек кофе даже гипертоникам и пациентам с сердечной недостаточностью, но глушить энергетик ведрами совершенно ни к чему.
С какого возраста нужно следить за артериальным давлением и как правильно это делать?
Главное, что надо запомнить, когда мы обсуждаем тему повышения давления: у гипертонии нет симптомов, следовательно, поставить диагноз «гипертония» можно только на основании изменения давления.
Гипертоническая болезнь — медицинский справочник Medscape
Артериальная гипертензия у взрослых — клинические рекомендации Минздрава РФ
Детская гипертония — справочник для врачей Medscape
Бывает ли гипертония у детей? Редко, но бывает. Поэтому даже детям надо хотя бы раз в год измерять давление, нормы определяют по специальным таблицам.
Тем, у кого диагноз «гипертония» уже установлен и кому лечение назначено, надо, разумеется, мерить давление регулярно, на этапе подбора терапии — 2—3 раза в день, потом, когда все стабилизируется, можно чуть реже.
Для самоконтроля вполне можно использовать автоматические измерители, главное, чтобы манжета накладывалась на плечо, а не на запястье. Впрочем, в стремлении контролировать давление нужно не переусердствовать. Дело в том, что давление — очень переменная величина, в течение суток колебания этого показателя достигают 40—50 мм рт. ст. Соответственно, если мерить давление несколько раз в день, можно получить массу ненужной и противоречивой информации, которая только усилит тревогу.
Важно: правильное измерение — это измерение, сделанное в спокойной обстановке.
О чем говорит повышенное давление и нужно ли его снижать?
Давайте договоримся: мы не «снижаем повышенное давление», а системно лечим артериальную гипертонию. Есть любители сбивать ситуационно повышенное давление препаратами короткого действия: каптоприлом, моксонидином, нифедипином. Так вот, для них повторю в очередной раз: это дорога в никуда. Вреда от такой хаотичной стрельбы по показателям тонометра больше, чем пользы. Быстрое сбивание давления не только не снижает, но иногда и повышает риски сосудистых катастроф.
Если установлен диагноз «гипертония», правильный подход к лечению заключается в постоянном, ежедневном приеме назначенных препаратов — причем если давление нормализовалось, то препараты по-прежнему надо принимать. Самодеятельная отмена лекарств вновь приведет к повышению давления.
Что касается немедикаментозного лечения, то оно, несомненно, необходимо. Полностью нормализовать давление без лекарств получается очень редко, как правило, лишь у молодых, «начинающих» гипертоников, но даже если лекарства уже назначены, то нелекарственное лечение позволит уменьшить количество и дозу таблеток.
Существует три самых эффективных метода снижения давления без лекарств: ограничение поваренной соли в пище, достаточная физическая активность — не менее 45 минут в день, снижение веса при необходимости.
Нужно ли регулярно измерять частоту пульса?
Пару лет назад меня пригласили прочитать научно-популярную лекцию студентам одного немедицинского вуза. Во время лекции я попросил поднять руку тех, у кого на руке в данный момент были браслет или часы с функцией непрерывной регистрации частоты пульса. Примерно четверть аудитории подняли руки. Я спросил, как они дальше планируют обрабатывать этот массив информации… Ответом было молчание.
Норма частоты пульса — статья в блоге клиники Майо
Для здорового человека самоконтроль частоты сердечных сокращений представляет собой совершенно бессмысленное действие, которое иногда становится фактором формирования тревожного расстройства. Есть люди, живущие с частым пульсом — 90 ударов в минуту и выше, есть те, для кого характерны низкие показатели пульса — менее 60 ударов в минуту, и то и другое не проблема.
Повод для обращения к кардиологу — симптомные постоянные или приступообразные сердцебиения. Не всегда, кстати, это связано с болезнями сердца, иногда причиной частого пульса могут быть невроз, повышение функции щитовидной железы, опухоль надпочечника, анемия. Но с этим, несомненно, должен разбираться врач.
Тахикардия — статья в блоге клиники Майо
Выраженное урежение ритма, сопровождающееся дурнотой, слабостью, головокружением, падениями, — повод для срочного обращения к кардиологу, иногда таким пациентам нужна установка кардиостимулятора.
Брадикардия — Американская кардиологическая ассоциация
Как часто посещать кардиолога и делать ЭКГ?
Кардиолога на всякий случай посещать не надо. Кардиолог — это узкий специалист, к которому в идеальном мире пациент должен попадать по направлению врача общей практики. Вопросы первичной профилактики, оценки факторов риска — это епархия терапевта. Если под кабинетом кардиолога будут томиться жаждущие получить разрешение побегать и попрыгать, то работа встанет.
И не надо всем подряд просто так ежегодно делать ЭКГ. Давайте разберем основные факты и мифы, касающиеся ЭКГ.
Электрокардиограмма — статья в блоге клиники Майо
Первое: ЭКГ не отражает состояние сердца «вообще в целом». Если вы хотите сделать ЭКГ и получить ответ на вопрос «ну что там у меня с сердечком», то ответа вы не получите. ЭКГ в покое отражает лишь грубые изменения, имеющиеся непосредственно в момент ее регистрации. Нормальная ЭКГ совершенно не свидетельствует о том, что у человека здоровое сердце. За полчаса до инфаркта, даже до сердечной смерти, кардиограмма может быть абсолютно нормальной.
Второе: ЭКГ — это всего лишь электрический портрет сердца, на который влияет сотня разных факторов. У многих здоровых людей можно обнаружить отклонения от формальной нормы, которые тем не менее совершенно не говорят о патологии. Это так называемые неспецифические изменения или варианты нормы. Очень скверно, когда незначительные отклонения становятся поводом для ненужного обследования и ненужного лечения.
И главное: ЭКГ — всегда дополнительный метод обследования, который врач анализирует вместе с жалобами, историей пациента и другими результатами исследований.
Скрининг сосудистых катастроф — это вовсе не ЭКГ, а оценка факторов риска, о которых мы уже вспоминали. Возьмите калькулятор SCORE, введите туда пол, возраст, результат измерения артериального давления и холестерина и отношение к курению — и вы получите расчетную вероятность умереть в течение 10 лет от сердечно-сосудистых заболеваний. Ну а вероятность несмертельного инфаркта и инсульта будет примерно в 4—5 раз выше.
Можно ли очистить сосуды от атеросклероза с помощью лекарств или диеты?
Словосочетание «чистка сосудов» — визитная карточка жуликов и шарлатанов. Атеросклеротические бляшки — это очень сложные и жесткие образования на стенках сосудов, которые невозможно растворить ни лекарственными препаратами, ни какими-то физиопроцедурами.
Если атеросклероз очень тяжелый и сужение сосуда серьезно мешает жить, тогда мы зовем на помощь хирургов. Они могут выполнить:
Как стресс влияет на сердце и может ли оно болеть от повышенной тревожности?
Может. Этот вопрос имеет две составляющие. Во-первых, как мы уже говорили, хронический стресс — значимый фактор развития атеросклероза. Механизмы хорошо известны: возбуждение определенных подкорковых структур головного мозга провоцирует воспаление сосудов, что и является причиной атеросклероза.
Хронический стресс как фактор риска атеросклероза — статья в Журнале международных медицинских исследований
Ишемическая болезнь сердца — Национальная служба здравоохранения Великобритании
Во-вторых — это собственно психосоматические страдания. Стресс и тревога могут быть причиной самых неожиданных симптомов со стороны любых органов. Кому-то не хватает воздуха, у кого-то постоянное расстройство живота, у некоторых болят суставы, к кардиологу приходят с «болью в сердце».
Запомнить
Я не понял одного момента.
Чтобы знать что с зубами всё в порядке (или не в порядке) нужно раз в год посещать стоматолога. А с сердцем как быть?
Как часто надо посещать терапевта с вопросом «всё в порядке?»; нужно ли его вообще посещать если жалоб нет; при какой жалобе лучше обратиться, чем не обратиться (например если вечером едешь в автобусе и чёт позудело разок слева в грудной клетке — это беспокоиться или не беспокоиться)?
Anton, нужно подходить диспансеризацию (бесплатную или платную), а там уже укажут, если нужно к узким специалистам
Семён, я как-то проходил бесплатную диспансеризацию от предприятия.
Когда спросили про жалобы, сказал что сердце время от вермени побаливает, что делать с этим.
Получил классный ответ: «Кофе пьешь? Не пей.»
Ну как бы я чуть более обстоятельного ответа ожидал.
Так что диспансеризации не всегда помогут
Евгений, работал в солидной компании. Там диспанаеризация обязательна каждый год у всех сотрудников. Вроде классно, но примерно то же самое слушал от врачей))
Интересно,что в статье нет ни слова про гипотоников, им значит умереть от низкого давления не представляется возможным?)
Виктория, в одной из своих книг доктор Родионов писал, что гипотоники живут мучительно, но долго.
А врач в поликлинике сказал, что гипотоники в 90% случаев в пожилом возрасте становятся гипертониками. 😒
Инна, у меня так и случилось. Была гипотоником, теперь гипертоник. И не я одна!
Инна, а если и гипотоник и гипертоник, то так, то сяк)) Тогда кто, я?
Дмитрий, не совсем согласен, у меня например именно благодаря браслету стало известно что постоянно повышенный пульс до 150
Мухамор, а без браслета не замечал, не чувствовал.
владислава, хороший совет! По себе знаю, что при обострении сразу тахикардия начинается. И кардиолог сказал, что так бывает.
Есть проблемы с давлением. К кардиолога попасть на прием— проблема, участковый терапевт не может помочь или не хочет..
Алексей, сходите к платному
Lady, у меня его давно нет в аптечке и уже не будет. К счастью, семейный кардиолог подсказал, чем лучше заменить корвалол
Сергей, в моей аптечке есть настойки валерианы и пиона. Если организм норм воспринимает пустырник, то можно заменить и настойкой пустырника
Елена, ой, вы вот написали, а я вспомнил, как меня почему-то наоборот таращило от пустырника, когда я расслабиться хотел.
Насколько знаю, именно для сердца наиболее приятен боярышник.
А валериана, пион и остальные как седативные.
Пока не довелось встретить ни одного кардиолога, у которого можно что-либо спросить. В том смысле, что спросить то можно, только ответить что-либо толковое он не сможет. Может они и есть, толковые кардиологи, но точно не в регионе где я живу.
Николай, кротом, как Алибасов