На губах слизь что это значит
Кандидоз: чем опасен белый налёт во рту
Новости
Как проявляется и чем опасна инфекция
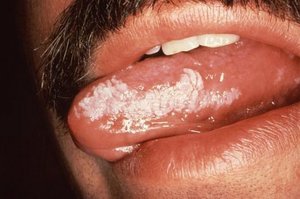
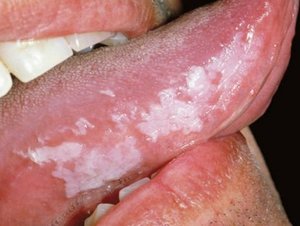
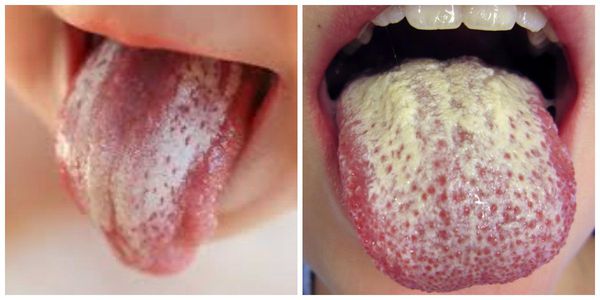
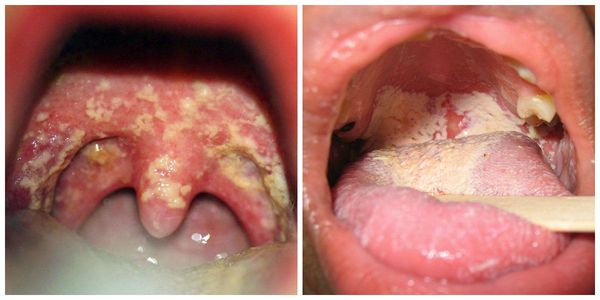
Самый яркий симптом кандидоза полости рта — это белый рыхлый налёт на слизистой. В основном он покрывает язык, щёки, может затронуть дёсны и нёбо. Налёт легко поддаётся выскабливанию, ткани под ним подвержены покраснению и могут кровоточить. Среди других признаков заболевания:
Кандидоз бывает острым и хроническим. В большинстве случаев проявляется именно острая форма, хроническая характерна для носителей ВИЧ-инфекций и курильщиков. В зависимости от степени и формы заболевания могут наблюдаться и другие симптомы, поэтому даже при появлении одного-двух необходимо сразу обратиться к стоматологу.
Причины кандидоза полости рта
Как возникает заболевание? Грибок вида Candida обитает в организме с самого рождения и при стечении определённых обстоятельств провоцирует болезнь. Что становится спусковым крючком для инфекции:
Видно, что причин много, зачастую они действуют совместно, реже — по одиночке. В целом, кандидоз полости рта у взрослых возникает редко. В основном ему подвержены малыши в первые годы жизни и люди пожилого возраста. Среди этих категорий распространённость заболевания достигает 10%.
Как проходит лечение кандидоза полости рта
Для начала скажем, что лечение необходимо, иначе инфекция распространяется на глотку, миндалины, дёсны. Дальше заболевание опускается в лёгкие, ЖКТ, печень и наносит им непоправимый вред.
При появлении первых признаков кандидоза слизистой полости рта следует обратиться в стоматологу или терапевту для подтверждения диагноза. На приёме у врача опишите все имеющиеся симптомы, даже те, которых нет в списке. Например, вы заметили повышенную тревожность или склонность к стрессам в последнее время. Также важны сведения о принимаемых вами лекарствах, последних заболеваниях и нахождении в обществе болеющих людей. Для подтверждения диагноза зачастую достаточно взять мазок из полости рта и провести соответствующий анализ. Если же болезнь перешла уже на другие органы, может потребоваться более тщательное обследование, например, эндоскопия — диагностика состояния пищевода и желудка с помощью гибкой трубки с камерой на конце.
Чем лечить кандидоз полости рта? Лечение может быть местным или системным в зависимости от формы и стадии заболевания. При местном назначают противогрибковые средства и антисептики. Это могут быть спреи, ополаскиватели, гели, леденцы и другое. Лечение в среднем занимает до 3 недель, по общему правилу — до исчезновения симптомов и ещё одну неделю. Системное лечение применяют при хронических формах или при распространении инфекции на другие органы. Обычно оно предполагает использование большего количества лекарств, предназначенных для лечения непосредственно поражённых участков.
Ни в коем случае не прибегайте к самолечению! Грибковое инфекционное заболевание не имеет ничего общего с воспалением, так что своими действиями вы скорее навредите своему организму. При этом вы можете снизить пагубное влияние инфекции и облегчить самочувствие. Для этого ешьте натуральный йогурт без сахара и принимайте пробиотики по рекомендации врача. Но эти действия не являются полноценным лечением кандидоза во рту!
Как избежать кандидоза?
Для профилактики заболевания необходимо соблюдать несколько простых правил:
Лечение кандидоза слизистой полости рта может занять длительное время, а также нанести непоправимый вред здоровью, поэтому рекомендуем заранее позаботиться о себе, соблюдая меры профилактики. Если же симптомы уже начали проявляться, обратитесь к врачу как можно скорее, чтобы инфекция не успела распространиться на другие органы. Пройти диагностику полости рта вы можете в «Стоматологии Комфорта». Наши специалисты подробно расскажут о профилактике распространенных заболеваний зубов и дёсен, а также при необходимости проведут качественное лечение.
Хейлит на губах —причины заболевания, методы лечения
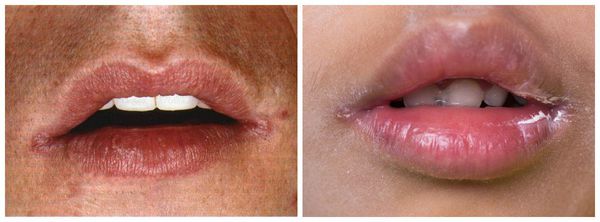
Воспаление красной каймы губ (области, где кожа переходит в слизистую оболочку) называется хейлитом. В равной степени это заболевание встречается у взрослых людей обоих полов, иногда от недуга страдают и дети.
Причины возникновения хейлита
Воспалительный процесс может начаться по множественному числу причин. Одной из наиболее часто встречающихся из них являются травмы механического характера: к примеру, случайное прикусывание может вызвать воспаление.
Спровоцировать развитие болезни также могут:
Разновидности заболевания, их симптомы
Существует большое количество видов болезни, каждый из которых обладает присущими ему симптомами. Хейлит бывает:
Вне зависимости от типа хейлита, общими симптомами будут:
Хейлит у детей
В зависимости от возраста ребёнка, у него может возникать хейлит определённого типа.
Новорожденные страдают от болезни катарального характера, вызванного длительным присутствием во рту соски или бутылочки. Плюс ко всему, на сосках губ скапливается слюна, раздражающая чувствительную детскую кожу.
Если заболевание игнорировать, надеясь, что оно пройдёт само, хейлит разовьётся в эксфолиативную форму, сопровождаемую образованием чешуек, который ребёнок не сможет сам удалить (родителям вмешиваться в этот процесс крайне не рекомендуется, поскольку попытки оторвать корочки могут стать причиной трещин, что только усугубит ситуацию).
Постоянное сосание материнской груди – не менее частая причина развития болезни: при кормлении на сосках образуются трещинки, куда проникают бактерии, которые и вызывают хейлит.
Методы лечения
Как вылечить большинство типов хейлита, подскажет стоматолог (исключение составляет атопическая форма, требующая консультации дерматолога и аллерголога).
Медикаментозное лечение делится на три вида:
Если болезнь находится в незапущенном состоянии, достаточно общей терапии: как правило, назначаются противовоспалительные средства (хорошо зарекомендовали себя Тетрациклиновая мазь и Оксолин). Содержащиеся в них компоненты устраняют воспаление и увлажняют кожу: регулярное применение мазей делает губы здоровыми и гладкими.

В случае аллергической природы заболевания прописываются антигистаминные препараты наподобие Супрастина.
Хейлит не относится к трудноизлечимым болезням, если начать борьбу с ним своевременно. В качестве профилактических мер рекомендуется смазывать губы вазелином или специальной гигиенической помадой.
Эта статья носит информационный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях проконсультируйтесь с врачом.
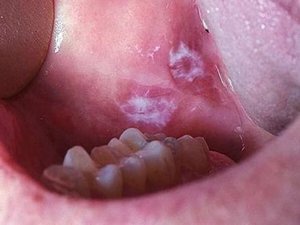
Лейкоплакия полости рта: симптомы, лечение
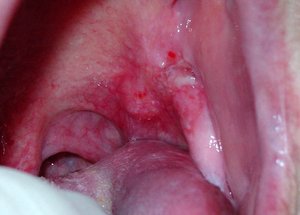
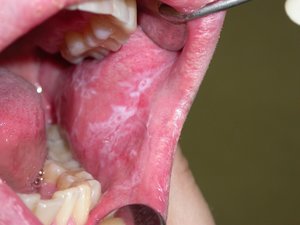
Заболевание, при котором воспаляется и поражается слизистая оболочка полости рта, называется лейкоплакией. Поражение затрагивает во рту, в первую очередь, каймы губ. Болезнь представляет серьезную опасность, поскольку впоследствии может перерасти в онкологию.
Лейкоплакия полости рта: причины болезни
К причинам, вызывающим развитие заболевания, относятся:
Симптомы
Первые признаки заболевания зачастую остаются незамеченными, поскольку не вызывают никаких болевых ощущений или дискомфорта у пациента. Тем не менее специалист сможет определить по внешнему виду слизистой оболочки, губ и участка смыкания зубов начавшуюся лейкоплакию.
Первый признак болезни – возникновение ороговевшей области серого цвета, которая может появиться на небе (у курильщиков), в уголках рта, на внутренней стороне щеки и пр. На этом участке образуется легко убираемый белый налет, однако через несколько дней образование вновь дает о себе знать. Пациент может чувствовать уплотненность во рту, но, как показывает практика, большинство людей на это просто не обращает внимания.
Образуются бляшки, диаметром не более 4 сантиметров. Они могут появиться:
Процесс формирования бляшек занимает до одного месяца. На первой стадии участок будущего образования кажется немного припухлым, при прощупывании пальцами уплотнения не чувствуется. Однако с течением времени появляется еще один симптом лейкоплакии полости рта – слизистая оболочка в месте появления припухлости теряет первоначальный блеск и становится шероховатой, что заметно при касании.
Болевых ощущений при этом не возникает: лишь иногда возможно ощущение сухости в месте очага.
Постепенно окраска пятен меняется с серого на ярко-выраженный белый. Пятна в большинстве случаев имеют чёткие границы. Их увеличение возможно в случае, когда болезнь переходит во вторую свою стадию, именуемую веррукозной.
Нередко болезнь вызывает возникновение кандидоза и злокачественных раковых образований. В запущенном состоянии лейкоплакия с большим трудом поддается лечению: пораженные участки еще сильнее роговеют, могут формироваться язвы, инфекция постепенно захватывает и другие участки рта.
Заявка на консультацию
Болезнь начинается с образования очагов на нёбе (иногда они появляются на деснах). Слизистая оболочка меняет свой цвет на ярко-выраженный серый или синеватый, что заметно невооружённым взглядом, на ней появляются складки. Могут начать появляться красноватые узелки, что сопровождается инфекционными воспалениями ротовой полости (причина- скопление секрета слюнных желёз в тканях).
Диагностика лейкоплакии полости рта
Лечение любого заболевания начинается с диагностики: не является исключением в этом плане и лейкоплакия.
При осмотре врач опрашивает пациента на предмет выяснения факторов, способствующих развитию заболеванию. К ним относятся регулярное воздействие табачного дыма, работа во вредных условиях, недавно проведенные стоматологические операции и пр.
Далее назначаются лабораторные исследования. Могут проводиться следующие процедуры:
Помимо этого, врач дополнительно может назначить анализ мочи, провести биохимическое исследование крови и запросить результат флюорографии. Может потребоваться консультация онколога (при подозрении на рак), терапевта (для исключения инфекционных заболеваний) и дерматолога (с целью поиска других очагов заболеваний).
Лейкоплакия полости рта: лечение медицинскими препаратами
Лечение подразумевает полную ликвидацию раздражающих факторов, приведших к развитию болезни:
Дополнительно назначается курс витамина A, продолжительностью не менее месяца, затормаживающего процесс ороговения тканей.
Если принятые меры не вызвали полного исчезновения проявлений заболевания, допускается хирургическое вмешательство: очаг иссекается, в зависимости от степени развития болезни используется криодеструкция или электрокоагуляция.
Особого внимания заслуживают язвы, ибо они могут перерасти в раковые опухоли. Для их лечения назначаются препараты, усиливающие процесс регенерации и эпителизации тканей. Если положительная динамика отсутствует, не избежать оперативного вмешательства.
Человек, заболевший лейкоплакией, должен постоянно посещать стоматолога для осмотра, чтобы не допустить злокачественного перерождения клеток.
Помимо отказа от курения, пациенту корректируется диета: на время лечения из рациона исключается острая и слишком солёная пища, рекомендуется употреблять больше овощей и фруктов.
Ни в коем случае нельзя применять препараты, обладающие раздражающим действием, поскольку в противном случае это чревато формированием раковых клеток.
Если в течение пары недель нет улучшений, назначается хирургическая операция: это может быть либо иссечение скальпелем, либо применение холода в виде жидкой струи азота.
Лейкоплакия полости рта: чем лечить в домашних условиях
Помимо медикаментозного лечения, лейкоплакию полости рта можно лечить средствами народной медицины.
Рецептов существует немало, вот лишь основные из них:
Своевременное выявление заболевания и соблюдение всех рекомендаций врача – залог выздоровления в минимально возможные сроки и уменьшение риска возникновения осложнений. Если начать лечение на начальной стадии, свести вероятность появления осложнений получается практически к нулю.
Эта статья носит информационный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях проконсультируйтесь с врачом.
Проявления заболеваний внутренних органов на слизистой оболочке рта, языка и губ
Заболевания слизистой оболочки (СО) рта, языка и губ — один из важных и сложных разделов практической медицины. Пациенты нередко попадают в сложные клинические ситуации, когда им оказывается несвоевременная и неадекватная помощь. От внимания врача стало ускользать то обстоятельство, что человеческий организм — сложное, иерархическое, динамически самоуправляемое образование, стабильность которого обусловлена одновременным функционированием целого ряда органов и систем.
Существующие взаимосвязи между поражениями слизистой оболочки рта, губ, языка и системной патологией должны настораживать как пациентов, так и врачей стоматологического и соматического профилей. В медицинской литературе большой группой представлены заболевания языка, протекающие обособленно, без поражения СО других отделов полости рта: десквамативный глоссит («географический» язык), черный («волосатый») язык, складчатый язык, ромбовидный глоссит [1].
Изменения состояния слизистой оболочки рта и языка могут возникать и обнаруживаться как раньше других клинических проявлений системных заболеваний, так и одновременно с ними
При многих системных (соматических, общих) заболеваниях СО рта реагирует появлением различного рода нарушений: расстройствами трофики тканей, кровоточивостью, отечностью, дискератозом. Некоторые проявления патологии на СО рта и языка четко указывают на тот или иной вид органного или системного нарушения и имеют большое диагностическое значение. Однако в большинстве случаев, несмотря на разную этиологию и патогенез, проявления системных заболеваний на СО рта не носят специфического характера и характеризуются сходными, порой внешне идентичными клиническими признаками, что создает сложности в их распознавании.
Нередко имеющие место поражения СО рта при заболеваниях желудочно-кишечного тракта, сердечно-сосудистой системы, эндокринной патологии, дефиците витаминов (особенно группы B), макро- и микроэлементов могут привлекать внимание специалистов различного профиля. Так как изменения СО рта и языка могут возникать и обнаруживаться раньше других клинических проявлений системных заболеваний или одновременно с ними, сами пациенты нередко обращаются к врачу-стоматологу. В свою очередь, гастроэнтерологи, эндокринологи, кардиологи, гематологи могут привлечь стоматолога для консультации и совместной курации пациентов с поражением СО рта, губ и языка.
В связи с этим мы считаем необходимым поделиться своими клиническими наблюдениями. Данное сообщение может быть полезным специалистам, чьи профессиональные интересы касаются диагностики указанных заболеваний и лечения таких пациентов. Этим вопросам были посвящены наши предыдущие публикации [2—10]. В последнем сообщении [11] приводились данные об онкоскрининге заболеваний слизистой оболочки рта, языка и губ.
В процессе нашей многолетней клинической практики изменения СО рта, языка и губ наблюдались при патологии различных органов и систем организма, нарушениях обмена веществ. Поражения СО рта, губ и языка наиболее часто встречаются при заболеваниях желудочно-кишечного тракта. При этом развиваются язвенные, афтозные и некротические стоматиты. Лучше всего в этом плане изучены изменения языка, характеризующиеся рядом признаков:
Поражение слизистой оболочки рта, губ и языка наблюдается при дефиците витаминов и микроэлементов. Чаще всего в клинической практике встречается дефицит витаминов группы B и железа.
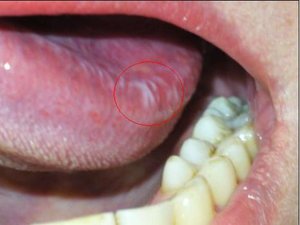
Боль, онемение и жжение в языке, в области десен, губ наблюдаются при гиповитаминозе В12, который сопровождается неврологическими нарушениями и изменениями кроветворения (В12-дефицитная анемия), поэтому СО рта бледная. На языке появляются ярко-красные участки воспаления, реагирующие на прием кислой пищи и лекарств. Эти очаги поражения чаще локализуются по краям и на кончике языка, иногда захватывают весь язык («ошпаренный» язык) (так называемый глоссит Хантера — Меллера). Нередко на языке развиваются изъязвления, петехии. Подобные изменения могут распространяться на десны, СО щек, мягкого неба, реже на СО глотки и пищевода. В дальнейшем воспалительные явления стихают, и сосочки языка атрофируются. Язык становится гладким и блестящим («лакированный» язык; рис. 3).
Рис. 3. «Лакированный» язык у больной В12-дефицитной анемией.
При рецидивах болезни наряду с атрофическими изменениями развивается гиперплазия сосочков у корня языка (гипертрофический папиллит). Одновременно могут наблюдаться лейкокератоз языка и СО губ.
Дефицит витамина В1 сопровождается гиперплазией грибовидных сосочков языка, парестезией и аллергическими реакциями слизистой оболочки рта. Гиповитаминоз В2 проявляется своеобразным изменением кожи, красной каймы губ, слизистой оболочки в углах рта (ангулярный стоматит), мокнутием, мацерацией эпителия. Отмечается поверхностная форма десквамативного глоссита (триада: дерматит, хейлит, глоссит). При гиповитаминозе В6 наблюдаются симптомы расстройства нервной системы (полиневрит) и желудочно-кишечного тракта, ангулярный стоматит, хейлит, глоссит.
Поражения слизистой оболочки рта при заболеваниях сердечно-сосудистой системы отмечаются более чем у половины больных с указанной патологией, при которой выявляются:
Самой частой эндокринной патологией в практике врача-стоматолога является сахарный диабет. Характерна прямая зависимость тяжести воспалительных изменений СО рта от течения заболевания, его длительности и возраста больного. При небольшой продолжительности диабета СО рта гиперемированна, отечна, кровоточит. С увеличением длительности заболевания чаще всего развивается гиперкератоз нитевидных и гиперплазия грибовидных сосочков. Язык обложен налетом, по всей спинке его возвышаются гиперемированные грибовидные сосочки в виде красноватых точек.
На стоматолога ложится ответственность за диагностику ранних проявлений «общих» заболеваний, проведение тщательного обследования больного усилиями врачей соматического профиля
Часто отмечается складчатость и увеличение размеров языка; возможно сочетание складчатости языка с гиперкератозом нитевидных сосочков или, наоборот, с десквамацией (диффузной или очаговой) их, сухостью слизистой оболочки языка. Встречается «географический» язык. На боковой поверхности языка определяются отпечатки зубов. При декомпенсации диабета возможны декубитальные язвы и почти у всех больных выявляются изменения губ: сухость СО рта и красной каймы губ в сочетании с трещинами, заедами, корками, яркой гиперемией, особенно выраженной в зоне Клейна, ангулярный хейлит. В фазе компенсации диабета сухость СО рта и ангулярный хейлит исчезают.
Изменения со стороны СО языка носят более стабильный характер, сохраняясь в фазе декомпенсации и компенсации. Нередко развивается кандидоз СО рта.
Основы врачебной тактики при поражениях СО рта, губ и языка:
При некоторых заболеваниях изменения цвета и общего вида слизистой оболочки рта, поверхности языка самостоятельного диагностического значения не имеют. Однако в сочетании с другими симптомами вид губ, языка, слизистой оболочки рта может помочь в уточнении диагноза. Прогностическое же значение изменений органов и тканей полости рта велико. На врача-стоматолога ложится ответственность за распознавание и диагностику ранних проявлений «общих» заболеваний, проведение тщательного обследования больного усилиями врачей соматического профиля. Мы уверены, что своевременная и правильная оценка описанных состояний в практике врачей других специальностей весьма необходима и целесообразна.
Литература
Полный список литературы находится в редакции.
Что такое кандидоз полости рта? Причины возникновения, диагностику и методы лечения разберем в статье доктора Попова О. А., детского стоматолога со стажем в 4 года.
Определение болезни. Причины заболевания
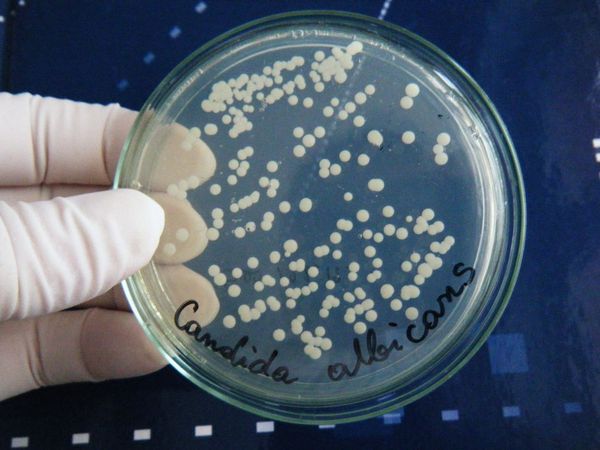
Кандидоз полости рта — это инфекционное заболевание, вызванное условно-патогенными дрожжеподобными грибами рода Candida.
Кандидоз полости рта часто встречается у детей (в новорождённом и грудном периодах, в младшем возрасте) до 10 лет, а также у пожилых людей (старше 60 лет), что связано со снижением иммунитета.
Причиной заболевания являются дрожжеподобные микроорганизмы рода Candida, чаще всего Candida albicans и Candida tropicalis. В норме они присутствуют в организме человека постоянно и никак не вредят. Однако при воздействии определённых факторов грибки активизируются, их концентрация растёт, что приводит к воспалению слизистой и образованию белого творожистого налёта.
Провоцирующие факторы делятся на эндогенные (внутренние) и экзогенные (внешние). Эндогенные факторы включают в себя:
Экзогенные причины считаются пусковым механизмом, который «работает» при нарушении местных защитных факторов. Экзогенные причины включают в себя местные химические и механические условия, которые травмируют целостность кожных покровов и слизистой полости рта:
Симптомы кандидоза полости рта
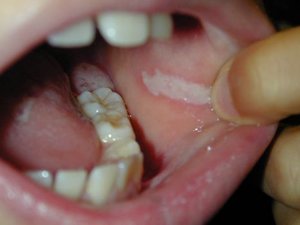
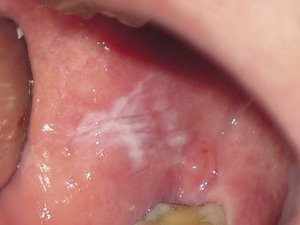
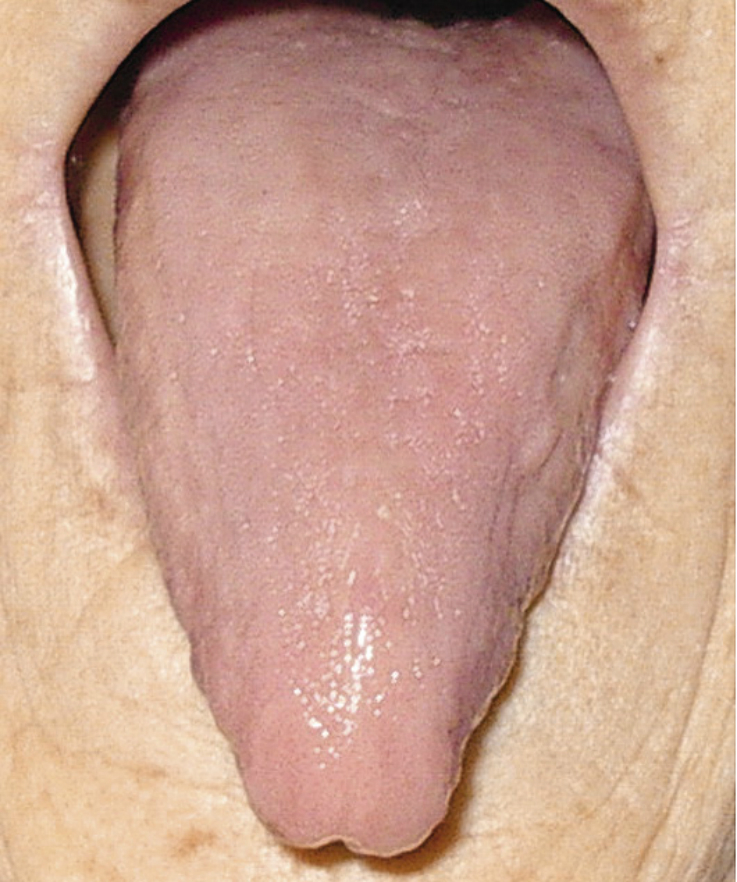
Особенности локализации процесса соответствуют клиническому варианту. Кандидоз ротовой полости проявляется в виде белого «творожного» налёта и легкоудаляемой плёнки. В отдельных случаях после их удаления обнаруживается участок гиперемии (покраснения слизистой оболочки в виде пятна) и эрозии. Травматизация слизистой оболочки полости рта может совмещаться с травмами миндалин, языка, красной каймы губ, уголков рта.
Кандидоз языка (кандидозный глоссит) проявляется в виде налёта желтоватого и сероватого оттенка. В некоторых случаях бляшка языка пропитывается фибрином (нерастворимым белком, возникающим в ответ на травму, воспаление), формируются грубые плёнки желтовато-серого цвета.
Другая форма кандидоза языка — атрофическая, при этом задняя часть слизистой оболочки языка превращается в отмершую (атрофированную), пурпурную, сухую, блестящую, нитевидную (от нитевидных сосочков) ткань. Присутствуют трудноудаляемые беловато-серые покрытия в центре и на боковых поверхностях языка или в складках.
Кандидоз в углах рта и кандидозный хейлит (воспаление красной каймы губ) обычно возникают совместно с кандидозным глосситом, а также с травматизацией слизистой оболочки полости рта. Однако иногда образуются самостоятельно. Кожа в уголках рта становится мацерированной (набухшей от влаги), воспалённой, влажной, покрытой легкоудаляемым белым налётом. После удаления этого налёта наблюдается гиперемированная, размытая, гладкая поверхность. Кадидоз красной каймы губ встречается в редких случаях.
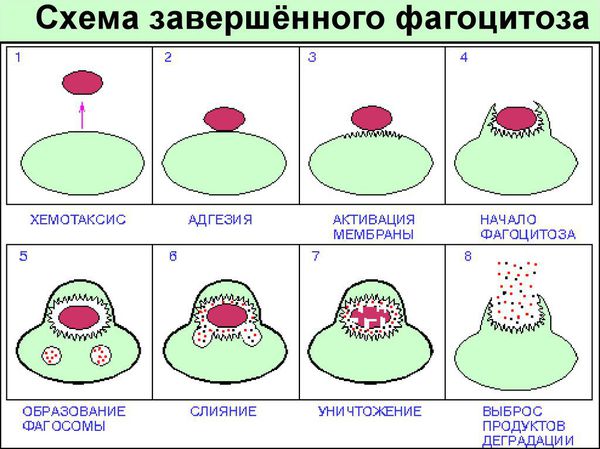
Патогенез кандидоза полости рта
При снижении иммунитета отмечается уменьшение подвижности фагоцитов и их хемотаксиса (двигательной реакции на чужеродные клетки). Также снижается уровень фермента миелопероксидазы, который имеет бактерицидное действие. Важную роль в механизмах защиты при грибковой инфекции выполняют железосодержащие метаболиты в сыворотке и внешних секретах — сидероферритин, трансферрин и др. Они ингибируют (подавляют) рост грибов как in vivo (в организме), так и in vitro (в пробирке).
Классификация и стадии развития кандидоза полости рта
Клиническая классификация микозов Н.Д. Шеклакова (1976 г.):
Классификация кандидоза по течению процесса:
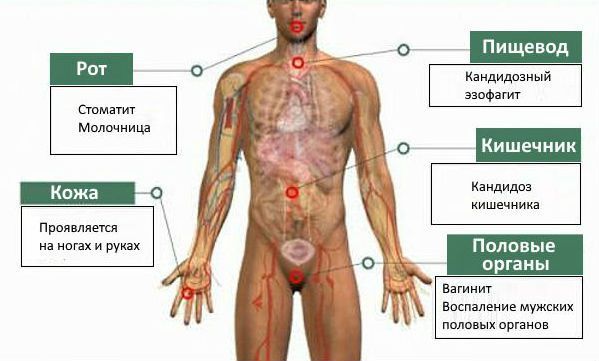
По локализации кандидоз полости рта бывает нескольких видов:
С учётом возраста выделяют:
Клиническая классификация кандидоза слизистой оболочки полости рта отечественных стоматологов Г. Соснина и Г. Бойко (1985 г.)
По локализации поражений выделяют: хейлит (ангулярный), глоссит, гингивит, палатинит (воспаление мягких тканей нёба), стоматит (множественные поражения).
По степени тяжести:
Международная классификация стоматологических болезней на основе МКБ-10 (ВОЗ, Женева,1997):
Стадии развития заболевания:
Осложнения кандидоза полости рта
Если лечение будет проведено несвоевременно или неправильно, то острый кандидоз может осложниться и перейти в хроническую или инвазивную форму, которая трудно поддаётся лечению. Кроме того, могут возникать такие осложнения, как грибковый эзофагит, трахеит, кандидоз желудочно-кишечного тракта, кандидозный сепсис. Высока вероятность воспаления половых органов у женщин и мужчин.
Кандидозный эзофагит (воспаление пищевода). Симптомы: признаки интоксикации организма, вздутие, изжога, боль в горле, дисфагия (трудности с глотанием твёрдой пищи), горечь во рту или кислый привкус. Может привести к язве пищевода, разрыву пищеводной трубки, внутренним кровотечениям, стриктуре (сужению просвета) пищевода.
Кандидозный трахеит (воспаление трахеи). Симптомы: повышение температуры тела до 37 °C, сильная боль в трахее, грудной клетке, одышка и ощущение удушья при кашле, зуд, жжение, болезненность за грудиной или между лопатками, появление гнойников на коже. Че рез гнойники на стенках трахеи грибок может проникнуть в кровь, что в дальнейшем приведёт к сепсису.
Кандидоз желудочно-кишечного тракта. Candida проникает в кишечник и травмирует слизистую оболочку, вызывая тяжёлую форму дисбактериоза. Симптомы: тошнота, рвота с кровью и беловатыми плёнками, повышение температуры тела до 37-38 °C, вздутие и боли в верхней части живота, диарея с примесью белых хлопьев. В случае перфорации стенки желудка могут возникнуть серьёзные последствия, такие как перитонит (воспаление брюшины) или внутреннее кровотечение.
Также к тяжёлому осложнению кандидоза ротовой полости относится кандидозный менингит, который способен привести к летальному исходу. Чаще всего осложнение возникает у больных с тяжёлыми сопутствующими заболеваниями (иммунодефицит, декомпенсированный сахарный диабет) и у людей со сниженным иммунитетом. Кандидозный менингит проявляется следующими симптомами: повышение температуры тела до 37,2-37,9 °C, цефалгия (постоянные головные боли), сонливость, геморрагическая сыпь по всему телу, рвота, которая не приносит пациенту облегчения, часто без предшествующей тошноты. Возможно появление неврологической симптоматики: нарушения сознания, высшей нервной деятельности, двигательных расстройств, чувствительности, зрения.
Опасность заболевания заключается в резком снижении иммунитета организма и быстром распространении инфекции в спинной и головной мозг. Также имеются сложности при диагностировании заболевания ввиду стёртой симптоматики и отсутствия ярко выраженного менингеального синдрома (признаков раздражения мозговых оболочек).
Присоединение вторичной инфекции. Воспалённые органы и ткани очень чувствительны к другим инфекциям. Быстрее всего они внедряются через язвы и трещины с кровотечением. При присоединении вторичной инфекции могут возникнуть язвенно-некротический стоматит или ангина Венсана, сифилитическая заеда, сифилитическая дисфония (нарушение голосовой функции) и т. д.
Диагностика кандидоза полости рта
В диагностику входят данные опроса, стоматологический статус и результаты микологического исследования.
Слизистая оболочка полости рта оценивается по общепринятым диагностическим критериям:
Одним из самых важных критериев является цвет поражений:
Лабораторная диагностика
Первый этап — микроскопическое исследование патологического материала. Проводится, чтобы выявить возбудителя. Соскобы берутся со слизистых ротовой полости и съёмных протезов при помощи бактериологической петли или желобоватого металлического зонда. Забор материала осуществляется натощак утром до чистки зубов или не менее чем через 5 часов после приёма пищи.
Исследовать жидкий материал необходимо сразу после забора, так как быстрое размножения грибов не даёт возможности адекватно оценить их количество. Окраска проводится по методу Грама, Боголепова, Романовского — Гимзе. При окрашивании в тканях можно увидеть хорошо контурированные бластопоры (бесполые репродуктивные клетки грибов) и псевдомицелий фиолетово-красного или синего цвета.
Посев грибов осуществляют на среду Сабуро для получения культуры Candida. Исследование проводят с целью определить вид гриба, оценить его количество и определить чувствительность к антимикотикам (т. е. выяснить, какие препараты будут наиболее эффективными в лечении). Распознавание чистой культуры осуществляют двумя самыми простыми методами: определение ферментативной активности по сбраживанию сахаров; тест на зародышевые трубочки (он положительный у Candida). Однократное выделение Candida со слизистой 300 колоний в 1 мл рассматривается как кандидоносительство. Диагноз подтверждается, если при повторном исследовании в посеве выявлено увеличение количества грибов, даже если при первичном посеве их количество было небольшим.
Лечение кандидоза полости рта
Лечение орального кандидоза основано на четырёх основных принципах [22] :
Перед тем, как начинать фармакологическое лечение рекомендуется попробовать немедикаментозные методы [23] :
Таблица 1. Классификация противогрибковых препаратов
При небольшом поражении слизистой оболочки рта применяют местное лечение. Если инфекция распространяется на другие органы и системы, назначается системное лечение. При этом всегда необходимо оценивать соотношение эффективности лечения и его токсичности для пациента.
Местное лечение кандидоза обычно включает применение таблеток (пастилок) и полосканий полости рта:
Системное лечение. Несмотря на эффективность лекарств, перечисленных выше, когда речь идёт о распространении инфекции по организму или о пациентах с ослабленным иммунитетом, их будет недостаточно. В таких случаях применяют антимикотики системного действия.
Таблица 2. Антимикотические препараты при грибковой инфекции
Примечание: Ч — чувствительные, Р — резистентные.
Необходимо помнить, что применение больших доз противогрибковых препаратов оказывает на организм высокое токсическое влияние.
При правильно подобранном лечении полное устранение симптомов кандидоза полости рта происходит примерно через 12-15 дней. В случае хронического течения заболевания курсы лечения необходимо повторять дл я исключения рецидива. В некоторых случаях терапия может длиться 1-3 месяца (2-6 курса). Дозировка препаратов и длительность лечения подбирается в индивидуальном порядке. При висцеральном кандидозе лечение необходимо проводить совместно с врачами-инфекционистами или микологами.
Прогноз. Профилактика
Своевременная диагностика и правильное лечение дают положительный прогноз для больного. Частота развития осложнений кандидоза зависит от формы заболевания:
Рецидивы могут возникнуть, если не устранён провоцирующий фактор. Это возможно в нескольких случаях:
В профилактике молочницы полости рта огромное значение имеет своевременное лечение различных хронических болезней, так как они довольно часто приводят к снижению иммунитета организма.
Для предотвращения появления грибковой инфекции в ротовой полости необходимо:
.jpg)
.jpg)