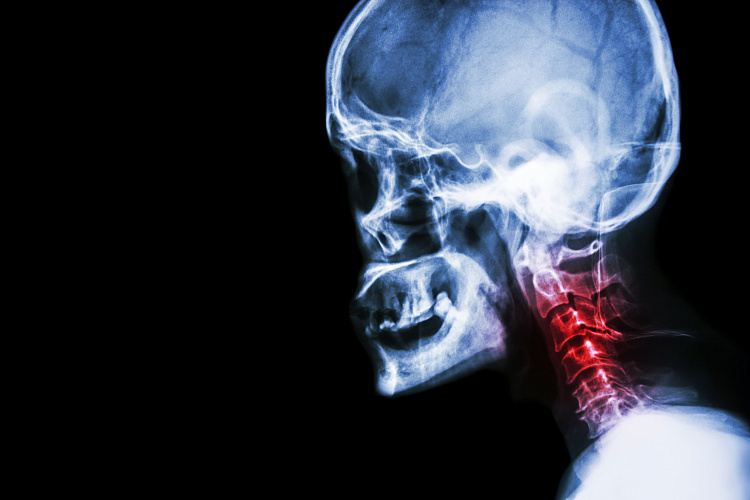
Начальные проявления спондилеза пояснично крестцового отдела позвоночника что это
Деформирующий спондилез причины, симптомы, методы лечения и профилактики
Деформирующий спондилез — хроническое заболевание позвоночника дегенеративно-дистрофического характера. Сопровождается постепенным отложением солей кальция вдоль передней продольной связки позвоночника (окостенение), формированием костных наростов (остеофитов) в боковых и передних отделах позвоночного столба. Заболевание широко распространено у людей среднего и преклонного возраста, и связано с естественным изнашиванием межпозвоночных дисков, суставов, связок. В более раннем периоде возникает из-за травм, нарушения осанки, систематических физических перегрузок. Болезнь может протекать бессимптомно или проявляется болью, быстрой утомляемостью, уменьшением подвижности.
Симптомы деформирующего спондилеза
Болезнь длительное время протекает бессимптомно или со слабо выраженной симптоматикой. При условии отсутствия сопутствующих патологий, травм, деструктивные процессы развиваются медленно, и могут оставаться незамеченными в течение нескольких лет. Первый признак деформирующего спондилеза — скованность движений в пораженном сегменте позвоночника. Одновременно с тугоподвижностью возникают ощущения тяжести в спине, тупые боли, усиливающиеся к концу рабочего дня или после активных действий. При ущемлении нервных корешков костными наростами характерны неврологические расстройства — нарушение чувствительности, ослабление рефлексов, ощущение жжения, покалывания, ползания мурашек.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Декабря 2021 года
Содержание статьи
Причины
Дегенеративно-дистрофические поражения позвоночника возникают по разным причинам. В большинстве случаев спондилез связан с физиологическим старением клеток и тканей человеческого тела, изнашиванием анатомических структур, возрастными изменениями метаболизма. В развитии спондилеза имеют значение и другие факторы, как:
Разновидности
Деформирующий спондилез классифицируют по уровню возникновения изменений на следующие виды:
Диагностика
Так как для заболевания свойственный скрытый период течения, то на ранней стадии его обнаруживают случайно при выявлении другой патологии или комплексном обследовании организма. Пациенты с жалобами на боль и тугоподвижность в спине или шеи нуждаются в консультации невролога. Врач проводит внешний осмотр, оценивает степень ослабления рефлексов, кожную чувствительность, силу мышц.
Для уточнения диагноза используют аппаратные методы диагностики: рентгенографию, компьютерную томографию, магнитно-резонансную томографию позвоночного столба. По результатам исследований определяют структурные изменения позвонков, очаги окостенения, высоту снижения дисков. При подозрении на нарушение нервной проводимости выполняют электромиографию, электронейрографию.
В сети клиник ЦМРТ диагностику деформирующего спондилеза проводят разными способами:
Спондилез поясничного отдела позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Спондилез позвоночника – хроническое заболевание, возникающее вследствие дегенеративно-дистрофических процессов фиброзного кольца межпозвоночного диска. Спондилез – один из видов остеопатий – заболеваний, объединенных в группу по общим характерным признакам: дистрофия структур позвоночника, болевой синдром, ограничение подвижности. Поражает все отделы позвоночного столба, но чаще всего пояснично-крестцовый.
Рассказывает специалист ЦМРТ
Дата публикации: 18 Мая 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины спондилеза
К основным причинам развития спондилеза относят старение и износ опорных структур позвоночника, что обусловлено инволюционными процессами в организме.
Выявлено ряд факторов, способствующих развитию спондилеза поясничного отдела позвоночника:
Симптомы спондилеза пояснично-крестцового отдела позвоночника
Начальная стадия болезни характеризуется скрытым течением. По мере прогрессирования патологического процесса появляются симптомы:
Деформирующий спондилез поясничного отдела позвоночника дает следующую симптоматику:
При антеспондилолистезе (смещение позвонков относительно друг друга) происходит ущемление нервов «конского хвоста», который расположен в нижних отделах спинного мозга. В клинической картине на первый план выступает неврологическая симптоматика:
Стадии развития спондилеза
Процесс дегенеративных изменений межпозвонковых дисков с формированием остеофитов последовательно проходит несколько стадий:
I стадия. Возникают начальные изменения фиброзных тканей межпозвоночного диска: трещины, разломы, снижение эластичности. Единичные шиповидные костные наросты (остеофиты) не выходят за пределы позвонковых тел. Симптомы, характерные для спондилеза пояснично-крестцового отдела позвоночника, отсутствуют, пациента могут иногда беспокоить незначительные боли в области поясницы.
II стадия. Продолжается активное разрастание остеофитов. Снижается подвижность в поврежденном позвоночном сегменте, присоединяются боли, интенсивность которых нарастает при физических нагрузках, переохлаждении.
III стадия. Полное разрушение хряща. Костные разрастания, увеличиваясь в размерах, сливаются в грубые остеофитные комплексы, соединяющие два и более позвонков. При этом нарушается нормальная подвижность поясничного отдела позвоночника. При сдавлении остеофитами нервных корешков спинного мозга развивается неврологические нарушения, отягощенные сильным болевым синдромом.
Как диагностировать
При подозрении на спондилез позвоночника диагностика включает:
Поясничный спондилез
Поясничный спондилез – это возрастной дистрофический процесс в области поясничных позвонков. Сопровождается дистрофией фиброзных колец межпозвонковых дисков, а также постепенной оссификацией передней продольной связки и появлением костных разрастаний по боковым и передней поверхностям позвоночника. Обычно развивается в результате естественного старения, реже возникает у молодых людей с грубыми нарушениями осанки. Нередко протекает бессимптомно. Возможны боли, дискомфорт и ограничение движений. Диагноз выставляется по данным рентгенографии, МРТ и КТ. Лечение консервативное: ЛФК, физиотерапия, мануальная терапия. Операции требуются редко.
МКБ-10
Общие сведения
Поясничный спондилез (от греч. spondylos позвонок + osis) – дегенеративно-дистрофический процесс в поясничном отделе позвоночника. В основе процесса лежит дистрофия боковых или передних отделов фиброзных колец межпозвонковых дисков и образование костных наростов по боковым и передней поверхностям тел позвонков. Проявляется скованностью, болями или чувством дискомфорта. У 27-37% пациентов не сопровождается клиническими симптомами. Наблюдается как у мужчин, так и у женщин. Частота заболеваемости резко увеличивается с возрастом.
В настоящее время специалисты рассматривают спондилез, спондилоартроз и остеохондроз в качестве равноправных проявлений процессов старения позвоночника. У многих пациентов наблюдается сочетание этих заболеваний, при этом боль нередко является следствием спондилоартроза или остеохондроза, а изолированный спондилез может протекать бессимптомно. Лечение поясничного спондилеза осуществляют ортопеды, травматологи и вертебрологи.
Причины
Современные специалисты в области травматологии и ортопедии склонны оценивать поясничный спондилез, как патологию, возникающую под влиянием множества факторов, главным из которых являются естественные возрастные изменения в межпозвонковых дисках, костях и связках позвоночника. Наряду с этим определенную роль играет малоподвижный образ жизни современного человека. Поясничный отдел позвоночника и окружающие мышцы, лишенные нормальных физиологических нагрузок, постепенно ослабевают. На этом фоне разовые физические нагрузки при эпизодических попытках «вести здоровый образ жизни» нередко становятся причиной микротравм связок позвоночника и провоцируют усиленное замещение поврежденных связок костной тканью.
Факторами, провоцирующими развитие спондилеза, являются нарушения обмена веществ и перегрузка позвоночника, в том числе – избыточный вес (ожирение), тяжелый физический труд, нерациональное питание и наличие хронических заболеваний: атеросклероза, сахарного диабета и т. д. Некоторые авторы отмечают конституциональную предрасположенность. Кроме того, поясничный спондилез может возникать в различные сроки после травм и инфекционных заболеваний, либо становиться следствием грубых нарушений осанки – кифоза, сколиоза и кифосколиоза.
Высота дисков при поясничном спондилезе долгое время остается неизменной, соотношение различных элементов позвоночника не нарушается, поэтому при отсутствии спондилоартроза (артроза мелких межпозвоночных суставов) и остеохондроза заболевание часто протекает бессимптомно. На поздних стадиях или при сочетании спондилеза с другими дегенеративно-дистрофическими процессами возможно сдавление нервов, которое может проявляться болями, нарушением чувствительности и движений.
Симптомы поясничного спондилеза
Неосложненная патология протекает бессимптомно либо проявляется локальными болями в области поражения. Боли непостоянные, усиливаются при интенсивной физической нагрузке и неблагоприятных погодных условиях. Возможна также быстрая утомляемость и ограничение подвижности поясничного отдела позвоночника. При образовании грыжи межпозвоночного диска и компрессии нервных корешков с развитием радикулита боль может иррадиировать в ягодицу и распространяться по задней поверхности нижней конечности.
Для болей при межпозвоночной грыже характерно усиление при наклонах вперед, продолжительном сидении или стоянии. Если болевой синдром обусловлен остеоартрозом (артрозом фасеточных суставов), боль обычно усиливается при стоянии и ходьбе и уменьшается или исчезает при выпрямлении туловища. При компрессии нервных корешков может появляться покалывание и ощущение онемения в области нижних конечностей, иногда наблюдается мышечная слабость. При остром ущемлении нерва возможны острые боли в пояснице в сочетании с нарушением функции кишечника или мочевого пузыря, выраженной слабостью мышц в одной или обеих конечностях, онемением седалищной зоны или паховой области.
Диагностика
Диагноз подтверждают, используя данные, полученные при рентгенографии позвоночника. На основании рентгенограмм можно судить о распространенности и выраженности патологических изменений. О наличии поясничного спондилеза свидетельствуют остеофиты, расположенные по краям тел одного или нескольких позвонков. По своему внешнему виду костные разрастания могут напоминать клювовидные выступы, небольшие заострения или массивные «скобки», которые соединяют тела соседних позвонков.
При спондилезе нередко наблюдается несоответствие клинических и рентгенологических данных. Возможна как слабая выраженность проявлений при грубых патологических изменениях на рентгенограммах, так и яркая клиническая симптоматика при умеренных или слабо выраженных рентгенологических признаках спондилеза. Рентгенологическая картина меняется медленно, плавно, на протяжении многих лет. При значительной давности заболевания на снимках могут выявляться обширные разрастания остеофитов с образованием фиксирующих блоков между двумя и более позвонками.
В отдельных случаях в процессе дифференциальной диагностики используют радиоизотопное сканирование. При подозрении на стеноз позвоночного канала в дополнение к рентгенографии назначают КТ позвоночника. При необходимости визуализировать мягкотканные образования (нервы, связки, диски) и выявить компрессию нервных структур больного направляют на МРТ позвоночника. Пациентов с неврологическими нарушениями осматривает невролог. Для оценки функционального состояния задействованных нервов применяют электромиографию.
Лечение поясничного спондилеза
Важной частью лечения поясничного спондилеза является лечебная гимнастика, проводимая в период ремиссий. Она позволяет укрепить околопозвоночные мышцы и, тем самым, снизить нагрузку на позвоночник. Кроме того, в результате регулярных занятий ЛФК уменьшаются боли и улучшается функциональность позвоночника. Активно используются физиотерапевтические процедуры, в том числе – диатермия, электрофорез с йодом и кальцием, аппликации парафина и озокерита. На ранних стадиях применяется ультразвук.
Для активизации обменных процессов в тканях больных направляют на массаж, для улучшения нервной проводимости – на иглорефлексотерапию. При отсутствии противопоказаний иногда назначают мануальную терапию. При упорных болях вводят стероидные препараты в эпидуральное пространство или триггерные точки. Пациентам выдают направления на санаторно-курортное лечение (радоновые и сероводородные лечебные ванны, грязелечение и т. д.).
Хирургические операции при поясничном спондилезе требуются очень редко. Показанием к оперативному вмешательству являются выраженные неврологические нарушения при неэффективности консервативной терапии. Обычно пациентов оперируют при выраженной компрессии нервного корешка остеофитом либо грыжей диска, а также при синдроме конского хвоста. Операция проводится в плановом порядке, после всестороннего обследования, в условиях вертебрологического или нейрохирургического отделения. В процессе хирургического вмешательства врач удаляет остеофиты, при необходимости выполняет транспедикулярную фиксацию, межтеловой спондилодез и т. д.
Прогноз и профилактика
Прогноз при поясничном спондилезе относительно благоприятный. При отсутствии других инволютивных процессов в поясничном отделе позвоночника заболевание чаще протекает без выраженных болей и неврологических нарушений. Систематическое наблюдение и регулярное адекватное лечение позволяет стабилизировать состояние больного и на долгое время сохранить функциональность позвоночника, однако полное выздоровление невозможно, поскольку современной медицине неизвестны лекарственные средства или нелекарственные методики, способные «обращать вспять» дегенеративные изменения в позвоночнике.
При наличии сопутствующего остеохондроза и спондилоартроза увеличивается вероятность образования межпозвонковых грыж, усиления болевого синдрома и появления неврологических симптомов, негативно влияющих на трудоспособность и качество жизни. Профилактика включает умеренную физическую активность, исключение чрезмерных нагрузок и предрасполагающих факторов.
Спондилез
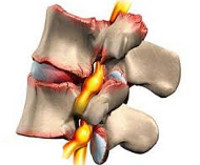
Спондилез – хроническое заболевание позвоночника, при котором наблюдается сильное истончение и изнашивание межпозвонкового диска, что приводит к образованию на поверхностях тел позвонков костных выростов, называемых остеофитами. В запущенных случаях они настолько разрастаются, что начинают соприкасаться между собой и сращиваться. Результатом подобных процессов становится сращение двух и более позвонков в единый конгломерат, что приводит к их полному обездвиживанию.
Ранее спондилез расценивали в качестве возрастного заболевания. В основном он диагностировался у пожилых людей старше 65 лет. Но сегодня болезнь встречается как у лиц старшей возрастной группы, так и у совсем молодых людей. Уже в 45 лет 20–35% людей имеют это заболевание, а в последнее время оно обнаруживается даже у 25-летних.
Чаще всего спондилез диагностируется у мужчин.
Причины и особенности развития спондилеза
Патология является прямым следствием дистрофических изменений в межпозвоночных дисках, т. е. остеохондроза. Повышает риск его развития сколиоз, патологический кифоз или лордоз, а также наличие некоторых системных заболеваний. Таким образом, спондилез можно отчасти назвать завершающим этапом прогрессирования остеохондроза. Поэтому он наиболее характерен для людей, ведущих малоподвижный образ жизни, в частности, работников офисов, водителей.
Под действием различных факторов в межпозвоночных дисках начинают протекать биохимические изменения, которые постепенно приводят к уменьшению процентного содержания в них воды и протеогликанов. Следствием подобных процессов становится разрушение волокон коллагена, образующих фиброзную оболочку, и существенное снижение амортизационных способностей диска.
Параллельно с этим снижается тонус, эластичность связок и повышается их хрупкость. В результате давление позвонков на диск возрастает, причем особенно сильно, если присутствуют сопутствующие патологии позвоночника, и он начинает сплющиваться. При этом неминуемо страдают спинномозговые корешки, которые сдавливаются окружающими тканями. Это приводит к развитию и постоянному прогрессированию неврологической симптоматики.
Поскольку нагрузка на тела позвонков возрастает, а амортизация снижается, они начинают разрастаться. Так организм пытается компенсировать возникшие изменения и оставшийся межпозвоночный диск. Таким образом начинается процесс формирования остеофитов. Они могут иметь самые разные формы, а иногда и огибать межпозвоночный диск, беря его в кольцо.
Если вовремя не вмешаться в процесс остеофиты соседних позвонков срастутся между собой и сформируют мощную костную скобу. В результате позвонки прочно соединяться, что полностью исключит возможность движения в пораженном позвоночно-двигательном сегменте, а также приведет к:
Спондилез может поражать абсолютно любой отдел позвоночника: шейный, грудной, поясничный и пояснично-крестцовый. Чаще всего встречается спондилез шейного и поясничного отделов позвоночника в виду их высокой подвижности.
Симптомы и диагностика спондилеза
Основными проявлениями заболевания являются боли в шее, груди или пояснице, а также снижение гибкости позвоночника в пораженном отделе. Болевой синдром является прямым следствием раздражения нервных корешков остеофитами и дегенерации межпозвоночного диска.
В течение заболевания выделяют 3 стадии:
Таким образом, спондилез на разных этапах развития может давать о себе знать:
Поскольку при спондилезе затрагиваются нервы, поражение позвонков грудного отдела может приводить к возникновению характерных для стенокардии или сердечного приступа болей.
Для опытного невролога или вертебролога обнаружить спондилез не составляет труда, даже учитывая тот факт, что его симптомы аналогичны характерной для различных заболеваний внутренних органов клинической картине. Но для точного подтверждения диагноза и выбора правильной тактики лечения пациента обязательно направляют на:
На основании данных полученных исследований врач может оценить степень тяжести поражения и разработать адекватную стратегию лечения.
Лечение спондилеза
Для борьбы с заболеванием может использоваться как консервативная терапия, так и хирургия. Операция является крайним средством, которое применяется только при наличии строгих показаний. Поэтому изначально больным чаще всего назначается консервативное лечение. Оно наиболее эффективно при 1-й стадии спондилеза, но поскольку на этом этапе симптомы заболевания выражены еще незначительно, обнаруживается оно редко.
Консервативная терапия разрабатывается для каждого больного индивидуально с учетом уровня поражения, количества вовлеченных в патологический процесс позвонков, наличия сопутствующих заболеваний, возраста и ряда других факторов. Поэтому правильно составить тактику лечения и принять во внимание все нюансы может только высококвалифицированный специалист. Как правило, консервативная терапия спондилеза включает:
Но такое лечение не способно привести к полному выздоровлению, поскольку уже образовавшиеся костные выступы можно устранить только хирургическим путем. Но консервативная терапия спондилеза дает возможность существенно улучшить состояние больного, остановить прогрессирование патологии и предотвратить развитие осложнений.
Медикаментозное лечение при спондилезе
Лечение спондилеза очень сходно с терапией остеохондроза, поскольку именно это заболевание лежит у истоков образования остеофитов. Поэтому терапия направлена не только на устранение симптомов патологии, но и на улучшение обменных процессов в структурах позвоночника.
Таким образом, больным назначаются лекарственные средства определенных групп, помогающие затормозить прогрессирование дегенеративных процессов в межпозвонковых дисках и улучшить качество передачи биоэлектрических импульсов по нервным волокнам. Это:
Все препараты при спондилезе подбираются исключительно врачом, который владеет полными данными о состоянии здоровья пациента. Поэтому нередко для уменьшения побочного влияния отдельных средств больным назначается прикрытие другими, например, ингибиторами протонной помпы.
Не стоит самостоятельно назначать себе лекарства. Это может отрицательно сказаться на общем состоянии и вызвать серьезные нарушения в работе внутренних органов.
При очень сильных болях, не купируемых другими средствами, пациентам могут назначаться паравертебральные блокады. Процедура представляет собой инъекции анестетиков и кортикостероидов в область позвоночника в строго определенные точки. Она проводится исключительно в условиях медучреждения специально обученным медперсоналом, поскольку нарушение техники паравертебральных блокад или выполнение в нестерильных условиях чревато развитием тяжелых осложнений.
Процедура позволяет практически мгновенно устранить даже очень мощные боли, а вводимые кортикостероиды оказывают выраженное противовоспалительное действие. После нее пациент может практически сразу же вернуться к выполнению повседневных обязанностей. Но блокаду стоит расценивать исключительно в качестве средства экстренной помощи. Ее допускается делать не более 4 раз в год за некоторым исключением, когда паравертебральные инъекции назначаются курсами.
ЛФК при спондилезе
Лечебная физкультура является одним из основных направление консервативного лечения спондилеза. Занятия проводятся ежедневно, но все упражнения подбираются строго индивидуально специалистом. При этом учитываются не только особенности течения заболевания, но и уровень физического развития больного, его вес, род профессиональной деятельности, а также наличие других нарушений в работе опорно-двигательного аппарата.
Изначально лечебной гимнастикой больным рекомендуется заниматься под контролем врача. Он поможет освоить правильную методику выполнения каждого упражнения, подобрать оптимальную продолжительность и кратность занятий. Только после этого пациентам разрешают продолжить занятия дома и объясняют, как правильно увеличивать нагрузку для достижения оптимального результата.
Благодаря ЛФК при спондилезе удается:
ЛФК – не кратковременная мера. При спондилезе гимнастикой стоит заниматься ежедневно вплоть до конца жизни. Это позволит остановить прогрессирование заболевания и существенно снизить интенсивность болевых ощущений. Но даже если удалось добиться полной нормализации состояния, нельзя прекращать ежедневные занятия. В противном случае рецидива патологии не избежать.
Дополнительно пациентам может рекомендоваться плавание.
Физиотерапия
Пациентам со спондилезом обязательно назначается физиотерапевтическое лечение. Это в сочетании с другими методами консервативной терапии позволяет добиться существенного улучшения состояния больного и стойкой ремиссии заболевания. Физиотерапия при спондилезе дает возможность:
В этих целях пациентам назначаются курсы физиотерапевтических процедур, вид которых, а также кратность и длительность проведения выбирается индивидуально. В среднем для достижения положительной динамики и сохранения достигнутого результата требуется от 10 до 15 сеансов.
Как правило, пациентам со спондилезом показано проведение:
Мануальная терапия
Вне периода обострения заболевания рекомендовано проведение сеансов мануальной терапии. Простой лечебный массаж при спондилезе не эффективен, поскольку подразумевает проработку только мышц спины. Мануальная терапия позволяет также оказать положительное влияния не состояние позвоночника и положение позвонков относительно центральной оси.
Поэтому она используется для:
Операция при спондилезе
Хирургическое вмешательство рекомендуется при неэффективности консервативного лечения и отсутствии улучшений в состоянии больного. Кроме того, в срочном порядке операция при спондилезе показана при:
В таких ситуациях в зависимости от первопричины развития спондилеза могут проводиться декомпрессионные и/или стабилизирующие операции разного рода:
Микродискэктомия
Микродискэктомия – наиболее часто проводимая при спондилезе операция, в ходе которой микрохирургическим путем удаляется истонченный межпозвоночный диск. Она предполагает выполнение минимального по длине разреза для обеспечения доступа к позвоночнику. Его величина не превышает 3 см. Это позволяет существенно минимизировать операционную травму, сократить до минимума риск развития послеоперационных осложнений и существенно облегчить и уменьшить продолжительность реабилитации.
Суть операции заключается в следующем:
Микродискэктомия занимает 45–60 минут. Срок госпитализации составляет 7 суток, после чего пациент выписывается из стационара. При этом он обязательно получает перечень рекомендаций по тому, как следует вести себя в период реабилитации, какие лекарства принимать и какие физиопроцедуры следует проходить.
От правильности проведения восстановительного периода во многом зависит результат операции. Поэтому рекомендуется не пренебрегать врачебными рекомендациями и проходить реабилитацию под контролем специалиста-реабилитолога.
Ламинэктомия
Ламинэктомия – операция, предназначенная для устранения компрессии спинного мозга и нервных корешков, спровоцированной различными заболеваниями. Устранение повышенного давления осуществляется за счет резекции дужек позвонков, остистых отростков и межпозвоночных дисков. Благодаря этому они перестают сдавливать спинной мозг и отходящие от него нервные корешки, что приводит к нормализации передачи биоэлектрических импульсов и устранению неврологической симптоматики, включая боли, нарушения чувствительности, паралича.
В зависимости от тяжести ситуации при ламинэктомии может удаляться часть или весь оказывающий компрессионное воздействие элемент. Это создает дополнительное пространство для спинномозговых образований, что обеспечивает получение достаточного декомпрессионного эффекта. Часто для сохранения нормальной подвижности позвоночника и физических возможностей пациента после ламинэктомии проводится установка специальных стабилизирующих систем.
Нередко эту операцию сочетают с другими хирургическими вмешательствами на позвоночнике, в частности исправлением его деформаций. Но ламинэктомия является высоко травматичной операцией, поскольку она предполагает иссечение важных структурных элементов позвоночника.
Существует несколько видов ламинэктомии. Конкретный выбирается в зависимости от причин развития спондилеза:
Проведение ламинэктомии предполагает выполнение разреза мягких тканей и скелетирование позвонков пораженных сегментов под общим наркозом. Хирург обнажает подлежащие резекции структуры: дуги, остистые отростки, фасетки.
Наиболее сложный и трудоемкий процесс – склелетирование позвонков шейного отдела позвоночника, так как верхушки их дуг раздвоены и глубоко погружены в мышцы.
При ламинэктомии фасции нередко травмируются, что усложняет течение восстановительного периода. Сделанный разрез расширяют ретрактором. Обнаженные структуры позвоночника перекусывают специальными щипцами и удаляют из тела пациента. В каждом случае индивидуально определяется то, какие фрагменты подлежат удалению с целью устранение спондилеза. В части случаев достаточно удалить только остеофиты и установить между телами позвонков эндопротез, в других же ситуациях, особенно при очень запущенном спондилезе приходится прибегать к тотальной ламинэктомии.
Эндопротезирование
Поскольку при спондилезе межпозвоночные диски обычно настолько разрушены, что они полностью теряют способность выполнять свои функции, часто проводится их полное удаление. Но это требует внедрения имплантата для закрытия образовавшегося дефекта. С этой целью предпочтительнее всего использовать эндопротезы, которые помогают стабилизировать прооперированный позвоночно-двигательный сегмент, сохранить подвижность и амортизацию в пределах естественных значений. Сегодня они являются лучшей альтернативой спондилодезу, т. е. полному сращению позвонков.
Современные протезы полностью берут на себя функции удаленного диска. Огромным их преимуществом является устранение перегрузки соседних сегментов и снижение риска развития дегенеративно-дистрофических процессов в них.
Сегодня для эндопротезирования используются имплантаты:
Наиболее совершенными являются модели М6 и Bryan, полностью повторяющие строение и структуру естественных межпозвоночных дисков. Они выпускаются в разных размерах, что позволяет подобрать оптимально подходящий для конкретного пациента протез. Такие устройства способны качественно смягчать осевую нагрузку и обеспечивают подвижность в 6-ти плоскостях. Их показатели сжатия, растяжения не уступают природным дискам, что гарантирует сохранение нормальной биомеханики.
Операция проводится под общим наркозом сразу же после удаления межпозвоночного диска тем или иным способом. Она занимает 2–3 часа. Протезы разных видов имеют различные методики установки, с которыми обязательно должен быть досконально знаком оперирующий нейрохирург. Такие операции отличаются высоким уровнем безопасности. При них риск развития осложнений составляет не более 1–2%.
Двигаться после операции обычно можно на 5-й день, а полное сращение эндопротеза с телами позвонков наблюдается в среднем через 3 месяца. Но для правильного приживления дорогостоящего устройства требуется неуклонно соблюдать рекомендации врача и строго придерживаться правил на протяжении всего восстановительного периода.
Аутотрансплантация
После декомпрессионных операций часто остаются дефекты, которые необходимо закрывать, чтобы сохранить нормальную высоту позвоночника и его опорную функцию. Иногда для этого применяются взятые из собственных костей пациента фрагменты, которые устанавливают в образовавшийся дефект. Чаще всего для этих целей берут часть подвздошной кости.
Со временем аутотрансплантат приживается и прочно срастается с оставшимися костными структурами позвоночника, т. е. достигается спондилодез. В результате движения в прооперированном позвоночно-двигательном сегменте становятся невозможными, но при фиксации только одного или двух пациенты обычно не замечают разницы в возможном объеме движений.
Тем не менее по возможности от спондилодеза отказываются в пользу установки эндопротезов, так как жесткая стабилизация позвоночно-двигательного сегмента повышает риск развития дегенеративных процессов на соседних уровнях позвоночника. Сращение двух и более позвонков вносит существенные изменения в биомеханику хребта, поэтому после этого нередко начинаются или усугубляются деструктивные процессы в костно-хрящевых структурах вышележащих и нижележащих сегментов.
Позвонки также могут фиксироваться в нужном положении металлическими конструкциями, которые представляют собой набор пластин и винтов. В результате также достигается спондилодез.
Таким образом, прогноз во многом зависит от того, на какой стадии развития патологического процесса его удалось обнаружить. При ранней диагностике и начале адекватного лечения подавляющему большинству больных удается сохранить функциональность позвоночника, нормальную работоспособность и продолжить вести привычный образ жизни.