Надколенник 2 типа по wiberg что это
О чем нам могут сказать боль и хруст в коленном суставе?
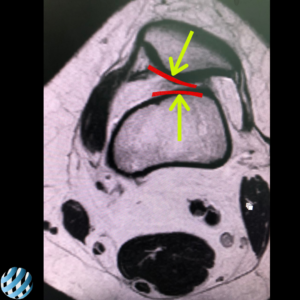
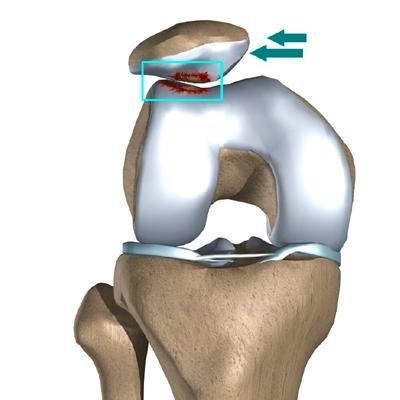
Из всех суставов нашего организма именно коленный сустав чаще всего подвержен различным заболеваниям. Одной из причин боли в колене может являться – латеральная гиперпрессия надколенника – состояние, при котором во время сгибания в коленном суставе надколенник не скользит в межмыщелковой борозде, а смещается кнаружи колена. Это приводит к перераспределению нагрузок, воздействующих на хрящ бедренно – надколенникового сустава. Происходит сдавливание хряща надколенника, что и вызывает боль при повышенных нагрузках или травмах. Возможно повреждение структуры хряща!
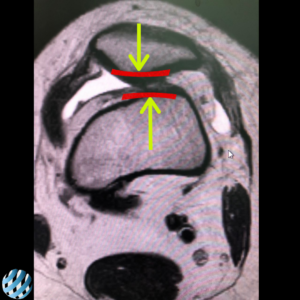
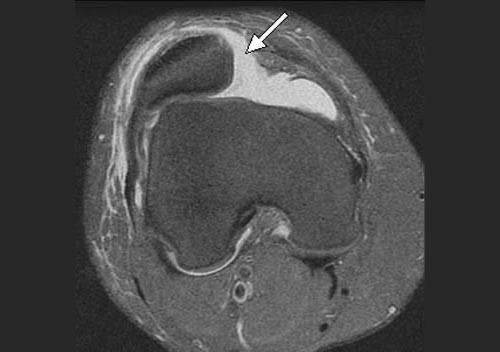
Снимок МРТ до операции
Ось надколенника и бедра не совпадают
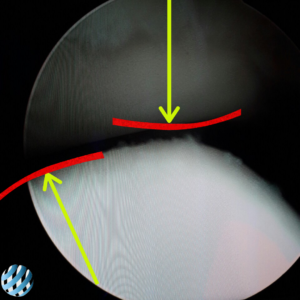
Снимок камеры артроскопа
Повреждение хряща наружной поверхности надколенника III-IV степени (латеральной фасетки)
Снимок камеры артроскопа
Лечение
Консервативная терапия дает положительный результат при лечении молодых пациентов без повреждения суставного хряща и хронической боли (боль беспокоит только при повышенных нагрузках, отсутствует в быту и длится это состояние менее 6 месяцев).
При наличии постоянных болевых ощущений (боль беспокоит даже при бытовых нагрузках – ходьбе, приседании), «грубого» хруста, щелчков – рекомендовано оперативное лечение!
В клинике МИК мы успешно проводим оперативное лечение данной проблемы с использованием новейшего оборудования для артроскопии коленного сустава, что позволяет провести операцию эндоскопически – через два маленьких прокола.
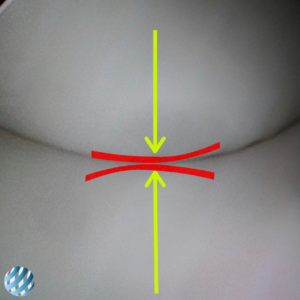
После операции полностью восстановлен баланс в пателлофеморальном суставе
Результат после восстановления баланса надколенника и обработки поврежденного хряща (термоабляция).
Снимок МРТ через месяц после проведенной операции
Преимущество данной методики перед обычной операцией с разрезом и вскрытием сустава:
Оперативное лечение позволяет не только восстановить правильную биомеханику в колене и предотвратить повреждение хряща надколенника, а также уменьшить уже нанесённую травму хрящу. Это уменьшит или полностью исключит “хруст” и боль в колене. При правильной хирургической тактике лечения возможно полноценное восстановление и даже возвращение к спортивным занятиям. Реабилитационный курс подбирается в соответствии с проведенной операцией.
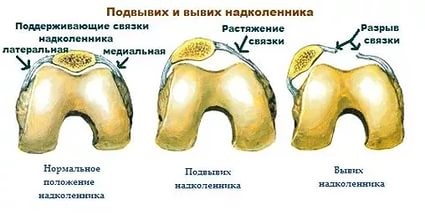
Наружный подвывих надколенника (синдром латеральной гиперпрессии надколенника)
Синдром латеральной гиперпрессии надколенника (СЛГН) представляет собой достаточно распространенную патологию пателлофеморального сустава (ПФС), встречающуюся преимущественно среди детей и подростков.
СЛГН является причиной от 7 до 15 % всех обращений по поводу ортопедической патологии коленного сустава.
СЛГН развивается при нарушении нормальных конгруэнтных взаимоотношений между суставными поверхностями мыщелков бедра и надколенника, а также при нарушении баланса между медиальными и латеральными стабилизаторами надколенника, и характеризуется перераспределением удельного давления по различным областям суставных поверхностей коленного сустава, что приводит к перегрузке латеральных его отделов.
Оглавление:
Существует две группы причин развития СЛГН.
В большинстве случаев это аномалии развития коленного сустава (врожденные деформации надколенника, гипоплазия латерального мыщелка бедра, высоко расположенный надколенник – patella alta, латерально расположенная бугристость большеберцовой кости, повышенная плотность латерального удерживателя надколенника и другие аномалии, приводящие к латеропозиции надколенника).
Также возможно развитие синдрома после травматических повреждений нормально сформированного сустава, в результате которых происходят фиброзносклеротические изменения поврежденных мышц и связок, растяжение медиального удерживателя надколенника, капсулы сустава, что не компенсируется в процессе заживления и приводит к смещению надколенника кнаружи.
В соответствии с современными представлениями об анатомии пателлофеморального сустава, на надколеннике выделяют 5 суставных поверхностей, хотя клинически важны 2 основные из них – медиальная и латеральная, разделенные центральным продольным гребнем.
Wiberg описал 3 типа конфигурации надколенника.
При I типе медиальная и латеральная суставные поверхности надколенника равны по площади, при типах II и III наблюдается прогрессивное уменьшение доли медиальной суставной поверхности. При этом доминирующая латеральная суставная поверхность несет основную массу нагрузки, оказываемой квадрицепсом, что приводит к СЛГН.
Кроме того, развитию СЛГН способствует несимметричность формы блока суставного конца бедренной кости, при этом латеральный мыщелок мал и оказываемое на костнохрящевые структуры пателлофеморального сустава давление значительного выше такового в норме.
Кроме костнохрящевых структур, роль в генезе СЛГН играет мышечно- связочный аппарат коленного сустава, представленный Warren и Marshall как трехслойная система медиально и двухслойная – латерально. Медиальная пателлофеморальная связка (МПФС), расположенная под медиальной головкой четырехглавой мышцы бедра, является главным статическим стабилизатором надколенника, играющим роль удерживателя пателлофеморального сустава от латерального смещения.
В то же время четырехглавая мышца бедра является главным динамическим стабилизатором надколенника, причем важнейшую роль в сопротивлении медиальной головки квадрицепса боковому смещению надколенника играют ее косые волокна, ориентированные на 50- 700 относительно длинной оси сухожилия квадрицепса.
Koskinen и Kujala показали, что у пациентов с СЛГН и латеропозицией надколенника область прикрепления медиальной головки квадрицепса расположена более проксимально, чем в норме, что не позволяет мышце реализовать динамически- стабилизирующую функцию.
Латеральный удерживатель надколенника имеет поверхностный и глубокий компоненты. Глубокий компонент прикрепляется непосредственно к надколеннику и является первой линией сопротивления смещению надколенника с латеральной стороны сустава. Он представлен поперечной фасцией, фиксирующей подвздошно-большеберцовую связку к надколеннику.
При сгибании в коленном суставе подвздошно-большеберцовая связка движется кзади, в результате чего возрастает латеральное натяжение надколенника. Если при этом у пациента имеются ослабленные медиальные стабилизаторы, может возникнуть наклон надколенника относительно фронтальной плоскости с возрастанием нагрузки на его латеральную фасетку и развитием СЛГН.
Патогенез
Патогенез прогрессирования СЛГН можно представить следующим образом: в результате перегрузки латеральных отделов ПФС повышается уровень напряжения в костно-хрящевых и мягкотканных элементах сустава, что ведет к развитию хондромаляции, асимметричному износу сустава с развитием дистрофических изменений костно-хрящевых структур. Затем дистрофические нарушения сменяются стадией дегенерации хряща, его разрушением, что в конечном итоге ведет к формированию деформирующего артроза пателлофеморального сустава.
Клинические проявления и осложнения
Основным клиническим проявлением СЛГН является постоянная ноющая боль в переднем отделе коленного сустава (усиливающаяся при сгибании), обусловленная вторичной хондромаляцией, а также раздражением нервных волокон, расположенных непосредственно в латеральном удерживателе надколенника. Отмечается припухлость сустава, рецидивирующие синовиты, хруст при движениях. При прогрессировании гиперпрессии возможно появление чувства неустойчивости, разболтанности в суставе, болевого псевдоблокирования сустава.
Осложнениями СЛГН могут быть хондральные и остеохондральные переломы наружного мыщелка бедра, медиальной и латеральной фасеток надколенника, при длительном течении с травматическими эпизодами могут наблюдаться привычные вывихи надколенника. Для профилактики осложнений у пациентов с СЛГН необходимо уделять особое внимание тщательному обследованию пациентов с целью раннего выявления у них признаков данной патологии.
В диагностике СЛГН важны тщательный сбор анамнеза заболевания, оценка болевого синдрома и результатов специальных клинических тестов. С точки зрения определения этиологии заболевания и выбора метода лечения важно проведение теста на ограничение поднятия латерального края надколенника: так, невозможность поднятия до нейтрального положения в 0° свидетельствует о плотном латеральном удерживателе надколенника.
Также важную роль в диагностике СЛГН играет измерение угла Q, или угла квадрицепса, образуемого между линиями, одна из которых проведена от верхней передней подвздошной ости к надколеннику, другая – от центра надколенника к большеберцовому бугорку. Значения этого угла, превышающие 20°, необходимо расценивать как патологию.
Рентгенологическое исследование, КТ, МРТ, миография m. quadriceps femoris (выявление дисфункции латеральной и медиальной головок мышцы) и диагностическая артроскопия позволяют верифицировать диагноз.
Лечение
Лечение СЛГН может быть консервативным и оперативным. Консервативная терапия заключается в проведении активных упражнений, массажа, ношении фиксаторов на коленном суставе. Мероприятия направлены на повышение тонуса медиальной головки квадрицепса и растяжение латерального удерживателя надколенника. Консервативное лечение длительно, требует значительных усилий со стороны пациента, однако может быть эффективно в 75 % случаев.
Оперативное лечение применяют при неэффективности консервативных методов. Оно направлено на коррекцию деформаций и восстановление нормальных взаимоотношений структур сустава. Все оперативные вмешательства можно разделить на открытые, артроскопические и комбинированные методики.
Среди открытых методик, которых, по данным Marion and Barcat, уже в 1950 году насчитывалось около 100, наиболее распространены модификации операций по Roux (перемещение tuberositas tibiae кнутри),
Однако при использовании этих методик необходимы широкий разрез кожи, длительная послеоперационная иммобилизация и длительная реабилитация конечности.
Возможны такие осложнения, как вторичный остеоартрит, прогрессирование ретропателлярного артроза с развитием медиальной гиперпрессии, усталостные переломы tibia в результате внедрения трансплантата, невриты, бурситы, вторичная хондромаляция и др.
В 1972 году Chen и Ramanathan предложили для лечения СЛГН следующую методику: после проведения предварительной диагностической артроскопии, через имеющиеся артроскопические доступы (нижне-и, при необходимости, верхнелатеральный) проводят релиз (т.е. рассечение) латеральной порции разгибательного аппарата изнутри коленного сустава (с использованием электрокоагуляционного ножа или ножа Smillie).
Данная методика характеризуется значительной эффективностью и безопасностью: частота осложнений – менее 10 %. В 1995 году Henry and Pflum дополнили названную методику артроскопическим наложением швов на медиальный удерживатель с использованием специального инструмента и созданием таким образом его складки (рифинг).
Часто применяется комбинация артроскопического релиза и открытого рифинга – т.н. семиартроскопическая операция. На сегодняшний день, учитывая высокую диагностическую значимость артроскопии, даже в случае, когда запланировано открытое вмешательство, целесообразно предварительно проводить артроскопическую оценку хрящевых поверхностей коленного сустава с целью визуального определения внутрисуставных патологических изменений и определения тактики дальнейшего лечения.
Отдельно необходимо отметить случаи травматических повреждений области пателлофеморального сустава на фоне СЛГН. В большинстве случаев они ведут к остеохондральному перелому латеральной или медиальной фасетки надколенника либо латерального мыщелка бедра, и отделившийся в результате такого повреждения крупный остеохондральный фрагмент приводит к блокаде сустава и развитию выраженного болевого синдрома. Основной целью проводимых в таких случаях операций является удаление свободного фрагмента надколенника из суставной полости с восстановлением функции сустава.
Для восстановления нормальных биомеханических взаимоотношений в коленном суставе, ликвидации синдрома латеральной гиперпрессии и выведения из-под повышенной нагрузки пораженной части надколенника, в некоторых случаях мы дополняем такое вмешательство проведением малоинвазивноголатерального релиза разгибательного аппарата. Это приводит к улучшению конгруэнтности в коленном суставе и одновременной декомпрессии поврежденных структур, облегчая, таким образом, заживление раневой поверхности.
Так, при проведении диагностической артроскопии и обнаружении крупного остеохондрального фрагмента фасетки надколенника, размеры которого не позволяют извлечь его из полости сустава через артроскопические проколы, проводится верхнелатеральная микроартротомия размером до 2 см. Через данное отверстие извлекается остеохондральный фрагмент. Хирург проводит ревизию фасетки надколенника и наружного мыщелка бедра для оценки состояния раневой поверхности и, при необходимости, выполняет их артроскопическую абразивную хондропластику.
Затем, приподняв из раны кожу проксимальнее микроартротомического доступа, хирург скальпелем, под контролем введенного в полость сустава пальца, рассекает латеральный удерживатель надколенника на протяжении 1-2 см, проводя линию разреза максимально близко к краю надколенника и, в то же время, опасаясь разреза латеральной головки четырехглавой мышцы. Затем хирург повторяет процедуру в дистальном направлении на протяжении 3-5 см. В результате достигается декомпрессия поврежденных структур пателлофеморального сустава.
Таким образом, предлагаемый способ оперативного лечения остеохондральных переломов медиальной фасетки надколенника на фоне синдрома латеральной гиперпрессии позволяет улучшить анатомические взаимоотношения в коленном суставе с одновременной декомпрессией поврежденной поверхности надколенника, что приводит к восстановлению условий для нормального биомеханического функционирования коленного сустава и ускорению заживления дефекта суставной поверхности надколенника.
Для оценки эффективности лечения СЛГН с использованием открытых методик Crosby and Insall (I976) собрали и обработали отдаленные (в среднем – 8 лет) послеоперационные результаты 81 случая хирургического лечения пациентов с СЛГН.
Для анализа и сопоставления итогов лечения авторы использовали следующие критерии, характеризующие динамику состояния пациентов:
По данным Crosby and Insall у 7 % пациентов, перенесших открытую операцию коррекции СЛГН, результаты отличные, у 52 % – хорошие.
Аналогичное исследование провели Chen and Ramanathan (1984) среди пациентов, перенесших по поводу СЛГН артроскопическое вмешательство (в среднем – через 6 лет послеоперации): результаты были несколько лучше: 59 % – отлично, 27 % – хорошо.
С 1984 года на базе детского травматолого-ортопедического отделения 6-й ГКБ г. Минска было проведено 24 операции 23 пациентам с СЛГН, из них 3 операции – артроскопические (проведение релиза латеральной порции разгибателей).
Основной причиной поступления пациентов с СЛГН в стационар был спонтанный либо посттравматический вывих надколенника на фоне длительного болевого синдрома в переднем отделе коленного сустава. При интраоперационном осмотре фасеток надколенника были обнаружены дегенеративные изменения суставного хряща, а в 3 случаях – остеохондральные переломы надколенника.
Средний возраст оперированных пациентов составил 13,5 (от 5 до 25) лет. Девочек среди пациентов было 13 (56,5 %), мальчиков – 10 (43,5 %). Средний срок пребывания пациентов в стационаре по поводу традиционных вмешательств составил 22,4 (до 46) суток, по поводу вмешательств с использованием артроскопического доступа – 14 (до 22) суток.
Причем пациентам, перенесшим артроскопическое вмешательство, разрешалось оказывать полную нагрузку на оперированную конечность уже на 7 послеоперационный день, в то время как после открытых вмешательств нагружать конечность можно было лишь к концу 2 послеоперационной недели. Отдаленные послеоперационные результаты (от 1 мес. до 20 лет, в среднем – 9 лет) удалось проследить у 12 пациентов (9 из них была проведена открытая операция, 3 – артроскопическая).
Оценка проводилась с использованием критериев Crosby and Insall. Результаты открытых операций: 1 – отлично, 4 – хорошо, 4 – удовлетворительно; артроскопических: 3 – отлично.
Вывод
Применение современной малоинвазивной методики, отличающейся относительно короткими сроками послеоперационной иммобилизации, реабилитации, пребывания пациента в стационаре, позволяет достигнуть высокой эффективности лечения и снизить частоту развития послеоперационных осложнений и вторичного артроза пателлофеморального сустава.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Латеральная нестабильность (привычный вывих) надколенника: причины, типы вмешательств и реабилитация
Боль в коленях– один из самых распространенных поводов, с которым пациенты обращаются к травматологу. Чаще всего источником недуга является травмирование коленной чашечки. Но иногда причина дискомфорта может крыться в феморопателлярном отделе – месте скольжения надколенника по межмыщелковой борозде бедренной кости.
В норме движения надколенника при сгибании/разгибании в коленном суставе контролируют несколько анатомических структур:
Если анатомия феморопателлярного отдела не изменена, то коленный сустав работает нормально. Однако если в этом отделе имеется какая-либо врожденная аномалия, то вероятность развития латеральной нестабильности надколенника резко возрастает.
Привычный (рецидивирующий) вывих надколенника – это неестественное состояние, характеризующееся рецедивирующими латеральными (наружными) подвывихами и вывихами надколенника.
Латеральный вывих надколенника характеризуется разрывом медиального ретинакулюма (медиальной пателло-феморальной связки) коленного сустава. Повторный вывих у пациента — главный признак не выполнения медиальной пателло-феморальной связкой своих функций из-за перерастяжения после первичной травмы.
Вывих надколенника, как первичный, так и повторный, ведет к значимому повреждению хрящевого покрова. Как результат — появляется стойкий болевой синдром и снижение физической активности пациента.
Как образуется латеральная нестабильность надколенника?
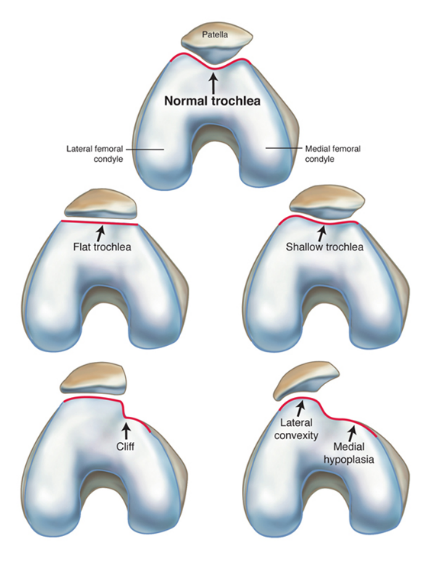
Часто предпосылкой к формированию латеральной нестабильности надколенника становится дисплазия феморопателлярного отдела — врожденного состояния, характеризующегося нарушениями соотношений между надколенником и недостаточно выраженной межмыщелковой бороздой бедренной кости (см. рис.).
Наличие дисплазии различной степени выраженности ведет к тому, что движения надколенника при сгибании и разгибании в коленном суставе происходят с тенденцией к его латеральному смещению. При дополнительном травматическом воздействии это приводит к возникновению полноценного вывиха.
Однако дисплазия не всегда вызывает смещение надколенника (рецидивирующего вывиха надколенника).
Современные подходы к диагностике и лечению рецидивирующего вывиха надколенника
Однократно возникший вывих надколенника не является показанием к операции. Как правило, он успешно устраняется с помощью консервативного лечения, которое проводится в три этапа:
В большинстве случаев врач-травматолог легко диагностирует привычный вывих надколенника. Для этого проводится серия нагрузочных тестов, во время которых пациент демонстрирует страх получения повторного вывиха. Окончательный диагноз ставится после проведения магнитно-резонансной томографии (МРТ) коленного сустава. Как правило, исследование обнаруживает признаки повреждения медиальной пателло-феморальной связки, состояние подвывиха надколенника и признаки травматических повреждений хрящевого покрова.
Как уже упоминалось ранее, однократный травматический вывих надколенника не является показанием к операции — достаточно консервативного лечения. При возникновении повторных вывихов/подвывихов надколенника пациенту показано оперативное лечение — хирургическая стабилизация надколенника.
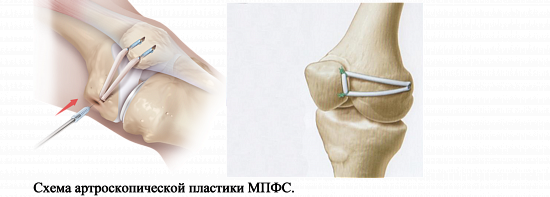
Современная медицина предлагает несколько способов проведения оперативных вмешательств при привычном вывихе надколенника. Оптимальная методика — артроскопическая реконструкция (пластика) медиальной пателлофеморальной связки (МПФС). С помощью данного метода операция при вывихе надколенника позволяет восстановить утраченную анатомическую структуру, стабилизирующую надколенник (МПФС), и одновременно зашлифовать и резецировать участки поврежденного хряща без больших кожных разрезов.
Как проводится артроскопическая реконструкция?
Сначала под контролем эновидеокамеры совершаются два прокола. Они позволяют провести визуальный осмотр всех отделов сустава, при необходимости хирургически обработать поврежденные участки хряща. Затем, через два новых прокола, проводится и фиксируется сухожильный трансплантат, заменяющий утраченную поддерживающую связку надколенника. Натяжение связки регулируется под контролем видеокамеры так, чтобы вывести надколенник из положения подвывиха, но оставить физиологически достаточную свободу его смещения.
Вне зависимости от выбора фиксирующих трансплантат фиксаторов (титановых, пластиковых, биорезорбируемых) в послеоперационном периоде требуется разгрузка сустава для создания условий биологической фиксации и перестройки трансплантата. Эти процессы, по данным МРТ исследований, занимают от 6 до 12 месяцев.
Основные этапы реабилитации после артроскопии:
Надколенник 2 типа по wiberg что это
В настоящее время самым оперативным из инструментальных средств диагностики являются исследования с использованием рентгеновского излучения.
Способ автоматизации процесса написания рентгенологических протоколов [Дайджест новостей]
Компьютерные технологии достигли того уровня, что большую часть работ по здравоохранению можно найти именно на электронных носителях. Количество подобного программного обеспечения постоянно растет и требует введения инновационных разработок, которые пригодятся для младшего медицинского персонала и врачей. Основной задачей является оптимизация ресурсов и времени медицинского работника. Благодаря этому станет возможно максимально комфортное и эффективное обслуживание пациентов, а также удастся существенно облегчить работу докторов.
Ревматологические проявления остеопойкилии. Современное состояние проблемы
Остеопойкилия (или остеопойкилоз, врожденная пятнистая множественная остеопатия, костная узорчатость, пятнистая кость) — врожденное генерализованное поражение костной системы, сопровождающееся образованием в костях гомогенных очагов склероза, часто множественных, более или менее симметрично расположенных [1,2,3,4,7,8,10,27]. Возможно, она является одним из проявлений остеодисплазии [6].
Sinus Pericranii: описание случая
Клинические и рентгенологические проявления оссифицирующей прогрессирующей фибродисплазии у детей
Прогрессирующая оссифицирующая фибродисплазия (ФОП), оссифицирующий прогрессирующий миозит (ОПМ), болезнь Мюнхмайера, болезнь «второго скелета» — редкое, врожденное, инвалидизирующее заболевание с встречаемостью 1 на 2 млн человек.
Современные принципы диагностики и лечения опухолей надпочечников
Опухоли надпочечников относятся к одному из важных и трудных в диагностическом и лечебном плане разделов клинической онкологии.
Эти заболевания объединяют группу различных вариантов опухолей, в число которых входят и гормональноактивные опухоли надпочечников. Общепринято классифицировать опухоли надпочечников на доброкачественные и злокачественные. Надпочечники имеют сложное гистологическое строение и состоят из двух отличающихся друг от друга в эмбриологическом и морфологическом отношении слоев – коркового и мозгового.
Туберозный склероз
Туберозный склероз — генетически детерминированное заболевание, относится к группе нейроэктодермальных нарушений, характеризуется поражением нервной системы, кожи и наличием доброкачественных опухолей (гамартом) в различных органах.
Диагностика ортопедической патологии пателлофеморального сустава. Cовременный взгляд на проблему
Патология пателлофеморального сустава (ПФС) – распространенная, однако недостаточно изученная проблема. По данным некоторых авторов, примерно 15 % впервые обратившихся пациентов имеют изолированную пателлофеморальную патологию. Еще у 25 % пациентов пателлофеморальные симптомы являются вторичным проявлением других заболеваний, таких как нестабильность передней крестообразной связки и разрывы менисков [1].
В большинстве случаев пателлофеморальная патология может быть излечена консервативно, в ряде случаев необходимо хирургическое лечение. Причины боли в передней части коленного сустава многочисленны. Хондромаляция, или истончение суставного хряща, является одной из причин, приводящих к боли в передней части колена, однако она может протекать и бессимптомно. Хондромаляция может быть вызвана рядом факторов: патологическое наклонное положение, подвывих, смещение и дисбаланс мышечно-сухожильных групп. Проблемы смещения и скольжения, наклонное положение надколенника, пателлярный тендиноз (или тендиноз квадрицепса), патологическая медиапателлярная складка, травматизация жировой подушки – все это также может вызывать симптомы, связанные с ПФС. Пателлярная же нестабильность может привести к подвывиху или вывиху надколенника.
МСКТ-флебография у пациентов с тромбозами глубоких вен нижних конечностей
Известно, что ТЭЛА наиболее грозное осложнение тромбоза глубоких вен конечностей. Ранняя диагностика и определение характера тромба в просвете вены, залог выбора правильной тактики дальнейшего лечения больного. Выполнив ряд МСКТ- флебографий и сопоставив их с данными обычных флебографических исследований, а также с данными других клиник, можно сделать вывод, что МСКТ-флебография методом дистального болюсного введения в периферические вены конечностей, несёт максимальную информативную ценность.
Методика исследования заключается в введении рентгенконтрастного неионного препарата в дистальные отделы конечностей с задержкой начала сканирования в зависимости от уровня исследования. Обязательная гидратация больного достаточным количеством жидкости до и после исследования, контроль уровня креатинина.
Опыт коллег: Поиск оптимального варианта работы на маммографе «Маммо-4-МТ»
Когда нам, в ЦРБ города Режа, поставили новый маммографический аппарат, возник вопрос работы с фотоэкспонометром данного рентгеновского аппарата. Обычно в инструкциях о таких подробностях умалчивают. Мы считаем, что нашли наилучший вариант, т.к. наши снимки считаются лучшими в области. Поэтому мы решили поделиться нашей методикой с коллегами, работающими в этом направлении.