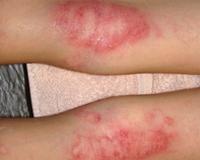
Наличие мокнутия что значит
Мокнутие: что означает, как выглядит, почему появляется и что нужно делать
Сегодня мы поговорим о мокнутии как симптоме проблем из сферы дерматологии. Расскажем вам во всех подробностях, как устранить такой признак.
Что такое мокнутие
Мокнутие – это мокнущая область на коже, возникающая вследствие аномального процесса, который выражается в экссудации (выделении) серозной, кровянистой или гнойной жидкости (экссудата) через мелкие эрозии (повреждения) эпидермиса (верхнего слоя кожи). Мокнутие не является заболеванием, это признак патологического процесса, происходящего на отдельном участке кожи или симптом внутренних нарушений и дерматологических заболеваний.
Серозный экссудат выглядит как прозрачно-белесая жидкость, содержащая белки, лейкоциты (белые клетки крови), продукты распада веществ, токсины.
Ведущими факторами проявления мокнущих эрозий вследствие экссудации считают:
Мокнутие за ушами у ребенка (фото)
Как выявить его у себя
Выявить мокнутие у себя достаточно просто. В области поражения кожи на фоне воспаления, отека, покраснения видны множественные точечные повреждения (эрозии), покрытые влагой. Кожа выглядит мокрой, блестящей.
Это явление наблюдается при следующих состояниях:
О каких нарушениях может свидетельствовать симптом
В подавляющем большинстве случае мокнутие, как симптом, характерно для следующих заболеваний:
Как бороться с таким признаком
Поскольку мокнутие – это явление-симптом, полное избавление от него возможно по излечении причинного заболевания, при котором возникает этот признак. Так, при мокнущей экземе, терапия, направленная на устранение невротических расстройств, нейроэндокринных нарушений, повлияет и на внешние признаки болезни, включая мокнутие.
Местные препараты, которые используют наружно, способны значительно снизить выраженность этого неприятного проявления, уменьшить воспаленность тканей и интенсивность выделения экссудата, подсушить раневую область, унять зуд и жжение.
Важно! Применение любого препарата требует обязательного просмотра инструкции и согласования с врачом, поскольку выбор конкретного геля, эмульсии, раствора зависит от вида заболевания. Лекарство, рекомендованное при мокнутии, вызванном одной патологией, может быть запрещено при другой болезни.
Общие рекомендации
Мокнутия или везикулы (пузырьки) с экссудатом обычно указывают на острую стадию болезни, когда кожа легко инфицируется, в первую очередь — стафилококками и стрептококковой флорой.
Многие специалисты настаивают, что на этапе выделения жидкости следует применять не противовоспалительные жирные мази, способные ухудшить состояние пораженных зон, а только кремы, эмульсии, не мешающие испарению влаги. При выраженной экссудации на фоне различных кожных поражений применяют подсушивающие, вяжущие средства на основе цинка, кремы и эмульсии, примочки и влажно-высыхающие повязки с лечебными растворами, нестероидные и серьезные гормональные мази с антиэкссудативным действием.
Чем лечить и как обрабатывать мокнутия при атопическом дерматите, расскажет это видео:
Примочки
Одним из простых и результативных способов смягчения мокнущих островоспалительных процессов (дерматиты, экзема) являются холодные примочки и влажно-высыхающие с лечебными растворами. Механизм действия основан на испарении воды, охлаждении кожи, вяжущем и подсушивающем эффекте. При охлаждении кожи сужаются кровеносные сосуды в пораженной мокнущей области, что ведет к уменьшению выраженности мокнутия и воспаления.
Для примочек используют:
Нередко специалисты советуют при «мокрых» кожных изменениях делать примочки не на спирту, чтобы не пересушить и не обжечь поврежденную кожу, а на воде или физиологическом растворе. Наиболее щадящим действием обладают:
Раствор для примочек желательно подержать в холодильнике. В нем смачивают сложенную в несколько слоев широкий бинт, очень хорошо отжимают, и накладывают на пораженное место. Как только примочка начинает согреваться (через 5 минут), процедуру повторяют с прохладным раствором. Длительность – до полутора часов, дважды в день.
Для повязки используют до 12 слоев марли, сверху кладут немного гигроскопической ваты (натуральной), свободно закрепляют бинтом и меняют через 1 – 3 часа по мере высыхания. Повязки действуют подобно примочкам, но менее эффективно.
Важно! Не допускайте согревания примочек, это может усилить экссудацию и воспаление.
Отдельно следует сказать о мокнущем геморрое. Для уменьшения мокнутий в зоне ануса используют примочки и ванночки с горцем почечуйным, ромашкой, корнем лопуха, корой дуба, эвкалиптом, рябиной. Добавляют мумие, сок чеснока, отвар луковой шелухи, прополис, березовый деготь и масло облепиховое.
Мокнутие кожи тыла кистей
Препараты при воспалительных процессах с экссудацией
В комбинированном лечении мокнущих областей, кроме примочек, используют наружные средства разной степени эффективности.
Наружные медикаменты, помогающие при мокнутии:
Активные негормональные средства при тяжелой эрозии
При мокнущих повреждениях на коже, следует учитывать, что лечение симптома проводится поэтапно с учетом стадий патологического процесса в этих зонах. Сначала – подсушить, затем – защитить.
Сильные нестероидные средства:
Если же экссудат перестает выделяться и идет процесс «подсушивания», можно начинать применять мази Солкосерил, Стелланин, Актовегин, создающих защитную пленку.
Физиотерапия
Сегодня в медицине для снятия выраженной экссудации используют физиопроцедуры с использованием:
О том, как избавиться от мокнутия щек и других частей тела при дерматите, расскажет видео ниже:
Что такое мокнутие на коже и какими мазями проводить лечение

Что такое мокнутие

Само по себе мокнутие — это не заболевание. Это лишь внешнее проявление воспалительных процессов, протекающих в организме, или же признак патологии отдельного участка кожи.
Чаще всего эти проявления образуются на верхних или нижних конечностях (пальцы, стопы и пр.) или же в складках кожи. Но иногда встречаются и сложные случаи, при которых такому поражению подвергаются и большие участки тела.
Мокнутие кожи — это не заразно и не может передаться при контакте со здоровым человеком.
Заболевание неприятно частыми рецидивами, а обострения опасны еще и тем, что при повторе поражаются все новые и новые участки кожи. Важно понимать, что при таком кожном воспалении есть большой риск получить вторичную инфекцию.
Основные причины, вызывающие мокнутие (лечение будет зависеть именно от их выявления):
Восприимчивость к заболеванию обычно зависит и от общего состояния здоровья. Люди с ослабленным иммунитетом чаще подвержены риску появлений очагов воспалений: стрессы, хронические инфекции, сбои в работе внутренних органов, постоянное взаимодействие с аллергенами — все это может дать определённый толчок для развития дерматоза.
Химические поражения кожи
Возникают при работе с химикатами без защиты, когда люди постоянно контактируют с различными химическими веществами (жидкостями, испарениями, осадочными частицами и пр.). Химические вещества обладают способностью попадать в организм посредством всасывания через поры кожи, ингаляционным путем (вдыхания) и перорально. Первыми симптомами такого заражения будут внешние проявления — высыпания на участках тела, иногда мокнущие.
Вещества, контакт с которыми может вызвать мокнущую экзему:
Со временем, если не прекратить контактирование с химикатами и не уделять внимание лечению, высыпания могут трансформироваться в трофические язвы разного размера: глубины и диаметра.
Люди, проживающие в районах с неблагоприятной экологической обстановкой, также могут быть подвержены подобным воспалениям.
Заболевания внутренних органов

Сначала будут возникнут местные раздражения на небольшом участке коже. Но через какое-то время эти раздражения получат симптомы мокнущего дерматита.
Чем более сложное нарушение в работе внутренних органов, тем ярче симптомы кожных заболеваний:
Без устранения первопричины появления дерматита (мокнущего), лечение будет неэффективным. Выявить причину поможет правильная диагностика, проведенная лечащим врачом.
Тяжелые формы аллергических реакций

Любое кожное проявление аллергии оказывает влияние на состояние кожи. Когда человек длительное время страдает от аллергической сыпи, а правильное лечение отсутствует, клетки кожи на воспаленных участках могут изменять свою структуру, что приведет к развитию мокнутия.
Этот случай возникновения дерматита опасен еще и тем, что лечению он поддается трудно.
Инфекционные кожные воспаления

Основной симптом поражения стрептококками — появление гнойных выделений из воспаленного участка. Со временем выделяемая жидкость образует поверх раны твердую корочку, рана начинает затягиваться, но через время она появляется снова, причем уже с большими размерами.
Гормональные нарушения в организме
Дисфункция в выработке гормонов (их нехватка или избыток), которые важны для обменных процессов, приводит к появлению мокнущего дерматита.
Чтобы исключить именно этот вариант возникновения дерматоза, желательно сдать анализы на гормоны. По результатам этой диагностики станет видно, имеются ли нарушения, и нехватка или избыток каких гормонов конкретно привел к этим последствиям. На основании этих данных врачом будет назначено грамотное лечение.
Побочные эффекты от лекарств
Ряд медицинских препаратов, используемых локально, может дать в качестве побочного эффекта нарушение верхнего слоя кожи. Такие реакции могут возникнуть при длительном использовании кремов и мазей, содержащих кортикостероиды. Как это происходит:
Подобные реакции могут вызвать и некоторые другие лекарственные препараты: антигистаминные средства в виде кремов и мазей, бета-блокаторы, и в ряде случаев даже вполне безобидный аспирин.
Грибковые поражения кожи
Проникновение грибковой инфекции в эпителиальный слой является наиболее частой причиной развития мокнутия. Заражение грибком может произойти где угодно: в общественном транспорте, во время посещения общественных душевых (спортзал, бассейн), саун и пр.
К специфической черте поражения грибами можно отнести появление особого запаха: пораженный участок не только краснеет, припухает, но и от места воспаления начинает исходить дрожжевой запах.
Обычно такая инфекция поражает участки тела, которые в силу особенностей физиологии не слишком вентилируются: например, в складках кожи. Этот тип воспаления называется дерматомикоз.
В группе риска находятся люди, проживающие в старых домах с большой влажностью и плохой вентиляцией (стены в таких помещениях зачастую покрыты плесневыми грибами).
Еще один вариант появления мокнущего дерматита — наследственная предрасположенность:
Но в действительности заражение по этой причине происходит не слишком часто: у людей с врожденной предрасположенностью к кожным воспалениям усилена выработка аллерген-антител.
Методы лечения мокнущего дерматита
В связи с тем, что мокнущие дерматозы возникают по причине системной разбалансировки организма, то и лечение должно проводиться комплексное:
Пользоваться народными средствами или нет — решает каждый для себя. Но разумнее будет все-таки обращаться к врачам.
Изменение режима питания
Зачастую возникает необходимость кардинально изменить свое меню и отказаться от продуктов, которые могут спровоцировать аллергию:
Разрешается употреблять в пищу:
Больше пользы принесет употребление растительной пищи (особенно в острый период заболевания). Из жиров допускается только употребление оливкового и льняного масла. И в рационе должно быть достаточное количество зелени.
Медикаментозные средства, назначенные врачом
В составе комплексной терапии для лечения дерматозов используются как системные (таблетки, инъекции), так и местные препараты (кремы, гели, мази).
К лекарственным средствам общего действия относятся:
Для более быстрого выздоровления используют инъекции препаратами, содержащими кальций: глюконат кальция, хлористый кальций («горячий укол») — они укрепят сосуды и восполнят кальций, выведенный из организма противоаллергенными средствами.
Для обеспечения стойкого атоксичного эффекта и купирования аллергических реакций назначаются внутривенные инъекции тиосульфата натрия.
Одновременно будут назначаться средства для местного применения — мази от мокнущего дерматита: Дермалекс, Кутивейт, Судокрем, Целестодерм, Солкосерил, Бепантен и другие средства (мази на основе серебра и цинка, содержащие и не содержащие гормоны).
Важно понимать, что подбор схемы лечения и медикаментов должен осуществлять только врач. Самолечение недопустимо, т. к. оно не только может оказаться неэффективным, но и усугубить ситуацию с воспалением.
При грамотной терапии и своевременном выявлении воспалительных процессов, кожные заболевания хорошо поддаются лечению. Но надо помнить о том, что дерматозы — это зачастую внешние проявления внутренних воспалений, а значит, одно лишь местное лечение без проведения диагностики и установления причины может не дать ожидаемого результата.
Лечение выделений из заднего прохода
В медицинском центре «МедПросвет» работают сертифицированные проктологи и гастроэнтерологи с многолетним профессиональным опытом работы. Собрав анамнез, получив данные исследований, врачи ответят пациенту на вопрос, почему идет слизь из заднего прохода, а также подберут лечение и дадут все необходимые рекомендации.
Причины
В некоторых случаях выделения из ануса считаются вполне физиологичным явлением и не требуют медицинского вмешательства. Так, слизь может появляться у новорожденных детей по причине незрелости пищеварительного тракта. У взрослых слизь с заднего прохода может выделяться при заболеваниях дыхательной системы (выделения образовываются в дыхательных путях, через пищевод попадают в кишечник и выходят через толстую кишку при дефекации).
Помимо этого причина выделений из заднего прохода у мужчин и женщин может скрываться в большом употреблении в пищу некоторых продуктов (например, бананы, рисовая или овсяная каши).
При частом образовании слизи необходимо своевременно обратиться за консультацией в медицинское учреждение, так как это может оказаться симптомом опасных заболеваний:
Симптомы патологии
Выделения из заднего прохода могут носить разнообразный характер. Так, у одних пациентов выделения встречаются только в кале, а у других – могут постоянно выходить из анального отверстия.
Также отличается характер самой слизи. Она может быть однородной или содержать хлопьевидные вкрапления, прожилки и сгустки. Оттенок может быть прозрачным, мутным, зеленоватым или беловатым. При воспалении геморроидальных узлов может выделяться слизь из прямой кишки с кровью. Также слизь с кровью из заднего прохода может сигнализировать о наличии новообразований.
При поражении грибковой инфекцией выделения могут содержать белые примеси. Мутные желто-зеленые выделения – признак гнойной инфекции, а оранжевый оттенок и резкий запах – нередко указывают на заболевания печени или избыточной выброс желчи в кишечник.
Диагностика и лечение
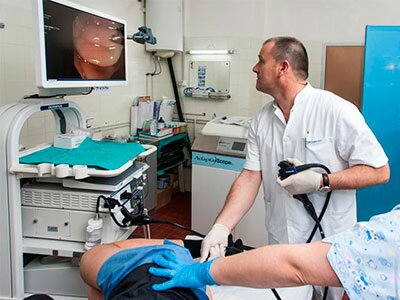
Так как слизь с кровью при дефекации может быть симптомом опасных болезней, пациенту назначается комплексное обследование, включающее следующие методы:
Помимо этого могут назначаться дополнительные исследования: рентгенография с контрастом, МРТ, КТ.
Лечение подбирается в зависимости от причины возникновения патологии. Основная цель терапии – устранение не только симптома, но и заболевания, послужившего началом появления выделения из заднего прохода.
Врачи «МедПросвет» назначают лечение, исходя из объективных результатов обследования, на основании которых устанавливается окончательный диагноз. Оно может быть медикаментозным, физиотерапевтическим или хирургическим.
Хирургическое вмешательство проводится в том случае, если болезнь зашла слишком далеко, или консервативное лечение не оправдало ожиданий.
Рекомендации специалиста

Для того, чтобы не допустить повторного появления слизи с кровью из прямой кишки, а также заболеваний желудочно-кишечного тракта, пациенту необходимо придерживаться следующих рекомендаций:
Если у вас появились неприятные симптомы, не медлите, обратитесь к врачу! Современное диагностическое оборудование, индивидуальный подход и внимательное отношение помогут верифицировать проблему и избавиться от нее в минимальные сроки.
Записаться к врачу – гастроэнтерологу, проктологу можно позвонив по контактным телефонам или оставив онлайн заявку на предварительную запись.
Мокнущая экзема
Мокнущая экзема — это острая форма экземы, которая протекает с выраженным экссудативным компонентом. Она проявляется отечностью, гиперемией кожи, образованием множественных везикулярных высыпаний и эрозий, сливающихся в очаги мокнутия. Для диагностики дерматоза проводится комплексное лабораторное обследование, гистологическое исследование биоптатов пораженных участков кожи, консультации смежных специалистов. Для купирования острой формы мокнущей экземы показано местное применение вяжущих препаратов, системное лечение антигистаминными, гипосенсибилизирующими, противовоспалительными средствами.
МКБ-10
Общие сведения
Экзема — самое распространенное кожное заболевание, на долю которого приходится 25-40% всех кожных патологий. Термин «мокнущая экзема» не используется в официальных классификациях, поскольку он отражает один из этапов островоспалительной кожной реакции, которая возникает при острой стадии различных клинических форм патологического процесса. Лечение дерматоза представляет сложную задачу ввиду хронического течения, частых рецидивов, сложного этиопатогенеза, поэтому болезнь не теряет своей актуальности в практической дерматологии.
Причины
Конкретные этиологические факторы болезни до сих по не установлены. Согласно современной общепринятой концепции, мокнущая экзема представляет собой мультифакториальное кожное поражение, протекающее с нарушениями функций эпидермиса. Она развивается при сочетании эндогенных и экзогенных провоцирующих факторов, основными из которых являются следующие:
Патогенез
Основной патогенетический компонент мокнущей экземы — иммунное воспаление в коже, протекающее по типу реакции замедленного типа. В его формировании выделяют 4 предрасполагающих фактора: нарушения клеточного и гуморального иммунитета, сенсибилизация к эндо- или экзоантигенам, изменение функции ЦНС, генетически обусловленные особенности иммунного ответа.
Образование типичных мокнущих поражений кожного покрова связывают с дисфункцией Т-лимфоцитов, которые выделяют в ткани провоспалительные вещества: интерлейкины, интерферон, фактор некроза опухолей. Одновременно усиливается выброс лейкотриенов, простагландинов, гистамина, что завершается острой воспалительной реакцией с преобладаем экссудативного компонента.
В патогенезе дерматоза немаловажную роль играют иммунологические расстройства, ассоциированные с конкретными антигенами главного комплекса гистосовместимости. У пациентов снижается активность Т-лимфоцитов хелперов и супрессоров, что проявляется угнетением иммунологической реактивности. Вследствие этого происходит активация хронической инфекции, замедляется выведение антигенов из организма.
Также в механизме развития мокнущей экземы выделяют снижение активности неспецифических защитных факторов — комплемента, лизоцима, фагоцитов. При этом повышается риск присоединения вторичной инфекции, осложненного течения болезни. Отягощает ситуацию аллергическая перестройка организма, из-за которой кожа приобретает повышенную поливалентную чувствительность к антигенам.
Классификация
На сегодня отсутствует общепринятая систематизация, что обусловлено разнообразием клинических вариантов патологии, разными точками зрения экспертов на причины и механизмы формирования дерматоза, подбор схем лечения. Практикующие дерматологи используют несколько вариантов классификации, при которых учитываются следующие признаки:
Симптомы мокнущей экземы
Мокнущая экзема манифестирует покраснением и отечностью кожи с последующим появлением высыпаний в виде мелких пузырьков. При механическом воздействии или самопроизвольно везикулы лопаются, обнажая эрозии с интенсивным мокнутием. Характерным симптомом острой формы дерматоза являются «серозные колодцы» — эрозии, из глубины которых выделяется прозрачная или слегка желтоватая жидкость.
Постепенно мокнущие поверхности подсыхают с образованием тонких корок. Одновременно с этим на пораженных участках могут появляться папулы — мелкие розовые узелки, пустулы со стерильным содержимым. Присутствие на кожном покрове различных морфологических элементов называется истинным полиморфизмом сыпи, этот признак считается типичным для истинной (идиопатической) экземы, не встречается при других формах дерматоза.
Из субъективных ощущений без лечения на первое место выходит сильный кожный зуд, вследствие которого больные расчесывают кожу до крови, усугубляя течение процесса. Зачастую в результате интенсивного зуда возникают нарушения работоспособности, раздражительность, сон становится прерывистым и не снимает усталость. Обширные мокнущие эрозии сопровождаются болезненностью, которая усиливается при соприкосновении пораженной кожи с одеждой.
В клинической картине мокнущего дерматоза выделяют особенности, связанные с конкретной формой. Истинная экземы характеризуется симметричным расположением элементов с их локализацией на коже туловища, верхних и нижних конечностей. Для микробного поражения типичны асимметричные очаги мокнущих высыпаний на нижних конечностях. При детской форме очаги мокнутия имеют блестящую, гиперемированную поверхность.
Осложнения
В периоде мокнутия пораженная кожа представляет открытую раневую поверхность, которая становится хорошими входными воротами для патогенных микроорганизмов. Поэтому самым распространенным осложнением в остром периоде без лечения является присоединение вторичной бактериальной инфекции, наиболее часто вызванной стафилококками или стрептококками. В тяжелых случаях возникает флегмона, регионарный лимфаденит.
У больных с длительным стажем патологии мокнущие элементы и расчесы приводят к утолщению кожи, усилению кожного рисунка, гиперпигментации, повышенной сухости. Такие дерматологические изменения приносят дискомфорт, поскольку кожа теряет эластичность, формируется значимый косметический дефект, что особенно беспокоит женщин.
Диагностика
Данные анамнеза и кожные проявления дерматоза дают врачу-дерматологу ценную информацию для постановки диагноза и выбора лечения. Наличие множественных эрозий, серозного отделяемого, сероватых корок является подтверждением мокнущей стадии экземы. В сомнительных случаях, а также для выявления возможных первопричин болезни показаны:
Лечение мокнущей экземы
Системная терапия
Терапия мокнущей экземы подбирается индивидуально с учетом предположительных причин развития заболевания, степени тяжести клинических проявлений, наличия у больного сопутствующих патологий или осложнений. Для уменьшения сенсибилизации организма больным рекомендуется соблюдать гипоаллергенную диету, из которой исключают жирные сорта рыбы и мяса, устрицы и другие морепродукты, кофе и какао-продукты, цитрусовые, томаты, бобовые.
Если обострение болезни связано с воздействием экзогенных факторов, их устранение является необходимым условием для успешности лечения. Учитывая конкретную ситуацию, пациентам может потребоваться сменить место работы, исключить бытовые аллергены, переехать в более подходящие климатические условия. Комплексное лечение мокнущего аллергодерматоза требует применения ряда препаратов:
Поскольку в патогенезе мокнущей экземы играют роль различные соматические нарушения, лечение включает коррекцию этих патологий. Чтобы нормализовать работу пищеварительного тракта, целесообразно использовать заместительную ферментную терапию, пробиотики и синбиотики, витаминно-минеральные комплексы. Чтобы сбалансировать состояние центральной нервной системы, в схему лечения включаются легкие седативные средства, по отдельным показаниям назначаются транквилизаторы, антидепрессанты.
Местная терапия
В фазе мокнутия используются примочки с вяжущими препаратами, которые уменьшают экссудацию, способствуют более быстрому появлению корочек и регрессу болезни. В острой стадии назначаются ежедневные процедуры длительностью 1-1,5 часа, которые предполагают постоянную смену повязок по мере их подсыхания. Затем переходят к нанесению мазей с топическими кортикостероидами, антисептиками, ингибиторами кальциневрина.
Из физиотерапевтических методов лечения наибольшую результативность показывает селективная ультрафиолетовая терапия, во время которой облучение проводится светом узкого диапазона (311 нм). Также выполняется низкоинтенсивное лазерное облучение красного или инфракрасного спектра, электропунктура биологически активных точек, локальная гипертермия. На этапе ремиссии хороший эффект дает озонотерапия, бальнеотерапия, пелоидотерапия.
Прогноз и профилактика
Правильное лечение мокнущей острой экземы дает возможность быстро купировать кожную симптоматику и улучшить состояние пациентов в целом, поэтому прогноз благоприятный. Спустя 5-6 дней интенсивной терапии уменьшается выраженность зуда, сокращается объем кожных поражений, а выздоровление в неосложненных случаях наступает спустя 3-4 недели. Менее оптимистичный прогноз при развитии экземы у страдающих иммуносупрессией, хроническими патологиями.
Профилактика болезни предполагает соблюдение личной гигиены, исключение типичных пищевых, бытовых и профессиональных аллергенов. Пациентам с экземой в ряде случаев помогает молочно-растительная диета. Обязательными превентивными мерами являются лечение сопутствующих расстройств и правильный уход за кожей тела: применение смягчающих кремов, мягких очищающих продуктов, избегание массажа сухой щеткой и других агрессивных воздействий.