Наложили швы на голове чем
Снятие послеоперационных швов
Самым распространенным способом соединения различных биологических тканей, таких как края раны, стенки органов и многого другого, уменьшения желчеистечения и кровотечения, является наложение хирургом послеоперационных швов. Они бывают разных видов: рассасывающиеся швы – сделанные из ниток и не требующие удаления по мере регенерации тела, а также металлические скобки и синтетические нитки, которые невозможно снять самостоятельно.
В зависимости от масштаба произведенной операции размеры швов могут значительно различаться между собой. При проведении некоторых хирургических вмешательств у пациента остаются небольшие сантиметровые разрезы. Иногда для таких швов не требуется применение специальных ниток, они просто склеиваются лейкопластырем. Но важно узнать у врача, каким образом правильно ухаживать за поврежденной областью и о сроках снятия пластыря.
Однако чаще всего послеоперационные швы имеют крупные размеры. В данном случае ткани сшиваются послойно. Вначале хирург совмещает мышцы, ткани кровеносных сосудов и только после этого выполняет наружный шов, с помощью которого соединяется кожный покров. Такие рубцы срастаются в течение продолжительного времени, требуя тщательного ухода и особого внимания.
Снятие послеоперационных швов – это процедура, проводимая хирургом через определенное время после их наложения. Чаще всего швы удаляются, когда заживает рана и образовывается рубец. Но снятие послеоперационных швов требуется и в том случае, если рана гноится, то есть обеспечивается отток ее содержимого.
Крайне важно, чтобы швы были удалены вовремя, поскольку в противном случае может возникнуть воспалительный процесс, ведь фиксирующий материал является инородным для организма. Кроме того, хирургические нити могут врасти в ткани, делая снятие швов довольно болезненной процедурой.
Сроки снятия послеоперационных швов зависят от множества факторов, среди которых:
Ориентировочные сроки удаления швов после операций составляют, как правило:
Стоит отметить, что если послеоперационные рубцы гиперемированы, то швы достаточно сильно врезаются в рану, что приводит к омертвению тканей, поэтому они должны быть удалены в срочном порядке. Также швы снимаются при возникновении нагноений с целью предотвращения возможности развития опасных осложнений. В некоторых случаях даже при ускоренном заживлении раны швы необходимо снимать в несколько этапов с определенным интервалом.
Записаться на консультацию врача-хирурга в Москве можно в «Поликлиника «ПрофиМед», чтобы узнать точные сроки снятия послеоперационных швов.
Как происходит снятие послеоперационных швов
Швы, наложенные на кожный покров или слизистые оболочки, снимаются без труда, поэтому их удалением чаще всего занимаются опытные медицинские сестры. В других случаях процедуру осуществляет хирург.
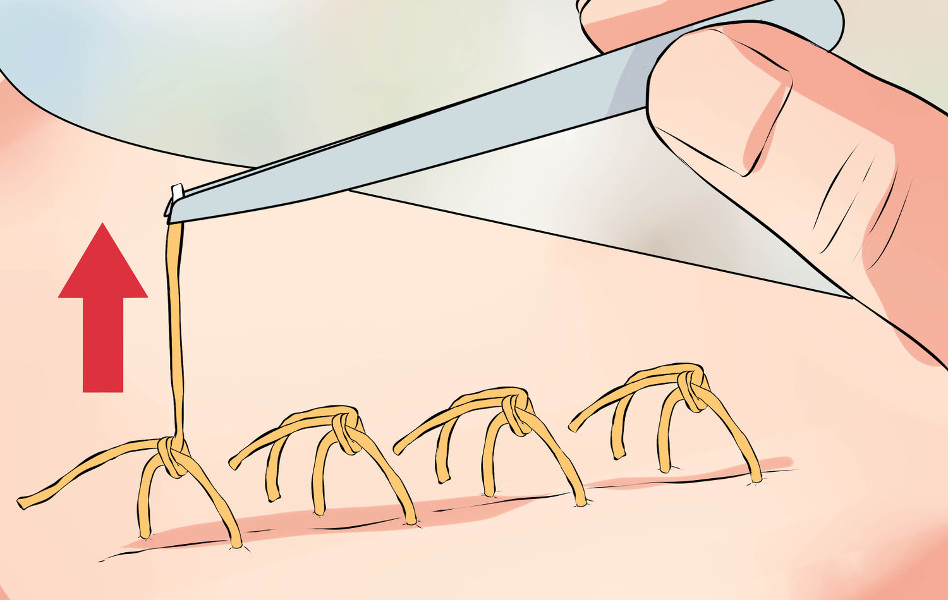
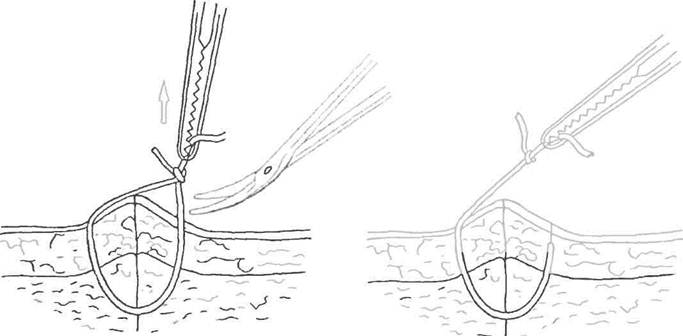
Перед тем, как начать снятие послеоперационных швов, поверхность раны обрабатывается раствором антисептика. Дальнейшие действия производятся при помощи анатомического пинцета и хирургических ножниц. В ходе данной процедуры конец узелка захватывается пинцетом, приподнимается и протягивается в сторону, противоположную той, в которую была зашита рана. После того, как над поверхностью кожи появляется два миллиметра белой нити, она аккуратно пересекается и извлекается.
Окончание данной процедуры выполняется проверкой целостности раны. Чтобы предотвратить появление инфекции и одновременно ускорить регенерацию кожного покрова, послеоперационный рубец обрабатывается антисептическим раствором и на него накладывается стерильная фиксирующая повязка.
Наложили швы на голове чем
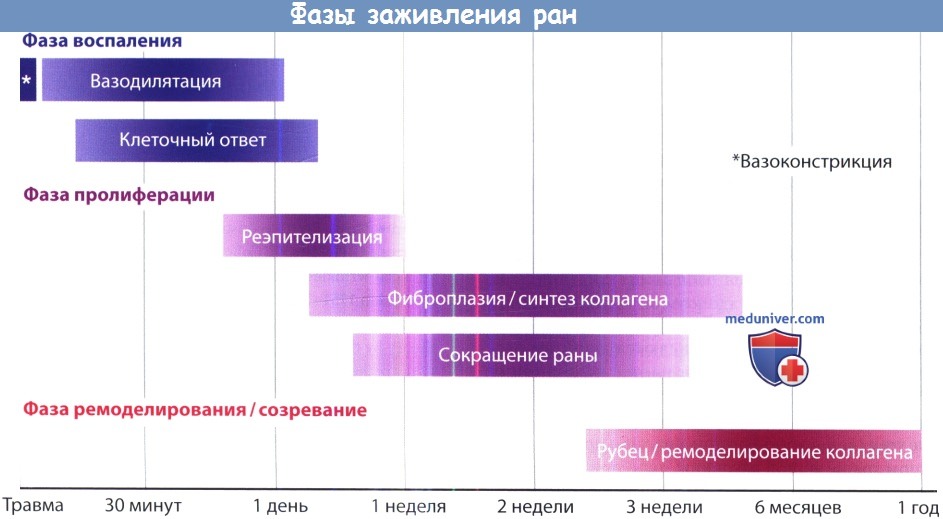
Заживление раны представляет собой сложный процесс, состоящий из нескольких пересекающихся фаз: воспаления, пролиферации и ремоделирования. Каждая фаза имеет свою определенную роль и свои определенные особенности на молекулярном и тканевом уровнях. Заживление может происходить первичным, вторичным и третичным натяжением. Каждый вид заживления имеет свои достоинства и недостатки, выбор метода заживления зависит от раны и от особенностей процесса у каждого отдельного пациента.
а) Эпидемиология. Раны могут возникать вследствие самых разнообразных причин, наиболее частыми из которых являются травмы и оперативные вмешательства. Подсчитать точное соотношение причин возникновения ран не представляется возможным.
б) Терминология. Процесс заживления раны состоит из трех отчасти совпадающих фаз. Начальной фазой заживления раны является воспалительная фаза, которая начинается сразу же после повреждения тканей. Она характеризуется постепенным закрытием раны и миграцией воспалительных компонентов иммунной системы. В фазе пролиферации происходит формирование стабильного раневого матрикса, в заживающей ране образуется грануляционная ткань. В фазе ремоделирования, которая длится до двух лет, происходит созревание и укрепление рубца.
Грануляционная ткань представляет собой новую формирующуюся ткань, состоящую из фибробластов и развивающихся кровеносных сосудов. Заживление первичным натяжением происходит при наложении первичных швов, в результате которого устраняется «мертвое пространство», а раневая поверхность быстро реэпителизируется. Если рана заживает самостоятельно, без какого-либо хирургического вмешательства, процесс называется заживлением вторичным натяжением. При инфицированных ранах накладываются вторичные швы, и рана заживает третичным натяжением. Инфицированные раны требуют ежедневного ухода, и когда инфекционный процесс разрешится, края раны можно будет сблизить хирургическим путем.
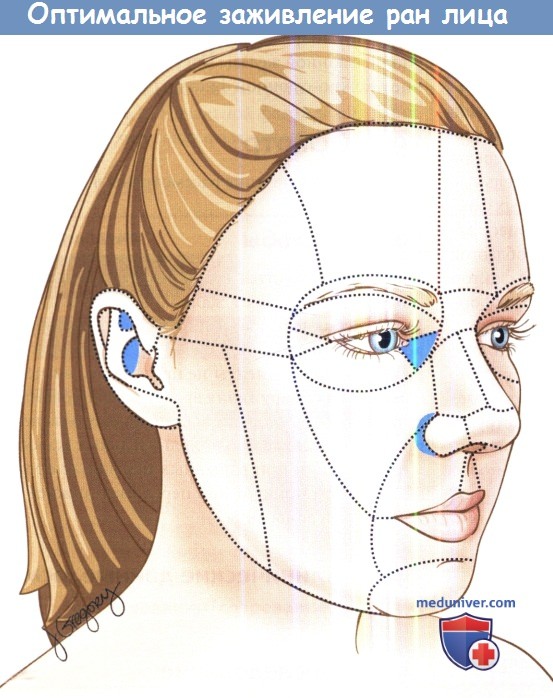
Раны могут захватывать все слои тканей. К мягким тканям относятся кожа и подкожные ткани (жировая клетчатка, мышцы, нервы, кровеносные сосуды). Более комплексные травмы сочетаются с повреждением хрящей и костей лицевого скелета.
в) Течение заживления раны:
1. Этиология. В подавляющем большинстве случаев раны возникают вследствие травм и хирургических вмешательств.
2. Патогенез. При отсутствии должного ухода исход заживления открытых ран может оказаться неблагоприятным. Открытые раны могут инфицироваться, в результате чего ткани разрушаются, а процесс заживления затягивается. Также хуже заживают загрязненные и покрытые сухими корками раны, поскольку в этих случаях нарушается миграция эпителия к краям раны. Неблагоприятное заживление ран может привести не только к формированию грубого рубца, но и к функциональным нарушениям, например, к ретракции века или затруднению носового дыхания, если рана располагается вблизи глаза или носа, соответственно.
3. Естественное течение процесса. Во время воспалительной фазы сгусток, образующийся из кровоточащих тканей, закрывает рану. Этот процесс сопровождается первичной вазоконстрикцией, которая затем сменяется контролируемой вазодилятацией, во время которой к ране мигрируют тромбоциты и фибрин. Сгусток также защищает рану от внешней среды и загрязнения. Мигрировавшие в рану воспалительные клетки высвобождают ряд цитокинов и иммунных факторов, которые в дальнейшем регулируют процесс заживления. К ним относятся фактор роста фибробластов (fibroblast growth factor, FGF), тромбоцитарный фактор роста (platelet-derived growth factor, PDGF), трансформирующие факторы роста (transforming growth factors, TGFs).
Постепенно формируется фибронектиновый матрикс, на котором впоследствии откладываются белки и клеточные комплексы. Входящие в раневое ложе иммунные клетки, нейтрофилы и моноциты, участвуют в фагоцитозе. На периферии раны миграция эпителиальных клеток начинается уже спустя 12 часов после травмы. Этот процесс сопровождается уплощением эпителиальных клеток и образованием псевдоподий. В ушитых ранах процесс реэпителизации может завершиться в течение 48 часов. В зависимости от размера и степени загрязнения раны воспалительная фаза длится 5-15 дней. Клинически процессы, описанные выше, проявляются отеком и воспалением.
Во время пролиферативной фазы происходит регенерация клеточных структур внутри раны. В это время происходит активная пролиферация фибробластов, сопровождающаяся отложением коллагена, и образование грануляционной ткани, состоящей из клеток воспаления и новых кровеносных сосудов. Клинически желтоватый фибриновый налет постепенно замещается чистой грануляционной тканью красного цвета.
Фаза ремоделирования начинается спустя несколько недель. Это самая долгая фаза, занимающая до двух лет с момента травмы. Продолжается отложение коллагена, его волокна пересекаются, становятся толще. Коллаген III типа постепенно замещается коллагеном I типа, обеспечивающего образование более крепкого рубца. Клеточный состав также претерпевает изменения, которые обеспечивают долговременное поддержание целостности тканей. К примеру, фибробласты дифференцируются в миофи-бробласты, способствуя сокращению раны. Кровеносные сосуды медленно регрессируют; клинически этот процесс сопровождается исчезновением гиперемии и появлением зрелого рубца типично белого цвета.
4. Возможные осложнения. При отсутствии лечения рана может инфицироваться, в результате чего заживление окончиться формированием косметически неудовлетворительного рубца. При повреждении крупных сосудов лица и шеи может возникнуть серьезное кровотечение. Нераспознанная травма лицевого нерва может привести к необратимому параличу. Повреждения паренхимы или протока околоушной слюнной железы могут закончиться формированием кожно-слюнной фистулы или сиалоцеле.
г) Осмотр ран головы и шеи:
1. Жалобы. Если рана находится в стадии заживления, пациенты обычно предъявляют жалобы на боль и дискомфорт. Более глубокие ранения лица и шеи также могут сопровождаться нарушением функции нервов или слюнных желез. Иногда пациенты не придают им значения, поэтому для их обнаружения врач должен проявить внимательность. Повреждение костей лицевого скелета может привести к появлению дополнительных жалоб, например, диплопии при взрывных переломах орбиты, или нарушениям прикуса при переломах нижней челюсти или средней зоны лица.
2. Обследование. У большинства пациентов с ранами мягких тканей проведение дополнительных методов обследования не требуется. Проникающие ранения головы и шеи должны насторожить врача в отношении повреждения крупных сосудов, при которых требуется выполнение КТ-ангиографии. При любых травмах костей необходимо выполнение КТ При необходимости хирургического ушивания раны, определяют основные показатели крови (гемоглобин, электролиты, показатели свертывающей системы).
3. Дифференциальный диагноз. Причину травмы часто можно узнать при первичном обращении пациента. Крайне важно, чтобы при ведении пациента с травмами мягких тканей врач мог сформулировать «реконструктивный алгоритм», который представляет собой концепцию лечения больных с ранениями мягких тканей. Алгоритм начинается с наиболее простых методов, а затем постепенно переходит к наиболее сложным.
По мере возрастания сложности, реконструктивный алгоритм включает в себя следующие шаги:
1. Заживление раны без хирургического вмешательства (вторичное натяжение)
2. Заживление раны с отложенным наложением швов (третичное натяжение)
3. Простое ушивание раны (первичное натяжение)
4. Комплексное ушивание раны с пластикой местными тканями (первичное натяжение)
5. Кожные трансплантаты
6. Комплексное лечение с использованием отдаленных тканей (регионарные или свободные лоскуты).
д) Прогноз заживления ран головы и шеи. Правильный анализ имеющейся раны и выбор подходящего метода лечения обычно снижают риск образования грубого рубца. При некоторых ранах для достижения оптимального результата может потребоваться повторное оперативное вмешательство. В первую очередь на прогноз влияют желание и пациента, и хирурга приложить все усилия к благоприятному заживлению раны.
е) Ключевые моменты:
• Процесс заживления раны состоит из фаз воспаления, пролиферации и ремоделирования.
• Заживление ран может происходить первичным, вторичным и третичным натяжением.
• Для выбора метода закрытия раны полезно пользоваться «реконструктивным алгоритмом».
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Последствия позднего снятия швов
Наложение швов — хирургическое вмешательство после или вместо операции, которое служит для зарастания ткани. К наложению прибегают только в тех случаях, когда рана обширная и не сможет сама затянуться. На данный момент существует большое количество не только медицинских материалов для этой процедуры, но и много техник исполнения. Техника и материалы выбираются исключительно из характера раны, места расположения и опыта хирурга, ни процесс наложения, ни процесс удаления не обсуждается с пациентом.
Сейчас такое вмешательство не занимает более 15 минут, а вот восстановление после может длиться неделями. Даже если вам необходимо будет снимать швы, необязательно лежать в больнице, так как сейчас довольно распространено снятие швов на дому с помощью специалистов.
Какие типы швов бывают и в чём их отличие
В зависимости от степени нарушения тканей существуют много видов швов и способов их наложения. Но все они делятся на внешние и внутренние.
Внешние швы или, как их ещё называют, поверхностные: накладывают на кожные покровы или поверхностные слизистые оболочки в один слой, удаляют нити сразу после того, как ткань срастётся.
Внутренние швы (погружные) остаются в глубине тканей. Чаще всего применяются рассасывающиеся нити или нити, которые могут выйти в дальнейшем через половые органы.
Вне зависимости от того, какой тип шва применяют, существуют такие виды:
Выбор типа шва выбирается в зависимости от того, какая глубина раны и её локализации. Также немаловажный аспект — возраст пациента, так как у пожилых людей очень низкая способность к регенерации ткани, именно поэтому чаще всего к ним применяется погружные швы.
Для чего и в каких случаях накладывают швы?
Большой порез или рана, как у взрослого человека, так и у ребёнка может потребовать наложения швов. Это делается по нескольким причинам:
Понять, сможет ли рана сама затянуться, определяет только врач. При этом он руководствуется такими принципами:
Если рана не настолько серьёзна, то врачи просто накладывают повязку и выписывают рекомендации по поводу обработки.
Техника наложения послеоперационных швов
Наложение швов — финальный аккорд, который завершает операцию и оставляет позади весь путь спасения жизни пациента. Швы могут быть непрерывными или узловыми. Выбор зависит от места наложения.
В стоимость входит:
Непрерывный шов накладывается на брюшной полости одной ниткой, если отсутствует расхождение краёв. Существует несколько видов непрерывного шва, каждый из которых имеет свою технику:
Прерывистые или узловатые швы более прочные, после их наложения можно снять несколько узлов для ввода лекарств или же промывки раны. Различают:
Несмотря на большое разнообразие узловых швов, накладываются они по одной технологии. Необходимо в игле иметь несколько ниток от 15 до 25 см. Стежки накладываются в 1,5 см друг от друга, после каждого стежка необходимо завязать узел.
Что влияет на время снятия швов?
Главный показатель для снятия шва — заживление раны. При слишком раннем снятии швов ткани могут снова разойтись, вследствие чего возникнет необходимость повторного вмешательства или же некрасивый шрам, который потом придётся устранять. Если снять шов слишком поздно, может вызвать загноение или воспаление тканей. Считается, что оптимальный срок для снятия составляет 10 суток после наложения, однако срок может варьироваться, на это влияет вид операции:
Но снимать швы или нет, может определить специалист, основываясь на текущем состоянии пациента. При необходимости длительной выдержки шва потребуется ежедневная обработка раны для того, чтобы рана не воспалилась.
К тому же различают несколько видов послеоперационных швов, которые также имеют свои сроки снятия. К ним относят:
Важно помнить то, что снять послеоперационные швы может только специалист.
Особенности ухода после операции на голове

Цвет повязки и ее увлажненность кровью расскажут о течении выздоровления: кровь после операции головы идет чаще и дольше, чем на других частях тела за счет постоянного кровоснабжения.
Сильное кровотечение, когда бинты полностью промакиваются кровью должно проходить под наблюдением врача, обратитесь за помощью.
Ординатор подскажет решение:
Тревожные симптомы
Проблемы с гемостазом и свертыванием крови вызывают сильное кровотечение. Образовавшаяся гематома удаляется с повторной операцией, таким образом решается проблема кровоточащего сосуда.
Нормой являются проявления диспептических расстройств: тошнота, рвота. Если больной попытается встать или приподнять голову, он может ощутить головокружение.
Опасными симптомами считаются:
Присматривайтесь и прислушивайтесь к пациенту, в случае опасности немедленно вызовите врача.
Трепанация

Нарушения проявят себя в искажении базисных функций организма: дыхание, кроветворение, пищеварение и др.
Больных после трепанации обязательно кладут на спину с головой, повернутой на бок: от удушья собственной рвотой в послеоперационный период. Отравление токсического характера после анестезии проявляется сильной рвотой, судорогами.
Следите за тем, чтобы не западал язык больного и помогайте ему в избавлении от рвотных масс посильно.
При операции на лице
Местный или общий наркоз при лицевых операциях вызывает рвоту у больного после операции. Мягкие ткани сильно отекают, сужаются просветы века, носовых проходов, рта. Чтобы облегчить состояние, нужно промыть веко теплым солевым раствором (9% NaCl): смочить ватный диск, шарик или кусочек бинта и мягко промокнуть складку века, материалы должны быть стерильными.
При опухоли вокруг губ, питание подается в жидкой форме вплоть до восстановления органов принятия пищи. Говорите с таким больным, но не давайте ему отвечать, пусть ротовая полость находится в покое.
Следите за тем, чтобы после операций ротоглотки больной мог спокойно дышать, частицы крови и слюны могут развить пневмонию при попадании в легкие. При операции на челюсти/языке или других с последующим отеком внутри полости – кислород подают через нос специальным катетером.
Подушка не нужна, голову больного при лицевых вмешательствах держат наклоненной вправо или влево при положении «лежа на спине».
Полагается не чихать, не кашлять, не отхаркивать отделяемое, не сглатывать слюну по возможности. Покой этой зоны поможет тканям зарасти в меньший период времени.
Вмешательства вблизи шеи
Наркоз может быть общим и местным, последствия вывода из анестезии отличаются.
В зоне шеи важно соблюсти проходимость дыхательной системы, не сдавливать излишне шею повязкой, подойдут пластыри. Нужно приподнять головную часть кровати, чтобы облегчить дыхание. Следим за повязками на пропитывание кровью, слизистые не должны синеть, пульс и температура в пределах нормы.
Исключаем движения шеей, разговоры: говорите с больным, чтобы не было неловкого молчания, рассказывайте, что понимаете его без слов, пусть не напрягает трахею.
Любое сдавливание в области шеи после операции может привести к летальному исходу от асфиксии.
Пищу при возможности проглатывания подают в жидком виде, пользуются катетером и подают еду через носовые ходы.

Что будет с раной
На волосистой части головы останется шрам, однако плюс такого расположения в том, что его можно маскировать прической, уже через неделю рубец не будет виден.
Шрамов может не остаться при малоинвазивном вмешательстве через носовые ходы или сосуды, обработка таких ран легче.
Перевязку проводят в больнице на первые сутки, затем сухая салфетка – накладка сопровождает пациента дома. Нельзя допускать намокание повязки, нужно помочь больному следить за сухостью бинтов. К осторожному мытью волос можно прибегнуть через неделю.
Важно соблюдать санитарные нормы и мыть руки с мылом перед тем, как прикоснуться к повязке: это касается больного, сиделок и медперсонала.
После заживления на месте вмешательства остается тонкий шрам в виде белой полосы, который удачно скроется в волосах.
Патронажная служба
Сиделка необходима пациентам после хирургических вмешательств в зоне головы:
При конкретно обсуждении зоны головы и черепа, сиделка выполняет перечень действий по уходу после операции:
Отдельно можно выделить борьбу с пролежнями: у пожилых людей период восстановления часто затягивается и как следствие образуется эта проблема.
Кожа бледнеет, затем краснеет – так проявляется раздражение и нехватка кислорода. Сиделка поможет вам решить существующую проблему пролежней и предупредить их появление.
Обязательно переворачивать человека с боку на бок, протирать салфетками с дезинфицирующим раствором, промакивать влажной тряпкой. Массаж улучшит кровообращение и ткани примут здоровый вид.
Снятие послеоперационных швов – подробная инструкция
В большинстве случаев швы после хирургической операции необходимо снимать. Когда и как это делается, знает медицинский персонал. Пациент, в свою очередь, должен следовать всем указаниям врача, что застрахует от непредвиденных неприятностей и осложнений.
Что такое послеоперационный шов?
Любое хирургическое вмешательство сопровождается рассечением кожных покровов тела человека или слизистых оболочек, для создания доступа к органу или полости с целью диагностики или лечения. Заключительным этапом операции является соединение разрезанных тканей с помощью шовного материала — это и есть послеоперационный шов.
Для каждой операции хирург подбирает оптимальный шов и материалы, из которого его делает, что позволяет надёжно и аккуратно зашить разрез. На выбор врача влияет глубина и протяжённость раны, а также степень расхождения краёв. Хирургические швы отличаются друг от друга сроками наложения, использованием различных материалов, а также методиками нанесения стежков. Основная классификация и характеристики представлены в таблице.
Также швы могут быть однорядные или двухрядные, вворачивающиеся и выворачивающиеся, с разными узлами. Разобраться во всех тонкостях человеку без специальных знаний довольно непросто, поэтому снятие послеоперационных швов на дому возможно только с привлечением медицинских работников.
Когда необходимо снимать швы
В последнее время используются специальные рассасывающиеся нити, которые со временем самостоятельно выводятся из организма человека. На выбор шовного материала влияет время, в течение которого должен оставаться соединительный эффект. Если невозможно использовать рассасывающиеся нити, то применяются обычные, которые врач удаляет после заживления раны. Как правило, в медицине существуют определённые промежутки времени между наложением и снятием швов:
Точно заранее определить, когда и как проводить процедуру, невозможно, ведь способность тканей к регенерации — процесс индивидуальный, от которого во многом зависят сроки снятия швов. На длительность ношение швов также могут повлиять пожилой возраст, ослабленный организм, сопутствующие заболевания у пациента, нагноение или инфицирование раны.
В стоимость входит:
Главный показатель того, что пора снимать швы — заживление раны. Определить это можно по нескольким признакам:
Стоит иметь в виду, что слишком рано проведённая процедура приводит к расхождению швов, а если затянуть со снятием, есть риск нагноения раны и вросших в кожу ниток. В любом случае, проводит ли пациент снятие швов на дому или в больнице, необходима консультация хирурга. Только опытный специалист способен оценить заживление раны, тем самым свести к минимуму вероятные осложнения.
Можно ли снимать швы самостоятельно?
На первый взгляд может показаться, что ничего сложного в процедуре снятия швов нет. Но даже незначительная ошибка грозит серьёзными проблемами. Всеми необходимыми навыками и инструментом обладает только медицинский персонал, и самостоятельно заниматься снятием швов не рекомендуется.
В случае, когда обратиться за помощью невозможно, в крайней мере допускается самостоятельное снятие швов, но только на небольших ранах и при уверенности в полном заживлении. Важнейшим правилом является стерильность инструментов. Также стоит учитывать, что категорически запрещается трогать швы:
Если пациент желает провести снятие швов после операции на дому, целесообразней будет пригласить обученного специалиста, чем самостоятельно пытаться это сделать, и провести процедуру без риска для здоровья.
Как снимают швы врачи?
Снять швы после операции может врач или медицинская сестра. Предварительно проводится осмотр, и при некоторых обстоятельствах может продлиться срок ношения швов. Также бывают случаи, например, при большой протяжённости надреза, когда стежки на первом этапе снимаются не все, а через один. Так делают, чтобы снизить риск расхождения раны. Оставшиеся швы снимают через несколько дней.
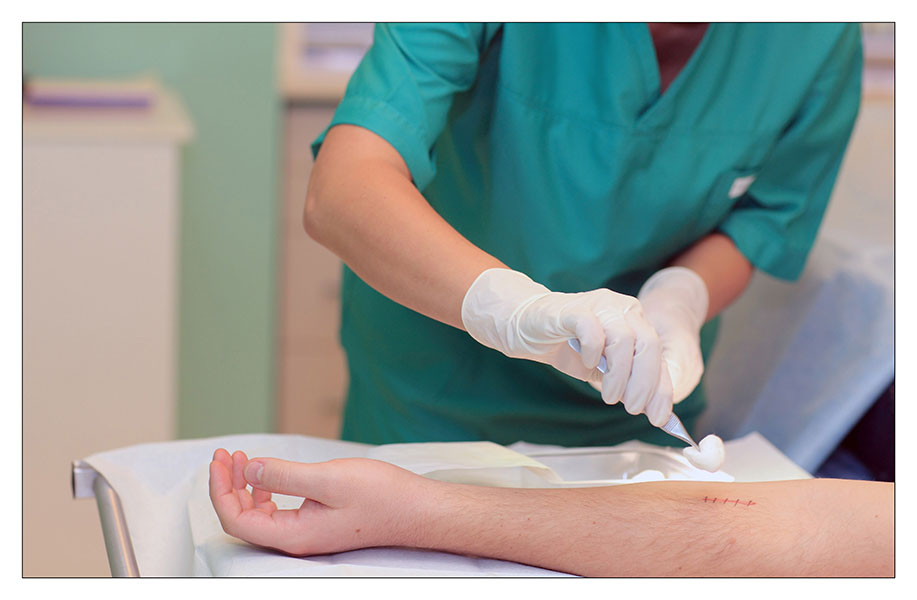
Процедура проводится с использованием стерильных инструментов, во избежание воспаления и инфицирования раны. Предварительно шов обрабатывается антисептиками.
Снятие швов включает следующие этапы:
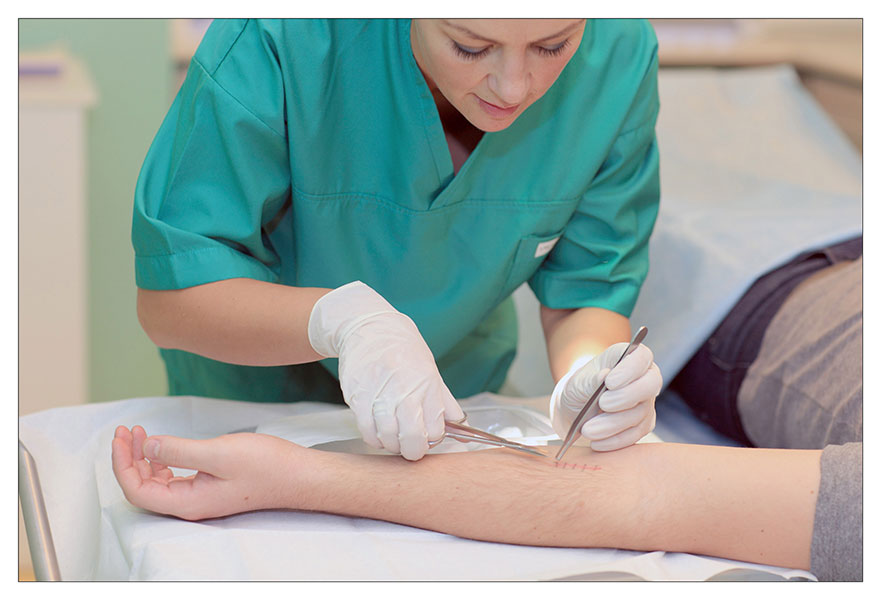
1. Врач или медицинская сестра с помощью анатомического пинцета захватывает и приподнимает узелок шва, и осторожно перерезает нить.
2. Далее аккуратно, не прилагая чрезмерного усилия, специалист вытягивает нить. На этом моменте есть несколько важных правил: нельзя протягивать узелок через кожу, и нить, находящаяся на поверхности, не должна при извлечении попасть под кожу.
3. Врач выполняет вышеописанные действия по всем оставшимся узлам.
4. Если швы наложены в несколько рядов, снимают их поочерёдно.
5. В конце процедуры врач внимательно осматривает кожу на остаток шовного материала, потом повторно дезинфицирует место рассечения и накладывает повязку с антибактериальной мазью.
Процедура отличается в случае применения другой методики наложения швов или использования металлических скоб. Правильная техника снятия швов и соблюдение всех правил антисептики предотвращает осложнения.
Почему швы могут разойтись?
Причин расхождения послеоперационных швов несколько:
Также существуют факторы, увеличивающие риск расхождения швов:
В случае, если вы заметите расхождение стенок швов, кровотечение или открытую рану, необходимо обратиться за помощью в больницу. Насторожить также должны покраснение, резкая боль в области шва, отёк и повышение температуры тела.
Расхождение раны редко становится серьёзной угрозой для здоровья и жизни пациента, и чаще всего приводит к замедлению сроков заживления, образованию грубых рубцов, инфицированию раны и образованию грыжи на месте шва.
Врач, исходя из причин, повлекших расхождение шва, может назначить консервативное лечение (частая смена повязки, антибактериальная терапия) или повторное наложение швов. В редких ситуациях, например, при эвентрации, может понадобиться оперативное вмешательство с повторным наложением швов и медикаментозной терапией.