Намазала спину финалгоном очень жжет что делать
Финалгон: эффективное средство от невралгии
Лекарственный препарат местного применения Финалгон — один из самых действенных при различных суставных и мышечных патологиях. Благодаря комбинации анальгезирующих и раздражающих веществ он быстро облегчает мучительные симптомы ишиаса, люмбаго, ослабляет боли при ушибах и растяжениях. Средство имеет две удобные формы выпуска для удобства нанесения, не вызывает неблагоприятных системных реакций организма.
Состав и лекарственные формы
Финалгон выпускается в пластиковых или алюминиевых тубах, помещенных в картонную вторичную упаковку. В аптеках можно купить препарат в виде лечебного крема и мази для применения наружно.
Крем представляет собой густую однородную белую массу с характерным пряным запахом. В 1 г. препарата содержится совокупно 12,5 мг. активных веществ: никобаксила и нонивамида. Среди вспомогательных веществ: растительные жиры, парафин, вода, стеарин, спиной и эмульгаторы. Средство фасуется в тубы весом 35 г.
Мазь Финалгон содержит большую концентрацию действующих веществ — 29 мг. Это вязкая желтоватая или светло-коричневая маслянистая паста, основа которой представлена мягким парафином, стеарином, сорбиновой кислотой, водой и растительным маслом. Вес одной тубы препарата — 20 г.
Синтетический аналог капсаицина нонивамид и соль никотиновой кислоты никобоксил оказывают совместное болеутоляющее и отвлекающее действие, снижая неприятные симптомы воспаления и повреждений суставов.
Механизм действия Финалгон
Нонивамид в составе препарата при контакте с кожей раздражает поверхностные нервные окончания и расширяет сосуды капиллярной сети. Благодаря этому усиливается приток крови к пораженной области, стимулируется микроциркуляция, быстрее рассасываются отеки. Ощущение жжения и пощипывания, которое вызывает капсаицин, приводит к уменьшению боли, спазмов, помогает восстановить подвижность поврежденных структур, при сильном болевом синдроме носит отвлекающий характер.
Никобоксил, которого в креме и мази содержится в несколько раз больше, чем нонивамида, обладает более выраженным сосудорасширяющим и согревающим эффектом. Его контакт с кожей вызывает ощущение сильного жара, похожее на действие горчичников. Оба активных вещества воздействуют на болевые простагландины, уменьшая симптомы заболеваний мышц и суставов.
Действие лекарства начинается через 3–5 минут после нанесения его на кожу. Терапевтический эффект нарастает в течение получаса и сохраняется около 2–4 часов. Чувство тепла, покраснение и пощипывание кожи развиваются локально: только в местах контакта препарата с телом, не распространяясь по организму.
При повторных нанесенных Финалгона анальгезирующий эффект препарата нарастает и длится дольше, чем при первом использовании, так как чувствительность нервных окончаний к нему возрастает.
Показания
Применять Финалгон рекомендуется для улучшения кровообращения, устранения болей в мышцах и суставах, в комплексном лечении повреждений и воспалений опорно-двигательного аппарата. Сфера его использования включает:
Как и чем смыть финалгон с кожи, если сильно жжет? Что делать если попало в глаза?

Средство оказывает сильное раздражающее действие, которое ощущается в виде неприятного зуда и жжения.
Интенсивность такого жжения зависит от количества нанесенной мази и от чувствительности кожи.
Но в ряде случаев вне зависимости от этих факторов человек ощущает критическое жжение, а финалгон при этом даже может оставить ожоги.
Финалгон и его действие
Финалгон – анестезирующее средство на основе компонентов никобсила и нонивамида.

Такой препарат назначается при болях в суставах, от растяжений, ушибов и других травмах мягких тканей и мышц.
Действующие компоненты финалгона являются производными щелочей растительного происхождения.
Воздействуя непосредственно на глубинные слои мягких тканей, при правильном применении финалгона эти компоненты не травмируют поверхностный слой кожи.
Почему финалгон может сильно жечь кожу?

Жжение вызывает один из основных компонентов препарата – нонивамид.
Но помимо такого дискомфортного ощущения это вещество оказывает и благотворные терапевтические эффекты:
Второй активный компонент – никобоксил – такого явления не вызывает и оказывает лишь сосудорасширяющее действие.

В каких случаяхт мазь оставляет ожоги?
Каким бы сильным ни было чувство жжения после нанесения на кожу финалгона – это считается нормальным явлением.
И даже если терпеть это очень тяжело – обычно нет повода опасаться за появление серьезных ожогов.
Нормальным можно считать легкое покраснение кожи, которое остается в течение нескольких часов после обработки мазью.
Но если участки обретают выраженный красный или темно-бордовый цвет, не проходят в течение нескольких суток и внешне напоминают ожоги от кипятка или от контакта с раскаленными поверхностями – это говорит о повреждении тканей.
Но проще изначально не допускать таких последствий, соблюдая определенные правила использования препарата.
Последствия попадания препарата на слизистые
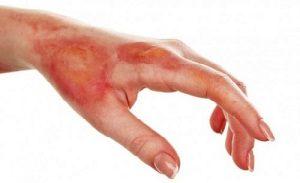
И в этом случае возможно попадание средства на слизистые дыхательных путей, рта и глаз, что может вызвать ряд серьезных последствий:
Самым серьезным последствием контакта финалгона со слизистыми является анафилактический шок (если даже небольшой объем препарата попадает в дыхательные пути).
Что делать: первая помощь и лечение при ожогах

Обычно меры по устранению болевого синдрома и предотвращению появления ожогов необходимо принимать, как только зуд становится нестерпимым и продолжает нарастать.
Как и чем смыть с кожи?
Смыть его можно, используя разные средства и составы:
Что делать в случае попадании на слизистые?
Но если большинство людей (особенно взрослых) даже не придают значения ожогам кожи от финалгона и вполне способны вытерпеть даже сильное жжение, то при попадании такого средства на слизистые первая помощь – обязательна.
И хотя в подавляющем большинстве функций эти процессы обратимы, приятного в них ничего нет.
При попадании финалгона на слизистые глаз единственным безопасным средством, которое может оказаться под рукой, является вазелин.
Его необходимо в небольших количествах заложить под веко пораженного глаза по правилам закладывания офтальмологических мазей.

Когда жжение полностью утихнет – следует сделать контрольное промывание глаз обычной теплой водой.
Если финалгон случайно попал на слизистую носовых проходов или в рот – необходимо обработать слизистые растительным маслом.
В нос для этого можно ввести на 15 минут смоченные в масле тампоны (при необходимости по прошествии этого времени их можно заменить другими тампонами).
В дальнейшем после первой помощи при попадании финалгона на кожу можно принять душ или промыть кожу водой.
Затем нужно насухо вытереться полотенцем (влага и капли воды могут усиливать жжение) и смазать кожу регенерирующим кремом (например – пантенолом).
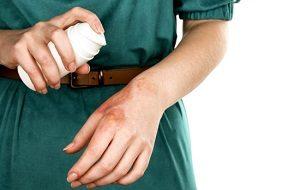
Клетки этих оболочек обладают повышенной способностью к регенерации и дискомфортные ощущения и боль в течение 1-3 часов пройдут сами.
Что нельзя делать для удаления?
Их опасность заключается не в том, что они не смывают компоненты мази, а в их способности ускорять проникновение финалгона в глубинные слои кожи, поэтому жжение будет только усиливаться.
Полезное видео
Из данного видео вы узнаете плюсы и минусы разогревающих мазей:
Ожоги от финалгона не бывают настолько серьезными, чтобы возникала необходимость обращаться к врачу.
Устранить такие последствия можно самостоятельно с помощью подручных средств, но лучше изначально соблюдать правила нанесения такой мази.
И одно из них требует использования как можно более тонкого слоя средства.
Увеличивая количество препарата не удастся ускорить процесс заживления травм или ушибов, но можно ухудшить ситуацию, спровоцировав дополнительные воспаления из-за ожогов.
Финалгон : инструкция по применению
Состав
нонивамид (ванилиламид нониловой кислоты) 4 мг
никобоксила (бутоксиэтиловый эфир никотиновой кислоты) 25 мг
вспомогательные вещества: диизопропиладипат, кремния диоксид коллоидный, парафин белый мягкий, кислота сорбиновая, масло лимонное цейлонское, вода очищенная.
Описание
Почти бесцветная или слегка коричневатая, прозрачная или полупрозрачная, однородная, гомогенная мазь с запахом лимонного масла.
Фармакотерапевтическая группа
Препараты для лечения заболеваний костно-мышечной системы. Препараты для местного лечения заболеваний опорно-двигательного аппарата. Прочие препараты для местного лечения заболеваний опорно-двигательного аппарата. Прочие препараты.
Фармакологические свойства
Препарат ФИНАЛГОН® содержит два сосудорасширяющих вещества нонивамид и никобоксил, наносится местно, действие проявляется локально. Данные по системному воздействию препарата отсутствуют. Реакция на препарат (эритема и повышение температуры кожи) проявляется уже в течение нескольких минут после нанесения, что свидетельствует о быстром проникновении активных компонентов препарата в кожу.
Нонивамид (ванилиламид нониловой кислоты)
Представляет собой синтетический аналог капсаицина, обладает анальгетическими свойствами, которые проявляются в результате постепенного проникновения вещества в периферические ноцицептивные С-волокна и А-дельта нервные волокна при повторном нанесении препарата на кожу. Стимулируя чувствительные кожные нервные окончания, нонивамид оказывает расширяющее действие на окружающие сосуды, что сопровождается сильным и продолжительным ощущением тепла.
Никобоксил (бутоксиэтиловый эфир никотиновой кислоты)
Никотиновая кислота – это витамин В, обладающий сосудорасширяющими свойствами благодаря действию простагландинов. Гиперемическое действие никобоксила начинается раньше и является более интенсивным по сравнению с аналогичным действием нонивамида.
Нонивамид и никобоксил обладают дополняющими друг друга сосудорасширяющими свойствами, что позволяет сократить время появления кожной реакции (гиперемии).
Показания к применению
— с целью улучшения кровотока для местного раздражающего применения при нарушении периферического кровообращения (при спортивной травме, ушибах, боль в суставах и мышцах, повреждения связочного аппарата)
— мышечная боль, вызванная чрезмерной физической нагрузкой
Способ применения и дозы
Лечение следует начать с очень маленького количества препарата ФИНАЛГОН® на небольшом участке кожи для проверки индивидуальной реакции. Реакция на препарат ФИНАЛГОН® у разных людей может различаться и для некоторых достаточно небольшого количества мази для действия согревающего эффекта, тогда как другие могут ничего не ощущать или ощущать совсем небольшой эффект.
Начальная доза должна быть не более 0,5 см мази (примерно с горошину) на соответствующий участок кожи (размером примерно с ладонь). Максимальная (рекомендованная) доза на одно нанесение составляет 1 см мази на участок кожи размером с ладонь (около 10 см × 20 см).
Мазь наносят до 3 раза в день при необходимости.
Препарат ФИНАЛГОН® следует наносить с помощью прилагаемого аппликатора легкими втирающими движениями.
После нанесения препарата ФИНАЛГОН® на участок кожи следует тщательно вымыть руки с мылом.
Побочные действия
Нежелательные явления приведены ниже по системно-органным классам и частоте по следующей классификации:
Противопоказания
— повышенная чувствительность к любому ингредиенту из состава препарата
— высокая чувствительность кожи
— раны, воспаления или заболевания кожных покровов
— беременность и период грудного вскармливания
— детский и подростковый возраст до 18 лет
Лекарственные взаимодействия
Особые указания
Дети: для детей и подростков младше 18 лет безопасность и эффективность препарата ФИНАЛГОН® не установлена.
В начале лечения небольшое количество мази ФИНАЛГОН® наносят на небольшой участок кожи для проверки индивидуальной реакции. Ответная реакция на применение мази ФИНАЛГОН® существенно варьируется, некоторым пациентам требуется минимальное количество для достижения необходимого согревающего действия.
В связи с местной гиперемией кожных покровов, вызванной препаратом, могут появляться покраснения, ощущение тепла, зуд или чувство жжения. Эти симптомы могут быть особенно выраженными, если наносится избыточное количество препарата или если мазь слишком интенсивно втирается в кожу. Чрезмерное количество или втирание мази ФИНАЛГОН® может привести к образованию волдырей.
Сразу после нанесения мази необходимо вымыть руки, следует следить за тем, чтобы препарат не попал на те участки кожи, которые не требуют обработки, а также на других людей.
Препарат ФИНАЛГОН® нельзя наносить на лицо, глаза, полость рта. В противном случае может появиться преходящая отечность лица, боль, воспаление конъюнктивы, гиперемия глаз, жжение в глазах, нарушение зрения, неприятные ощущения во рту и стоматит.
Не следует принимать горячий душ или ванну до или после нанесения препарата ФИНАЛГОН®. Даже через несколько часов после нанесения мази покраснение кожи и сильное ощущение тепла могут быть вызваны при потении или нагревании.
Препарат ФИНАЛГОН® содержит кислоту сорбиновую в качестве вспомогательного вещества, которая может вызвать местные реакции (например, контактный дерматит).
Фертильность, беременность и период грудного вскармливания
В связи с отсутствием данных по применению во время беременности или в период грудного вскармливания, не следует применять препарат ФИНАЛГОН® в эти периоды.
Исследования по действию препарата на фертильность не проводились.
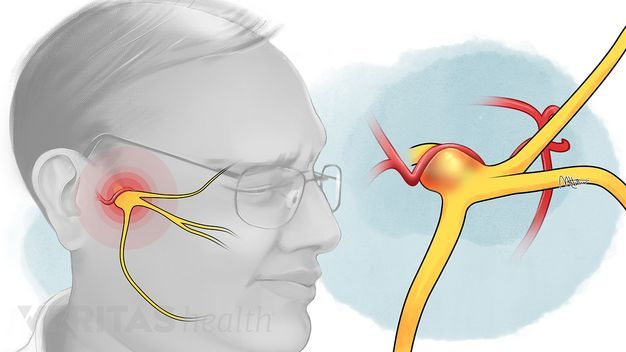
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Воспаление тройничного (лицевого) нерва
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
Симптомы воспаления тройничного нерва
Также пациенты сообщают о следующих симптомах:
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Также пациента могут направить на общий или биохимический анализ крови, рентген легких, УЗИ мягких тканей или офтальмоскопию.
Вы можете быть уверены в качестве проводимых в клинике процедур и высокой точности результатов МРТ, КТ и других способов диагностики различных заболеваний. В «Медюнион» проводятся магнитно-резонансные томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.
Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
Записаться на индивидуальную консультацию, сдать анализы или пройти лечение можно в частной клинике «Медюнион». К нам можно легко записаться по телефону 202-95-54 или онлайн, прямо на сайте, нажав на кнопку «Запись онлайн».
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.