Нарост на позвоночнике в поясничном отделе что это может быть
Экзостозы позвоночника
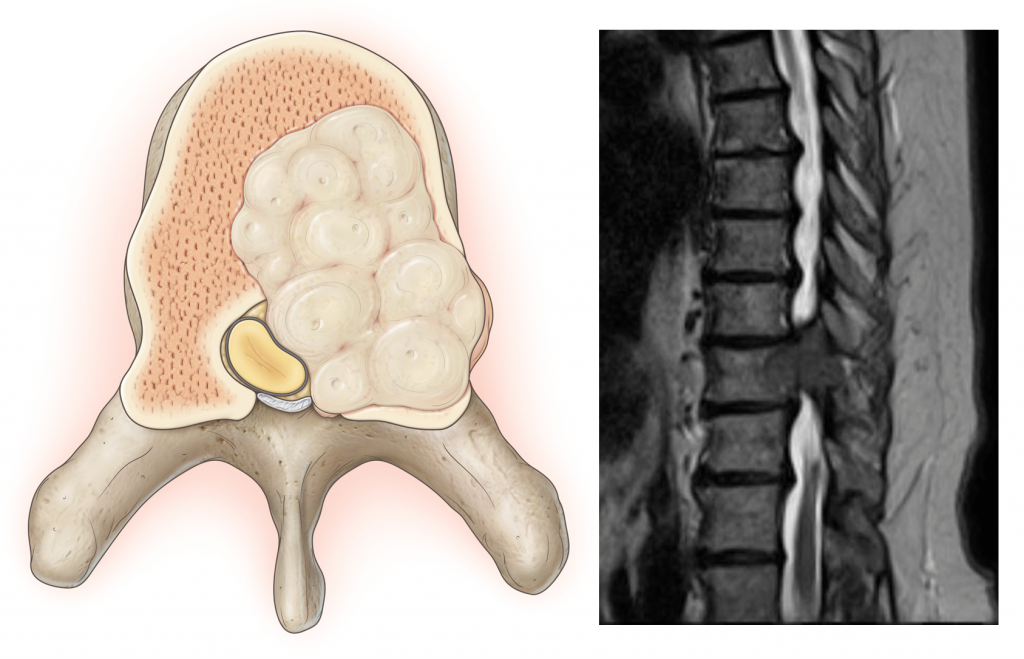
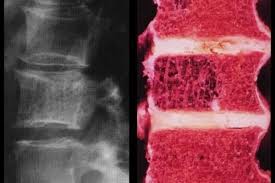
Остеохондрома или костно-хрящевой экзостоз позвоночника представляет собой доброкачественное костное разрастание, являющееся продолжением дужки позвонка, остистых или поперечных отростков. Оно покрыто колпачком из хрящевой ткани, который называют хрящевой шапочкой. Подобные новообразования могут иметь разные размеры, в том числе достигать 10 см в диаметре и более.
Что такое экзостозы позвоночника
На кости позвоночника приходится менее 5% всех случаев диагностирования остеохондром, так как они чаще формируются в метафизах длинных трубчатых костей. Среди всех костей позвоночника чаще поражаются именно отростки позвонков. В 50% случаев экзостозы обнаруживаются в шейном отделе, особенно на втором шейном позвонке (С2). Реже они образуются в позвонках грудного отдела (чаще в 8-м и 4-м). Только в единичных случаях остеохондромы диагностируются в поясничном отделе позвоночника и крестце.
Не стоит путать остеохондрому и краевой экзостоз позвонка, возникающий в результате протекания дегенеративно-дистрофических изменений и развития спондилеза. В последнем случае костные наросты формируются по краю тела позвонка на фоне прогрессирования остеохондроза и являются остеофитами. В то время как остеохондрома чаще образуется на дуге позвонка и отростках и является продолжением материнской кости, а не наростом на ней.
Экзостоз позвоночника может быть единственным в организме или только одним из многих. В последнем случае говорят о множественной экзостозной болезни, которую обычно диагностируют до 5 лет.
Одиночные новообразования могут возникать в результате травм, наследственной предрасположенности, действия ионизирующего облучения или в отсутствии любых из вышеперечисленных факторов. В последнем случае говорят об идиопатическом развитии остеохондромы, что встречается чаще всего.
В основном костно-хрящевые экзостозы типичны для детей. Но поскольку они могут длительно проявляться, а также формироваться вследствие травм, заболевание может быть впервые диагностировано и во взрослом возрасте. Как правило, остеохондромы обнаруживаются в период с 10 до 30 лет.
Симптомы и осложнения
В большинстве случаев экзостоз позвонков протекает бессимптомно. Если он формируется по задней поверхности дуги, со временем на шее или спине может формироваться плотная, обычно безболезненная шишка. По мере роста образования выпячивание так же увеличивается в размерах и может доставлять дискомфорт. Иногда это сопряжено с:
отечностью мягких тканей;
локальным повышением температуры;
болями во время наклонов или поворотов корпуса, после длительного сидения или физического труда.
Как можно скорее нужно обратиться к врачу при возникновении стойких, усиливающихся болей, которые могут носить характер прострела. Это может свидетельствовать о поражении спинномозговых корешков или даже стенозе позвоночного канала. Подобное также может проявляться появлением нарушений чувствительности и ограничения движения вплоть до паралича тех частей тела, за иннервацию которых отвечает ущемленный сегмент спинного мозга или отходящий от него нервный корешок. Неврологические нарушения наблюдается у 20% больных.
Также экзостоз может механически сдавливать близлежащие кровеносные сосуды. Если он формируется в шейном отделе, это может сопровождаться:
Кроме неврологических и сосудистых осложнений, остеохондрома может провоцировать деформацию позвонка, что повлечет за собой цепочку патологических изменений в соседних позвоночно-двигательных сегментах. Также не исключена вероятность перелома ножки экзостоза, хотя при локализации в позвоночнике подобное наблюдается редко, в основном только при механическом травмировании. Крайне редко наблюдается перелом позвоночника.
Наиболее опасным осложнением остеохондромы является перерождение в хондросаркому, что в большей степени характерно для множественной экзостозной болезни.
Диагностика
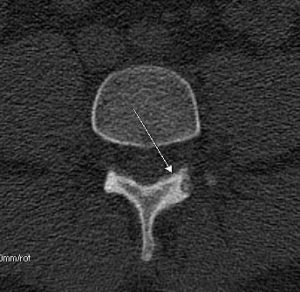
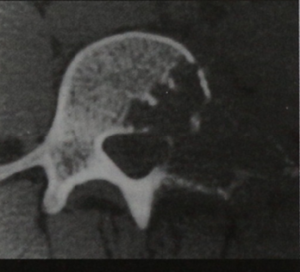
Появление выпячивания на спине или других симптомов остеохондромы – повод для получения консультации ортопеда-травматолога. Основным методом диагностики экзостозов позвоночника является рентген. На полученных снимках они имеют вид «цветной капусты», расположенной на широком основании или тонкой ножке. Кортикальные стенки и костномозговое пространство новообразования являются непосредственным продолжением таковых материнской кости. В ней обнаруживается воронкообразное расширение кортикальных стенок. Хрящевая шапочка на рентгене может не визуализироваться при отсутствии очагов минерализации.
Нередко экзостозы позвоночника обнаруживаются случайно при проведении обследования для диагностики остеохондроза, протрузий и межпозвонковых грыж.
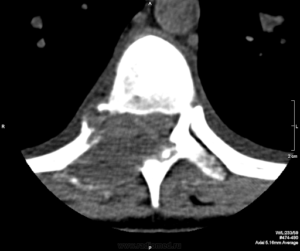
Для дифференциации остеохондромы от новообразований другого рода дополнительно могут назначаться КТ и МРТ. Последний метод позволяет исследовать хрящевую шапочку, точно определить ее размер, что важно для оценки риска озлокачествления. Опасным с этой точки зрения признаком является ширина хрящевого слоя экзостоза более 1,5—2 см. Также МРТ дает возможность оценить состояние смежных структур: межпозвонковых дисков, спинного мозга, кровеносных сосудов и нервов.
КТ применяется для оценки степени минерализации новообразования. Она же позволяет подтвердить его прямую связь с костномозговым пространством материнской кости.
Лечение экзостоза позвоночника
Единственный результативный способ лечения остеохондромы – хирургическое вмешательство. Оно проводится при наличии четких показаний. Это:
быстрый рост новообразования, обнаружение признаков малигнизации в ходе диагностических исследований;
угроза сдавления спинного мозга;
перелом позвонка или ножки остеохондромы;
развитие неврологических или сосудистых осложнений;
Если подтверждена доброкачественная природа новообразования и оно не провоцирует никаких изменений в самочувствии, достаточно динамического наблюдения за ним. Но если при выполнении контрольных рентгеновских снимков наблюдается быстрый рост опухоли, ставится вопрос о ее удалении.
В большинстве случаев применяется краевая резекция кости. Операция проводится под общей анестезией и предполагает получение доступа к новообразованию через небольшой разрез мягких тканей в его проекции. После этого осуществляется его удаление с помощью специальных хирургических инструментов в пределах здоровых тканей. Важно удалить весь костно-хрящевой нарост. Затем рана ушивается и закрывается стерильной повязкой.
При массивных образованиях и при их расположении в труднодоступных местах иногда выполняется декомпрессивная ламинэктомия. Операция предполагает удаление экзостоза позвоночника вместе с фрагментом дужки позвонка. Чтобы компенсировать образовавшийся дефект, может использоваться аллотрансплантат или искусственные стабилизирующие системы.
Резекция экзостоза позвоночника в 89% случаев приводит к полному выздоровлению. Рецидивы заболевания обычно обусловлены неполным удалением фрагментов новообразования, его капсулы.
Реабилитация после операции
После проведения хирургического вмешательства на позвоночнике пациент обязательно остается в стационаре больницы. Длительность госпитализации зависит от вида операции и характера протекания послеоперационного периода. В среднем выписка осуществляется через 3—7 дней. Пациентам обязательно назначается медикаментозная терапия, ЛФК, иногда физиотерапия. Также требуется ограничить физическую активность, особенно при выполнении ламинэктомии.
Таким образом, экзостозы позвоночника – редкое, но довольно грозное заболевание. Оно может протекать бессимптомно, а может приводить к опасным осложнениям. Поэтому при их выявлении следует сразу обращаться к ортопеду-травматологу для оценки степени риска и подбора адекватной тактики лечения.
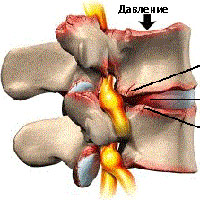
Остеофиты позвоночника
Причины
Повседневные нагрузки на позвоночник со временем приводят к дегенерации межпозвонковых дисков и изнашиванию суставов позвоночника. При сочетании таких факторов как возраст, травмы, плохая осанка увеличивается воздействие на костные структуры и суставы позвоночника. По мере изнашивания межпозвонкового диска происходит большая нагрузка на связки и суставы, что приводит к утолщению связок, накопление извести в связках, а также трение в суставах, в свою очередь, ведет к избыточному росту костных образований. Это способствует образованию остеофитов.
Дегенеративные изменения в тканях начинаются уже в молодом возрасте, но обычно это медленный процесс и не приводит к воздействию на нервные структуры до тех пор, пока человек не достигает возраста 60-70 лет.
Факторы, которые могут ускорить дегенеративный процесс и рост остеофитов в позвоночнике, включают в себя:
Наиболее частой причиной развития остеофитов считается артроз фасеточных суставов, что нередко способствует возникновению болей в спине у пациентов в возрасте старше 55 лет. Артроз фасеточных суставов может приводить к болям в пояснице и скованности в утренние часы, болевой синдром по мере двигательной активности уменьшается, а к вечеру вновь усиливается.
Наиболее распространенной причиной шейного и поясничного остеоартрита является генетическая предрасположенность. Пациенты могут отмечать появление симптомов остеоартрита в возрасте от 40 до 50. Мужчины более склонны к развитию симптомов в более раннем возрасте, однако у женщин с наличием остеофитов симптоматика бывает более выраженной.
Симптомы
Наиболее частыми симптомами являются боль в пояснице или боль в шее, вследствие воспалительных процессов в суставах и мышечного спазма, как реакция на воспаление. Типичные симптомы включают в себя:
Симптомы, обусловленные остеофитами усиливаются при физических нагрузках и уменьшаются после отдыха. Кроме того, симптомы могут уменьшаться после наклона туловища вперед и сгибании в талии. При компрессии остеофитами нервов могут появиться следующие симптомы:
В очень редких случаях могут быть нарушения функции кишечника и мочевого пузыря. Но такие симптомы могут быть связаны не только с остеофитами, но и с такими заболеваниями, как сахарный диабет, нарушение кровообращения в конечностях, опухоли спинного мозга, переломы позвоночника, инфекции позвоночника. Кроме того, многие симптомы при остеофитах аналогичны таковым при ревматологических заболеваниях (ревматоидный артрит, СКВ), а также похожи на симптомы при компрессии грыжей диска нервных корешков. В связи с тем, что симптомы при остеофитах схожи с другими медицинскими состояниями, необходимо полноценное обследование для выяснения точного диагноза.
Диагностика
Диагностика начинается с клинического обследования. Врач должен сначала провести детальный осмотр, неврологическое обследование для оценки работы нервных корешков и выявление признаков компрессии корешков или спинного мозга. На основании осмотра, истории заболевания, жалоб пациента врач назначает необходимый план обследования, включающий следующие методы исследования:
ЭНМГ позволяет определить нарушение проводимости по нервному волокну и определить как степень повреждения, так и уровень повреждения нервных волокон. Рентгенография нередко назначается в первую очередь для диагностики остеофитов и позволяет визуализировать остеофиты в позвоночнике. Кроме того рентгенография позволяет обнаружить и другие изменения в костных тканях позвонков.
Компьютерная томография (КТ) или МРТ может предоставить более подробную информацию об изменениях в структурах позвоночника как в костных, так и мягкотканных, и обнаружить наличие компрессии нервных корешков или спинного мозга.
Данные нейровизуализации позволяют врачу выбрать адекватную тактику лечения как консервативную, так и в случаях необходимости оперативную, в зависимости от наличия признаков компрессии нервных структур в корреляции с клиническими данными.
Лечение
Существует широкий спектр возможных вариантов лечения остеофитов, сопровождающихся симптоматикой.
У большинства пациентов с мягкой или умеренной компрессией нервов и раздражением от остеофитов возможно консервативное лечение.
Медикаментозное лечение, например противовоспалительные препараты или мышечные релаксанты, в течение нескольких недель.
Покой в течение короткого промежутка времени, который позволяет уменьшить воспалительные явления в суставах.
ЛФК. После уменьшения болевой симптоматики подключаются физические упражнения с постепенным увеличением объемов нагрузки.
Мануальная терапия и массаж позволяют увеличить мобильность двигательных сегментов, снять мышечный спазм.
Эпидуральные инъекции стероидов могут быть полезны при воспалительных процессах в фасеточных суставах, позволяя уменьшить воспаление, отек, и, таким образом, улучшить симптоматику.
Физиотерапия. В настоящее время существуют физиотерапевтические методы лечения (например, ХИЛТ – терапия или УВТ) которые позволяют добиваться хороших результатов лечения.
В тех случаях, когда консервативное лечение оказывается не эффективно или же есть выраженная компрессия корешков или спинного мозга, необходимо решать вопрос об оперативном лечении.
Задача хирургических методов лечения это провести декомпрессию нервных структур. Удаление остеофитов позволяет избавиться в большинстве случаев от симптоматики. Но иногда бывает так, что неврологическая симптоматика может сохраняться и в послеоперационном периоде, и в таких случаях имеет место длительный период компрессии нервных структур и необратимые изменения в нервных волокнах. Или: Но в некоторых случаях неврологическая симптоматика может сохраняться и в послеоперационном периоде, и тогда наиболее вероятен длительный период компрессии нервных структур и необратимые изменения в нервных волокнах.).
Исследования показали, что возраст не является основным фактором, определяющим возможность проведения оперативного лечения остеофитов. Тем не менее, заболевания, часто связанные с возрастом, такие, как гипертоническая болезнь, диабет, заболевания сердца могут увеличивать риск хирургических операций и замедлять восстановительные процессы, и, следовательно, должны приниматься во внимание при принятии решения об оперативном лечении.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Опухоль позвоночника: виды новообразований, симптомы и жалобы, лечение и операция удаления
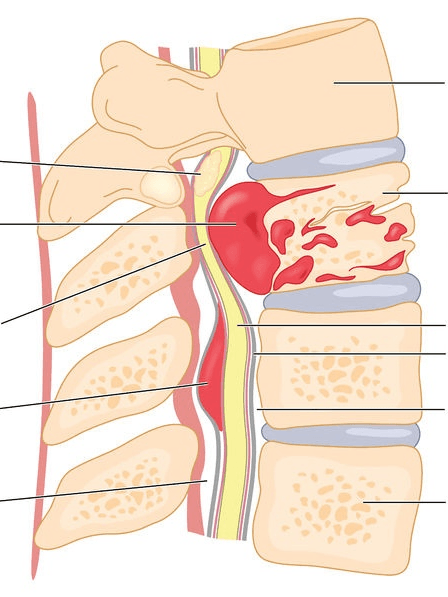
Новообразования, локализующиеся в позвоночнике, встречаются достаточно редко. Приблизительно от 5% до 15% из всех возможных опухолей костей занимают вторичные и первичные опухоли позвоночного столба и спинного мозга. Более 50% подобного типа заболеваний обнаруживается в возрасте после 40 лет. Чаще они встречаются у женщин, чем у мужчин.
Схематичное изображение патологии.
Спинальные поражения, представленные доброкачественными образованиями, медленно развиваются, поэтому, как правило, особенно не беспокоят человека. Если же доброкачественная опухоль имеет агрессивный характер, что бывает в исключительных случаях, пациент отмечает дискомфорт в спине, болезненные признаки, двигательные расстройства, проблемы со стороны органов, находящихся вблизи патологически измененного участка.
Что касается злокачественных новообразований, протекают они очень тяжело и ведут к потере трудоспособности. Без своевременного обнаружения многосложной клинической проблемы и адекватного лечения человек может быстро стать инвалидом, не исключен и скоропостижный летальный исход.
Ответы на частые вопросы
Неблагополучный очаг способен развиться как в области поясничного отдела и крестца, так и в шейной и грудной зоне позвоночника. До сегодняшнего дня медики пока еще не могут достоверно сказать, какие конкретно причины ведут к поражению новообразованиями поясничного и прочих сегментов позвоночника. Об этом и не только читайте далее.
Причины развития
Несмотря на неясную до конца науке этиологию, специалисты предполагают, что позвоночные опухоли могут сформироваться на почве:
Коды по МКБ с расшифровкой
Согласно МКБ 10, классификация новообразований позвоночной системы предусматривает следующие коды:
Международная классификация болезней 10 пересмотра, где патологиям присвоены кодовые значения, позволяет специалистам всего мира придерживаться единых лечебных, диагностических и реабилитационных стандартов, вести статистический учет заболеваемости и смертности, использовать коды в медицинских документах (в справках, свидетельствах об инвалидности и пр.).
Диагностические методы
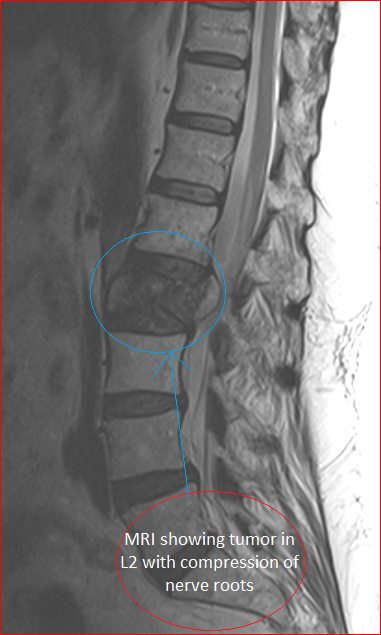
Для диагностики в данных целях используются традиционные средства визуалиазации. Многие интересуются, видна ли на рентгене опухоль в позвоночнике? Некоторые опухолевые процессы можно увидеть и на рентгене, но чтобы установить вид и стадию новообразования используют более информативные методики визуализации, в частности способы томографии (КТ и МРТ). Поэтому отвечая на вопрос, показывает ли рентгенография все новообразования, отвечаем, что нет, тем более спинномозговые. Для полной информативности применяют следующие основополагающие методы:
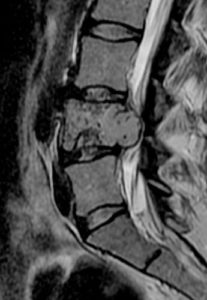
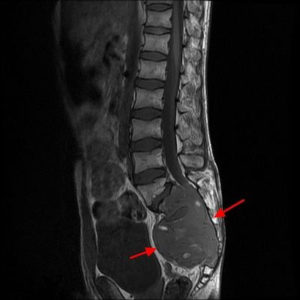
МРТ диагностика опухоли позвоночного столба.
Всегда назначаются биопсия, анализы крови и мочи. Комплексная диагностика дает возможность в полной мере понять точную этиологию, локализацию, вид, стадию, характер, масштабы патологии, ее распространение в удаленные места и наличие метастазов.
Метастазирующие опухоли
Какие опухоли дают метастазы? Сразу ответим, что доброкачественные заболевания метастазы не дают. Согласно клиническим наблюдениям, из всех злокачественных недугов в позвоночнике примерно 96% – это вторичные опухоли, остальные 4% – первичные. Это говорит о том, что доминирующее количество случаев связано с метастазами, то есть, раковыми клетками, мигрировавшими в позвоночник из первичного очага, который зародился изначально в другом органе.
Основными источниками, которые метастазируют в различные отделы позвоночного столба, являются рак молочной железы, простаты, щитовидной железы, мочевого пузыря, почки и легкого. Выявить присутствие раковой онкологии, помимо биопсийных процедур и томографического обследования, поможет биохимия крови на онкомаркеры, по которой реально установить месторасположение первичного очага, его рост, метастазы. Чтобы было понятнее, приведем пример, что показывает кровь в таком случае:
Таким образом, как вы понимаете, необязательно опухоль может изначально зарождаться именно в позвоночнике. Она может возникнуть на фоне осложнения в виде метастазов, которые по кровеносному руслу или лимфатическим сосудам переместились в хребтовую область из совершенно других органов и систем в организме. При этом «материнские» опухоли бывают различных видов. Поэтому очень важно использовать, чтобы установить истинный диагноз, дифференциальный подход.
Что касается первичных новообразований злокачественной природы, они возникают в хребте в единичных случаях. В свою очередь они тоже могут метастазировать, но в другие кости, печень, легкие, головной мозг, лимфоузлы и пр.
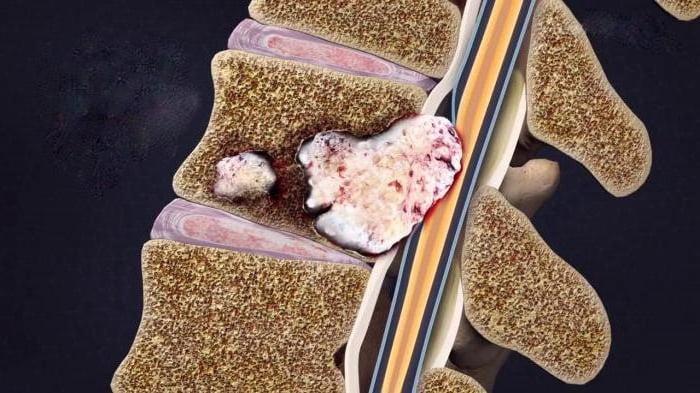
Метастазами чаще поражаются нижний грудной и верхний поясничный отделы позвоночного столба. Осевшие в них активные злокачественные клетки оказывают давление на спинной мозг, нервные окончания, межпозвоночные диски, серьезно снижают плотность костной структуры тел позвонков, из-за чего неврологические признаки ярко выражены и в разы увеличивается еще и вероятность появления внезапных компрессионных переломов, поражения спинного мозга, гибели нервной ткани.
Классификация и общие симптомы
Доброкачественные опухоли поясничного отдела, грудного и шейного могут никак себя не проявлять или вызывать незначительную локальную боль, несильную скованность движений. Такие образования обычно не прогрессируют стремительными темпами. Но в любом случае требуют постоянного врачебного контроля. Если они маленьких размеров, то не представляют критической угрозы для работоспособности и жизни человека. Однако сильно разросшиеся патологические ткани чреваты развитием опасных последствий, вплоть до паралича конечностей. Крупные массивы доброкачественной природы провоцируют болевой синдром, нарушение иннервации близко расположенных органов, изменение морфологических показателей костно-хрящевых позвоночных структур и т. д.
Срез позвонков с новообразованием.
Злокачественного характера опухоли уже на ранней стадии проявляются клинически, так как для них характерен стремительный рост и быстрое прогрессирование. Предлагаем ознакомиться с фото, чтобы лучше представить, как они выглядят. Независимо от класса клеток симптоматика у всех типов рака приблизительно одинакова. Первый клинический симптом – это болевой синдром в пределах пораженной области. Он может быть разнообразного характера и любой интенсивности: ноющим, стреляющим, тянущим, давящим, стягивающим, опоясывающим, острым и пр. Кроме того, болезненные признаки достаточно быстро набирают обороты, становясь дальше все сильнее и ярче, особенно при инфильтрирующем процессе, когда тяжи клеток врастают в соседние структуры или пережимают нервные корешки и спинной мозг.
Для обоих видов новообразований, помимо местного фактора боли, свойственно также вызывать такие симптомы, как:
Акцентируем, что ни один из вышеперечисленных признаков без тщательного обследования не может явно свидетельствовать о наличии новообразования. Существует множество недугов, в том числе и позвоночной системы, которые проявляются аналогично.
Ни о какой панике и ни о каком назначении терапевтических мер не может идти речи, пока не будет выполненная качественная диагностика и не поставлен точный диагноз. Обратиться при наличии соответствующих симптомов в медучреждение необходимо незамедлительно!
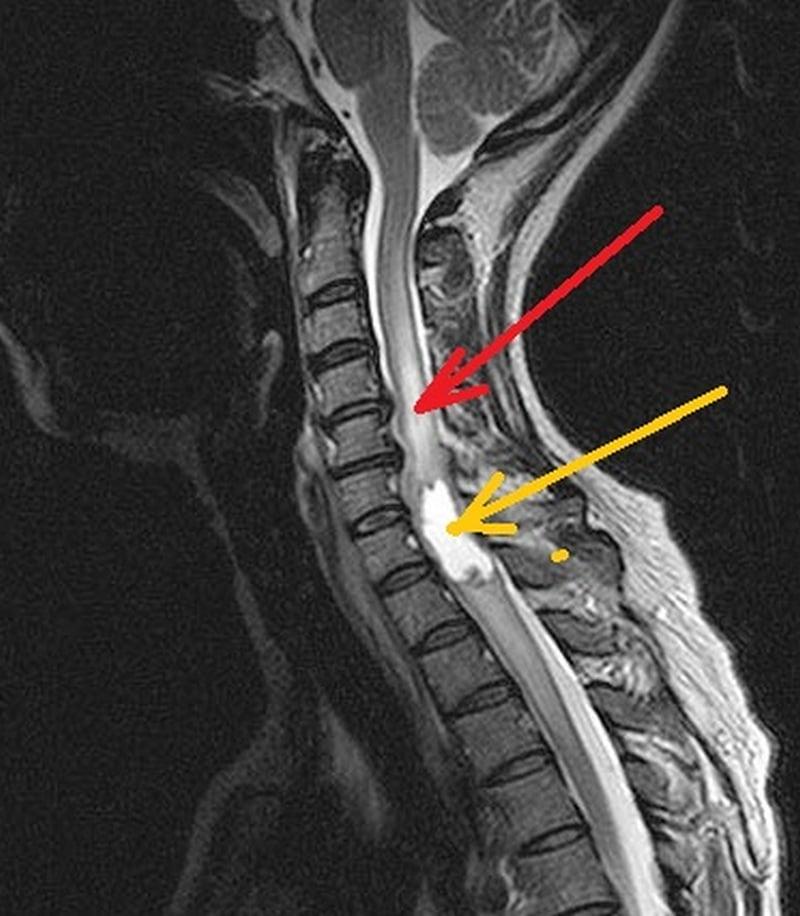
Поражение шейного отдела
Шейный отдел – самое опасное место, поскольку здесь спинной мозг переходит в головной, а также в шее проходит большая нервно-сосудистая магистраль. И любая патология, сконцентрированная в данном отделе, представляет большую угрозу уже не только спинномозговым структурам, но и составляющим высшего отдела центральной нервной системы, а именно головного мозга. В целом, онкопоражение любого другого сегмента – грудного и пояснично-крестцового – сопряжено своими рисками и сложностями течения. Рассмотрим, какие симптомы могут наблюдаться при опухолевых процессах, атаковавших тот или иной отдел.
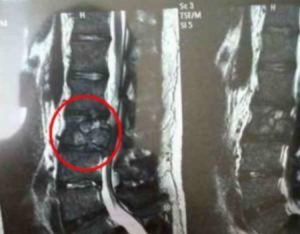
МРТ шейного отдела.
Симптомы опухоли шейного отдела
При новообразованиях шейного отдела могут беспокоить:
Распространенные признаки опухоли поясничного отдела позвоночника:
Клинические проявления в грудном отделе выражаются:
Виды доброкачественных образований и их лечение
К известным доброкачественным образованиям относят:
Позвонковая гемангиома – это одна из неопасных сосудистых опухолей позвоночника, которая развивается из эндотелиальных клеток. По распространенности занимает 10%-12,5%. Формируется она в основном внутри губчатой структуры позвонка. Как правило, поражается грудной (на 1-ом месте) или поясничный отделы. Патология шейного отдела позвоночника обнаруживается реже всего. В большинстве случаев не ведет себя агрессивно, поэтому лечение преимущественно заключается в физикальных процедурах и диагностическом контроле. Большого размера сосудистый конгломерат подлежит миниинвазивной хирургии с применением медицинского цемента.
Остеохондрома позвоночника на рентгене.
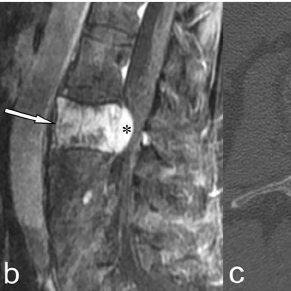
Остеоидная остеома на МРТ.
Остеобластома на МРТ
Аневризматические костные кисты
Виды злокачественных опухолей
В данном разделе мы рассмотрим злокачественные опухоли спинного мозга и позвоночника, которые диагностируются чаще всего. Ниже представлены краткие характеристики самых частых патологий первичного происхождения, то есть, которые первоначально возникают в позвоночном столбе.
ЗН могут быть интрамедуллярными, а именно, те, которые расположены непосредственно в спинном мозге (определяются крайне редко). Например, примитивная нейроэктодермальная опухоль, развивающаяся из нейральных клеток-предшественников. Ввиду специфичной локализации при интрамедуллярных формах оперативное вмешательство по удалению видоизмененного участка ткани произвести невозможно. Экстрадуральные (костные) и экстрамедуллярные интрадуральные (в пределах мозговой оболочки) разновидности имеют лучшие перспективы, так они более доступны для удаления. Стоит отметить, что это касается и доброкачественной природы заболеваний.
В зависимости от вида, характера и месторасположения ЗН строится дальнейший план лечения, пациенту могут быть назначены:
Опухоль возле позвоночника: что это?
Не ищите, обнаружив у себя какое-нибудь возвышенное образование или уплотнение на позвоночнике, фото в интернете! Самостоятельно вам установить диагноз все равно не под силу. Все это понятно, вы тревожитесь за здоровье и срочно хотите узнать, что за патология на спине появилась, не рак ли? Однако, даже опытный врач не всегда сможет поставить с ходу диагноз, просто осмотрев или прощупав болезненную зону. Визуально распознаваемые опухоли, видимые на спине, – это не всегда страшная онкология, но и без квалифицированного обследования нет никакой гарантии, что не она.
Вариантов болезней, которые могут сконцентрироваться в том или ином месте вдоль позвоночника, великое множество. Это может быть осложненный дегенеративно-дистрофический патогенез, незлокачественная или раковая опухоль именно позвоночной системы. Или же какое-нибудь заболевание абсолютно других тканей, например, подкожной жировой клетчатки (липома, атерома и пр.).
Для своего же блага, чтобы выяснить вид, злокачественность патогенеза, получить от специалиста эффективную программу лечения, следует немедленно посетить медучреждение и пройти необходимую комплексную диагностику. Промедление при наличии онкозаболевания может стоить человеку жизни.
Как лечится гемангиома
Гемангиому тела позвонка, если она незначительных размеров и не проявляет себя агрессивно, не трогают, а просто наблюдают за ней, периодически делая МРТ. Данный недуг доброкачественный, поэтому сильного повода для беспокойства нет, опухоль до 1 см не представляет опасности. Обычно она не доставляет проблем человеку, и, если отсутствуют признаки остеопороза и неврологические симптомы, лечение ограничивается максимум ЛФК и физиотерапией. А вот увеличенные параметры анормального сосудистого пучка внутри кости, что бывает в единичных случаях, требуют специального хирургического вмешательства. И в первую очередь из-за того, что позвонок, пораженный дефектным конгломератом, изнутри становится хрупким и может в любой момент поломаться.
В целях регрессии опухолевой субстанции, а также чтобы сократить неврологические признаки опухоли и укрепить слабый позвонок сегодня успешно применяется очень продуктивная нейрохирургическая технология. Она называется вертебропластикой. Это малоинвазивная современная тактика, не требующая общего наркоза и широких разрезов. Суть технологии состоит во введении через чрескожный прокол внутрь патологического образования костного цемента на основе полиметилметакрилата. Лечебная смесь сперва замешивается, после чего происходит реакция полимеризации с выделением тепла. Затем сразу же через рабочую иглу подается полученная масса. Пациента отпускают домой в течение 24 часов после вмешательства.
Реабилитация после удаления
Больному после оперативного вмешательства для восстановления качества жизни, предупреждения развития осложнений и рецидива болезни в обязательном порядке назначается реабилитационная программа. Она подбирается индивидуально, исходя из клинического случая и методики удаления новообразования. Поэтому спектр послеоперационных назначений у каждого отдельного пациента будет свой. Стоит отметить, что независимо от вида задействованной хирургической процедуры, всегда рекомендуется лечебная физкультура и сеансы физиотерапии.
Прохождение, как операции, так и послеоперационного восстановления, таким сложным пациентам крайне значимо реализовывать в условиях самого лучшего медицинского центра. Высоким профессионализмом в плане решения онкологических спинальных проблем обладают израильские, чешские и немецкие клиники. Особенно хочется выделить Чехию, где уровень ортопедии, травматологии, онкологии позвоночной системы и реабилитационного ведения онкобольных аналогичен Израилю и Германии, а стоимость на равнозначную высокотехнологичную помощь раза в два ниже.
Но это не все, на территории Чешской Республики, находятся лучшие санатории спинально-онкологической направленности, которым, без преувеличения, нет равных во всем мире. Среди всемирно известных санаторно-курортных зон, где функционируют самые преуспевающие высокоспециализированные санатории, особой популярностью пользуются Карловы Вары, Франтишковы-Лазне, Янске-Лазне. Сегодня высокое доверие заслужила у отечественных пациентов медицинская компания Artusmed, которая профессионально и добропорядочно помогает организовать лечение в Чехии – государстве, где на передовом уровне освоены и практикуются только современные и только перспективные методики противоопухолевой терапии позвоночника.