Нарушение корковой ритмики что это
Расшифровка показателей ЭЭГ головного мозга
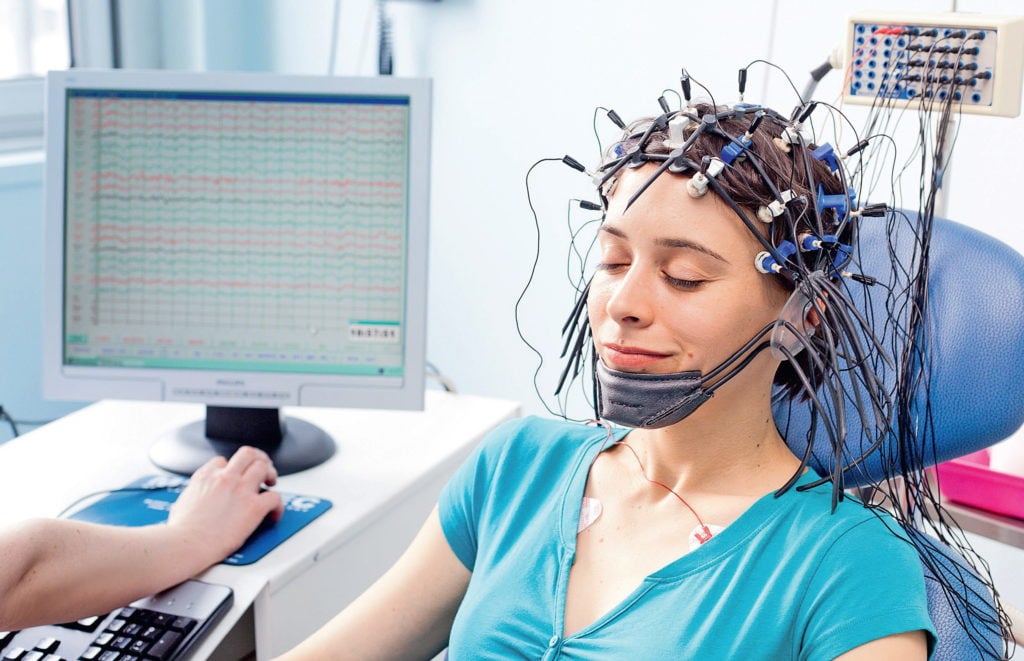
ЭЭГ (электроэнцефалография) головного мозга – высокоинформативный метод диагностики состояния центральной нервной системы, основанный на регистрации биоэлектрических потенциалов коры головного мозга в процессе его жизнедеятельности. Результаты исследования записываются на бумажную ленту или выводятся на монитор компьютера. Расшифровку результатов ЭЭГ головного мозга у взрослых нейрофизиологи Юсуповской больницы проводят с помощью компьютерной программы.
Заключение пациент получает на второй день. Если результаты расшифровки ЭЭГ трактуются неоднозначно, их обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Показания к ЭЭГ исследованию
Если по результатам ЭЭГ исследования пациент не нуждается в медикаментозной коррекции, неврологи наблюдают его в динамике, выполняют повторные исследования, проводят ЭЭГ видео мониторинг дневного и ночного сна, применяют другие методы нейровизуализации.
Электроэнцефалограмма предоставляет возможность:
ЭЭГ проводят при наличии следующих показаний:
При частых головных болях, вегетососудистой дистонии, головокружениях также проводится ЭЭГ. Исследование показано пациентам, которые постоянно ощущают усталость, перенесли инсульт или микроинсульт, нейрохирургическое оперативное вмешательство.
Противопоказания и подготовка к ЭЭГ
Абсолютных противопоказаний для выполнения электроэнцефалографии нет. Если у пациента имеются приступы судорог, он болен ишемической болезнью сердца, артериальной гипертензией, страдает психическими расстройствами, во время процедуры ЭЭГ в клинике неврологии Юсуповской больницы присутствует врач-анестезиолог. Он оказывает неотложную помощь в случае нестандартных ситуаций.
За 2 часа до процедуры нужно покушать. ЭЭГ проводится в спокойном состоянии, поэтому переживать и нервничать при проведении исследования нельзя. Если врачу нужно выявить судорожную активность мозга, он предложит пациенту немного поспать перед исследованием. До лечебного учреждения не рекомендуется добираться, будучи за рулём. ЭЭГ не проводится пациентам с признаками острой респираторно-вирусной инфекции. Исследование не противопоказано детям и беременным женщинам. В период беременности ЭЭГ выполняется без функциональных проб.
Норма ЭЭГ у взрослых
Расшифровка результатов ЭЭГ состоит из трёх разделов:
Основным описательным термином в ЭЭГ является «активность». Он оценивает любую очерёдность волн. Основными видами активности, которые записываются в ходе исследования и впоследствии подвергают расшифровке, а также дальнейшему изучению, являются частота, амплитуда и фаза волн. Частота оценивается количеством волновых колебаний за секунду. Она выражается в единицах измерения – герцах (Гц). В описании нейрофизиолог указывает среднюю частоту изучаемой активности.
На ЭЭГ определяют основные ритмы мозга:
Ритмам соответствуют виды активности. На ЭЭГ можно увидеть особые виды биоэлектрической активности мозга:
К патологическим образам электроэнцефалограммы относятся:
В норме альфа-ритм преобладает в затылочных отделах мозга. Он убывает по амплитуде от затылка ко лбу. В лобных отделах не регистрируется при биполярном отведении с электродов, которые наложены по сагиттальным линиям с малыми межэлектродными расстояниями. Симметричен по амплитуде и частоте в левом и правом полушариях. На нормальной ЭЭГ наблюдается функциональная асимметрия с преобладанием по заполнению поверхности, обращённой к костям черепа, и незначительным превышением амплитуды больше в правом полушарии головного мозга. Это следствие функциональной асимметрии мозга. Она связана с большей активностью левого полушария.
Патологически изменённая мозга
Патологическими проявлениями на ЭЭГ являются медленные ритмы – тета и дельта. Чем ниже их частота и выше амплитуда, тем более выражен патологический процесс. Медленноволновая активность появляется при следующих патологических процессах:
Высокочастотные ритмы (бета-1, бета-2, гамма-ритм) также являются критерием патологии. Выраженность её тем больше, чем больше частота сдвинута в сторону высоких частот и чем больше увеличена амплитуда высокочастотного ритма. Высокочастотная компонента ЭЭГ возникает при ирритации структур головного мозга (раздражении мозговых центров).
Электрические ритмы головного мозга
Понятием «ритм» на ЭЭГ считается тип электрической активности, который относится к определённому состоянию мозга и координируется соответствующими механизмами. При расшифровке показателей ритма ЭЭГ головного мозга нейрофизиологи учитывают его частота, соответствующую состоянию участка мозга, амплитуду и характерные изменения при функциональных сменах активности.
Отдельная категория видов ритмов, проявляющихся в условиях сна или при патологических состояниях, включает в себя 3 разновидности данного показателя:
По итогам, полученным при записи ЭЭГ, определяется показатель, который характеризует полную всеохватывающую оценку волн – биоэлектрическую активность мозга. Врач функциональной диагностики проверяет параметры ЭЭГ – частоту, ритмичность и присутствие резких вспышек, которые провоцируют характерные проявления. На этих основаниях нейрофизиолог делает окончательное заключение.
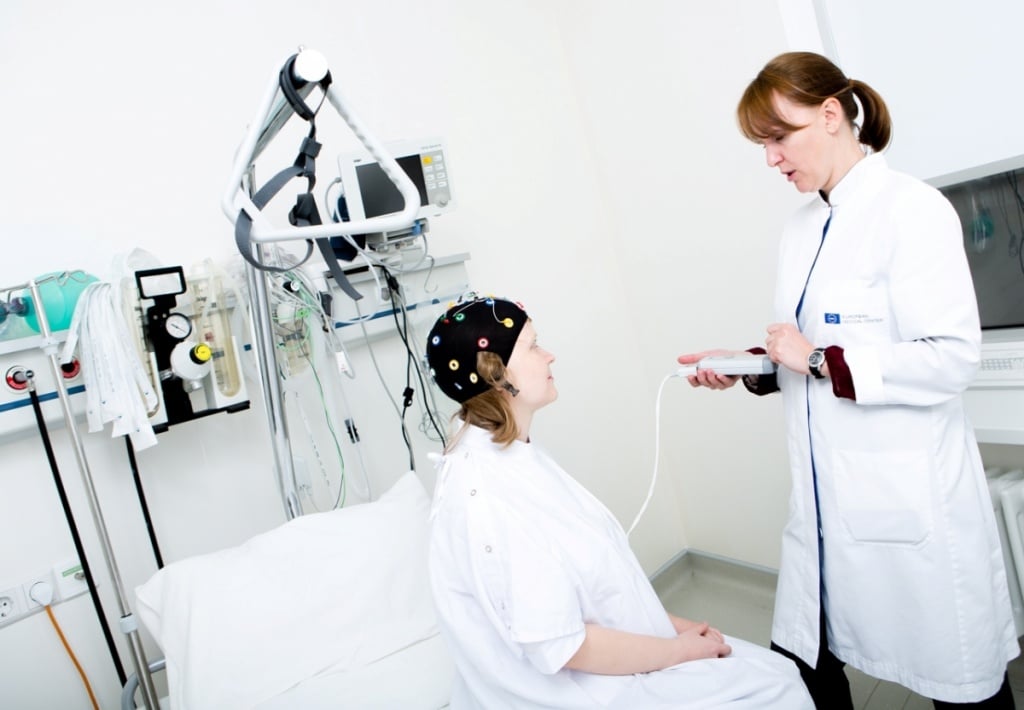
ЭЭГ мониторинг головного мозга у детей
Выделяют несколько методик записи ЭЭГ у детей:
Проведение ЭЭГ мониторинга сопровождается видеофиксацией с возможностью записи в полной темноте и подключением дополнительных датчиков. Все используемые нейрофизиологами Юсуповской больницы приборы являются оборудованием экспертного класса и, согласно Федеральному Закону №102-ФЗ «Об обеспечении единства измерений», проходит регулярные поверки метрологических характеристик.
Для того чтобы подготовить ребёнка к ЭЭГ во время сна, врачи рекомендуют:
Исследование проводится в комнате, изолированной от световых и звуковых раздражителей. Запись производится на автономный блок, в котором находится карта памяти. Исследование синхронно записывается на жёсткий диск для проведения оценки, распечатки значимых фрагментов и записи отдельных фрагментов на мобильный носитель информации.
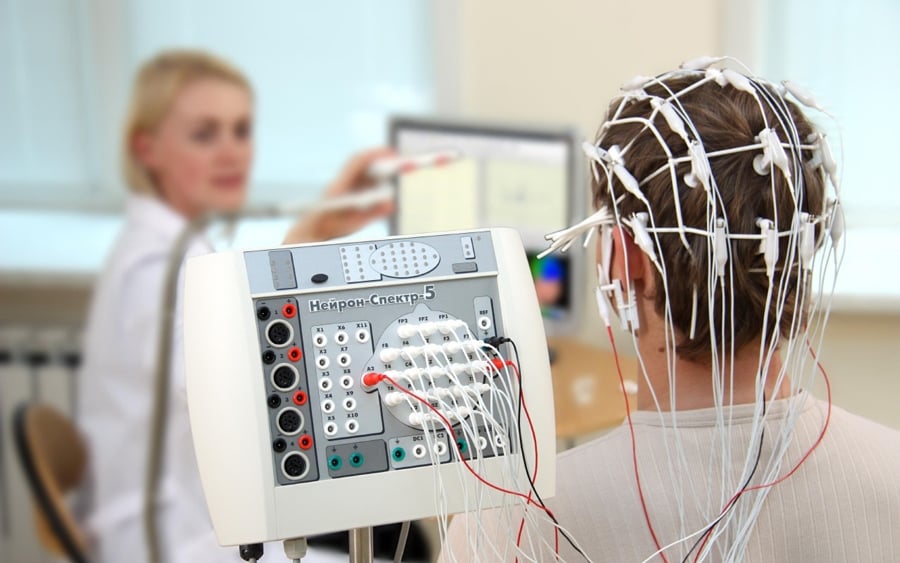
Расшифровка показателей ЭЭГ у взрослого
Для того чтобы расшифровать ЭЭГ и предоставить точные результаты, не упустить никаких мельчайших проявлений на записи, нейрофизиологи учитывают все важные моменты, которые могут отразиться на исследуемых показателях, таких как:
По окончании сбора всех данных ЭЭГ и их обработки врач функциональной диагностики проводит анализ и формирует итоговое заключение, которое предоставляет для принятия дальнейшего решения по выбору метода терапии. Любое нарушение активностей может быть признаком заболеваний, обусловленных определёнными факторами.
Нарушениями ЭЭГ считается:
При выявлении высокой амплитуды дельта-ритма нейрофизиолог может предположить наличие объёмного образования головного мозга. Завышенные значения тета и дельта-ритма, которые регистрируются в затылочной области, свидетельствуют о нарушении функции кровообращения, заторможенности задержку в развитии ребёнка.
Расшифровка ЭЭГ головного мозга у детей
ЭЭГ у детей имеет особенности. Запись ЭЭГ недоношенного ребёнка, родившегося на 25–28 неделе гестации, выглядит кривой в виде медленных вспышек дельта и тета-ритмов, которые периодически сочетаются с острыми волновыми пиками длиной 3–15 секунд при снижении амплитуды до 25 мкВ. У доношенных новорожденных детей эти значения разделяются на 3 вида показателей:
На протяжении 3-6 месяцев жизни малыша количество тета-колебаний постоянно растёт. Для дельта-ритма характерен спад. С 7 месяцев до одного года у ребёнка формируются альфа-волны, а дельта и тета постепенно угасают. На протяжении следующих 8 лет на ЭЭГ медленные волны постоянно заменяются быстрыми альфа и бета-колебаниями. До 15 лет в основном преобладают альфа-волны. К 18 годам формирование биологической активности мозга завершается.
Для того чтобы пройти обследование и расшифровку результатов ЭЭГ, звоните по телефону Юсуповской больницы. Контакт центр работает каждый день круглосуточно. Нейрофизиологи анализируют ЭЭГ в динамике, сравнивают результаты исследования с нормой ЭЭГ.
Ночной видеомониторинг ЭЭГ
Видео ЭЭГ мониторинг является единственным объективным методом диагностики многих заболеваний центральной нервной системы. С помощью исследования неврологи определяют специфических нарушений в инициальной фазе записи ЭЭГ во время приступа. Система позволяет провести длительное обследование. На жёсткий диск синхронно записывается следующая информация:
ЭЭГ ночной мониторинг, стоимость которого в Москве от 1200 рублей, осуществляется в следующих случаях:
Ночной ЭЭГ видеомониторинг выполняют при задержке речи неясного генеза, прогрессирующем снижении когнитивных функций, минимальной мозговой дисфункции. Исследование необходимо делать пациентам, страдающим аффективно–респираторными пароксизмами, фебрильными судорогами, нарушениями дневного и ночного сна. Показаниями для ночного видео ЭЭГ мониторинга являются:
Видео ЭЭГ мониторинг (цена зависит от длительности процедуры) нейрофизиологи выполняют при миоклонии и сходных с ними состояниях: миоклонусе во сне, – вегетативном миоклонусе, опсоклонусе (синдроме танцующих глаз), доброкачественном инфантильном миоклонусе.
ЭЭГ в Юсуповской больнице
ЭЭГ в Юсуповской больнице проводится с помощью современной диагностической аппаратуры в соответствии с международным протоколом. Это гарантирует соблюдение мировых стандартов качества. Анализ ЭЭГ и расшифровку результатов исследования с использованием компьютерной программы проводят кандидаты медицинских наук, неврологи-нейрофизиологи. Если результаты ЭЭГ трактуются неоднозначно, их обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Для лечения пациентов в клинике неврологии созданы все условия:
Благодаря наличию современных электроэнцефалографов, специально оборудованной лаборатории, врачи функциональной диагностики выполняют все виды процедур:
Длительное ЭЭГ исследование проводится в течение 1-2 суток. Пациенты в это время находятся в палатах повышенной комфортности. Их обеспечивают индивидуальными средствами личной гигиены и питанием, качество которого не отличается от домашней кухни. Персонал внимательно относится к пожеланиям пациентов.
Корковая дизартрия у детей признаки и лечение
Патологические изменения в коре мозга, вызывающие нарушение речевой функции и сопровождающиеся расстройством нервных центров иннервации, в медицине носят название корковая дизартрия. Отсутствие способности координировать звуковую артикуляцию чаще наблюдается у детей. В Центре детской речевой неврологии и реабилитации «НейроCпектр» с такими задачами справляются благодаря взаимодействию нескольких квалифицированных специалистов — неврологов, психиатров, логопедов, психологов, реабилитологов.
Причины патологи
Факторы, провоцирующие развитие патологических нарушений произношения, отличаются разнообразием. В характеристике корковой дизартрии отмечается несколько причин ее возникновения.
Причины корковой дизартрии у детей нередко связаны со стремительными преждевременными родами. Не исключена вероятность развития заболевания у взрослых. Чаще причиной у этой категории пациентов выступает инсульт.
Симптоматика
Симптомы и признаки корковой дизартрии немногочисленны, но достаточно выразительны. Это:
В речи пациента отсутствует четкое произношение переднеязычных звуков. При этом смысл произносимого сохраняется.
Классификация
Симптоматика заболевания напрямую зависит от типа заболевания. При эфферентной — корковой кинетической дизартрии, сопровождающейся поражением передней зоны коры мозга, наблюдается замедленный темп речи и отсутствие ритмики. Иногда такие пациенты выговаривают слова по слогам.
Афферентная (кинестетическая) форма провоцирует патологические изменения в нижней левой доле полушария головного мозга. В этом случае ребенок воспроизводит артикуляцию, но делает это с усилием. Ему сложно произносить согласные и шипящие звуки.
В зависимости от степени тяжести выделяются 4 степени патологии. I фаза корковой дизартрии выражена слабо. Отсутствие лечения провоцирует нарастание симптоматики. При IV форме возможно полное отсутствие речи.
Диагностика и лечение
Диагностировать корковую форму дизартрии у ребенка до 2 лет сложно. Тип речевой патологии выявляется неврологом и логопедом. Проводятся такие виды обследования, как нейровизуализация, КТ и МРТ головного мозга, ПЭТ-КТ, люмбальная пункция.
На основании результатов обследования врач назначает лечение.
Коррекция корковой формы дизартрии предусматривает комплекс мер, нормализующих речевую функцию. В зависимости от особенностей клинического течения патологии применяются, в частности, следующие методы: использование ноотропных, сосудоукрепляющих и седативных медикаментозных препаратов; артикуляционные упражнения; коррекция произношения труднопроизносимых звуков; дыхательная гимнастика; занятия по формированию выразительной речи; пальчиковая тренировка; логопедический массаж.
Для устранения нарушений в речи врач назначает дополнительные процедуры. Это точечный массаж, лечебная гимнастика, физиотерапевтические сеансы.
Прогнозы и профилактика
С профилактической целью рекомендуется планировать беременность, отказаться от вредных привычек в период беременности, заранее согласовать метод родов с лечащим гинекологом во избежание родовых травм.
Своевременное обращение к логопеду обеспечивает эффективность коррекции корковой дизартрии у детей. Методика центра основана на глубоком понимании физиологии нервной системы детей. Задача специалистов нашего Центра, родителей и самого ребенка — восстановить имеющиеся нейронные связи или создать новые, выполняющие функцию разрушенных. Над решением этой задачи работают врачи, дефектологи и педагоги.
Начальные проявления недостаточности кровоснабжения мозга (этиология, патогенез, клиника и диагностика)
Согласно “Классификации сосудистых поражений головного и спинного мозга”, разработанной НИИ неврологии РАМН, к начальным проявлениям недостаточности кровоснабжения мозга (НПНКМ) относят синдром, включающий признаки основного сосудистого заболевания и час
Согласно “Классификации сосудистых поражений головного и спинного мозга”, разработанной НИИ неврологии РАМН, к начальным проявлениям недостаточности кровоснабжения мозга (НПНКМ) относят синдром, включающий признаки основного сосудистого заболевания и частые (не реже одного раза в неделю на протяжении последних трех месяцев) жалобы на головные боли, головокружение, шум в голове, нарушение памяти и снижение работоспособности. Причем основанием для установления диагноза НПНКМ может быть только сочетание двух или более из пяти перечисленных возможных жалоб больных. Кроме того, следует особо отметить, что у пациента не должно быть симптомов очагового поражения центральной нервной системы, преходящих нарушений мозгового кровообращения (транзиторных ишемических атак и церебральных гипертонических кризов), поражений мозга другого происхождения, таких как последствия черепно-мозговых травм, нейроинфекции, опухоли и др., а также тяжелых психических и соматических заболеваний.
 |
| Рисунок 1. Компьютерная томограмма головного мозга. Кровоизлияние в боковой желудочек |
По нашим данным, в группе мужчин 40-49 лет с артериальной гипертонией (АГ), выделенной при эпидемиологическом обследовании населения, за семь лет наблюдения преходящие нарушения мозгового кровообращения возникали в 2,8, а инсульты — в 2,7 раза чаще у пациентов, которым при первом обследовании был поставлен диагноз НПНКМ по сравнению с лицами без цереброваскулярной патологии (см. табл.).
Основными этиологическими факторами возникновения НПНКМ являются АГ, атеросклероз и вегетососудистая дистония.
Наиболее значительную роль в патогенезе НПНКМ играют нарушение нервной регуляции сосудов; морфологические изменения экстра- и интракраниальных сосудов (стенозы и окклюзии); изменения биохимических и физико-химических свойств крови: увеличение вязкости, адгезии и агрегации форменных элементов крови; нарушения метаболизма мозга; заболевания сердца.
Одним из наиболее ранних и частых симптомов является головная боль, характер и локализация которой отличаются большим разнообразием. Причем нередко она не зависит от уровня артериального давления. Головокружение – специфическое ощущение, связанное с вестибулярной дисфункцией, — может служить ранним признаком сосудистых нарушений в вертебрально-базилярной системе. Появление шума объясняется затруднением тока крови в
| Результаты семилетнего проспективного наблюдения мужчин 40–49 лет с АГ в зависимости от наличия НПНКМ при первом обследовании* | ||||
| Первое обследование | Заключительное обследование | |||
| Без ЦВП | НПНКМ | ПНМК | МИ | |
| 87 человек без ЦВП | 24 27.6% | 32 36.8% | 11 12.6% | 2 2.3% |
| 160 человек с НПНКМ | 3 1.9% | 42 26.3% | 57 35.6% | 10 6.2% |
| * ЦВП — цереброваскулярная патология НПНКМ — начальные проявления недостаточности кровоснабжения мозга ПНМК — преходящие нарушения мозгового кровообращения МИ — мозговой инсульт | ||||
близко расположенных к лабиринту крупных сосудах. Память чаще всего ухудшается на текущие события, тогда как профессиональная память и память на прошлое не снижается. Чаще страдает механическая память, чем логическая. Ухудшаются как умственная, так и физическая работоспособность. Изменения психического тонуса отмечаются преимущественно при увеличении объема и ограничении времени выполнения заданий и сочетаются с нарушениями в эмоционально-личностной сфере. Нередко у больных НПНКМ отмечаются астенический, ипохондрический, тревожно-депрессивный и другие неврозоподобные синдромы.
Психологическое исследование. При НПНКМ на фоне вегетососудистой дистонии у подавляющего большинства больных выявляются повышенная раздражительность, неустойчивость внимания, ослабление памяти и сужение объема восприятия, а у некоторых пациентов – снижение темпа деятельности. Нарушения умственной деятельности выражены меньше, чем у больных атеросклерозом. На самых ранних стадиях АГ обнаружены функциональные мозговые нарушения, спровоцированные психоэмоциональными перенапряжениями. Эти нарушения способствуют развитию гемодинамических сдвигов, приводящих к формированию сосудистой патологии мозга. НПНКМ при гипертонической болезни I-II стадии возникают на фоне вегетативных нарушений, эмоциональных сдвигов тревожного характера, патологической фиксации эмоций. Нередко отмечаются раздражительность, слезливость, немотивированное чувство страха, тревоги.
При атеросклерозе преобладают астенические состояния. Наиболее часты жалобы на общую слабость, апатию, быструю утомляемость, нарушение памяти, внимания, неспособность сосредоточиться, неустойчивое настроение.
Тем не менее у больных НПНКМ основные виды психической деятельности остаются на достаточно высоком уровне. Такие люди успешно выполняют сложные задания и даже творческую работу.
Реоэнцефалография и тетраполярная реография. Одним из самых доступных методов ранней диагностики патологии сосудов головы является реоэнцефалография (РЭГ).
При вегетососудистой дистонии чаще всего обнаруживаются ангиодистонические изменения, синдром регионарной гипертонии, сосудов, нарушения венозного тонуса. Центральная и периферическая гемодинамика существенно не страдают.
У больных АГ типичными являются признаки повышения тонуса сосудистой стенки, которые наблюдаются уже на ранней стадии болезни и коррелируют с уровнем артериального давления. Кроме того, характерно уменьшение кровенаполнения сосудов, нарастающее с развитием заболевания. Повышенный сосудистый тонус чаще определяется в молодом и несколько реже – в среднем возрасте. По мере прогрессирования заболевания уменьшаются дистонические изменения и реактивность по отношению к вазоактивным препаратам, снижаются объемное пульсовое кровенаполнение и эластичность сосудистой стенки. У большинства больных НПНКМ при АГ на фоне выраженного стойкого повышения тонуса сосудов головы отмечается значительное снижение минутного объема кровообращения за счет ударного объема сердца, брадикардии и экстрасистолии. Значения сдвигов показателей гемодинамики при физической нагрузке, по данным РЭГ, у больных НПНКМ на фоне АГ определяются исходным состоянием пульсового кровенаполнения сосудов головы, типовыми особенностями центральной гемодинамики, степенью выполняемой нагрузки, стадией основного заболевания и возрастом больных.
Типичными изменениями РЭГ у больных НПНКМ при атеросклерозе являются признаки снижения пульсового кровенаполнения, эластичности сосудистой стенки и реакции на вазоактивные препараты, затруднения венозного оттока и повышения тонуса. Наблюдается снижение минутного объема в связи с уменьшением ударного объема сердца и периферического сосудистого сопротивления.
Важную роль в формировании недостаточности кровоснабжения мозга играют нарушения венозного кровообращения. У больных НПНКМ могут регистрироваться дистония, гипертония или умеренная гипотония вен головы и смешанные виды нарушения их тонуса. Поэтому рекомендуется комплексное исследование венозной системы головы, включающее РЭГ, радиоциркулоэнцефалографию, биомикроскопию бульбарной конъюнктивы, офтальмоскопию и офтальмодинамометрию в центральной вене сетчатки.
Электроэнцефалография. Электроэнцефалография (ЭЭГ) отражает локализацию и степень дисциркуляторных мозговых нарушений. У больных НПНКМ, как правило, отмечаются диффузные, нерезко выраженные изменения в ЭЭГ, снижение амплитуды и регулярности a-ритма, общая дезорганизация биопотенциалов и отсутствие доминирующего ритма.
При вегетососудистой дистонии часто выясняется, что в процесс вовлечены структуры промежуточного мозга и гипоталамуса, которые ответственны за церебральный электрогенез и оказывают диффузное влияние на биоэлектрическую активность коры больших полушарий. Чем ярче выражены явления раздражения вегетативных структур, тем более диффузными и грубыми становятся патологические формы биопотенциалов и феномены неустойчивости.
У больных АГ обнаруживаются диффузные изменения биоэлектрической активности мозга в виде дезорганизации a-ритма, усиления быстрых колебаний, появления медленных волн, исчезновения зональных различий. Чаще всего наблюдается III тип ЭЭГ (по Е. А. Жирмунской, 1965), который характеризуется отсутствием доминирования тех или иных ритмов при низком амплитудном уровне (не более 35 мкB). Иногда отмечается гиперсинхронизация основного ритма, подчеркнутая его регулярностью на высоком амплитудном уровне (IV тип ЭЭГ). Нередко встречаются выраженные изменения биоэлектрической активности мозга, проявляющиеся диффузной дезорганизацией ритмов на высоком амплитудном уровне или пароксизмальной активностью (V тип ЭЭГ).
В начальной стадии церебрального атеросклероза отмечаются диффузные изменения в ЭЭГ, очаговые сдвиги встречаются лишь в редких случаях. Характерны явления десинхронизации и редукции a-ритма, нарастание удельного веса плоских бездоминантных кривых, сглаженность зональных различий основных ритмов, сужение диапазона усвоения навязанных ритмов.
| При НПНКМ часто наблюдается головная боль, головокружение, нарушение памяти, изменение психического статуса |
Таким образом, при всем многообразии и отсутствии специфичности ЭЭГ при НПНКМ имеются некоторые особенности, характерные для вегетососудистой дистонии, ПГ и церебрального атеросклероза, что, по-видимому, связано с различиями в этиологической и патогенетической сущности этих заболеваний. Отрицание нозологической специфичности отдельных компонентов ЭЭГ не умаляет значения исследования биоэлектрической активности мозга у больных НПНКМ.
В связи с тем что сопоставление данных РЭГ и ЭЭГ в определенной степени может свидетельствовать о соответствии между уровнем кровоснабжения мозга и его функциональным состоянием, метод сочетанной регистрации РЭГ и ЭЭГ с функциональными пробами используют для выявления начальных признаков недостаточности кровоснабжения мозга.
Ультразвуковая допплеросонография магистральных сосудов головы. В последние годы показано, что в диагностике сосудистых заболеваний мозга важное значение имеет ультразвуковая доплерография (УДГ). Диагностическая достоверность этого метода веско аргументирована путем сопоставления результатов исследования с данными церебральной ангиографии. Доказана его высокая эффективность в распознавании окклюзирующих поражений магистральных сосудов головы, их локализации, степени стеноза, наличия и выраженности коллатерального кровообращения. Внедрение вычислительной техники в обработку допплеросонограмм существенно расширило диагностические возможности метода, возросла точность получаемых результатов. Таким образом, удалось получить ряд количественных спектральных характеристик доплеровского сигнала, коррелирующих с определенными клиническим состояниями, и разработать технику изображения общей, внутренней и наружной сонных артерий. При этом стеноз и окклюзия сосудов выявляются в 90% случаев, что важно для решения вопроса о проведении ангиографии и выбора тактики лечения.
У больных НПНКМ отмечается высокая частота поражений магистральных сосудов головы и связанных с ними изменений гемодинамики. Так, из обследованных нами 275 мужчин с НПНКМ в возрасте 50–59 лет окклюзирующие поражения выявлены у 57 (20,7%). Чаще всего они обнаруживались в одном (47%) и двух (39%) сосудах, значительно реже – в трех (8%) и четырех (6%).
В настоящее время для обследования больных с цереброваскулярной патологией применяется транскраниальная УДГ, позволяющая судить о состоянии внутричерепных сосудов.
Выявленные при НПНКМ случаи окклюзирующего поражения сосудов подтверждают принципиально важное положение о частом несоответствии степени выраженности сосудистого процесса и его клинических проявлений.
Хронометрирование показало, что на проведение и последующую оценку исследования методом УДГ одного больного требуется в среднем 16,4 мин, что позволяет использовать его, как и РЭГ, при массовых обследованиях населения в возрасте старше 40 лет.
Применение таких современных методов исследования, как ультразвуковой и ангиографический, свидетельствует о том, что атеросклеротическое поражение артерий мозга, приводящее к стенозу или окклюзии, является важным фактором риска цероброваскулярных заболеваний. Однако нередко ишемические поражения мозга возникают и без существенных изменений этих сосудов, в первую очередь при патологии сердца.
Электрокардиография и эхокардиография. Ухудшение гемодинамики в результате нарушения сердечной деятельности играет важную роль в патогенезе недостаточности мозгового кровообращения, особенно при ремиттирующем течении. Тесные цереброкардиальные взаимосвязи обнаруживаются уже на ранних этапах формирования сосудистых заболеваний. У больных НПНКМ при АГ и атеросклерозе отмечается достоверное увеличение числа случаев гипертрофии левого желудочка и ишемической болезни сердца,
| НПНКМ, по данным эпидемиологических исследований, составляют 60–75% всех случаев цереброваскулярных заболеваний и являются серьезным фактором риска острых нарушений мозгового кровообращения, что подтверждается длительными проспективными исследованиями |
по данным ЭКГ, по сравнению с лицами, у которых основное сосудистое заболевание протекает без цереброваскулярных нарушений. С развитием стойкой АГ и выраженного атеросклероза нарастание общих и регионарных гемодинамических расстройств приводит к тому, что функциональные церебральные и кардиальные нарушения трасформируются в ишемическую болезнь сердца и мозга.
По данным эхокардиографии, у больных НПНКМ в сочетании с ишемической болезнью сердца наблюдается снижение сократимости миокарда, уменьшение ударного объема сердца, фракции выброса и нарастание конечного систолического и диастолического объема.
Исследования липидов крови. Для уточнения характера основного сосудистого заболевания, проведения вторичной профилактики и дифференцированного лечения важна комплексная оценка нарушений липидного обмена с фенотипированием гиперлипопротеидемий. Нарушения липидного обмена обнаруживаются уже на ранних стадиях развития церебрального атеросклероза и возрастают по мере увеличения гемодинамических расстройств в головном мозге. Они проявляются повышением содержания в плазме крови атерогенных классов b-липопротеидов, пре-b-липопротеидов, триглицеридов и неэстерифицированных жирных кислот. Повышаются уровень общего холестерина, суммарные фракции липопротеидов низкой плотности и очень низкой плотности. При НПНКМ преобладают II-А, II-Б и IV типы гиперлипопротеидемий по классификации Фредриксона и соавт. (1974).
Установлена прямая корреляция между дислипопротеидемией и атеросклеротическими поражениями сосудов мозга, обнаруженными при ангиографии.
При НПНКМ усиливается перекисное окисление липидов и уменьшается их антиоксидантная активность.
Исследование реологических и коагулирующих свойств крови. Для диагностики и лечения НПНКМ определенное значение имеет исследование гемокоагуляции. В настоящее время для уточнения состояния системы свертывания крови применяется расширенная коагулография, а при профилактических обследованиях – тромбоэластография, преимуществом которой являются высокая чувствительность, быстрота получения результатов (через 1–1,5 ч), возможность изменения механических свойств, структуры сгустка без заметных нарушений обычных условий коагуляции. У лиц с НПНКМ по сравнению со здоровыми установлены достоверные различия почти по всем показателям тромбоэластограммы.
Уже на ранних стадиях развития сосудистых поражений мозга отмечаются изменения в системе микроциркуляции, обусловленные гемореологическими расстройствами. Повышение вязкости крови выявляется у больных НПНКМ, и развивается не только при атеросклерозе, но и при АГ. Рассогласование процессов свертывания крови и фибринолиза является патогенетической предпосылкой микроциркуляторных расстройств. Эта дисфункция рассматривается как гемореологический критерий предболезни.
У лиц с НПНКМ при нормальном уровне АД отмечено повышение агрегации тромбоцитов под воздействием адреналина и увеличение концентрации фибриногена. Выявлена зависимость реологических показателей от степени поражения магистральных сосудов головы, по данным УДГ. При наличии признаков стеноза и окклюзии у больных НПНКМ обнаружено повышение агрегации тромбоцитов под действием разных стимуляторов: адреналина, АДФ. Нарастает вязкость крови, а в ряде случаев увеличивается агрегация эритроцитов, снижаются их деформационные свойства.
Офтальмологическое исследование. Одним из наиболее значимых в диагностике АГ и определении стадии заболевания является офтальмологическое исследование. Повторные осмотры глазного дна необходимы для оценки динамики процесса и эффективности лечения. Глазные симптомы нередко предшествуют другим проявлениям основного сосудистого заболевания и даже повышению артериального давления.
При АГ наиболее ранние проявления патологии сосудов глазного дна заключаются в функциональном тоническом сокращении артериол сетчатки и склонности их к спастическим реакциям. Об ухудшении течения АГ свидетельствует увеличение площади слепого пятна.
У больных с начальными стадиями церебрального атеросклероза комплекс офтальмологических исследований позволяет выделить наиболее типичные формы изменения глазных сосудов. Чаще всего у них встречается ровный ход артерий, сужение и неравномерность калибра, патологический артерио-венозный перекрест.
Результаты офтальмо- и фотокалиброметрических исследований подтверждают тенденцию к сужению артерий сетчатки при некотором расширении ретинальных вен с уменьшением артерио-венозного соотношения.
Офтальмодинамометрические исследования позволяют судить о состоянии гемодинамики в глазничной артерии. У большинства больных атеросклерозом регистрируется повышение систолического, диастолического и особенно среднего давления, а также снижение соотношения между ретинальным и плечевым давлением.
Атеросклеротические поражения конъюнктивальных сосудов обнаруживаются значительно раньше, чем сосудов сетчатки. Характерны изменения их хода, калибра и формы, интраваскулярная агрегация эритроцитов. Патология сосудов конъюнктивы и эписклеры отмечается более чем у 90% больных ранним церебральным атеросклерозом. Кроме того, для атеросклеротических поражений типично отложение липоидов и кристаллов холестерина по лимбу роговицы и в стекловидном теле. Выявление этих симптомов наиболее важно при обследовании лиц молодого возраста, у которых другие проявления атеросклероза выражены меньше.
У больных вегетососудистой дистонией, особенно при церебральной форме, протекающей по гипертоническому типу, обнаружена неустойчивость полей зрения, обусловленная нарушением функции главным образом коркового отдела зрительного анализатора.
Рентгенологические методы исследования. Компьютерная томография головного мозга. У отдельных больных НПНКМ могут выявляться небольшие ишемические очаги поражения головного мозга.
Рентгенография черепа. В ряде случаев обнаруживается обызвествленная внутренняя сонная и реже – основная артерия, кальциноз общих сонных артерий.
Рентгенография шейного отдела позвоночника. Метод позволяет обнаружить признаки остеохондроза, деформирующего спондилеза и другие изменения шейного отдела позвоночника.
Термография. Метод применяется для исследования кровотока в сонных артериях. Особенно важно, что его можно использовать для обнаружения малосимптомно или асимптомно протекающего стеноза. Целесообразно широкое применение термографии в амбулаторно-поликлинических условиях для обследования больших контингентов населения в возрасте старше 40 лет.
Иммунологические исследования. У больных НПНКМ при атеросклерозе обнаружены снижение уровня Т-лимфоцитов и увеличение индекса соотношения иммунорегуляторных клеток, указывающие на снижение супрессорной функции Т-лимфоцитов. Эти изменения способствуют развитию аутоиммунных реакций. Положительные результаты реакции подавления прилипания лейкоцитов, подтверждающие их сенсибилизацию к антигенам мозга, достоверно чаще встречаются у больных НПНКМ при атеросклерозе и АГ, чем у лиц без цереброваскулярной патологии, что свидетельствует о развитии аутоиммунных реакций. Отмечена связь между сенсибилизацией лейкоцитов к антигенам мозга и жалобами больных на снижение памяти и умственной работоспособности, что позволяет судить о возможности участия аутоиммунных реакций в патогенезе заболевания.
Литература
1. Акимов Г. А. Начальные проявления сосудистых заболеваний головного мозга. М., 1983
2. Гусев Е. И., Бурд Г. С., Нифонтова Л. А. и др. Начальные проявления недостаточности кровоснабжения мозга // Журн. невропатол. и психиатр. 1983. № 1. С. 3-10.
3. Гусев Е. И. Ишемическая болезнь головного мозга. Актовая речь. М., 1992.
4. Канарейкин К. Ф., Манвелов Л. С., Бахур В. Т. Клиника и диагностика начальных проявлений недостаточности кровоснабжения мозга // Клиническая медицина. 1991. № 2. С. 64-66.
5. Маджидов Н. М., Трошин В. Д. Доинсультные цереброваскулярные заболевания. Ташкент; М., 1985.
6. Манвелов Л. С. О некоторых итогах изучения начальных проявлений недостаточности кровоснабжения мозга // Клиническая медицина. 1995. № 5. С. 28-30.
7. Панков Д. Д. Клиническая сущность термина “начальные проявления недостаточности кровоснабжения мозга” // Журн. неврол. и психиатр. 1996. № 6. С. 12-15.
8. Шмидт Е. В., Лунев Д. К., Верещагин Н. В. Сосудистые заболевания головного и спинного мозга. М., 1976.
9. Шмидт Е. В. Классификация сосудистых поражений головного и спинного мозга // Журн. неврол. и психиатр. 1985. № 9. С. 1281-1288.