Нарушение легочной вентиляции по обструктивному типу легкой степени что это
ХОБЛ – заболевание, характеризующееся нарушением вентиляционной функции легких по обструктивному типу, частично обратимому, которое обычно прогрессирует, и связано с повышенным хроническим воспалительным ответом легких на действие патогенных частиц или газов.
ХОБЛ включает такие всем известные термины, как «хронический бронхит» и «эмфизема» которые в настоящее время больше не используются. Основной причиной развития ХОБЛ является табачный дым (включая вдыхание вторичного табачного дыма, или пассивное курение). Другие факторы риска включают: загрязнение воздуха внутри помещений, загрязнение атмосферного воздуха, частые инфекции нижних дыхательных путей.
В связи с тем, что ХОБЛ развивается медленно, наиболее часто она диагностируется у людей в возрасте 40 лет и старше. Было время, когда ХОБЛ была шире распространена среди мужчин, но в связи с возросшим потреблением табака среди женщин и повышением риска воздействия загрязненного воздуха в настоящее время болезнь поражает мужчин и женщин практически равномерно.
Самыми распространенными симптомами ХОБЛ являются одышка (или ощущение нехватки воздуха), появление мокроты и хронический кашель. По мере постепенного развития болезни может значительно затрудняться ежедневная физическая активность, такая как подъем по лестнице или перенос тяжестей.
Ответив на несколько вопросов, можно проверить себя на возможное наличие у себя ХОБЛ.
При положительном ответе на три вопроса и более следует как можно раньше обратиться к врачу (записаться на прием к терапевту, пульмонологу по месту жительства или в любое другое медицинское учреждение, ведущее консультативный прием), а также пройти простое исследование – спирометрию. ХОБЛ неизлечима. Для предотвращения прогрессирования болезни очень важно прекратить курение и своевременно начать лечение.
Существуют различные формы лечения, которые способствуют облегчению симптомов и повышению качества жизни людей, страдающих этой болезнью. Чем раньше будет поставлен диагноз, тем больше шансов предотвратить прогрессирование болезни!
Автор: Рябова А. Ю. (Врач кардиолог ООО ‘Медицинский Di центр’, доктор медицинских наук)
Имеются противопоказания. Перед применением проконсультируйтесь со специалистом.
Перед применением препаратов, указанных на сайте, проконсультируйтесь с врачом.
Дыхательная недостаточность ( Легочная недостаточность )
МКБ-10
Общие сведения
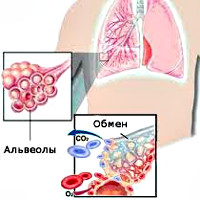
Внешнее дыхание поддерживает непрерывный газообмен в организме: поступление атмосферного кислорода и удаление углекислого газа. Любое нарушение функции внешнего дыхания приводит к нарушению газообмена между альвеолярным воздухом в легких и газовым составом крови. В результате этих нарушений в крови нарастает содержание углекислоты и уменьшается содержание кислорода, что ведет к кислородному голоданию, в первую очередь, жизненноважных органов – сердца и головного мозга.
При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных возможностей системы внешнего дыхания. Угрожающее для организма состояние развивается при дыхательной недостаточности, характеризующейся снижением парциального давления кислорода в артериальной крови менее 60 мм рт. ст., а также повышением парциального давления углекислоты более 45 мм рт. ст.
Причины
Дыхательная недостаточность может развиваться при различных острых и хронических воспалительных заболеваниях, повреждениях, опухолевых поражениях органов дыхания; при патологии со стороны дыхательной мускулатуры и сердца; при состояниях, приводящих к ограничению подвижности грудной клетки. К нарушению легочной вентиляции и развитию дыхательной недостаточности могут приводить:
Классификация
Дыхательная недостаточность классифицируется по ряду признаков:
1. По патогенезу (механизму возникновения):
2. По этиологии (причинам):
3. По скорости нарастания признаков:
4. По показателям газового состава крови:
5. По степени выраженности симптомов ДН:
Симптомы дыхательной недостаточности
Признаки ДН зависят от причин ее возникновения, типа и тяжести. Классическими признаками дыхательной недостаточности служат:
Гипоксемия клинически проявляется цианозом (синюшностью), степень которого выражает тяжесть дыхательной недостаточности и наблюдается при снижении парциального давления кислорода (РаО2) в артериальной крови ниже 60 мм рт. ст. Для гипоксемии характерны также нарушения гемодинамики, выражающиеся в тахикардии и умеренной артериальной гипотонии. При понижении РаО2 в артериальной крови до 55 мм рт. ст. наблюдаются нарушения памяти на происходящие события, а при снижении РаО2 до 30 мм рт. ст. пациент теряет сознание. Хроническая гипоксемия проявляется легочной гипертензией.
Проявлениями гиперкапнии служат тахикардия, нарушения сна (бессонница ночью и сонливость днем), тошнота, головные боли. Быстрое нарастание в артериальной крови парциального давления углекислоты (РаСО2) может привести к состоянию гиперкапнической комы, связанной с усилением мозгового кровотока, повышением внутричерепного давления и развитием отека головного мозга. Синдром слабости и утомления дыхательных мышц характеризуется увеличением частоты дыхания (ЧД) и активным вовлечением в процесс дыхания вспомогательной мускулатуры (мышц верхних дыхательных путей, мышц шеи, брюшных мышц).
ЧД более 25 в мин. может служить начальным признаком утомления дыхательной мускулатуры. Урежение ЧД менее 12 в мин. может предвещать остановку дыхания. Крайним вариантом синдрома слабости и утомления дыхательной мускулатуры служит парадоксальное дыхание.
Одышка субъективно ощущается пациентами как нехватка воздуха при чрезмерных дыхательных усилиях. Одышка при дыхательной недостаточности может наблюдаться как при физическом напряжении, так и в спокойном состоянии. В поздних стадиях хронической дыхательной недостаточности с присоединением явлений сердечной недостаточности у пациентов могут появляться отеки.
Осложнения
Дыхательная недостаточность является неотложным, угрожающим для здоровья и жизни состоянием. При неоказании своевременного реанимационного пособия острая дыхательная недостаточность может привести к гибели пациента. Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок. Альвеолярная гипоксия и неадекватная вентиляция легких при дыхательной недостаточности вызывает развитие легочной гипертензии. Гипертрофия правого желудочка и дальнейшее снижение его сократительной функции ведут к развитию легочного сердца, проявляющегося в застое кровообращения в сосудах большого круга.
Диагностика
На начальном диагностическом этапе тщательно собирается анамнез жизни и сопутствующих заболеваний с целью выявления возможных причин развития дыхательной недостаточности. При осмотре пациента обращается внимание на наличие цианоза кожных покровов, подсчитывается частота дыхательных движений, оценивается задействованность в дыхании вспомогательных групп мышц.
В дальнейшем проводятся функциональные пробы для исследования функции внешнего дыхания (спирометрия, пикфлоуметрия), позволяющая провести оценку вентиляционной способности легких. При этом измеряется жизненная емкость легких, минутный объем дыхания, скорость движения воздуха по различным отделам дыхательных путей при форсированном дыхании и т. д.
Обязательным диагностическим тестом при диагностике дыхательной недостаточности является лабораторный анализ газового состава крови, позволяющий определить степень насыщения артериальной крови кислородом и углекислым газом (PаО2 и PаСО2) и кислотно-щелочное состояние (КОС крови). При проведении рентгенографии легких выявляются поражения грудной клетки и паренхимы легких, сосудов, бронхов.
Лечение дыхательной недостаточности
Лечение пациентов с дыхательной недостаточностью предусматривает:
При выраженных признаках гипоксии в первую очередь проводится оксигенотерапия (кислородная терапия). Кислородные ингаляции подаются в концентрациях, обеспечивающих поддержание PаО2 = 55— 60 мм рт. ст., при тщательном мониторинге рН и PаСО2 крови, состояния пациента. При самостоятельном дыхании пациента кислород подается масочно или через носовой катетер, при коматозном состоянии проводится интубация и поддерживающая искусственная вентиляция легких.
Наряду с оксигнотерапией проводятся мероприятия, направленные на улучшение дренажной функции бронхов: назначаются антибактериальные препараты, бронхолитики, муколитики, массаж грудной клетки, ультразвуковые ингаляции, лечебная физкультура, проводится активная аспирация секрета бронхов через эндобронхоскоп. При дыхательной недостаточности, осложненной легочным сердцем, назначаются диуретики. Дальнейшее лечение дыхательной недостаточности направлено на устранение вызвавших ее причин.
Прогноз и профилактика
Дыхательная недостаточность является грозным осложнением многих заболеваний и нередко приводит к летальному исходу. При хронических обструктивных заболеваниях легких дыхательная недостаточность развивается у 30% пациентов.Прогностически неблагоприятно проявление дыхательной недостаточности у пациентов с прогрессирующими нейромышечными заболеваниями (БАС, миотония и др.). Без соответствующей терапии летальный исход может наступить в течение одного года.
При всех прочих патологиях, приводящих к развитию дыхательной недостаточности, прогноз разный, однако невозможно отрицать, что ДН является фактором, сокращающим продолжительность жизни пациентов. Предупреждение развития дыхательной недостаточности предусматривает исключение патогенетических и этиологических факторов риска.
Нарушение легочной вентиляции по обструктивному типу легкой степени что это
6.1. Патогенез обструктивной формы дыхательной недостаточности
1) обтурации (закупорки воздухоносных путей инородными телами, рвотными массами, мокротой, слизью, меконием (у новорожденных); воспалительных изменений слизистой оболочки дыхательных путей, гиперсекреции и диссекреции слизи, задержки в дыхательных путях патологического отделяемого (рис.7,8);
Рис.7. Обструкция дыхательных путей
Рис.8. Обструкция дыхательных путей у курильщика
2) компрессии (сдавления) дыхательных путей опухолью, гипертрофированной щитовидной железой, заглоточным абсцессом;
3) утолщения слизистой оболочки трахеи и бронхов вследствие отека слизистой дыхательных путей и клеточной нифильтрации при воспалении, иммуноаллергическом процессе;
4) стеноза при спазме мышц гортани психогенного (истерия) или рефлекторного характера (раздражение газообразными веществами), при формировании послеожогового рубца, при клапанной обструкции бронхов, характерной для хронической обструктивной эмфиземы легких; в результате утраты легкими эластических свойств и нарушения тонуса бронхиальной мускулатуры может развиться дискинезия (экспираторный стеноз) дыхательных путей.
Патогенетическую основу обструктивного синдрома дыхательных путей составляет повышение сопротивления воздушному потоку. Это приводит к тому, что снижается уровень альвеолярной вентиляции. Повышение сопротивления увеличивает нагрузку на дыхательную мускулатуру, и наблюдается быстрое утомление мышц. У больного развивается стенотическое дыхание (удлинение вдоха, т.е. инспираторная одышка).
Достаточно часто в клинической практике наблюдается хроническая бронхиальная обструкция, которая обозначается термином «хроническая обструктивная болезнь легких» (ХОБЛ). Причинами развития ХОБЛ являются: хронический бронхит (это самая частая причина), бронхиальная астма, эмфизема легких, муковисцидоз, бронхоэктатическая болезнь.
Обструкция конечного отдела дыхательных путей наблюдается при бронхо- и бронхиолоспазмах, спадении мелких бронхов, утративших эластичность, сужении просвета бронхиол вследствие отечно-воспалительных изменений, обтурации бронхиол патологическим содержимым (кровью, экссудатом), компрессии бронхиол в условиях повышенного внутригрудного давления (при кашле). При обструкции нижних дыхательных путей для осуществления полноценного выдоха необходимо участие дыхательных мышц, так как сила эластической тяги легких недостаточна для изгнания воздуха из альвеол. Давление и бронхиальное сопротивление на выдохе более выражены, чем на вдохе, при этом возникает удлинение выдоха по сравнению с вдохом (экспираторная одышка).
6.2. Патогенез рестриктивной формы дыхательной недостаточности
а) внелегочные факторы приводят к ограничению дыхательных движений вследствие сдавления легочной ткани (например, при гемо- и пневмотораксе, образовании плеврального выпота);
б) внутрилегочные факторы вызывают изменение эластичности легочной ткани. Основой рестриктивных нарушений является повреждение белков интерстиция под действием эластазы, коллагеназы и других протеаз. Как известно, основными компонентами интерстиция легких являются коллаген (60-70%), эластин (25-30%). Гликозаминогликаны составляют около 1%, а фибронектин – 0,5%. Фибриллярные белки обеспечивают стабильность каркаса легких, его растяжимость, эластичность, создают оптимальные условия для газообмена. При ряде патологических процессов в легких (воспалительного характера, нарушениях кровотока, при тромбозе, эмболии сосудов, застойных явлениях в легких, эмфиземе, опухолевом и кистозном поражении) возможна активация лизосомальных гидролаз, в частности, эластазы, коллагеназы. Последняя приводит к интенсивному распаду фибриллярных белков, что проявляется снижением эластичности легочной паренхимы и повышением эластического сопротивления легочной ткани вдыхаемому воздуху.
Снижение эластичности легочной ткани и развитие рестриктивной формы дыхательной недостаточности возникают при диффузном межальвеолярном разрастании соединительной ткани в случаях пневмосклероза, пневмофиброза, а также при отеке легких различного генеза.
Рестриктивные изменения легочной ткани обуславливают уменьшение глубины вдоха и вызывают тахипноэ, т.е. развивается «короткое» или поверхностное дыхание.
Достаточно часто в клинической практике наблюдается дыхательная недостаточность смешанного обструктивно-рестриктивного характера, когда сочетаются нарушение проходимости воздухоносных путей и ограничение подвижности легких. Последнее наблюдается при эмфиземе легких, крупозной пневмонии, бронхиальной астме, бронхоэктатической болезни, хронической пневмонии т.д.
Чего не видит рентген: исследование функции легких
Поделиться:
Однажды в больнице во время учебной курации пациент сказал мне: «Доктор назначил какое-то исследование — функцию внешнего дыхания. Это выдох исследовать, что ли? Почему внешнего?». Давайте разберемся, какое бывает дыхание, что такое дыхание внешнее и зачем его исследовать.
Что такое «функция»?
Дыхательные процессы в организме делятся на две большие группы. Первая — это внутреннее дыхание, в которое входят тканевое (передача кислорода от крови клеткам) и клеточное (утилизация кислорода внутри клетки). Вторая — это внешнее дыхание, объединяющее в себе процессы поступления воздуха в легочные альвеолы и газообмен в них: поступление в кровь кислорода и извлечение из нее углекислого газа.
Основная функция дыхательной системы — это обеспечение организма кислородом в соответствии с текущей потребностью. При этом очевидно, что если у человека есть структурные повреждения дыхательного аппарата (все что угодно — абсцесс в легочной ткани, инородное тело в бронхе, сломанные ребра, парализованные дыхательные мышцы), то эта функция нарушится. Такие повреждения отлично видно при рентгеновском исследовании, КТ или МРТ.
Но бывают ситуации, когда рентгенологическая картина нормальна, а пациент жалуется, например, на затруднения при дыхании. То есть налицо нарушение именно дыхательной функции, но без структурных повреждений дыхательного аппарата. Что делать в таком случае?
Объемы и скорости
Тут врачам приходится превращаться практически в физиков — для установления диагноза нужно изучать продвижение воздуха по системе трубок, которые образуют дыхательную систему: трахее и бронхам различного калибра. Значение имеет как объем воздуха, который человек может вдохнуть или выдохнуть, так и скорость, с которой он это делает.
Все эти показатели исследуют при помощи таких методов, как пневмотахометрия, пикфлоуметрия и спирография. Пневмотахометр измеряет объемную скорость (т. е. литры в минуту) воздуха, выдыхаемого при так называемом форсированном выдохе. Пациента просят вдохнуть максимально глубоко и сделать сильный резкий выдох в «горлышко» пневмотахометра. Чтобы воздух выходил только через рот, на нос надевают… прищепку.
При пикфлоуметрии происходит то же самое, но, в отличие от пневмотахометрии, можно сразу узнать не только достигнутую максимальную скорость выдоха, но и время выдоха, объем выдохнутого воздуха и объем воздуха, выдохнутого за первую секунду (параметр, являющийся одним из ключевых при постановке диагноза «бронхиальная астма»).
Спирографическое исследование — самое объемное. Пациента просят сделать последовательно ряд спокойных вдохов и выдохов, затем — максимально глубокий вдох, заканчивающийся максимально резким выдохом, после чего еще несколько спокойных циклов «вдох-выдох». Зато и данных тут получается больше всего: кроме уже перечисленных показателей врач узнает жизненную емкость легких, резервные объемы вдоха и выдоха (они отражают функциональные резервы дыхательной системы) и многое другое.
Типы нарушения функции внешнего дыхания
Их всего три, и один вы точно знаете: словосочетание «обструкция бронхов» очень любят участковые врачи, особенно педиатры. Обструкция — это значит «закупорка, сужение». Термин относится именно к бронхиальному дереву, точнее, к снижению его проходимости. Нарушения по обструктивному типу свойственны в первую очередь бронхиальной астме, а также обструктивному бронхиту, ряду хронических заболеваний и определенным стадиям пневмонии и ОРВИ. Исследование при этом покажет уменьшение скоростных показателей, особенно скорости выдоха, причем изменения будут различаться в зависимости от того, бронхи какого калибра поражены: крупные, средние или самые мелкие (терминальные).
Читайте также:
Пневмония: коварный враг
При рестриктивном типе (рестрикция — ограничение) проходимость бронхов сохранена, но снижена возможность легких полноценно расправляться. Это может быть обусловлено воспалительными процессами, наличием новообразований, жидкостью в плевральной полости, послеоперационными спайками. В этом случае снизятся объемные показатели: в легкие будет входить (и, соответственно, выходить из них) меньше воздуха, чем должно.
Третий тип — смешанный, он сочетает как обструкцию, так и рестрикцию, а встречается при тяжелых бронхопневмониях, на некоторых стадиях хронической обструктивной болезни легких и при части опухолевых процессов.
Всю эту информацию невозможно получить ни на одном из «обзорных» исследований легких, результатом которых является, по сути, фотография. Поэтому если врач направляет вас на спирографию, не стоит заменять ее рентгеном.
Центр неврологии в Москве
(495) 506 61 01
Обструктивные и рестриктивные заболевания легких
Обструктивные заболевания легких
Обструктивные заболевания легких включают состояния, которые затрудняют выдох и дыхание в целом. Главный симптом обструктивного заболевания легких – постоянно преследующая одышка.
Люди с обструктивной болезнью легких страдают из-за одышки, из-за того, что им трудно выдыхать воздух, скопившийся в легких. Выдыхаемый воздух выходит медленнее, что связано с повреждением легких или сужением дыхательных путей. Воздух может задерживаться в легких в конце полного выдоха.
Обструкция легких сопровождается сухим кашлем (или влажным кашлем с небольшим количеством белой мокроты), гипоксией. В тяжелых случаях человек чувствует, что задыхается. Бронхобструкция является обратимой, чтобы снять приступ, необходимо вдыхание лекарственных веществ через ингалятор. Обычно при тяжелом приступе обструкции люди вызывают Скорую помощь. Тогда приехавшие специалисты вводят внутримышечно кортикостероидные препараты, чтобы снять приступ.
Для лечения легочной обструкции можно обратиться в терапевтическое отделение Юсуповской больницы. В нем работают опытные пульмонологи.
Наиболее распространенными причинами обструктивного заболевания легких являются:
Обструктивная болезнь легких затрудняет дыхание, особенно при повышенной физической нагрузке. По мере того, как скорость дыхания увеличивается, у вас есть меньше времени, чтобы выдохнуть весь воздух до следующего вдоха.
Рестриктивные заболевания легких
Рестриктивные заболевания легких приводят к уменьшению объемов легких, а также к поражению плевры, грудной стенки, диафрагмы и нарушению нервно-мышечной передачи. Рестриктивные болезни легких могут быть острые и хронические.
Люди с рестриктивным заболеванием легких не могут полностью заполнить свои легкие воздухом. Их легкие полностью не расширяются.
Состояния, вызывающие рестриктивное заболевание легких, следующие:
Симптомы обструктивной и рестриктивной болезни легких
Обструктивная болезнь легких и рестриктивное заболевание легких вызывают одышку. На ранних стадиях обструктивного или рестриктивного заболевания легких одышка происходит только при физическом напряжении.
Если болезнь легких прогрессирует, одышка может возникать при минимальной активности или даже в состоянии покоя. Кашель является распространенным симптомом при рестриктивных и обструктивных заболеваниях легких. Как правило, кашель сухой или производительный, те влажный, с выделением белой мокроты.
Симптомы депрессии и тревоги также распространены среди людей с обструктивным и рестриктивным заболеваниями легких. Эти симптомы возникают чаще, когда заболевание легких вызывает значительные ограничения в активности и образе жизни.
Диагностика обструктивной и рестриктивной болезни легких
Чаще всего люди с обструктивной или рестриктивной болезнью легких обращаются к врачу, потому что им не хватает дыхания, возникает одышка.
Рестриктивные и обструктивные заболевания легких выявляются с помощью легочных функциональных тестов. Когда человек выполняет различные дыхательные маневры, машина регистрирует объем и поток воздуха через легкие. Тестирование функции легких может выявить наличие обструктивной болезни легких или рестриктивного заболевания легких, а также определить их тяжесть.
Анкетирование врачом (включая историю курения), физический осмотр и лабораторные тесты могут дать дополнительные сведения о причине обструктивного заболевания легких или рестриктивных заболеваний легких.
Все необходимые диагностические мероприятия проводятся квалифицированными пульмонологами в терапевтическом отделении Юсуповской больницы.
Испытания на визуализацию почти всегда являются частью диагностики рестриктивной и обструктивной болезни легких. Они могут включать такие исследования, как:
У некоторых людей при обструктивной болезни легких может быть рекомендована бронхоскопия. При бронхоскопии врач использует эндоскоп (гибкую трубку с камерой и инструменты на ее кончике), чтобы заглянуть внутрь дыхательных путей и взять образцы легочной ткани (биопсия).
Что такое ХОБЛ?
Термин ХОБЛ – хроническая обструктивная болезнь легких применяется к целому ряду заболеваний легких, которые характеризуются нарушением способности выдыхать воздух из легких. Легочную функцию можно измерить с помощью пикфлоуметра.
Основными заболеваниями, включенными в эту группу, являются хронический бронхит, эмфизема а иногда и астма с постоянным течением. ХОБЛ является основной причиной серьезных заболеваний в России, и более 15 миллионов страдают это й болезнью. Курение сигарет составляет 80-90% риска развития ХОБЛ, хотя очень небольшое число пациентов имеют генетическую форму эмфиземы, провоцируемую альфа-1-антитрипсином.
Менее четко определенные генетические и экологические факторы, вероятно, также определяют вероятность человека заболеть хронической обструктивной болезнью легких. Эмфизема легких является хроническим тяжелым заболеванием нижних дыхательных путей. При эмфиземе легких альвеолы разрушаются, суживаются или заполняются жидкостью. Это снижает респираторную функцию, появляется одышка. При повреждении воздушных мешочков появляются в легочной ткани постоянные «отверстия», данное состояние является необратимым.
Что делать, если у меня ХОБЛ?
Хотя многие признаки ХОБЛ являются необратимыми, пациенту можно существенно помочь при помощи методик медикаментозного лечения и реабилитации. Небольшое число пациентов с тяжелой ХОБЛ могут быть кандидатами на хирургическое лечение (операция по трансплантации легких). Ваш врач может сообщить вам более подробно обо всех этих вариантах.
Что такое астма?
Одной из задач реабилитации при хронической обструктивной болезни легких является помощь пациенту в достижении независимости, стремление к улучшению общего качества его жизни – ее физической, эмоциональной и социальной составляющей.
Достижение этих целей помогает людям с ХОБЛ жить более комфортно, быть более выносливыми. Лечение и реабилитация облегчают симптомы и предотвращают прогрессирование заболевания с минимальными побочными эффектами.
Важно распознавать и лечить даже симптомы легкой астмы, чтобы избежать более серьезного эпизода. Ключом к контролю над вашей астмой является раннее распознавание предупреждающих знаков. Это признаки, предупреждающие, что ваша астма становится все хуже. Затем вы должны знать, как вернуть свою астму под контроль, используя план контроля астмы.
Методы лечения обструкции легких
При обструкции легких происходит воспаление и сужение бронхов. Это запускает тяжелый патологический процесс в легких. Заболевание склонно прогрессировать и протекать хронически. На слизистой оболочке воздушных путей есть так называемые ворсинки. Они задерживают вирусы и вредные вещества, попадающие в организм. Если на бронхи оказывается негативное воздействие, снижаются защитные функции бронхов. Плохо влиять на легкие могут частички сажи, сигаретный дым, токсичные вещества, пыль.
Особенно бронхобструкции подвержены аллергики. При снижении защитной функции бронхов развивается воспалительный процесс. Последствием воспаления является отек слизистой оболочки, сужение бронхиального прохода. Это провоцирует затруднения в дыхании. При выслушивании (аускультации легких) слышны хрипящие и свистящие звуки.
В тяжелых случаях хронической обструктивной болезни легких может потребоваться дополнительная кислородная терапия. Механическая помощь при дыхании может быть полезна некоторым людям с затрудненным дыханием, связанным с рестриктивным заболеванием легких.
В случаях заболевания легких, связанного с ожирением, потеря веса и физические упражнения могут помочь уменьшить расстройства дыхания, вызванные избыточным содержанием жира.
Тяжелые, конечные стадии рестриктивного заболевания легких (такие как идиопатический легочный фиброз) могут лечиться трансплантацией легких. Широкий спектр методов лечения обструктивной болезни легких применяется в терапевтическом отделении Юсуповской больницы. С больными с легочными заболеваниями работают опытные пульмонологи.


 Читайте также:
Читайте также: