Нарушение внутрижелудочковой проводимости на экг у ребенка 9 лет что это значит
Нарушение внутрижелудочковой проводимости на экг у ребенка 9 лет что это значит
Наиболее часто нарушения внутрижелудочковой проводимости (НВЖП) появляются на ЭКГ с 3-го по 7-й день жизни и сохраняются в течение последующих 3—4 нед, когда изменения комплекса ST-T уже практически отсутствуют.
К концу периода новорожденности НВЖП исчезают только у 31% младенцев.
У небольшой части детей (12%) НВЖП существуют кратковременно и полное восстановление внутрижелудочковой проводимости происходит к 7-му дню жизни.
В последующие 2—3 года жизни НВЖП из всех форм нарушений проводимости диагностируются наиболее часто. На ЭКГ они регистрируются преимущественно в V3R— V2 и во II, III, AVF отведениях и совпадают с зонами преимущественной локализации ишемии миокарда в ранний неонатальный период. С возрастом происходит постепенное восстановление проводимости в поврежденных участках системы волокон Пуркинье. Как правило, до 2—2,5 лет НВЖП сохраняются у всех детей, в возрасте 3 лет — у 4/5 из них, а в возрасте 3,5—4 лет — только у 2/3 детей, у которых нарушения внутрижелудочковой проводимости сформировались в периоде новорожденности.
Повреждения папиллярных мышц трикуспидального клапана у новорожденного часто являются результатом их ишемии из-за гипоперфузии питающих сосудов, тканевой гипоксии и возникающей миокардиальной дисфункции. По данным литературы, гипоксические повреждения папиллярной мышцы обнаруживаются преимущественно у доношенных детей (59%), в 25% случаев они диагностируются у детей с весом при рождении от 1500 до 3000 г и в 10% — у недоношенных детей с очень низким весом при рождении (менее 1250 г).
Впервые транзиторную трикуспидальную недостаточность у новорожденного, родившегося в асфиксии, описали в 1968 г. G. Schitbler et ah: у ребенка наблюдалась полная клиническая картина этого синдрома, а проведенная катетеризация сердца подтвердила трикуспидальную недостаточность. В 1975 г. R. Freymann et al. описали другой случай трикуспидальной недостаточности у новорожденного ребенка. При катетеризации сердца диагноз был также подтвержден. В 1977 г. R. Bucciarelli et al. представили данные уже о 14 доношенных новорожденных с тран-зиторной трикуспидальной недостаточностью, возникшей после тяжелого перинатального гипоксического стресса. У 2 погибших детей на секции обнаруживались признаки некроза передней папиллярной мышцы трикуспидального клапана. Е. Setzer et al. (1980) у 24 из 80 новорожденных детей, погибших в различные сроки после рождения от гипоксии и родовой травмы, описали разной глубины ишемические некрозы папиллярных мышц трикуспидального клапана. В 1980 г. W. Dennelly et al. в связи с этим ввели понятие острого ишемического миокардиального некроза папиллярной мышцы (IMN). Затем в 1982 г. X. Hernandoren et al. дополняют список новорожденных с этой патологией, описывая еще 2 детей с синдромом IMN. В последующем S. Turner-Gomes et al. (1989), обследовав 59 новорожденных, родившихся в асфиксии и с синдромом фетальной циркуляции, обнаружили у 28 из них транзиторную недостаточность трикуспидального клапана.
Гистологические исследования, проведенные у таких детей, показывают различной глубины ишемические некрозы папиллярных мышц. Наиболее часто повреждается ее апикальная часть. У таких новорожденных трикуспидальная недостаточность на ранних сроках жизни сопровождается значительным повышением активности миокардиального изофермента креатинфосфокиназы в сыворотке крови.
Клинически у новорожденных с синдромом IMN и значительной регургитацией крови в полость правого предсердия отмечаются симптомы острой сердечной декомпенсации, характерный шум трикуспидальной недостаточности, который выслушивается у нижнего края грудины или над мечевидным отростком, а также периодически возникающий общий цианоз. Характерно увеличение кардиоторакального индекса более 0,60 за счет правого желудочка.
У детей с небольшой степенью регургитации крови или без нее, как правило, отсутствуют симптомы острого нарушения кровообращения, но аускультативно определяется шум трикуспидальной недостаточности.
В первые дни жизни на ЭКГ, как правило, определяются признаки ишемии миокарда в отведениях, отражающих электрические потенциалы правого желудочка.
Аускультативное отображение синдрома трикуспидальной недостаточности наиболее часто регистрируется у детей от нескольких дней до 6 мес после рождения. В ряде случаев шум трикуспидальной недостаточности выслушивается в течение первых лет жизни. Продолжительность аускультации шума зависит прежде всего от глубины поражения папиллярной мышцы или мышечной трабекулы:
— если имеется ишемия миокарда с локализацией лишь в субэндокардиальной зоне папиллярной мышцы, то, как правило, симптомы недостаточности клапана исчезают в течение периода новорожденности, реже — в первые месяцы жизни;
— если имеет место ишемический некроз части или всей папиллярной мышцы, то в будущем на его месте формируется очаговый склероз, с последующим рубцеванием и укорочением опорных структур трикуспидального клапана. Тогда шум недостаточности выслушивается длительно, в течение ряда лет.
Ультразвуковое исследование сердца помогает подтвердить диагноз.
Нарушение внутрижелудочковой проходимости
Общие сведения
Нарушение внутрижелудочковой проходимости является паталогическим и относиться к одним из проявлений аритмии. При развитии заболевания нарушается проводимость нервных импульсов сердца. Также возникают блокады в сердце, которые могут быть опасны для жизни пациента.
Признаки нарушений внутрижелудочковой проводимости
При нарушениях возникают помехи для нормального прохождения нервного импульса по пучку внутрижелудочковой системы сердца. Может быть блокада одного пучка Гиса, двух или трех. Может сопровождаться также замедлением прохождения ммпульсов, вплоть до полного прекращения (моментальная остановка сердца). Блокады сердца разделяются на полные (отсутствие импульса) и неполные (нарушение проводимости нервного импульса).
Проявление основных симптомов нарушения внутрижелудочковой проходимости:
Участок поражения
Патология внутрижелудочковой проводимости также должна быть классифицирована по участку поражения. Блокада каждого пучка Гиса в отдельности может характеризироваться врачом как более или менее благоприятная для здоровья и жизни пациента. В связи с этим, блокады разделяют на подгруппы:
Отметим, что дистинальные блокады считаются врачами наименее благоприятными.
Причины возникновения патологии внутрижелудочковой проводимости:
Лечение нарушения внутрижелудочковой проводимости
При сердечной недостаточности и наличии внутрижелудочковых блокад врачи используют лекарственные средства, которые обладают кардиотонической активностью. В случае наличия серьезных нарушений и угрозы жизни пациента, врачи вводят в сердце зонт-элекрод. Основное лечение напрвлено на устранение основных причин блокады. При возникновении проблем с внуриделудочковой проводимостью сердца нужно обращаться в врачам-кардиологам и к аритмологам (специализируется на нарушениях ритма сердца).
Нарушение внутрижелудочковой проводимости сердца классификация, причины, признаки, лечение
Признаки на ЭКГ
Обнаружение заболевания у пациента происходит после прохождения им электрокардиографии. При расшифровке, главным признаком, который указывает на существующую патологию, выступает комплекс QRS, характеризующий работу желудочков.
Благодаря ЭКГ выделяются основные сбои в ритме желудочков: торможение или прерывание проводимости, блокировка повторного вхождения импульса или ускорение проводимости. Каждая патология обладает своим механизмом развития и особенностями, просматриваемыми на электрокардиограмме.
Главные признаки развития патологии на электрокардиограмме:
Важным показателем является время, за которое импульс проходит весь путь (от синосувого узла до желудочков). Норма прохождения одного импульса составляет 0,07-0,09 с.
Причины различных типов внутрижелудочковых блокад
Блокада правой ножки встречается нечасто, бывает полной или частичной.
Частичные повреждения провоцирует применение некоторых медикаментов (препараты наперстянки, «Хинидина»), склеротические нарушения миокарда. Возможной причиной БПНПГ считаются воспалительные процессы в нем, а также электролитные нарушения.
Основными причинами абсолютной БПНПГ считаются:
Причины блокады левой ножки Гиса:
Причины 2-пучковой блокады с левой передней ветвью:
Вариация такой же блокады, но с левой задней ветвью развивается в результате поражений стенок ЛЖ.
Причинами трехпучковых блокад считаются все перечисленные заболевания и другие сердечные патологии. Отличие такого типа нарушений в наличии симптоматики и необходимости грамотного лечения.
Диагностика
Для того чтобы точно определить нарушение проходимости на первом этапе, доктора применяют электрокардиограф. Если обнаружены ритмические несоответствия, проводят холтеровское мониторирование — специализированный вид ЭКГ. Третьим этапом станет изучение локальности патологии при помощи электрограммы пучка Гисса.
Некоторые медицинские тесты, определяющие локальное нарушение внутрижелудочковой проводимости, предполагают пробы с физическими нагрузками. Благодаря им удается установить точную картину течения болезни и выяснить, какой вид блокады сердца сопровождает патологию. От того, насколько грамотно проведена диагностика, будет зависеть лечение.
При обнаружении сердечных признаков следует обратиться к врачу-кардиологу. Он опросит пациента для выяснения необходимых деталей для постановки диагноза:
Далее врач проведет осмотр пациента. Он измерит пульс, сделает перкуссию сердца (простукивание) и прослушает его с помощью стетоскопа. Затем доктор назначит электрокардиограмму и другие инструментальные методы диагностики.
Замедление внутрижелудочковой проводимости импульса на ЭКГ определяется по следующим показателям:
При блокировании ПНПГ показатели примерно такие:
При блокаде ЛНПГ данные обычно следующие:
При подозрении на блокаду человеку следует обратиться к кардиологу. Пациенту показаны такие исследования:
Основной метод обнаружения различных нарушений атриовентрикулярной и внутрижелудочковой проводимости — это ЭКГ. Обычно при патологическом изменении проводимости в АВ-узле наблюдается удлинение Р-R интервала, появление дополнительных патологических зубцов, а также прочие нарушения.
При тяжелой АВ-блокаде наблюдается блокирование множественных импульсов, при неполной блокаде — лишь единичные нарушения.
Для поиска причины заболевания следует обратиться к кардиологу с целью проведения полной диагностики. Для этого человеку могут быть назначены такие методы обследования:
Для оценки тяжести и поиска детальных характеристик нарушения внутрижелудочковой и атриовентрикулярной проводимости наиболее информативен метод Холтера. Он помогает оценить максимальную степень блокады, фиксирует эпизоды брадикардии, помогает связать патологию с приемом препаратов, с временем суток и прочими данными.
Поскольку патология проводимости не изолирована, а является следствием других заболеваний, прогнозирование позволительно только с учетом клинического течения, результативности лечения основной болезни.
Блокада левой ножки пучка Гиса увеличивает риск смертельного исхода в 5 раз. Блок правой ножки не рассматривается в качестве фактора риска в течении болезней сердца.
Двухпучковые нарушения предшествуют переходу в полную предсердножелудочковую блокаду ежегодно у 5% пациентов. Опасаться утяжеления проводимости следует при перемежающем типе изменений.
Симптомы и проявления
Отдельных признаков, которые определенно указывают на нарушение проводимости, не выделено. Нередко протекание болезни бессимптомное.
Некоторые больные переносят признаки легко, поскольку картина размытая. У отдельной группы людей наблюдается значительное ухудшение самочувствия. Проявление симптомов напрямую зависит от месторасположения нарушений.
Импульсы могут проходить медленнее либо полностью прекратиться, выяснить характер можно после проведения диагностических мер.
Патология чаще выявляется по следующей группе симптомов:
Синоатриальная блокада обычно проявляет себя болью в грудной клетке, недостатком воздуха, редким пульсом. Нарушения внутрипредсердной проводимости часто протекают бессимптомно либо проявляются отечностью и одышкой. АВ-замедление выявляется сильной брадикардией, нередки обмороки.
Нарушения пучков Гиса сопровождается общим недомоганием, снижением частоты сокращений сердечной мышцы.
Нарушение внутрижелудочковой проводимости на экг у ребенка 9 лет что это значит
Достоверных данных о распространённости нарушений ритма у детей нет. В структуре сердечно-сосудистых заболеваний детского возраста аритмии составляют (по обращаемости) от 2,3 до 27%, но их нередко выявляют и у здоровых детей. Нарушения сердечного ритма и проводимости обнаруживают у детей всех возрастов, включая новорождённых; их выявляют даже у плода. Частота увеличивается в пубертатном периоде.
Этиология и патогенез
Нарушения ритма могут быть врождёнными или приобретёнными и обусловлены кардиальными, экстракардиальными и сочетанными причинами. К кардиальным причинам аритмии относятся врождённые и приобретённые пороки сердца, ревмокардит и неревматические кардиты, инфекционный эндокардит, кардиомиопатии и другие заболевания сердца.
Основным патогенетическим фактором аритмий считают нарушения формирования импульса и/или скорости проведения возбуждения в результате угнетения функции синусового узла, активации эктопических водителей ритма и функционирования дополнительных проводящих путей. Эти нарушения возникают вследствие воспалительных, дистрофических, некротических и склеротических процессов в сердечной мышце и проводящей системе сердца или в результате электролитного дисбаланса, приводящего к изменению клеточного метаболизма и ионного состава внутренней среды кардиомиоцитов.
В детском возрасте аритмии чаще имеют экстракардиальное происхождение. При этом большую роль играет перинатальная патология (неблагоприятное течение беременности и родов, недоношенность, внутриутробная гипотрофия, инфицирование), приводящая к нарушению морфогенеза и функциональной незрелости проводящей системы сердца. Перинатальные повреждения ЦНС могут привести к нарушению нейровегетативной регуляции ритма с изменением взаимоотношений симпатического и парасимпатического отделов вегетативной нервной системы, вследствие чего возникают электрическая нестабильность миокарда и проводящей системы сердца, а также снижение функциональных резервов адаптации симпатоадреналового звена регуляции сердечного ритма.
Классификация
Клиническая картина
Нарушения ритма у детей нередко протекают бессимптомно, что не позволяет точно установить время их появления. Приблизительно в 40% случаев аритмии выявляют случайно (на ЭКГ) либо при обследовании в связи с перенесённой ОРВИ. Дети значительно реже взрослых жалуются на сердцебиение, ощущение перебоев в деятельности сердца, его замирание, даже при тяжёлых формах аритмии. Наряду с этим в препубертатном и пубертатном возрасте нарушения ритма могут иметь яркую эмоциональную окраску, обусловленную психовегетативными расстройствами, и сопровождаться другими кардиальными и экстракардиальными жалобами: болями в области сердца, повышенной возбудимостью, нарушениями сна, метеочувствительностью. При аритмиях возможны слабость, головокружение и обмороки (при синусовой брадикардии, атриовентрикулярной блокаде, синдроме слабости синусового узла, пароксизмальных тахикардиях).
При объективном обследовании у детей с нарушениями ритма можно выявить учащение или замедление пульса, изменение его характера (неправильный с периодическими выпадениями, чередованием периодов учащения и урежения, временным или постоянным ослаблением пульсовой волны, наличием компенсаторной паузы). Оценка других основных характеристик сердечно-сосудистой системы (артериальное давление, размеров сердца, звучности тонов, сердечных шумов) позволяет установить или исключить сердечную патологию как причину возникновения аритмии.
Диагностика
Клинико-электрокардиографическое обследование позволяет установить тип нарушений ритма (функциональный или органический), особенно экстрасистолии. Экстрасистолы функционального происхождения наиболее часто выявляют в пре- и пубертатный периоды, они непостоянны, обычно исчезают или значительно урежаются при изменении положения тела и физической нагрузке. Исходят экстрасистолы чаще всего из правого желудочка или имеют суправентрикулярное происхождение.
С целью уточнения происхождения нарушений ритма проводят кардио-интервалографию, суточное холтеровское мониторирование ЭКГ, функциональные пробы: нагрузочные (тест с дозированной физической нагрузкой, велоэргометрия, тредмил-тест) и лекарственные [атропиновая, с пропранололом, изопреналином (изадрин), гилуритмалом и др.]. При подозрении на органическое поражение сердца проводят рентгенологическое исследование и ЭхоКГ. Необходимы также оценка вегетативного и психологического статуса ребёнка, нейрофизиологическое обследование [ЭЭГ, эхоэнцефалография (ЭхоЭГ), РЭГ], консультации невролога, оториноларинголога, эндокринолога, окулиста.
Холтеровское мониторирование позволяет значительно чаще, чем стандартная ЭКГ, выявлять нарушения ритма даже у здоровых детей (миграцию водителя ритма, экстрасистолию и др.) и определять их связь с периодами суток и ночного сна (циркадная зависимость), что имеет значение для выбора метода лечения.
Исследование состояния вегетативной нервной системы подтверждает значительную роль её дисфункции при аритмиях. Так, преобладание парасимпатических при недостаточности симпатических влияний обнаруживают при экстрасистолиях, замедлении атриовентрикулярнои проводимости, а также у детей с хронической тахиаритмией и даже мерцательной аритмией.
В сложных случаях в условиях специализированного стационара проводят электрографию атрионодальной проводящей системы, поверхностное ЭКГ-картирование (для топической диагностики нарушений ритма) и другие специальные методы исследования.
Течение
Ряд аритмий (изолированная тахи- и брадикардия, редкие непостоянные монотопные экстрасистолы, лёгкие степени нарушения проводимости, миграция водителя ритма) обычно не сопровождается органической сердечной патологией и отчётливыми субъективными проявлениями и протекают вполне благоприятно. Некоторые формы нарушений ритма, особенно стойкие, могут ухудшить состояние больного, неблагоприятно сказаться на гемодинамике, вызвать снижение сердечного выброса и нарушение коронарного кровообращения и в результате привести к неблагоприятному исходу. Это возможно при желудочковой и суправентрикулярнои тахикардии, частых политопных экстрасистолах, значительном замедлении сердечного ритма, атриовентрикулярных блокадах, синдроме удлинённого интервала Q-Т (синдром Романо-Уорда).
У новорождённых и детей раннего возраста нарушения ритма могут протекать как бессимптомно, так и тяжело, с осложнениями. У более старших детей прогноз нарушений ритма обычно благоприятный, но стойкие аритмии, особенно тяжёлые формы, также могут привести к неблагоприятному исходу.
Лечение
Лечение нарушений ритма, особенно угрожающих жизни, осуществляют строго индивидуально в зависимости от их происхождения, формы, продолжительности, влияния на самочувствие ребёнка и состояние его гемодинамики. Необходимо купировать аритмию и проводить поддерживающую терапию для предупреждения повторного возникновения. При всех видах аритмий одновременно следует провести лечение кардиальных и экстракардиальных их причин.
Диспансерное наблюдение
Диспансерное наблюдение должно быть регулярным; его частоту определяют в зависимости от основного заболевания (ревматизм, неревматический кардит, врожденные пороки сердца, синдром вегетативной дистонии и др.), формы аритмии и особенностей её течения.
Профилактика
Профилактика нарушений ритма и проводимости направлена на устранение предрасполагающих факторов. С целью своевременного выявления аритмий целесообразно проведение регулярного ЭКГ-контроля, особенно в периоды наибольшего риска их развития (у новорождённых, в 4-5, 7-8 и 12-13 лет). Вторичная профилактика предусматривает поддержание нормальной ритмичной деятельности сердца и предупреждение прогрессирования аритмий и включает комплекс немедикаментозных воздействий (психологическая коррекция, общеукрепляющие мероприятия, ЛФК) и медикаментозное лечение (курсы ноотропных, мембраностабилизирующих препаратов, антиоксидантов и др.) в зависимости от особенностей конкретного случая.
Прогноз
Большинство аритмий в детском возрасте доброкачественно, обратимо и не отягощает прогноз жизни. Однако у новорождённых и детей раннего возраста они могут вызвать развитие аритмогенной кардиомиопатии или сердечной недостаточности, способных привести к ранней инвалидизации и даже к летальному исходу. Неблагоприятный прогноз имеют хронические непароксизмальная и пароксизмальная тахикардии, мерцательная аритмия, приобретённая полная поперечная блокада сердца. К заболеваниям, сопряжённым с высоким риском развития внезапной смерти (чаще вследствие асистолии или фибрилляции желудочков), относят синдром удлинённого интервала Q-Т, выраженные нарушения функции синусового узла, некоторые тахиаритмии, особенно желудочковые, сопровождающиеся обмороками, ишемией миокарда, острой сердечной недостаточностью, артериальной гипертензией.
Источник: Детские болезни. Баранов А.А. // 2002. Иллюстрации с сайта: © 2011 Thinkstock
Стандартная электрокардиография в педиатрической практике
Электрокардиография (ЭКГ) остается одним из самых распространенных методов обследования сердечно-сосудистой системы и продолжает развиваться и совершенствоваться. На основе стандартной электрокардиограммы предложены и широко используются различные модифи
Электрокардиография (ЭКГ) остается одним из самых распространенных методов обследования сердечно-сосудистой системы и продолжает развиваться и совершенствоваться. На основе стандартной электрокардиограммы предложены и широко используются различные модификации ЭКГ: холтеровское мониторирование, ЭКГ высокого разрешения, пробы с дозированной физической нагрузкой, лекарственные пробы [2, 5].
Отведения в электрокардиографии
Однополюсные грудные отведения обозначают латинской буквой V (потенциал, напряжение) с добавлением номера позиции активного положительного электрода, обозначенного арабскими цифрами:
С помощью грудных отведений можно судить о состоянии (величине) камер сердца. Если обычная программа регистрации 12 общепринятых отведений не позволяет достаточно надежно диагностировать ту или иную электрокардиографическую патологию либо требуется уточнение некоторых количественных параметров, используют дополнительные отведения. Это могут быть отведения
Техника регистрации электрокардиограммы
ЭКГ регистрируют в специальном помещении, удаленном от возможных источников электрических помех. Исследование проводится после 15-минутного отдыха натощак или не ранее чем через 2 ч после приема пищи. Пациент должен быть раздет до пояса, голени следует освободить от одежды. Необходимо использовать электродную пасту для обеспечения хорошего контакта кожи с электродами. Плохой контакт или появление мышечной дрожи в прохладном помещении может исказить электрокардиограмму. Исследование, как правило, проводится в горизонтальном положении, хотя в настоящее время стали также осуществлять обследование в вертикальном положении, так как при этом изменение вегетативного обеспечения приводит к изменению некоторых электрокардиографических параметров [7].
Нормальная электрокардиограмма
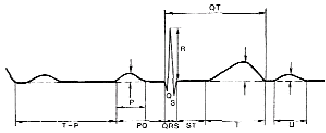 |
| Рисунок 1. Нормальная электрокардиограмма |
Анализ электрокардиограммы
Общая схема анализа ЭКГ включает несколько составляющих.
Анализ сердечного ритма и проводимости
Определение источника возбуждения производится по определению полярности зубца Р и по его положению относительно комплекса QRS. Синусовый ритм характеризуется наличием во II стандартном отведении положительных зубцов Р, предшествующих каждому комплексу QRS. При отсутствии этих признаков диагностируется несинусовый ритм: предсердный, ритм из АВ-соединения, желудочковые ритмы (идиовентрикулярные), мерцательная аритмия.
ЧСС = 60 R-R,
При неправильном ритме можно ограничиться определением минимальной и максимальной ЧСС, указав этот разброс в «Заключении».
Регулярность сердечных сокращений оценивается при сравнении продолжительности интервалов R-R между последовательно зарегистрированными сердечными циклами. Интервал R-R обычно измеряется между вершинами зубцов R (или S). Разброс полученных величин не должен превышать 10% от средней продолжительности интервала R-R. Показано, что синусовая аритмия той или иной степени выраженности наблюдается у 94% детей. Условно выделены V степеней выраженности синусовой аритмии:
Кроме физиологически наблюдаемой синусовой аритмии, неправильный (нерегулярный) ритм сердца может наблюдаться при различных вариантах аритмий: экстрасистолии, мерцательной аритмии и других.
Оценка функции проводимости требует измерения продолжительности зубца Р, которая характеризует скорость проведения электрического импульса по предсердиям, продолжительности интервала P-Q (P-R) (скорость проведения по предсердиям, АВ-узлу и системе Гиса) и общую длительность желудочкового комплекса QRS (проведение возбуждения по желудочкам). Увеличение длительности интервалов и зубцов указывает на замедление проведения в соответствующем отделе проводящей системы сердца.
Интервал P-R может быть укороченным (менее 0,10 с) в результате ускоренного проведения импульса, нарушений иннервации, из-за наличия дополнительного пути быстрого проведения между предсердиями и желудочками. На рисунке 3 представлен один из вариантов укорочения интервала P-R.
На данной электрокардиограмме (см. рис. 2) определяются признаки феномена Вольффа-Паркинсона-Уайта, включающего: укорочение интервала P-R менее 0,10 с, появление дельта-волны на восходящем колене комплекса QRS, отклонение электрической оси сердца влево. Кроме того, могут наблюдаться вторичные ST-T-изменения. Клиническое значение представленного феномена заключается в возможности формирования наджелудочковой пароксизмальной тахикардии по механизму re-entry (повторного входа импульса), так как дополнительные проводящие пути обладают укороченным рефрактерным периодом и восстанавливаются для проведения импульса быстрее, чем основной путь [8].
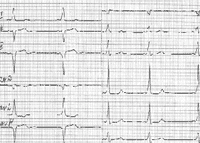 |
| Рисунок 2. ЭКГ ребенка В. Г., 14 лет. Диагноз: феномен Вольффа-Паркинсона-Уайта |
Определение положения электрической оси сердца
Повороты сердца вокруг переднезадней оси. Принято различать три условные оси сердца, как органа, находящегося в трехмерном пространстве (в грудной клетке).
Поперечная ось проходит через середину основания желудочков перпендикулярно продольной оси. При повороте вокруг этой оси наблюдается смещение сердца верхушкой вперед или верхушкой назад.
Основное направление электродвижущей силы сердца представляет собой электрическую ось сердца (ЭОС). Повороты сердца вокруг условной переднезадней (сагиттальной) оси сопровождаются отклонением ЭОС и существенным изменением конфигурации комплекса QRS в стандартных и усиленных однополюсных отведениях от конечностей.
Повороты сердца вокруг поперечной или продольной осей относятся к так называемым позиционным изменениям.
Определение ЭОС проводится по таблицам. Для этого сопоставляют алгебраическую сумму зубцов R и S в I и III стандартных отведениях.
Различают следующие варианты положения электрической оси сердца:
Анализ предсердного зубца Р
Анализ зубца Р включает: изменение амплитуды зубца Р; измерение длительности зубца Р; определение полярности зубца Р; определение формы зубца Р.
При более горизонтальном положении сердца в грудной клетке, например у гиперстеников, зубец Р увеличивается в отведениях I и aVL и уменьшается в отведениях III и aVF, а в III стандартном отведении зубец Р может стать отрицательным.
Анализ желудочкового комплекса QRST
Комплекс QRST соответствует электрической систоле желудочков и рассчитывается от начала зубца Q до конца зубца Т.
Составляющие электрической систолы желудочков: собственно комплекс QRS, сегмент ST, зубец Т.
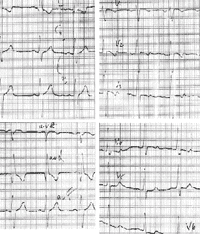 |
| Рисунок 3. ЭКГ ребенка Р. Б., 4 года. Диагноз: аномальное отхождение левой коронарной артерии от легочной артерии |
В то же время у детей грудного возраста глубокий зубец Q может быть в отведении III, aVF, а в отведении aVR весь желудочковый комплекс может иметь вид QS.
За зубцом Т следует горизонтальный интервал Т-Р, соответствующий периоду, когда сердце находится в состоянии покоя (период диастолы).
Зубец U появляется через 0,01-0,04 с после зубца Т, имеет ту же полярность и составляет от 5 до 50% высоты зубца Т. До настоящего времени четко не определено клиническое значение зубца U.
Интервал Q-T. Продолжительность электрической систолы желудочков имеет важное клиническое значение, поскольку патологическое увеличение электрической систолы желудочков может быть одним из маркеров появления угрожающих жизни аритмий.
Электро кардиограф ические признаки гипертрофии и перегрузок полостей сердца
Электрокардиографические изменения при этом обусловлены: увеличением электрической активности гипертрофированного отдела сердца; замедлением проведения по нему электрического импульса; ишемическими, дистрофическими и склеротическими изменениями в измененной мышце сердца.
Однако следует отметить, что широко используемый в литературе термин «гипертрофия» не всегда строго отражает морфологическую сущность изменений. Нередко дилатация камер сердца имеет те же электрокардиографические признаки, что и гипертрофия, при морфологической верификации изменений.
При анализе ЭКГ следует учитывать переходную зону (рис. 4) в грудных отведениях.
 |
| Рисунок 4. Состояние основных зубцов лектрокардиограммы в грудных отведениях. Переходная зона |
Признаки перегрузок предсердий
Электрокардиографические признаки перегрузки левого предсердия формируют электрокардиографический комплекс признаков, называемый в литературе Р-mitrale. Увеличение левого предсердия является следствием митральной регургитации при врожденной, приобретенной (вследствие ревмокардита или инфекционного эндокардита), относительной митральной недостаточности или митрального стеноза. Признаки перегрузки левого предсердия представлены на рисунке 5.
Увеличение левого предсердия (см. рис. 5) характеризуется:
Поскольку удлинение зубца Р может быть обусловлено не только увеличением левого предсердия, но и внутрипредсердной блокадой, то наличие выраженной отрицательной фазы зубца Р в отведении V1 более важно при оценке перегрузки (гипертрофии) левого предсердия. В то же время выраженность отрицательной фазы зубца Р в отведении V1 зависит от частоты сердечных сокращений и от общих характеристик вольтажа зубцов.
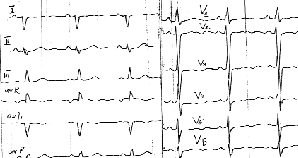 |
| Рисунок 6. ЭКГ ребенка В. С., 13 лет. Первичная легочная гипертензия |
Признаки увеличения правого предсердия представлены на рисунке 6.
Увеличение правого предсердия (см. рис. 6) характеризуется:
На рисунке 6 кроме признаков перегрузки правого предсердия отмечаются также признаки перегрузки правого желудочка.
Признаки перегрузок(гипертрофии) желудочков
Поскольку в норме ЭКГ отражает активность только левого желудочка, электрокардиографические признаки перегрузки левого желудочка подчеркивают (утрируют) норму. Там, где в норме высокий зубец R (в отведении V4, положение которого совпадает с левой границей сердца), он становится еще выше; где в норме глубокий зубец S (в отведении V2), он становится еще глубже.
Преобладающая дилатация левого желудочка имеет следующие признаки: R в V6 больше, чем R в V5, больше, чем R в V4 и больше 25 мм; внезапный переход от глубоких зубцов S к высоким зубцам R в грудных отведениях; смещение переходной зоны влево (к V4) (рис. 7).
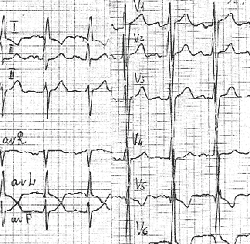 |
| Рисунок 7. ЭКГ ребенка Г. Ш., 3 года. Диагноз: врожденная недостаточность митрального клапана |
Признаками преоблающей гипертрофии миокарда левого желудочка является депрессия (смещение ниже изолинии) сегмента S-T в отведении V6, возможно, и в V5 (рис. 8) [4, 7].
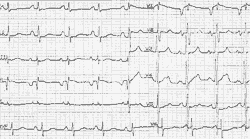 |
| Рисунок 8. ЭКГ ребенка Г. Ш., 3 года. Диагноз: врожденная недостаточность митрального клапана |
Дополнительными признаками являются вторичные изменения в виде смещения сегмента S-T и изменения зубца Т. При некоторых патологических состояниях, в частности при дефекте межпредсердной перегородки, гипертрофия правого желудочка демонстрируется также неполной блокадой правой ножки пучка Гиса в виде rsR в отведении V1 (рис. 9) [7].
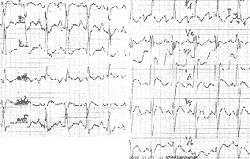 |
| Рисунок 9. ЭКГ ребенка М. К., 8 лет. Диагноз: дефект межпредсердной перегородки |
По вопросам литературы обращайтесь в редакцию.
Редакция приносит свои извинения за опечатки
В выходных данных статьи «Ящур», № 8 2004, следует читать:
А. Е. Кудрявцев, кандидат медицинских наук, доцент,
Т. Е. Лисукова, кандидат медицинских наук, доцент,
Г. К. Аликеева, кандидат медицинских наук
ЦНИИ эпидемиологии МЗ РФ, Москва
В статье И. Ю. Фофановой «Некоторые вопросы патогенеза внутриутробных инфекций», № 10.2004. На странице 33 во 2-й колонке слева направо следует читать: «Во II триместре (после уточнения диагноза) показано применение антибактериальной терапии с учетом чувствительности антибиотиков (пенициллинового ряда или макролидов). Назначение амоксиклава, аугментина, ранклава, азитрокса, сумамеда при беременности возможно, только когда предполагаемая польза для матери превышает потенциальный риск для плода или ребенка. Несмотря на то, что в экспериментальных исследованиях тератогенного действия этих препаратов выявлено не было, применения их во время беременности следует избегать».
Е. В. Мурашко, кандидат медицинских наук, доцент РГМУ, Москва


