Навья косточка чем лечить
Что делать, если косточка на ноге болит и растет?
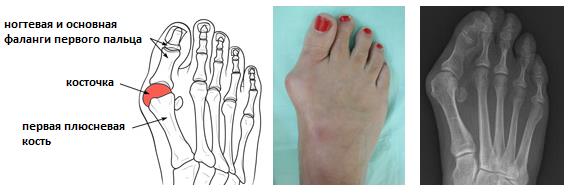
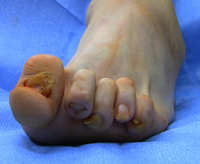
Патологическая деформация стопы, проявляющаяся образованием болезненной шишки или выпирающей косточки возле большого пальца, широко распространена, особенно среди женщин старше 30 лет. Врачи называют такую патологию вальгусной деформацией стопы.
При этом заболевании большой палец искривляется и оказывает давление на другие пальцы стопы, деформируя и их. Стопа подвергается поперечному распластыванию, а ткани плюснефалангового сустава большого пальца разрастаются, образуя болезненную шишку.
Вальгусная деформация кости не только портит внешний вид стопы, но и вызывает сильную боль, дискомфорт при ходьбе и не позволяет носить некоторые модели обуви. Если деформация плюснефалангового сустава выявляется на ранних стадиях развития или диагностируется у детей и подростков, ее лечение может быть проведено консервативными способами – физиотерапией, нормализацией массы тела, ношением ортопедической обуви и т.д.
Если же пациент обращается к врачу после формирования заметной болезненной шишки, избавиться от нее можно только путем оперативного вмешательства. Современные малотравматичные методики удаления вальгусной деформации позволяют навсегда избавиться от патологии и вернуть радость полноценного движения.
Причины развития вальгусной деформации стопы
По статистике с образованием болезненной шишки в области большого пальца в 10 раз чаще сталкиваются женщины. Особенно высок риск для пациенток в возрасте старше 30 лет. Связано это с особенностями гормонального фона женщины, ношением неудобной обуви на каблуке и наследственными факторами. К наиболее вероятным причинам развития вальгусной деформации стопы относят такие факторы:
Симптомы заболевания
На начальных стадиях развития заболевания, пациент ощущает легкий дискомфорт и отмечает незначительное искривление большого пальца, которое может не вызывать подозрений у больного. По мере развития патологии деформация усиливается, на боковой поверхности стопы в области большого пальца образуется шишка, а ткани воспаляются, что вызывает боль. Характерные симптомы вальгусной деформации стопы:
Отмечая у себя перечисленные симптомы, пациент должен немедленно обратиться к специалисту за медицинской помощью. Своевременное лечение поможет избавиться от боли, скованности движений, дискомфорта и позволит носить любимую обувь.
Диагностика вальгусной деформации
Основные признаки заболевания врач терапевт, подолог или ортопед определит уже при визуальном осмотре и пальпации пораженной стопы. При внешнем осмотре специалист отмечает, что больной опирается на пол не наружным краем стопы, а всей поверхностью. Продольная ось стопы искривлена, а пятка отклонена наружу.
При сведении ног в положении стоя, пациент не может соединить пятки. На поздних стадиях развития заболевания уже заметна выпирающая косточка большого пальца, отмечается отечность и покраснение в области сустава.
Для подтверждения диагноза назначается аппаратная диагностика — плантография, рентгенография стоп и подометрия. На рентгеновских снимках при развитии вальгусной деформации отмечается уменьшение высоты свода стопы, а также нарушение взаиморасположения переднего, среднего и заднего отделов стопы.
Подометрия позволяет выявить неравномерное распределение нагрузки со смещением в область носовой части стопы. Чтобы определить причины развития патологии пациенту дополнительно могут назначить консультацию следующих врачей: невролога, нейрохирурга, эндокринолога, гинеколога.
Степени и виды деформации стопы при вальгусной деформации
В зависимости от причин формирования болезненной шишки в области большого пальца, врачи выделяют несколько видов патологии, среди которых: статическая, структурная, травматическая, паралитическая, рахитическая и гиперкоррекционная деформации. Определить это можно только на основе полноценной диагностики стопы.
В зависимости от выраженности симптоматики, врачи выделяют три степени вальгусной деформации стопы:
Виды лечения косточки на ноге
Концепция лечения заболевания определяется степенью выраженности деформации и комплексом симптомов, отмечаемых пациентом. Эффективностью обладают три подхода к лечению патологии – консервативная терапия, хирургическое вмешательство и лазерная коррекция выпирающей косточки.
Лечение без операции
Если вальгусная деформация стопы развивается у ребенка или пациент обращается к врачу на 1 стадии патологии, эффективным может оказаться консервативное лечение без оперативного вмешательства. В этом случае терапия проводится при помощи таких методов:
Хирургическое вмешательство при вальгусной деформации
Классическое хирургическое вмешательство с целью коррекции вальгусной деформации стопы отличается высокой травматичностью и длительным периодом восстановления пациента. Операция проводится открытым способом – хирург делает разрез тканей с помощью скальпеля вплоть до кости с ее последующим извлечением.
Анестезия при этом может применяться как местная, так и общая. Стандартная методика хирургического вмешательства предполагает последовательное проведение таких этапов операции:
В зависимости от выраженности и тяжести проявлений суставной деформации операция может длиться до 2 часов.
Лечение лазером
Операция лазером по удалению косточки на ноге – самый современный, безопасный и малотравматичный метод лечения вальгусной деформации стопы. При этом доступ к месту проведения операции получается через небольшой надрез с минимальным травмированием тканей. Нарост на кости постепенно иссекается при помощи лазерного воздействия.
Лазерный луч снимает тончайшие слои костной ткани, не травмируя окружающие структуры. В результате кость шлифуется до достижения нормальной анатомической формы. Это позволяет избежать побочных эффектов и сохранить подвижность суставов ступни.
Преимущества лазерного лечения вальгусной деформации стопы:
Лечение вальгусной деформации лазером – гарантия полного выздоровления, отсутствие больших шрамов и возможность для пациента вернуться к привычному образу жизни.
Стоимость лечения
В медицинском центре «ГарантКлиник» лечение вальгусной деформации проводится при помощи самых современных лазерных методик, с применением инновационного оборудования. Стоимость лазерной коррекции выпирающей косточки на одной ноге составляет 70 000 рублей.
Если патология отмечается сразу на обеих ступнях, цена лечения двух ног составит 120 000 рублей. В эту сумму входят все расходы на проведение операции, приобретение препаратов и медицинских материалов, пребывание в стационаре на протяжении первых дней после процедуры, профессиональное консультирование лучших хирургов и ортопедов. Наши специалисты также обеспечат пациенту непрерывный контроль на протяжении всего реабилитационного периода.
Реабилитация после лазерного лечения вальгусной деформации стопы
При применении высокотравматичной классической методики проведения хирургического вмешательства, пациента ожидает длительное восстановление, временная потеря трудоспособности, использование костылей и т.д.
Лазерная коррекция же гарантирует быструю реабилитацию, без осложнений и сложного комплекса восстановительных процедур. Уже на второй день после удаления косточки пациент сможет сам вставать с кровати и самостоятельно передвигаться без костылей и других специальных приспособлений. На 11-12 день будут сняты косметические швы с раны.
Ходить в обуви без каблука пациент сможет уже через 2-3 недели, а спустя три месяца специалисты позволяют вернуться к обуви с каблуком.
Ортопедическая обувь после лазерной операции
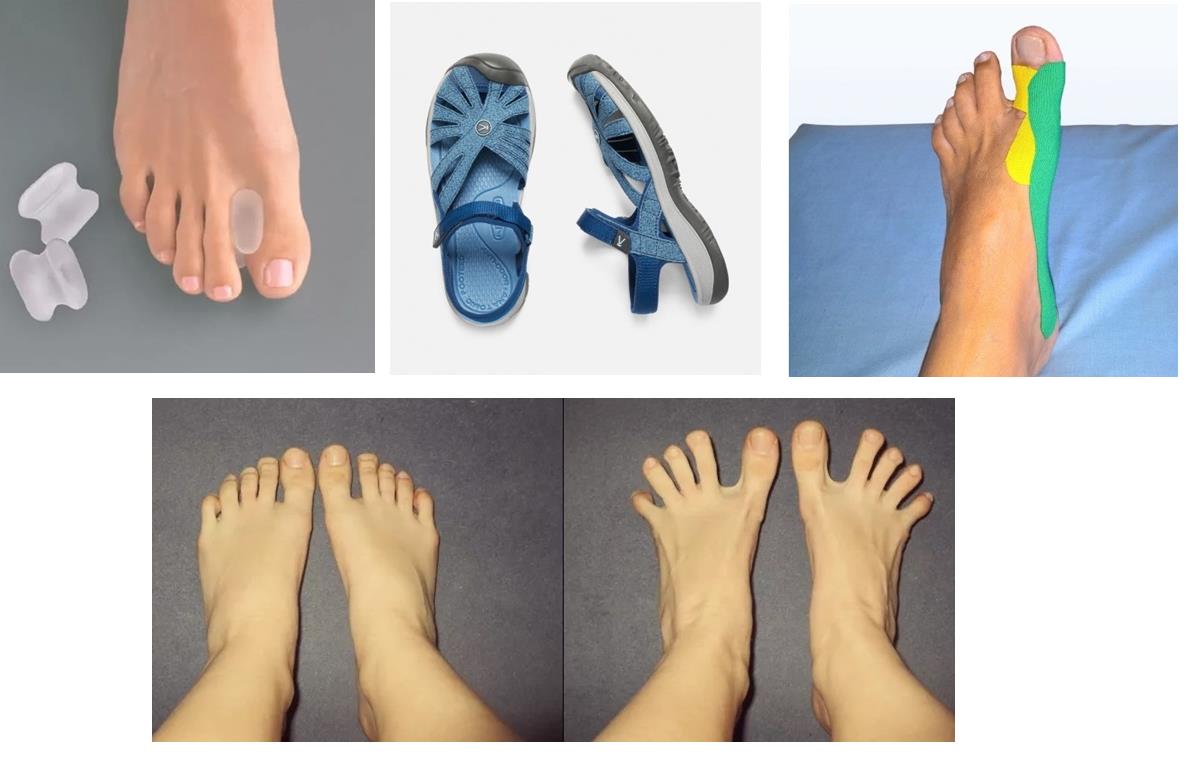
После лазерной операции ортопедическая обувь не нужна! Однако, если была проведена операция методом хирургического вмешательства, то такая обувь понадобится. Особенности таких моделей заключаются в снижении нагрузки на суставы ног, фиксации голени, равномерном распределении массы тела по поверхности стопы и возможности мягкой коррекции имеющихся деформаций.
С этой целью конструкции ортопедической обуви оснащены специальными стельками, анатомическими супинаторами, метатарзальными подушечками, а также мягким и гибким носом, не сдавливающим травмированные участки стопы.
Кроме перечисленного, ортопедическая обувь обеспечивает беспрепятственное поступление воздуха к области поражения за счет использования только самых современных натуральных и синтетических материалов, обладающих гипоаллергенными свойствами. Дополнительно такая обувь может пропитываться специальными антибактериальными и противогрибковыми средствами.
Ответы врача на распространенные вопросы
На вопросы отвечают опытные специалисты медицинского центра «ГарантКлиник».
Можно ли не удалять косточку, выступающую возле большого пальца?
На начальных этапах развития, когда вальгусная деформация не приносит пациентам существенного дискомфорта, многие считают возможным не обращаться к врачу. Такое несерьезное отношение к проблеме приводит к усилению деформации стоп, развитию сильнейшей боли, отсутствию возможности нормально двигаться, поражению тканей позвоночника и появлению других симптомов.
Чтобы этого не допустить, следует удалить болезненную шишку на ноге еще задолго до развития самой тяжелой стадии заболевания.
Существует ли риск повторной деформации стопы после лазерной коррекции?
Лазерное лечение вальгусной деформации стопы на сегодняшний день не только самое безопасное, но и самое эффективное. Специалисты гарантируют, что выбрав лазерную шлифовку кости, можно навсегда избавиться от ее деформации. Исключения могут возникать только когда пациент не соблюдает правил и рекомендаций реабилитационного периода.
Если при развитии деформации была повреждена двигательная активность пальцев ног, поможет ли лазерное лечение ее восстановить?
Восстановить утраченную двигательную активность пальцев ног возможно. Однако для этого необходимо носить только ортопедическую обувь, проводить регулярные занятия ЛФК и не пренебрегать физиотерапевтическими процедурами. Все это позволяет восстановить нормальный кровоток ступней, избавиться от отеков и застоя биологических жидкостей, что точно поможет вернуть активность.
В медицинском центре «ГарантКлиник» лазерное лечение вальгусной деформации стопы проводят только профессиональные высококвалифицированные хирурги, с применением новейшей медицинской техники. В результате такого подхода пациенту гарантировано полное и быстрое восстановление пораженных стоп.
Гигрома кисти
Статья проверена 30.03.2021. Статью проверил специалист: Шипулин Александр Александрович, травматолог-ортопед.
Мы предлагаем быстрое и эффективное удаление гигром кисти и опухолей с минимальной травматизацией тканей. При лечении используется современное оборудование, что позволяет минимизировать риск рецидива и гарантировать быстрое восстановление.
Гигрома кисти или синовиальная киста?
Гигрома на руке – не совсем корректное название для этого вида опухолевидных заболеваний кисти руки, но оно весьма распространено среди пациентов. Хотя правильнее называть это образование синовиальной кистой.
Что такое гигрома кисти?
Жидкость, которая заполняет полость сустава, при определенной нагрузке и движениях перемещается из одного места капсулы в другое. Если в капсуле имеется слабое место, то при перемещении жидкости к этой области возникает выпячивание, которое выглядит как шишка на кисти руки. При увеличении нагрузки выпячивание может отсоединиться от капсулы сустава и образовать замкнутую полость – кисту. Но, так как она выстлана клетками эндотелия (выстилки суставного эпителия), продолжается процесс образования синовиальной жидкости и, соответственно, рост кисты.
В некоторых случаях образование может исчезать самостоятельно, что случается при прорыве содержимого кисты в полость сустава, но, как правило, через некоторое время она может появляться вновь.
Как правило, небольшое уплотнение сначала не причиняет никаких проблем, но в процессе развития оно увеличивается в размерах и начинает вызывать боль. Конечно, подобная патология не опасна для жизни, но постоянные болезненные и неприятные ощущения могут повлиять на изменение качества жизни в худшую сторону.
Как образуется гигрома кисти?
Любой сустав, в том числе и лучезапястный, находится в капсуле, имеющей грубую соединительно-тканную структуру. Изнутри капсула выстлана синовиальной оболочкой, благодаря которой в суставе поддерживается определенное количество синовиальной (внутрисуставной) жидкости, которая обеспечивает «смазку» сустава, предотвращая износ.
В случае резкого повышения давления в суставе (например, при сильных нагрузках), синовиальная жидкость может вытолкнуть синовиальную оболочку через брешь в капсуле, образуя ту самую синовиальную кисту за пределами сустава. Брешь в капсуле очень маленькая и выпятившаяся гигрома на руке зажимается капсулой у своего устья, не давая синовиальной кисте «уйти» обратно в сустав. А поскольку в ней продолжается продуцироваться синовиальная жидкость, это способствует росту кисты.
Иногда гигрома на руке исчезает самостоятельно, что случается при прорыве содержимого кисты в полость сустава, но, как правило, через некоторое время она может появиться вновь.
Виды гигром
Гигромы кисти бывают разных видов:
Мукозные кисты – гигромы возникают на фоне деформирующего артроза суставов. Чаще всего они образовываются у дистального межфалангового сустава – в этом случае гигрома возникает в области ногтевой фаланги, у основания ногтя. Гигрома на пальце руки развивается в том случае, когда остеофиты, имеющиеся при деформирующем артрозе, начинают раздражающе действовать на кожу, подлежащие ткани и капсульно-связочный аппарат. Из-за этого возникает гигрома – образование, полое внутри, в прозрачной капсуле, с прозрачным, желеобразным содержимым.
Когда гигрома возникает на ногтевой фаланге, она начинает давить на ростковую зону ногтя и деформировать его.
Лечение гигромы кисти
Лечение сводится к иссечению кисты. В силу того, что при мукозных кистах кожные покровы над шишкой на кисти руки становятся слабыми, образование иссекается вместе с измененной кожей. После операции производится пластика – как свободными кожными трансплантатами, так и осуществляя сложные кожные реконструкции.
Сухожильные ганглии – это киста, которая образуется из оболочек сухожилий и стенок сухожильных влагалищ. Подобная гигрома кисти может вызывать не только болезненные ощущения, но и ограничение двигательных функций.
Лечение сухожильной ганглии заключается в удалении образования – это не представляет никакой технической сложности. После операций практически не бывает рецидивов и побочных эффектов.
Синовиальные кисты в области кистевого сустава (гигрома кисти) – самый распространенный вид гигром.
Гигрома сустава запястья
Чаще всего гигрома запястья возникает на тыльной поверхности сустава и выглядит, как обычная шишка на кисти руки – округлая и опухолевидная. Гигрома малоподвижна, безболезненна, плотной упруго эластичной консистенции, с неизмененной кожей. По статистике, почти 70 % гигром образуются именно с тыльной стороны запястья.
Если гигрома возникает на тыльной поверхности кисти, то его хорошо видно при сгибании сустава.
Гораздо реже гигрома запястья развивается на ладонной поверхности лучезапястного сустава, в области лучевой артерии (в месте, где обычно проверяют пульс). Такое расположение весьма затрудняет процесс хирургического вмешательства.
Лечение гигромы на запястье руки
Лечение такой гигромы является весьма сложным, так как приходится очень аккуратно выделять кисту в области прохождения лучевой артерии, стараясь ее не повредить. Неаккуратность при операции грозит серьезной травмой артерии, что может нарушить кровоснабжение кисти. Гигрома на запястье руки лечение требует максимально профессионального и аккуратного, поэтому правильную и эффективную операцию провести может только опытный хирург.
Строение лучезапястного сустава
Лучезапястный сустав очень сложен по своему строению и связано это, во многом, с его многофункциональностью. Для того, чтобы мы могли совершать разнообразные движения запястьем, в суставе «собраны» различные виды костей (лучевая, локтевая, пястные кости, кости запястья, хрящевой суставный диск), соединенных связками, призванными обеспечивать прочность сустава. Именно связки позволяют запястью и кисти двигаться, вращаться и поворачиваться во всех направлениях. Все эти элементы, сливаясь в одном месте, образуют капсулу сустава запястья, в полости которой находится синовиальная жидкость.
Гигрома, «растущая» в лучезапястном суставе, постепенно увеличивается в объемах, «раздвигает» окружающие ткани и связки и, в итоге, выпячивается с тыльной или ладонной стороны запястья, по виду напоминая подвижный шарик.
Гигрома лучезапястного сустава
Иногда гигрома находится на подладонной поверхности кисти, в области лучевой артерии. Такое расположение весьма затрудняет процесс хирургического вмешательства. Лечение данной патологии является весьма сложным, так как приходится очень аккуратно выделять синовиальную кисту в области прохождения лучевой артерии, стараясь ее не повредить. Неаккуратность при операции грозит серьезной травмой артерии, что может нарушить кровоснабжение кисти.
Причины появления гигромы лучезапястного сустава
Гигрома образуется в том случае, когда в капсуле появляется «слабое место», что происходит в том случае, когда она истончается из-за имеющихся в ней повреждений или изменений.
Основные причины, которые могут привести к такому состоянию:
Гигромы запястья: симптомы
В основном, гигрома запястья развивается в течение длительного времени без какой-то явно выраженной симптоматики. Киста синовиальная сначала не причиняет никаких проблем, но в процессе роста оно увеличивается в размерах и начинает вызывать боль. Подобные болевые ощущения дает не сама гигрома, это своеобразный «отклик» окружающих тканей.
При травматических повреждениях запястья гигрома может развиться за достаточно короткое время.
Гигрома пальца руки
Внешний вид гигромы пальца руки – опухолевидное образование (похожее на шишку), локализованное на пальце, в области одного из суставов (в некоторых случаях, множественное). Нередко образование за несколько дней достигает 2-3 сантиметров.
Нередко гигрома пальца руки выглядит, как обычная бородавка и точно определить патологию может только доктор при осмотре.
Гигрома на пальце руки (фото которой можно найти в интернете) может самопроизвольно вскрыться и, на первый взгляд, исчезнет с пальца. Но, как правило, через некоторое время опухоль возникает снова, поскольку сама капсула образования никуда не исчезает, но продолжает продуцировать жидкость и наполняться ею. Кроме того, это может спровоцировать появление еще одной или даже нескольких гигром на пальце руки (фото).
Конечно, гигрома не опасна для жизни, но болезненные и неприятные ощущения могут повлиять на изменение качества жизни в худшую сторону.
Гигрома: диагностика
Диагностика гигромы запястья не вызывает никаких затруднений – для постановки диагноза достаточно осмотра врача. Как правило, это травматолог-ортопед либо, что является более правильным в этой ситуации – кистевой хирург.
Лечение гигромы запястья
Лечение гигромы запястья можно разделить на консервативное и оперативное.
Консервативное лечение
При гигроме кисти лечение консервативными методами, как правило, неэффективно. Например, один из используемых способов – пунктирование – практически бесполезен, так как происходит только удаление жидкости из образования. Шишка на суставе кисти руки может на какое-то время исчезнуть, но, так как клетки эндотелия продолжают продуцировать синовиальную жидкость, гигрома рано или поздно восстанавливается в прежнем объеме.
Еще один метод лечения, который раньше использовали для устранения гигромы запястья – раздавливание. Оболочка образования разрывается и синовиальная жидкость просто «изливается» в ткани или полость сустава. Так как причина заболевания не устраняется (полость остается), то, в лучшем случае гигрома возникает вновь, а в худшем может развиться воспалительная реакция.
Блокада
Нередко для избавления от гигромы запястья предлагают использовать такой способ лечения, как блокада. Методика схожа с пунктированием, но, кроме удаления жидкости, осуществляемой при первом способе, во время блокады в гигрому вводится специальный препарат. После этого накладывается плотная повязка, которая должна помочь «срастись» полости пустой гигромы.
Несмотря на кажущуюся простоту и прогнозируемый хороший эффект, подобный метод лечения гигромы редко приводит к действительно хорошему результату. В этой ситуации каспула гигромы также остается на месте, что не отменяет рецидив и повторное развитие заболевания.
Поэтому, если у вас есть гигрома, лечение должно быть радикальным, то есть, хирургическим.
Хирургическое и лазерное удаление гигромы
Лучший метод удаление гигромы кисти – хирургическое вмешательство. Операция осуществляется следующим путем – киста выделяется и удаляется, а слабое место капсулы сустава ушивается специальным швом, который обеспечивает ее укрепление.
После удаления гигромы принципиально ношение гипсовой лангеты в течение трех недель после операции – необходим полный покой для образования хорошего, плотного рубца, который не позволит разойтись швам и снова образоваться слабому месту в капсуле сустава.
Отличие хирургического удаления гигромы запястья от лазерного заключается только в инструменте, которым будут рассекать ткани во время операции. Применение лазера не делает операцию по удалению гигромы менее травматичной или более эффективной. Исход и качество операции зависит исключительно от опыта и мастерства хирурга. Именно поэтому, если вы собираетесь удалить гигрому, искать нужно, в первую очередь, хорошего врача.
Опухоли кисти
Опухоль кисти – достаточно частая патология. Доброкачественные мягкотканые образования кисти отличаются большим полиморфизмом. Это обусловлено тем, что опухоли могут развиваться из различных тканей:
Так же часто встречаются опухолеподобные заболевания, такие как, атеромы, синовиальные кисты, мукозные кисты, олеомы, эпидермальные кисты.
Наиболее часто встречающиеся опухоли – гигантоклеточные опухоли, образующиеся из оболочек сухожилий. Они плотные, бугристые, иногда болезненные. Основной признак – наличие опухолевидного образования.
Они также подвергаются иссечению, как и гигантоклеточные опухоли, только принципиально важно во время операции найти те сосуды, которые питают опухоль и лигировать их (перевязать).
Доброкачественные опухоли костей кисти встречаются реже, чем мягкотканые новообразования. К наиболее часто встречаемым новообразованиям относятся: энхондромы, экхондромы, костно-хрящевые экзостозы, хондромы, остеомы и остеоидостеомы.
Опухоли кисти: лечение
Любое доброкачественное мягкотканое новообразование необходимо удалять с обязательным гистологическим исследованием.
Костные опухоли также подлежат удалению с гистологическим исследованием. В некоторых случаях, когда после удаления опухоли остается дефект костной ткани, необходимо выполнять костную пластику или замещение дефекта кости синтетическими препаратами. Часто опухоли костной ткани бывают причиной патологических переломов костей кисти.
Косточка на большом пальце ноги
Заболевания
Операции и манипуляции
Истории пациентов
Косточка на большом пальце ноги
Из этой статьи вы узнаете почему появляется косточка на большом пальце, как лечить косточку консервативно, какие показания для операции по удалению косточки, какие существуют операции на косточке большого пальца, сколько стоит операция на косточках, что делать после операции на косточках, какие могут быть осложнения и многое другое.
Косточка на большом пальце.
Халюс Вальгус.
Артроз большого пальца ноги.
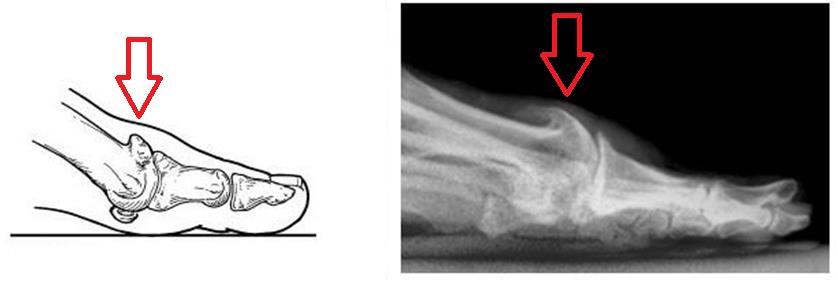
Артроз большого пальца ноги, а вернее, первого плюсне-фалангового сустава получил название Hallux Rigidus, что в переводе с латинского означает тугоподвижный (Rigidus) первый палец стопы (Hallux). Первый плюснефаланговый сустав наиболее часто из всех суставов стопы поражается артрозом. Среди всех деформаций переднего отдела стопы Hallux Rigidus уступает только Hallux Valgus. Значительно чаще встречается в возрастной группе от 30 до 60 лет.
Косточка на большом пальце причины.
Причины возникновения «косточки» на большом пальце до настоящего момента времени остаются не до конца изученными. В случае если «косточка» формируется на фоне подагры или ревматоидного артрита можно говорить о её вторичном характере по отношению к этим заболеваниям. Но в большинстве случаев эти деформации появляются без какой-либо связи со специфическими болезнями и рассматриваются как самостоятельные заболевания.
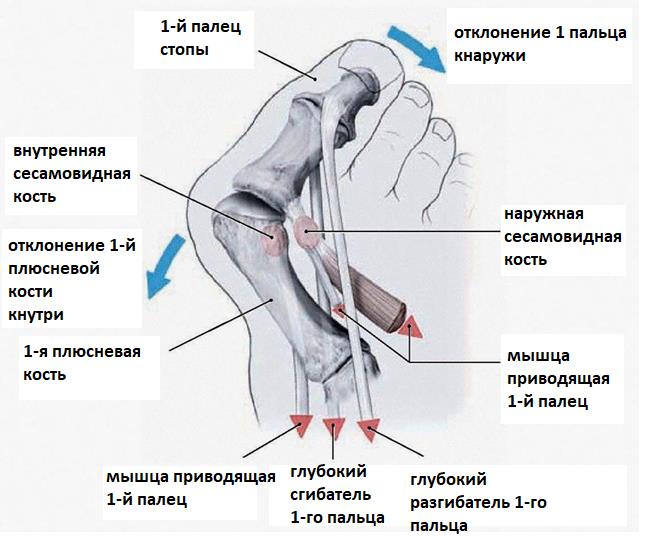
Появление Hallux Valgus связывают с множеством факторов. Традиционно возникновение халюс вальгус связывают с ношением обуви на высоких каблуках. И действительно, нельзя не обратить внимание на то, что вальгусное отклонение первого пальца значительно чаще встречается именно у женщин. Узкий и тесный мыс и высокий каблук приводят к перераспределению нагрузки на передний отдел стопы. Но это далеко не единственная причина. Предрасположенность к халюс вальгус наблюдается у лиц с плосковальгусной стопой, поперечным плоскостопием, эквиноварусной деформацией стопы, синдромами гипермобильности соединительной ткани. Все эти анатомические особенности вкупе с ношением обуви на высоком каблуке приводят к перегрузке первого плюсне-фалангового сустава, повреждению его суставной капсулы с внутренней стороны и отклонению первого пальца кнаружи. Если палец отклоняется от своей оси, то все крепящиеся к нему сухожилия в последующем будут приводить к усилению деформации.
После того как такое отклонение произошло, никакие консервативные меры уже не способны вернуть его в нормальное положение и направлены только на борьбу с болью и замедлением прогрессирования болезни. Если пациент не начинает лечение и продолжает носить обувь с тесным мысом и каблуком то деформация будет быстро прогрессировать.
Болит косточка на большом пальце.
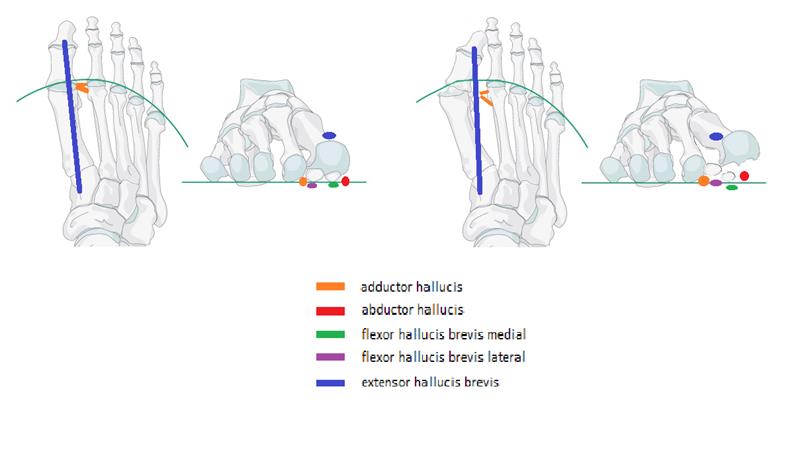
Боли в области первого плюсне-фалангового сустава могут наблюдаться как при вальгусном отклонении первого пальца так и в случае его артроза. При халюс вальгус боли часто связаны с воспалением суставной сумки, или бурсы, расположенной по внутренней поверхности сустава и служащей для уменьшения трения между суставной сумкой, кожей и костью. Когда ось первого пальца отклоняется кнаружи и сама стопа распластывается данная область находится в постоянном натяжении и дополнительно травмируется обувью. Также боли при вальгусном отклонении первого пальца связаны со смещением всего комплекса сухожилий сгибателей первого пальца с расположенными внутри них сесамовидными костями кнаружи.
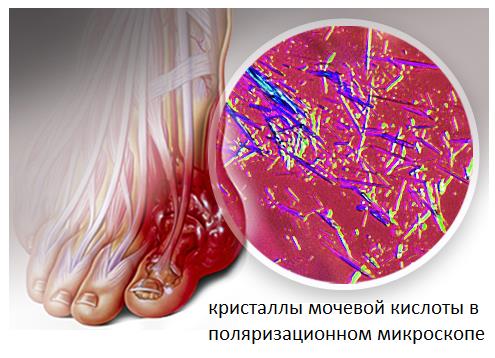
Боли сопровождают и артроз первого плюсне-фалангового сустава. В этом случае они чаще затрагивают тыльную поверхность сустава или захватывают весь сустав целиком. Боли при этом связаны прежде всего с износом суставного хряща, формированием костных наростов, которые в свою очередь травмируют суставную сумку и окружающие мягкие ткани. Боли при подагре и ревматоидном артрите поначалу носят волнообразный характер и связаны прежде всего с атаками заболевания. То есть в случае подагры – с повышением уровня мочевой кислоты в крови которая кристаллизируется в суставной жидкости, а в случае ревматоидного артрита с повышением уровня антител которые повреждают суставную сумку и приводят к её воспалению.
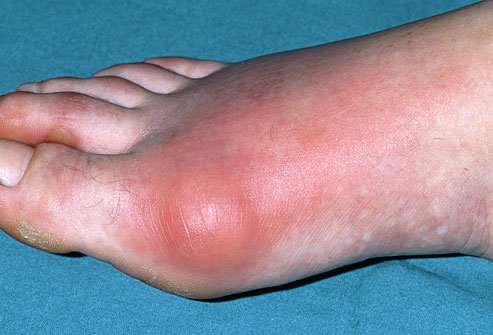
Подагра.
Подагра проявляется внезапными, сильными атаками болей, покраснения и отёка суставов. При этом наиболее часто поражается именно первый плюсне-фаланговый сустав. Подагрическим артритом может заболеть кто угодно, но существуют определенные предрасполагающие факторы (они перечислены ниже). Подагра широко распространена, частота её встречаемости в популяции колеблется от 3,6 до 5,3%.
Подагра приступ.
Подагрическая атака часто начинается внезапно, в течение нескольких часов, часто ночью, у пациента появляется ощущение, что большой палец горит, а любые движения в нём вызывают нестерпимую боль. Приступ длится около 3-5 дней, но остаточные боли могут продолжаться и 2-3 недели после окончания приступа.
Подагра причины.
Подагра факторы риска.
Факторами риска подагрического артрита являются:
-наследственность (повышенная продукция мочевой кислоты или нарушенное выведение её почками)
-диета (содержащая большое количество нуклеотидов, которые при расщеплении выделяют огромное количество мочевой кислоты)
-ожирение (повышенная продукция мочевой кислоты)
-нарушение функции почек (сниженное выведение мочевой кислоты)
-алкоголизм (алкоголь конкурирует с мочевой кислотой за выведение почками)
-пол и возраст. До менопаузы риск подагрического артрита у женщин крайне низок и подагрой от 30 до 50 лет намного чаще болеют мужчины. Однако после 50 вероятность заболеть подагрой у женщин значительно выше.
Подагра лечение.
Если рассматривать подагру в контексте косточек на ногах, то следует сказать, при своевременном и грамотном лечении основного заболевания сами по себе косточки не будут доставлять вам неудобств.
Острая подагрическая атака купируется интраартикулярной инъекцией ГКС (или системным приёмом ГКС в случае если бывает вовлечено множество мелких суставов) и приёмом высоких доз НПВС на протяжении 2-5 дней, с последующим приёмом НПВС в более низкой дозировке на протяжении 7-10 дней. Хорошо помогает бороться с болевым синдромом местное применение холода по 15 минут каждые 4-5 часов и возвышенное положение конечности. Принимать препараты снижающие уровень мочевой кислоты во время острой атаки не нужно, это только растянет её во времени. После того как атака подагры завершилась, больному следует чётко следовать диете со сниженным содержанием нуклеотидов, соблюдать питьевой режим, отказаться от приёма алкоголя. Также производится контроль уровня мочевой кислоты крови, если этот показатель снижается недостаточно на фоне одной диеты то к лечению добавляется аллопуринол (препарата для снижения уровня мочевой кислоты).
В случае если лечение подагрического артрита и самой подагры было начато несвоевременно, проводилось неправильно, или подагра по каким либо причинам плохо поддавалась терапии, велика вероятность формирования выраженного артроза как следствие разрушения сустава кристаллами мочевой кислоты. В такой ситуации встаёт вопрос о лечении артроза, так как полностью разрушенный сустав не способен уже выполнять свою функцию и причиняет своему владельцу боль уже в отсутствии подагрических атак. О хирургическом лечении артроза читайте ниже.
Ревматоидный артрит.
Ревматоидный артрит – хроническое заболевание, приводящее к поражению множества суставов. Чаще всего первыми поражаются пястно-фаланговые и проксимальные межфаланговые суставы кистей. Ревматоидный артрит широко распространённое заболевание, частота его встречаемости в популяции колеблется от 0,6 до 1,3%.
Чаще всего у людей страдающих ревматоидным артритом поражаются сразу несколько суставов стопы, в том числе переднего отдела. Как следствие формируется серьёзно выраженный халюс вальгус с когтевидной деформацией остальных четырёх пальцев.
Ревматоидное поражение стопы часто сопровождается вывихом во 2-5 плюсне-фаланговых суставах. Такая деформация стопы приводит к формированию серьёзных мозолей как на подошвенной поверхности стопы так и на когтевидно деформированных пальцах. Ношение любой обуви при этом становится практически невозможно. В таких ситуациях встаёт вопрос о хирургической коррекции деформации.
Косточка на большом пальце лечение.
В случае если «косточка» появляется на фоне подагры или ревматоидного артрита то на первое место выступает специфическое лечение, назначаемое ревматологом. Ортопед в этой ситуации выполняет внутрисуставные инъекции глюкокортикостероидных препаратов, ношение ортопедических стелек и обуви, а в далеко зашедших случаях производит оперативное лечение деформаций. По этому, необходимо сначала исключить эти заболевания перед тем как начинать лечение косточки.
Но чаще всего боли в области косточки возникают при воспалении суставной сумки по внутренней (при халюс вальгус) или по тыльной (при артрозе) поверхности первого плюсне-фалангового сустава. Само по себе воспаление не является показанием к оперативному лечению и в большинстве случаев хорошо поддаётся консервативным мерам.
Для медикаментозного снятия воспаления назначается НПВС (например ибупрофен), противовоспалительные мази (например найз), компрессы водка+вазелин 1:1 на ночь, сухой холод местно по 15-20 минут 4-5 раз в день.
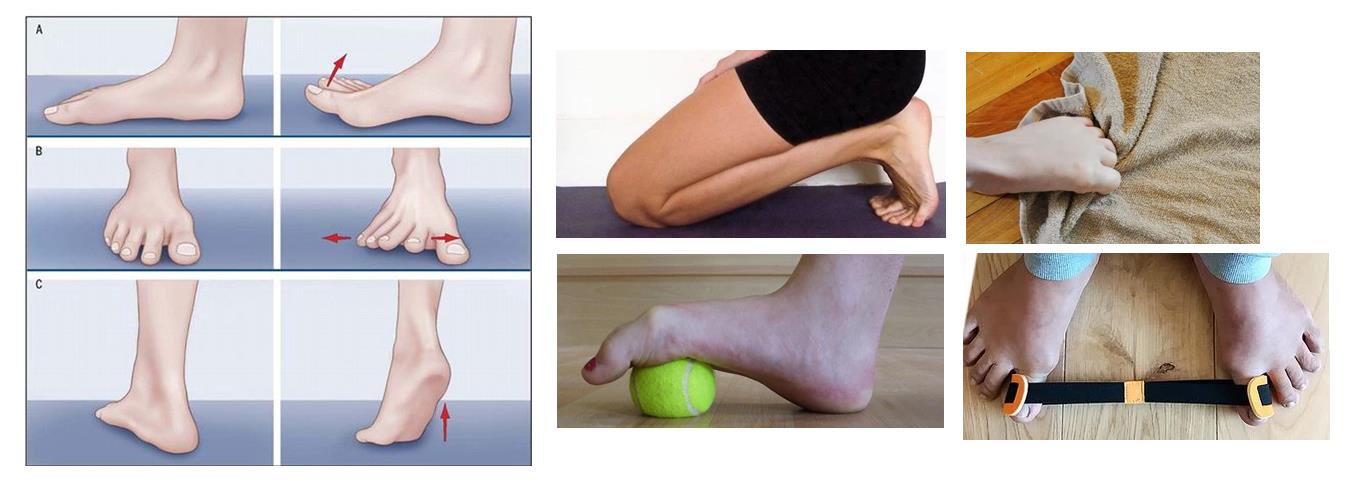
В том случае если деформация переднего отдела стопы эластичная, и поддаётся мануальной коррекции, возможно остановить прогрессирование деформации и даже добиться улучшения ситуации при помощи таких методов как лечебная физкультура, тейпирование, ортезирование. Очень важен переход на свободную обувь с анатомической передней частью, чтобы исключить основной фактор провоцирующий деформацию.
В случае если ваша «косточка» не зашла слишком далеко, этих мер лечения и профилактики будет достаточно.
Если у вас сформировалась ригидная форма Hallux Valgus или вы испытываете постоянные боли в области первого плюсне-фалангового сустава из-за выраженного артроза выход только один – оперативное лечение.
Косточка операция.
Если консервативные меры не обеспечили вам удовлетворительного качества жизни, то остаётся только один выход – оперативное лечение. Выбор конкретной методики зависит от нескольких факторов:
1) Вид и степень деформации
2) Возраст и степень активности пациента
3) Сопутствующая патология
4) Хирургические навыки и предпочтения хирурга
5) Техническое оснащение операционной
6) Наличие фиксаторов той или иной конструкции
Халюс вальгус операция.
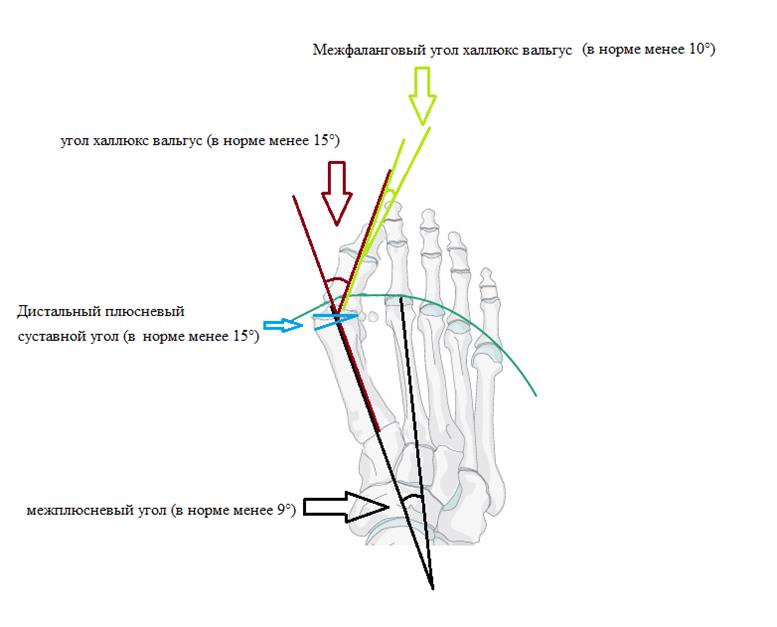
Ниже приведена таблица регламентирующая выполнение той или иной операции при халюс вальгус в зависимости от степени и сопутствующих факторов. Конечно она не является истиной в последней инстанции, так как в каждом конкретном случае хирург должен учитывать и многие другие факторы, но она позволяет легко сориентироваться и сузить перечень возможных вмешательств. Данная классификация основана на национальных клинических рекомендациях.