Ндмп у детей что
Нейрогенный мочевой пузырь у детей
Нейрогенный мочевой пузырь у детей – функциональные расстройства наполнения и опорожнения мочевого пузыря, связанные с нарушением механизмов нервной регуляции. Нейрогенный мочевой пузырь у детей может проявляться неконтролируемыми, учащенными или редкими мочеиспусканиями, ургентными позывами, недержанием или задержкой мочи, инфекциями мочевых путей. Диагноз нейрогенного мочевого пузыря у детей ставится по данным лабораторных, ультразвуковых, рентгенологических, эндоскопических, радиоизотопных и уродинамических исследований. Нейрогенный мочевой пузырь у детей требует комплексного лечения, включающего медикаментозную терапию, физиопроцедуры, ЛФК, хирургическую коррекцию.
Общие сведения
Зрелый, полностью контролируемый днем и ночью, режим мочеиспускания формируется у ребенка к 3-4 годам, прогрессируя от безусловного спинального рефлекса до сложного произвольно-рефлекторного акта. В его регуляции принимают участие кортикальные и субкортикальные центры головного мозга, центры спинальной иннервации пояснично-крестцового отдела спинного мозга, периферические нервные сплетения. Нарушение иннервации при нейрогенном мочевом пузыре у детей сопровождается расстройствами его резервуарно-эвакуаторной функции и может стать причиной развития пузырно-мочеточникового рефлюкса, мегауретера, гидронефроза, цистита, пиелонефрита, хронической почечной недостаточности. Нейрогенный мочевой пузырь значительно снижает качество жизни, формирует физический и психологический дискомфорт и социальную дезадаптацию ребенка.
Причины нейрогенного мочевого пузыря у детей
В основе нейрогенного мочевого пузыря у детей лежат неврологические нарушения разного уровня, приводящие к недостаточной координации активности детрузора и/или наружного сфинктера мочевого пузыря при накоплении и выделении мочи.
Нейрогенный мочевой пузырь у детей может развиваться при органическом поражении ЦНС вследствие врожденных пороков (миелодисплазии), травм, опухолевых и воспалительно-дегенеративных заболеваний позвоночника, головного и спинного мозга (родовой травме, ДЦП, спинномозговой грыже, агенезии и дисгенезии крестца и копчика и др.), приводящих к частичному или полному разобщению супраспинальных и спинальных нервных центров с мочевым пузырем.
Нейрогенный мочевой пузырь у детей может быть обусловлен неустойчивостью и функциональной слабостью сформировавшегося рефлекса управляемого мочеиспускания, а также нарушением его нейрогуморальной регуляции, связанным с гипоталамо-гипофизарной недостаточностью, задержкой созревания микционных центров, дисфункцией вегетативной нервной системы, изменением чувствительности рецепторов и растяжимости мышечной стенки мочевого пузыря. Основное значение имеет характер, уровень и степень поражения нервной системы.
Нейрогенный мочевой пузырь чаще встречается у девочек, что связано с более высокой эстрогенной насыщенностью, повышающей чувствительность рецепторов детрузора.
Классификация нейрогенного мочевого пузыря у детей
По изменению пузырного рефлекса различают гиперрефлекторный мочевой пузырь (спастическое состояние детрузора в фазу накопления), норморефлекторный и гипорефлекторный (гипотония детрузора в фазу выделения). В случае гипорефлексии детрузора рефлекс на мочеиспускание возникает при функциональном объеме мочевого пузыря, значительно превышающем возрастную норму, в случае гиперрефлексии – задолго до накопления нормального возрастного объема мочи. Наиболее тяжелой является арефлекторная форма нейрогенного мочевого пузыря у детей с невозможностью самостоятельного сокращения полного и переполненного мочевого пузыря и непроизвольным мочеиспусканием.
По приспособленности детрузора к нарастающему объему мочи нейрогенный мочевой пузырь у детей может быть адаптированный и неадаптированный (незаторможенный).
Симптомы нейрогенного мочевого пузыря у детей
Нейрогенный мочевой пузырь у детей характеризуется различными расстройствами акта мочеиспускания, тяжесть и частота проявлений которого определяется уровнем поражения нервной системы.
При нейрогенной гиперактивности мочевого пузыря, преобладающей у детей раннего возраста, отмечаются учащенные (> 8 раз/сутки) мочеиспускания малыми порциями, ургентные (императивные) позывы, недержание мочи, энурез.
Постуральный нейрогенный мочевой пузырь у детей проявляется только при переходе тела из горизонтального положения в вертикальное и характеризуется дневной поллакиурией, ненарушенным ночным накоплением мочи с нормальным объемом ее утренней порции.
Стрессовое недержание мочи у девочек пубертатного возраста может возникать при физической нагрузке в виде упускания небольших порций мочи. Для детрузорно-сфинктерной диссинергии характерны полная задержка мочеиспускания, микции при натуживании, неполное опорожнение мочевого пузыря.
Нейрогенная гипотония мочевого пузыря у детей проявляется отсутствующими или редкими (до 3-х раз) мочеиспусканиями при полном и переполненном (до 1500 мл) мочевом пузыре, вялым мочеиспусканием с напряжением брюшной стенки, ощущением неполного опорожнения из-за большого объема (до 400 мл) остаточной мочи. Возможна парадоксальная ишурия с неконтролируемым выделением мочи вследствие зияния наружного сфинктера, растянутого под давлением переполненного мочевого пузыря. При ленивом мочевом пузыре редкие мочеиспускания сочетаются с недержанием мочи, запорами, инфекциями мочевыводящих путей (ИМП).
Нейрогенная гипотония мочевого пузыря у детей предрасполагает к развитию хронического воспаления мочевых путей, нарушению почечного кровотока, рубцеванию почечной паренхимы и формированию вторичного сморщивания почки, нефросклероза и ХПН.
Диагностика нейрогенного мочевого пузыря у детей
При наличии расстройств мочеиспускания у ребенка необходимо проведение комплексного обследования с участием педиатра, детского уролога, детского нефролога, детского невролога и детского психолога.
Диагностика нейрогенного мочевого пузыря у детей включает сбор анамнеза (семейная отягощенность, травмы, патология нервной системы и др.), оценку результатов лабораторных и инструментальных методов исследования мочевой и нервной системы.
Для выявления ИМП и функциональных нарушений со стороны почек при нейрогенном мочевом пузыре у детей выполняют общий и биохимический анализ мочи и крови, пробу Зимницкого, Нечипоренко, бактериологическое исследование мочи.
Урологическое обследование при нейрогенном мочевом пузыре включают УЗИ почек и мочевого пузыря ребенку (с определением остаточной мочи); рентгенологическое исследование (микционную цистографию, обзорную и экскреторную урографию); КТ и МРТ почек; эндоскопию (уретроскопию, цистоскопию), радиоизотопное сканирование почек (сцинтиграфию).
Для оценки состояния мочевого пузыря у ребенка отслеживают суточный ритм (количество, время) и объем спонтанных мочеиспусканий при нормальном питьевом и температурном режиме. Высокую диагностическую значимость при нейрогенном мочевом пузыре у детей имеют уродинамическое исследование функционального состояния нижних мочевых путей: урофлоуметрия, измерение внутрипузырного давления при естественном заполнении мочевого пузыря, ретроградная цистометрия, профилометрия уретры и электромиография.
Лечение нейрогенного мочевого пузыря у детей
В зависимости от типа, тяжести нарушений и сопутствующих заболеваний при нейрогенном мочевом пузыре у детей используют дифференцированную лечебную тактику, включающую немедикаментозную и медикаментозную терапию, хирургическое вмешательство. Показано соблюдение охранительного режима (дополнительный сон, прогулки на свежем воздухе, исключение психотравмирующих ситуаций), прохождение курсов ЛФК, физиотерапии (лекарственного электрофореза, магнитотерапии, электростимуляции мочевого пузыря, ультразвука) и психотерапии.
При гипотонии мочевого пузыря рекомендованы принудительные мочеиспускания по графику (каждые 2-3 часа), периодические катетеризации, прием холиномиметиков (ацеклидин), антихолинэстеразных средств ( дистигмин), адаптогенов (элеутерококк, лимонник), глицина, лечебные ванны с морской солью.
В целях профилактики ИМП у детей с нейрогенной гипотонией мочевого пузыря назначают уросептики в малых дозах: нитрофураны (фуразидин), оксихинолоны (нитроксолин), фторхинолоны (налидиксовая кислота), иммунокорригирующую терапию (левамизол), фитосборы.
При нейрогенном мочевом пузыре у детей выполняют внутридетрузорные и внутриуретральные инъекции ботулотоксина, эндоскопические хирургические вмешательства (трансуретральную резекцию шейки мочевого пузыря, имплантацию коллагена в устье мочеточника, операции на нервных ганглиях, ответственных за мочеиспускание), проводят увеличение объема мочевого пузыря с помощью кишечной цистопластики.
Прогноз и профилактика нейрогенного мочевого пузыря у детей
При правильной лечебной и поведенческой тактике прогноз нейрогенного мочевого пузыря у детей наиболее благоприятен в случае гиперактивности детрузора. Наличие остаточной мочи при нейрогенном мочевом пузыре у детей увеличивает риск развития ИМП и функциональных нарушений почек, вплоть до ХПН.
Для профилактики осложнений важно раннее выявление и своевременное лечение нейрогенной дисфункции мочевого пузыря у детей. Детям с нейрогенным мочевым пузырем необходимо диспансерное наблюдение и периодическое исследование уродинамики.
Нейрогенная дисфункция мочевого пузыря у детей
Общая информация
Краткое описание
Нейрогенная дисфункция мочевого пузыря –нарушения резервуарной и эвакуаторной функций мочевого пузыря, которые развиваются вследствие поражений нервной системы на различных уровнях – от коры головного мозга до интрамурального аппарата.[1,2]
Соотношение кодов МКБ-10 и МКБ-9: см. приложение 1.
Дата разработки протокола:2016 год
Пользователи протокола: ВОП, педиатры, невропатологи, урологи.
Категория пациентов:дети от 0 до 18лет.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По степени тяжести нейрогенные дисфункции мочевого пузыря делятся на 3 вида:
· легкие (это синдром частого дневного мочеиспускания, стрессовое недержание мочи, ночное недержание мочи);
· средней тяжести (синдром ленивого мочевого пузыря, гиперрефлекторный мочевой пузырь);
· тяжелые (синдромы Очоа и Хинмана).
В зависимости от характера изменения пузырного рефлекса различают:
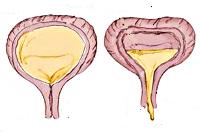
· гипорефлекторный мочевой пузырь (это расстройство возникает при локализации неврологических нарушений в крестцовой области; суть расстройства заключается в том, что фаза наполнения удлиняется, а фаза опорожнения не наступает; пузырь растягивается до больших размеров, моча в нем задерживается, пузырь может собрать до 1.5 л мочи; нередко моча в пузыре инфицируется или же по мочеточникам поднимается в почки, провоцируя развитие воспалительного процесса в них);
· гиперрефлекторный мочевой пузырь (возникает при локализации патологического процесса в центральной нервной системе; моча не накапливается в мочевом пузыре, а, попадая в него, сразу же выделяется – позывы к мочеиспусканию возникают часто, а порции выделяемой при этом мочи очень малы);
· арефлекторный мочевой пузырь (осознанное мочеиспускание невозможно; моча накапливается в пузыре до максимально возможного возрастного объема, после чего возникает самопроизвольное мочеиспускание).
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии
Жалобы:
· недержание мочи.
Анамнез:
· врожденные пороки развития органов центральной нервной системы;
· травмы нервной системы, в том числе родовая травма;
· злокачественные и доброкачественные новообразования позвоночника;
· спинномозговая грыжа;
· детский церебральный паралич;
· энцефалит;
· невриты;
· недоразвитие крестца и копчика;
· дисфункция вегетативной нервной системы;
· слабость рефлекса, управляющего мочеиспусканием;
· гипоталамо-гипофизарная недостаточность.
Физикальное обследование:
| Легкая степень тяжести НДМП | Синдром дневного частого мочеиспускания: · внезапные позывы на мочеиспускание через каждые 15-20 минут; · акт опорожнения пузыря безболезненный; симптомы сохраняются от двух дней до двух месяцев и регрессируют сами собой. | Стрессовое недержание мочи:характерно для девочек-подростков. При этой форме расстройства во время физической нагрузки они отмечают самопроизвольное выделение малых порций мочи. | Ночной энурез: встречается чаще у мальчиков. Характеризуется самопроизвольными мочеиспусканиями во время сна ребенка. |
| Средняястепень тяжести НДМП | Гиперрефлекторный мочевой пузырь: · частые (8 раз в сутки и более) мочеиспускания; · императивные (возникающие внезапно, срочные) позывы к мочеиспусканию, вынуждающие ребенка экстренно бежать в туалет; · малый объем выделяемой мочи; · ночное и/или дневное недержание мочи; · накопление достаточного объема мочи в пузыре при данной форме невозможно. | Ленивый мочевой пузырь: характеризуется сочетанием редких мочеиспусканий с недержанием мочи, инфекциями мочевыводящих путей, а также запорами. | |
| Тяжелая степень тяжести НДМП | Синдром Хинмана: · недержание мочи днем и ночью; · рецидивирующие инфекции мочевыводящих путей; · хронические запоры; · самопроизвольные дефекации; · отсутствие неврологической патологии и аномалий мочевых путей на любом уровне; · в психическом статусе – недостаток индивидуальности. | Синдром Очоа: · характеризуется наследственной предрасположенностью; · развивается чаще у мальчиков в возрасте 3 мес – 16 лет; · проявляется дневными и/или ночными самопроизвольными мочеиспусканиями, хроническими запорами, инфекциями мочевыводящих путей; · высока вероятность развития осложнений – симптоматической артериальной гипертензии и хронической болезни почек. |
Лабораторные исследования:
· ОАК – лейкоцитоз, ускоренное СОЭ;
· ОАМ – бактериурия, лейкоцитурия, эритроцитурия, протеинурия, гипоизостенурия, азотемия.
Инструментальные исследования:
· УЗИ почек и мочевого пузыря с определением остаточной мочи – признаки обструктивного пиелонефрита.
Диагностический алгоритм:
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии: см. амбулаторный уровень.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· общий анализ крови;
· общий анализ мочи;
· биохимический анализ крови;
· УЗИ почек и мочевого пузыря с определением остаточной мочи;
Перечень дополнительных диагностических мероприятий:
· посев мочи с отбором колоний и определением чувствительности к антибактериальным препаратом.
· Внутривенная урография;
· Микционная цистография;
· Ретроградная цистометрия;
· Урофлоуметрия;
· Нефросцинтиграфия;
· Цистоскопия;
· МРТ головного и спинного мозга;
· Электромиография мышц промежности.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Врожденный клапан задней уретры | Периодическое или постоянное подкапывание мочи. | · Микционная цистография; · Экскреторная урография; · Диагностическая цистоуретроскопия | Возможно недержание мочи с сохранением позывов. |
| Бактериальный цистит | Неудержание мочи. | · Микционная цистография; | Императивное неудержание мочи. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Левокарнитин (Levocarnitine) |
| Никотиноил гамма-аминомасляная кислота (Nicotinoyl gamma-aminobutyric acid) |
| Оксибутинин (Oxybutynin) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (A11) Витамины |
| (J01) Противомикробные препараты для системного применения |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
· тренировку МП, которая заключается в соблюдении больным заранее установленного плана мочеиспусканий с прогрессивным увеличением интервала между ними;
· использование комплекса упражнений для тазовых мышц с использованием метода биологической обратной связи (чаще применяется у детей старшего возраста);
· физиотерапевтические методы (электрическая стимуляция, лазер, гипербарическая оксигенация (ГБО), тепловые процедуры, диадинамотерапия (ДДТ), амплипульс, ультразвук и.т.д.).
Немедикаментозное лечение:
· охранительный режим с полноценным ночным сном и дополнительным дневным (в течение 60-120 минут), отсутствием активных игр перед сном и устранением факторов, травмирующих психику ребенка;
· прогулки на свежем воздухе;
· соблюдение больным установленного ранее режима мочеиспусканий; постепенное увеличение интервала между ними;
· регулярное использование комплекса упражнений Кегеля (для укрепления мышц таза);
Медикаментозное лечение (в зависимости от степени тяжести заболевания):
· М-холиноблокаторы (Оксибутинин)
· Антибактериалная терапия
· Уроантисептики
· Витаминотерапия (L-карнитин, пикамилон)
Другие виды лечения:
· физиотерапия (воздействие лазером, гипербарическая оксигенация, лекарственный электрофорез, диадинамотерапия, амплипульстерапия, теплолечение, воздействие ультразвуком, электростимуляция мочевого пузыря);
· психотерапия.
Показания для консультации специалистов:
· консультация невропатолога – для определения неврологического статуса;
· консультация нейрохирурга – для оценки структурных нарушений спинного мозга и возможности их устранения хирургическим путем;
· консультация нефролога – при наличии хронической болезни почек;
· консультация ортопеда – при наличии патологических изменений со стороны нижних конечностей;
Профилактические мероприятия:
· профилактика экстрагенитальных заболеваний;
· профилактика внутриутробных инфекции;
· генетическое консультирование;
· в период беременности исключить прием токсичных препаратов;
· снижение травматизма.
Мониторинг состояния пациента: (карта наблюдения за пациентом, индивидуальная карта наблюдения пациента, индивидуальный план действий);
Индикаторы эффективности лечения:
· увеличение среднего эффективного объема мочевого пузыря;
· увеличение «сухого периода» ребенка;
· стойкая ремиссия хронического пиелонефрита.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения:
· Эндоскопическое лечение: видоцистоуретроскопия, калибровка УВС, его бужирование и дилатация, с последующей установкой низкого мочеточникового стента.
· Хирургическое лечение ОМУ – уретероцистоанастомоз (Коэн, Политан-Лидбеттер, Барри, Литч-Грегуар).
Немедикаментозное лечение:
Режим полупостельный;
Диета №15.
Медикаментозное лечение(в зависимости от степени тяжести заболевания):
· М-холиноблокаторы
· Антибактериалная терапия
· Уроантисептики
· Витаминотерапия
Хирургическое вмешательство:
· Аугментация мочевого пузыря, аппендикостомия.
· Эндоскопическое введение ботулотоксина в стенку мочевого пузыря.
· Везикостомия.
Другие виды лечения: Физиотерапия: магнитотерапия и теплопакет на область мочевого пузыря, озокеритовые и парафиновые аппликации, гелий-неоновый лазер (ГНЛ), электрофорез с лекарственными средствами, электромиостимуляция, УЗТ.
Показания для консультации специалистов: см. амбулаторный уровень.
Показания для перевода в отделение интенсивной терапии и реанимации:
при возникновении осложнений со стороны сопутствующей патологии.
Индикаторы эффективности лечения: см. амбулаторный уровень.
Дальнейшее ведение:
· наблюдение у детского уролога, нефролога, невропатолога, нейрохирурга по месту жительства;
· УЗИ почек через 1 раз в 6 месяц по месту жительства;
· постоянная катетеризация мочевого пузыря каждые 3-4 часа.
Госпитализация
Показания для плановой госпитализации:
Наличие нейрогенной дисфункции мочевого пузыря, с наличием воспалительного процесса, признаками нарушения функций мочевого пузыря и почек.
Показания для экстренной госпитализации: нет.
Информация
Источники и литература
Информация
Сокращения, используемые в протоколе
СОЭ – скорость оседания эритроцитов
ОАК – общий анализ крови
ЭхоКГ – эхокардиография
РСМ – ритм спонтанных мочеиспусканий
УЗИ – ультразвуковое исследование
ЭУ – экскреторная урография
ЦУГ – цистоуретерография
РЦТМ – ретроградная цистотонометрия
УФУ – урофлоуметрия уретры
МРТ – магнитно-резонансаня томография
СМГ – спинномозговая грыжа
ЦНС – центральная нервная система
Список разработчиков протокола с указанием квалификационных данных:
1) Майлыбаев Бахытжан Муратович, доктор медицинских наук, профессор, врач- уролог высшей категории КФ «University Medical Center» «Национальный научный центр материнства и детства»;
2) Жарасов Даулет Аманаевич, врач детский уролог-андролог высшей категории отделения детской урологии КФ «University Medical Center» «Национальный научный центр материнства и детства»;
3) Абдимажитов Бахытжан Хабитович, врач детский уролог второй квалификационной категории отделение урологии КФ «University Medical Center» «Национальный научный центр материнства и детства»;
4) Иманбердиев Жандос Жолдасович, врач детский уролог отделения урологии КФ «University Medical Center» «Национальный научный центр материнства и детства»;
5) Тулеутаева Райхан Есенжановна, кандидат медицинских наук, РГП на ПХВ «Государственный медицинский университет города Семей», заведующая кафедрой фармакологии и доказательной медицины, член «Ассоциации врачей терапевтического профиля».
Указание на отсутствие конфликта интересов:нет.
Список рецензентов:
Аскаров Мейрамбек Сатыбалдиевич – д.м.н., врач детский уролог высшей категории, заведующий кафедрой детской хирургии и урологии РГП на ПХВ «Карагандинский государственный медицинский университет».
Указание условий пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Соотношение кодов МКБ-10 и МКБ-9