Не можем зачать ребенка что делать мужчине
Что такое фертильность у мужчин и как ее улучшить
Способность к зачатию – одна из важнейших функций как женского, так и мужского организма. Врачи называют ее фертильностью. Если беременность долго не наступает, ставится под сомнение здоровье обоих партнеров. Как определяется фертильность у мужчин и какие существуют меры по ее повышению, знают специалисты медицинского центра Dr. AkNer. В клинике работают опытные андрологи и урологи, комплексный подход к диагностике и лечению позволяет успешно преодолеть проблему.
О термине
Понятие имеет латинское происхождение и переводится как «плодовитый» или «плодородный». Если объяснять, что такое фертильность у мужчин простыми словами, то это способность оплодотворить партнершу и зачать здорового ребенка.
Показатель меняется с возрастом. По мере взросления яички мальчика начинают вырабатывать семенную жидкость, с момента присутствия в ней живых и активных сперматозоидов наступает период фертильности (примерно с 15 лет).
Пик способности к оплодотворению приходится на возраст от 20 до 50 лет. С годами она угасает, что отражается на качественном составе спермы и потенции. Науке известно, что мужчина способен сохранять фертильность до 80 лет и больше. Это во многом зависит от общего состояния здоровья и образа жизни.
Факторы, негативно влияющие на способность к оплодотворению
Вопросом, как повысить фертильность у мужчин, многие пациенты задаются на этапе планирования детей. Мужское бесплодие – достаточно распространенный диагноз. Часто он спровоцирован неправильным образом жизни, злоупотреблением вредными привычками.
Среди негативных факторов:
инфекционные заболевания половой системы;
хронические заболевания (сахарный диабет, гипертензия);
высокие психологические нагрузки;
травмы половых органов;
злоупотребление алкоголем и табаком;
несоблюдение режима, чрезмерные нагрузки при отсутствии нормального отдыха и сна;
Как оценивается фертильность
Основным показателем является индекс фертильности у мужчин. Он демонстрирует способность сперматозоидов к оплодотворению яйцеклетки. Определяется с помощью анализа, который называется спермограмма.
Это лабораторное исследование изучает количество и качество сперматозоидов. В ходе анализа учитываются их морфология и подвижность, состав эякулята. Результаты соотносятся со стандартами, установленными ВОЗ. По результатам спермограммы высчитывают два индекса, которые позволяют определить вероятность зачатия за один половой акт.
Индекс Крюгера. Учитывается строение сперматозоида, определяется размер головки, шейки и хвоста. Подсчитывается отношение здоровых гамет к дефектам. Критерий выражается в процентах, пороговым значением нормы являются 30% и выше.
Кроме этого, мужской тест на фертильность или спермограмма фиксирует следующие показатели: объем эякулята, концентрация сперматозоидов, подвижность и жизнеспособность гамет.
Как улучшить способность к зачатию
Каждый случай рассматривается индивидуально, для выявления причины врачи назначают обследование. В него могут входить:
анализ крови для выявления воспалительных процессов.
Часто причиной снижения фертильности является инфекционный или воспалительный очаг. Направленная терапия позволит ликвидировать его в кратчайшие сроки.
Кроме этого, мужчинам, чтобы улучшить способность к зачатию, важно следовать общим рекомендациям.
Регулярная половая жизнь с одним партнером (частота от 2 раз в неделю).
Сбалансированное питание с большим количеством нежирного мяса, морепродуктов, рыбы, фруктов и овощей.
Отказ от низкокалорийной диеты, особенно для мужчин с дефицитом массы тела.
Отказ от алкоголя и табакокурения, напитков с большим содержанием кофеина.
Умеренные занятия спортом без интенсивных физических нагрузок.
Ношение свободного белья.
Соблюдение температурного режима яичек.
Врач может назначить специальные минералы и витамины для мужской фертильности. В их число входят цинк, магний, витамины группы В. Они способствуют нормализации уровня тестостерона и стимулируют сперматогенез.
Нужно понимать, что фертильность – показатель, который чутко реагирует на любые изменения в организме, поэтому мужчине важно полноценно отдыхать, высыпаться и минимизировать нагрузку.
Какие заболевания приводят к бесплодию?
Согласно медицинской статистике, 10–15% пар не могут зачать ребенка, несмотря на регулярные попытки.
Бесплодие чаще всего определяют как ситуацию, когда пара в течение минимум одного года регулярно занимается сексом, не использует никаких средств контрацепции, но при этом у женщины так и не наступает беременность.
Существует много разных причин бесплодия. В трети случаев это проблемы с репродуктивной функцией у женщины, еще в трети – у мужчины и в оставшихся случаях – у обоих партнеров.
Поэтому, если не получается забеременеть, то посетить врача и обследоваться нужно обоим.
Чаще всего невозможность зачать ребенка является единственным проявлением бесплодия. В ряде случаев есть другие симптомы, например, нерегулярные месячные у женщины, эректильная дисфункция у мужчины, признаки гормональных нарушений.
Некоторые факторы риска бесплодия, общие для представителей обоих полов:
Распространенные причины женского бесплодия
Чтобы женщина могла зачать и выносить беременность, нужно, чтобы у нее правильно функционировала эндокринная система и нормально протекали все фазы менструального цикла. В регуляции работы женской репродуктивной системы участвуют многие механизмы, и сбои на разных уровнях могут привести к бесплодию.
Распространенной проблемой является нарушение овуляции – процесса созревания яйцеклетки и ее выхода из яичника. Чаще всего причина кроется в гормональных сбоях. Например, зачастую долго не могут зачать женщины, страдающие синдромом поликистозных яичников. Овуляции может помешать гиперпролактинемия – состояние, при котором повышен уровень пролактина, гормона, стимулирующего выработку грудного молока.
На менструальный цикл влияют и гормоны щитовидной железы. К бесплодию может приводить как повышение их уровня (гипертиреоз), так и его снижение (гипотиреоз). К гормональным сбоям в женском организме способны приводить чрезмерные физические нагрузки, некоторые опухоли, постоянные стрессы, расстройства пищевого поведения, лишний вес.
Патологии тела и шейки матки могут мешать проникновению в матку сперматозоидов, имплантации эмбриона. К распространенным заболеваниям из этой группы относятся полипы, миоматозные узлы, доброкачественные и злокачественные опухоли, спайки, анатомические дефекты, аномалии развития.
Патологии маточных труб не дают яйцеклетке проникнуть в полость матки. Чаще всего причиной становится воспаление маточной трубы – сальпингит. К трубному бесплодию способны приводить инфекции, передающиеся половым путем, эндометриоз, спаечный процесс.
Эндометриозом называется состояние, когда слизистая оболочка матки разрастается, в том числе обнаруживается в нехарактерных для нее местах. Это может повлиять на функцию матки, маточных труб и яичников.
У некоторых женщин наступает ранняя менопауза, связанная с первичной яичниковой недостаточностью. При этом в возрасте до 40 лет перестают созревать яйцеклетки, и прекращаются месячные. Причины этого состояния зачастую неизвестны. Наступлению ранней менопаузы способствуют такие факторы, как расстройства со стороны иммунной системы, некоторые генетические нарушения (например, синдром Шерешевского-Тернера, синдром ломкой X-хромосомы), лучевая терапия и химиотерапия при онкологических заболеваниях.
Спайки в тазовой области представляют собой сращения из соединительной ткани, которые соединяют внутренние органы, приводят к их деформации, нарушению проходимости. Например, это одна из распространенных причин трубного бесплодия. Причиной спаечного процесса могут стать перенесенные инфекционно-воспалительные процессы, аппендицит, эндометриоз, хирургические вмешательства в брюшной полости или на тазовых органах.
В отдельную группу причин женского бесплодия стоит выделить побочные эффекты лечения при онкологических заболеваниях. Химиопрепараты – это клеточные яды, которые поражают активно размножающиеся клетки. В первую очередь их действие направлено против раковых клеток, но страдают и нормальные ткани. Уязвимость яичников к противоопухолевым препаратам весьма высока. Также к женскому бесплодию может привести лучевая терапия, особенно если проводится облучение в области таза.
Распространенные причины мужского бесплодия
У мужчины причиной бесплодия может стать недостаточная выработка или сниженная подвижность сперматозоидов. Распространенные причины этой проблемы: половые инфекции (гонорея, хламидиоз и т.д.), генетические нарушения.
К бесплодию может привести варикоцеле – варикозное расширение вен яичка. При этом яичко постоянно перегревается, на него воздействуют токсичные вещества, которые находятся в венозной крови. Из-за этого нарушается сперматогенез.
Встречаются ситуации, когда производство сперматозоидов не нарушено, но они не могут попасть в женские половые пути.
Это происходит при преждевременной эякуляции, повреждениях и нарушении проходимости семявыносящих протоков, некоторых генетических заболеваниях, таких как муковисцидоз.
Большая группа причин мужского бесплодия – воздействие на организм различных внешних факторов, вредные привычки, хронические заболевания.
На мужскую фертильность могут повлиять такие факторы, как:
Как и у женщин, репродуктивная функция у мужчин часто нарушается после перенесенной химиотерапии, лучевой терапии при онкологических заболеваниях.
Что делать?
У некоторых пар проблема бесплодия разрешается самостоятельно, без медицинского вмешательства. Женщине удается забеременеть, после того как она и партнер переходят на здоровый образ жизни, исключают влияние вредных факторов на организм, часто занимаются сексом в предполагаемый день овуляции, за 5 дней до него и 1–2 дня после.
Зачастую восстановить фертильность удается с помощью медикаментозного лечения. В некоторых случаях показаны хирургические вмешательства, например, при анатомических дефектах, спаечном процессе.
Если паре так и не удается зачать ребенка, несмотря на все усилия врачей, партнерам предлагают провести экстракорпоральное оплодотворение (ЭКО).
К сожалению, иногда бессильны даже вспомогательные репродуктивные технологии. В таких случаях есть несколько решений. Одно из них – воспользоваться донорскими яйцеклетками или сперматозоидами. На данный момент в Репробанке представлен один из самых больших каталогов доноров половых клеток на территории СНГ. Все наши доноры прошли тщательное обследование, в том числе расширенное генетическое тестирование. Выбрать подходящего донора помогут подробные анкеты, детские фото и наши опытные специалисты.

Автор статьи
9 правил зачатия — что нужно делать, чтобы повысить шансы зачать ребенка
Главная / Статьи / 9 правил зачатия — что нужно делать, чтобы повысить шансы зачать ребенка
9 правил зачатия — что нужно делать, чтобы повысить шансы зачать ребенка
Порой бывает так, что зачать ребенка получается не сразу, однако после нескольких безуспешных половых актов не стоит бить тревогу и ставить себе диагноз «бесплодие». Возможно, вашему «аисту», который принесет вам малыша, нужно просто активно помочь.
1 правило
Все знают, что мужская половая клетка это основа зачатия, поэтому от сперматозоида требуется определенная энергия для обеспечения его подвижности, ведь энергичный сперматозоид способен пойти дальше, а от слабого не стоит ждать зачатия. А если беременность и наступает, то высокий риск поломок ДНК, которые приводят к замершей беременности или самопроизвольному аборту. Именно поэтому, недели за две до решающего полового акта нужно начать готовить мужчину. Для этого нужно начать его правильно кормить: включать в рацион больше мяса, орехов, витамина E. Такое питание будет способствовать повышению подвижности сперматозоидов.
Стоит отметить, что излишняя активность партнеров для зачатия не просто бесполезна, но и вредна. Поэтому перед решающим половым актом мужчине следует воздержаться 2-3 дня для того, чтобы накопить энергию. Одна пара обратилась к врачу по причине того что им никак не удавалось зачать ребенка. В ходе разговора выяснилось, что пара так сильно хочет ребенка, что занимается сексом по 2-3 раза в день. После этого врач посоветовал на несколько дней воздержаться от секса. Выполнив рекомендацию врача, парочке удалось-таки зачать дитя.
2 правило
3 правило
Сразу после семяизвержения мужчине следует вынуть пенис из влагалища, чтобы помочь сперме беспрепятственно проникнуть дальше, что значительно увеличивает вероятность зачатия.
4 правило
5 правило
Правильный выбор времени для зачатия играет значимую роль при зачатии. Женщина более плодовита в середине цикла, когда созревает яйцеклетка (период овуляции). Также благоприятными считаются 5-6 дней до овуляции: столько может прожить сперматозоид, дожидаясь яйцеклетки и оставаясь дееспособным. Период в течение 6 дней после овуляции также считается благоприятным, так как женская яйцеклетка в этот период времени остаётся дееспособной.
6 правило
Процедура спринцевания содовым раствором перед сношением способна значительно повысить шансы забеременеть. Известно, что у женщины может быть скрыто воспаление, о котором она даже не догадывается. В результате воспаления возникает кислая среда, которая крайне вредна для сперматозоидов и способна не только значительно снизить их активность, но и вовсе погубить. Если же никакого воспаления нет, то спринцевание всё равно не помешает.
7 правило
Большое значение имеют действия женщины после полового акта. От мужчины уже мало что зависит и он может смело идти в душ, а вот женщине следует некоторое время полежать. При нормальном расположении матки и шейки, лежать лучше всего на спине, при этом следует прижать колени к груди. В случае если у женщины загиб матки, то лучше лежать на животе. Эти положения способствуют тому, что шейка свободно погружается в лужицу спермы, что увеличивает шанс проникновения сперматозоидов. Бывают и специфические случаи, например, когда имеется воспаление придатков. В этой ситуации матка может повернуться в сторону, а вот в какую — это может определить только гинеколог на консультации. Тогда врач точно может сказать на каком боку лучше лежать.
8 правило
Правильный выбор позы способен значительно повысить шансы зачать ребенка. К сожалению, выбор правильных поз не велик — это классическая миссионерская поза. А вот если пытаться забеременеть, например стоя, то жидкость будет просто выливаться. Есть правда исключение. В случае если у женщины имеется загиб матки, то подойдет поза сзади.
9 правило
После полового акта нужно обязательно расслабиться и желательно в следующие несколько дней пребывать в отличном душевном состоянии. В этом способна помочь медитация, прогулки на природе, активный отдых и т.д. Ожидание и беспокойство — не лучшее состояние для этого периода. В состоянии стресса нарушается сократительная активность маточных труб, которые продвигают сперматозоиды до яйцеклетки. Прислушайтесь рекомендаций гинекологов и у вас все получится.
Дети от первого брака у мужа – не гарантия живых и подвижных сперматозоидов
Обследовать обоих супругов, если беременность не наступает в течение года, — такой стандарт в лечении бесплодия существует уже не один десяток лет. И все равно находятся врачи, которые делают вывод о фертильности мужчины просто по тому, что у него есть дети от предыдущего брака. Сдать спермограмму они при этом не просят. Чем чреват такой подход и в чем причины бесплодия у мужчин?
«Мой муж уже был женат, дети у него есть. А я никак не могу забеременеть! В чем дело? Что со мной не так?»
41-летняя Ирина сидела в кабинете врача и рассказывала свою грустную историю. Она пыталась забеременеть 20 лет, выезжая на лечение в Москву, Иваново, Саратов, Ярославль: «Врачи говорили, что не видят причин, почему беременность не наступает. «
Анализы у нее всегда были сданы, состояние здоровья — в полном порядке. Никто не мог понять, почему беременность не наступает. Гинекологи рассуждали: «Так бывает. Не отчаивайтесь».
Муж ее подбадривал. У него был уже дети от первого брака. Он частенько виделся с ними, а Ирина оставалась дома, размышляя, почему ей не досталось обычного женского счастья.
Поэтому женщина очень удивилась, выслушав совет врача: «Давайте обследуем вашего мужа». Печально вздыхая, Ирина пожала плечами: «У него уже есть дети, он не может быть бесплодным».
— Вынужден не согласиться. Довольно часто мужчины среднего возраста не могут зачать ребенка во втором браке, — рассказал пациентке андролог «Центра ЭКО» Максим Колязин. — Есть такая проблема в системе здравоохранения: несмотря на совершенствование медицины, большинству медиков не приходит в голову обследовать мужчину.
Не получается забеременеть? Обследуйте мужа
Структура бесплодного брака кого-то удивит. В 30% беременность не наступает «из-за мужчины», в 20% бесплодны оба супруга (сочетанный фактор). Примерно в 20% случаев установить причину бесплодия не удается. И только 30% приходится на женский фактор.
Становится понятно, что далеко не всегда пара не может зачать из-за женщины, даже если у мужа остались дети в первом браке. И с каждым годом эта проблема становится все более распространённой. Часто на прием приходят женщины в возрасте чуть-чуть за сорок, которые всю жизнь лечат бесплодие в разных клиниках у разных врачей. Наконец кто-то подает идею обследовать супруга, и выясняется, что у него нулевая спермограмма. Вы только вдумайтесь — так можно всю жизнь потратить на бессмысленное лечение! И неизвестно, как пройдет беременность, наступившая наконец в 40 лет!
Ирина все-таки уговорила мужа прийти на прием в клинику репродуктивного здоровья. К тому времени супруги оставили баснословные суммы на консервативное лечение. После обследования мужа оказалось, что проблема в нем. После небольшого (!) и недорогостоящего (!) лечения Ирина вступила в протокол ЭКО. Ситуацию комментирует доктор Колязин:
— Парадоксально, но для некоторых врачей процедура ЭКО до сих пор остается «крайней мерой» при лечении бесплодия. Они могут годами внушать пациентке: «Мы сделаем все, чтобы вы забеременели естественным путем». Зачем таким врачам нужно, чтобы женщина бессмысленно лечилась долгие годы, хотя могла бы просто прибегнуть к искусственному оплодотворению? Возможно, таким образом клиники просто наживаются на желании женщин завести ребенка.
Причины бесплодия у мужчин
Репродуктологи отмечают, что доля «мужского фактора» в бесплодном браке увеличивается с каждым годом. За примером далеко ходить не нужно. Постоянный посетитель андролога — мужчина, который любит коротать вечера за бутылочкой пива. И ничего страшного в этой привычке не видит. «Частое употребление пива приводит к тому, что в вашем организме растет концентрация женских половых гормонов, что может повлиять на качество спермы», — объясняют ему врачи.
На количество сперматозоидов и их качество влияет лишний вес, ношение слишком узкого нижнего белья и даже нахождение смартфона в кармане брюк, то есть в непосредственной близости к детородному органу. Для мужской фертильности опасны некоторые профессии: «Сильно рискуют сталевары в горячем цеху, шахтеры, машинисты метро, электричек, автобусов, поездов, таксисты. Все объясняется тем, что сперматозоиды созревают в холодке, а из-за резкого перепада температур могут стать вялыми и малоподвижными — а также страдает и их качество».
Пару лет назад в одну известную клинику репродукции пришла женщина, которая долго не могла забеременеть. При более детальном обследовании выяснилось, что мужу ее 45 лет, и он всю жизнь курит. Как известно, после сорока лет качество сперматозоидов снижается, а курение снижает фертильность в два раза. Повреждается ДНК сперматозоидов, что в несколько раз увеличивает процент замерших беременностей.
Но самая губительная для фертильности штука — незнание.
— У меня было несколько пациентов, страдающих сахарным диабетом и при этом искренне недоумевающих, почему их жены не могут зачать ребенка или выносить беременность. При этой болезни у мужа 8 из десяти беременностей заканчиваются неудачей, — объясняет Максим Колязин.
Больше всего рискуют те, кто ведет сидячий образ жизни. Температура мошонки у таких людей выше, а перегревать яички нельзя ни в коем случае! По той же причине не рекомендуется ставить ноутбук на колени.
Как-то к медикам пришел 39-летний дизайнер, пребывающий в уверенности, что зачать ребенка в их семье не получаются из-за жены. «Доктор, я не пью и не курю. Наверное, во всем виновата моя супруга?» — спросил он. Большую часть суток этот мужчина проводит за компьютером, вставая лишь изредка в туалет.
— Я попытался объяснить ему, что такой образ жизни не самым лучшим образом влияет на здоровье. Мужчина не слушал, — вспоминает Максим Колязин.
Как проверить фертильность у мужчин
На прием к репродуктологу необходимо идти парой и обследование проходить тоже вместе. Тогда лечение будет эффективным.
— О том, бесплоден мужчина или нет, можно говорить только после получения спермограммы, однако это тоже не стопроцентный показатель. Результаты служат поводом для дальнейшего дообследования при патоспермии, — объясняет доктор Колязин. — Перед сдачей спермограммы несколько дней нельзя употреблять алкоголь, надо понизить физические нагрузки, отказаться от половой жизни и не посещать баню или сауну. Мы рекомендуем сразу сдавать комплексную спермограмму, которая включает показатели по нормам ВОЗ, морфологию по Крюгеру и MAR-тест. Это даст наиболее полную картину о мужской фертильности.
Диагноз азооспермия — неожиданный и печальный — ставится довольно часто, в 10% случаев. Это значит, что в эякуляте нет ни одного «живчика». Забеременеть от такого мужчины без помощи репродуктивных технологий нельзя. Необходимо выявить причину этого состояния, при возможности провести лечение или извлечь из яичка сперматозоиды хирургическим путем. Соглашаются на эту процедуру немногие. Услышав про диагноз, большинство мужчин говорят: «У меня уже есть ребенок. Значит, больше не будет».
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Что такое мужское бесплодие? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рыжкова Алексея Игоревича, андролога со стажем в 14 лет.
Определение болезни. Причины заболевания
Под бесплодием понимают отсутствие зачатия в паре, живущей регулярной половой жизнью без использования контрацепции на протяжении более одного года. [1] С бесплодием ежегодно сталкиваются примерно 15% пар, планирующих зачатие. [2]
Причиной бесплодия могут быть нарушения репродуктивной функции у одного из партнёров (мужчины или женщины) или у обоих партнёров. Последнее наблюдается наиболее часто, так как нарушенная фертильность (способность иметь детей) одного из партнёров может компенсироваться сохранной фертильностью другого. [1]
О мужском факторе, или мужском бесплодии (Male infertility), говорят при наличии у мужчины изменений параметров спермы или механизма её доставки, препятствующих зачатию. Такая ситуация наблюдается у половины мужчин, обследованных по поводу бесплодия в браке. Причины мужского бесплодия достаточно многообразны и включают в себя медицинские факторы:
Причиной мужского бесплодия могут стать факторы внешней среды, такие как:
Образ жизни, вредные привычки и условия профессиональной деятельности также влияют на мужскую фертильность:
У 30% мужчин с нарушением параметров спермы установить причину не удаётся, такую форму мужского бесплодия называют идиопатической (беспричинной).
Патогенез мужского бесплодия
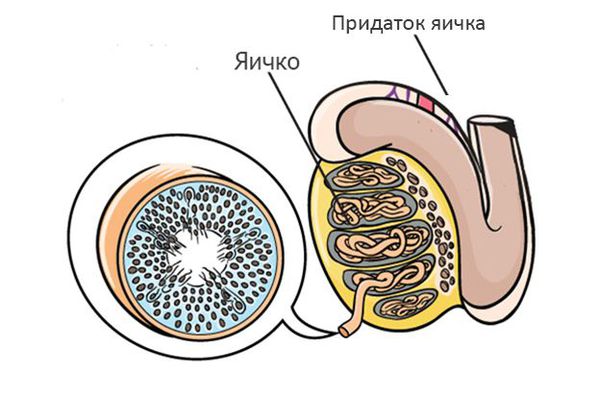
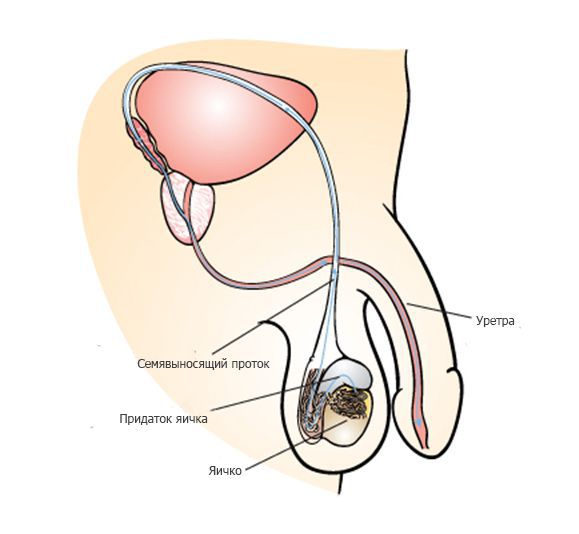
Процесс создания сперматозоидов (сперматогенез) происходит в яичке. 90-95% объёма яичек представлено специальными трубочками — семенными канальцами, в которых происходит процесс создания сперматозоидов — сперматогенез. Процесс создания одного сперматозоида занимает около 70 дней.
Процесс создания сперматозоидов стимулируется фолликулостимулирующим гормоном (ФСГ), который вырабатывается в участке головного мозга — гипофизе. При отсутствии ФСГ сперматогенез не протекает, и сперматозоиды не образуются.
Сперматогенез — процесс достаточно деликатный. Множество факторов могут нарушать его нормальное течение (повышение температуры мошонки, приём лекарственных препаратов, рентгеновское излучение) и привести к созданию сперматозоидов с неправильной структурой (морфологией), слабой подвижностью и дефектным генетическим материалом, не способных к оплодотворению.
После выхода из яичка сперматозоиды попадают в длинную извилистую трубку, которая называется придаток яичка. В результате прохождения придатка яичка, которое занимает около недели, сперматозоиды улучшают свою подвижность, а также происходит изменение молекул на поверхности сперматозоида, необходимое для взаимодействия с яйцеклеткой.
На фоне воспалительных процессов в придатке яичка процесс созревания сперматозоидов может нарушаться, и они не смогут оплодотворить яйцеклетку. В отдельных случаях, в результате воспалительного процесса или после операций на придатке формируется препятствие прохождению сперматозоидов, в результате чего они не попадают в сперму.
После прохождения придатка яичка сперматозоиды могут храниться в теле мужчины на протяжении нескольких недель, сохраняя способность к оплодотворению. Но если сперма хранится слишком долго, сперматозоиды начинают деградировать и погибать.
Разрушающаяся сперма может повредить новые сперматозоиды, не давая им возможности покинуть придаток яичка. Мужчинам рекомендуется эякулировать каждые два или три дня, чтобы поддерживать качество спермы в оптимальном состоянии.
Во время эякуляции около 250 миллионов сперматозоидов начинают движение через семявыносящий проток и мочеиспускательный канал (уретру) наружу. Движение сперматозоидов обеспечивается сокращением мышц семявыносящего протока и уретры, которые сопровождаются приятными оргастическими ощущениями. Как правило, выброс спермы происходит в несколько порций. Большинство сперматозоидов содержатся в первой порции, во второй и третьей содержится преимущественно секрет дополнительных мужских половых желез — предстательной железы и семенных пузырьков.
Секрет добавочных половых желез (простаты и семенных пузырьков) необходим для обеспечения жизнедеятельности сперматозоидов после эякуляции. При воспалительном или ином патологическом процессе в простате или семенных пузырьках состав их секрета может изменяться, что нарушает функционирование сперматозоидов и снижает вероятность зачатия.
После попадания во влагалище сперматозоиды должны в течение нескольких минут его покинуть и переместиться в шейку матки. Дело в том, что среда влагалища является кислой, что необходимо для защиты женского организма от попадания бактерий и вирусов. Однако кислая среда быстро разрушает сперматозоиды, если сперматозоид находится в ней больше двух минут, он погибает. По статистике, лишь одному из 100 сперматозоидов удается покинуть влагалище и переместиться в шейку матки.
В связи с этим очень важно, чтобы сперматозоиды во время эякуляции попадали максимально близко к шейке матки, что невозможно при таких аномалиях, как гипоспадия (наружное отверстие уретры находится на нижней поверхности полового члена).
Шейка матки содержит специальную слизь, которая, с одной стороны, защищает сперматозоиды от агрессивной среды влагалища, с другой — может препятствовать их дальнейшему движению. Консистенция слизи зависит от гормонального статуса женщины, и большую часть времени она не проницаема даже для самых здоровых и подвижных сперматозоидов. За несколько дней до овуляции консистенция слизи меняется таким образом, что она становится способной пропустить сперматозоиды.
В отдельных случаях в слизи шейки матки могут содержаться антитела (белки, вырабатываемые иммунной системой для борьбы с чужеродными субстанциями, попавшими в организм) к сперматозоидам, которые не позволяют сперматозоидам пройти цервикальную слизь даже во время овуляции.
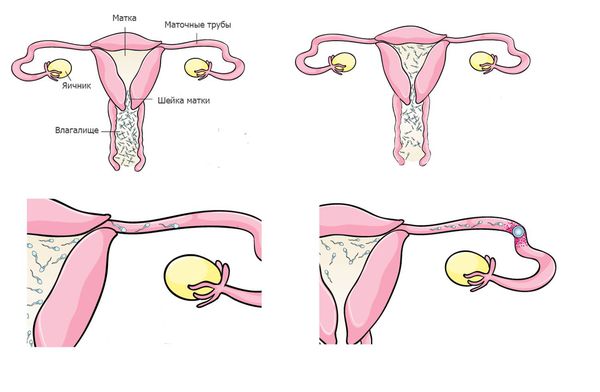
После прохождения шейки матки сперматозоид попадает в матку, и перед ним возникает дилемма — в какую маточную трубу двигаться дальше: правую или левую. Женщины имеют две маточные трубы (по одной с каждой стороны), но только в одну из них каждый месяц из яичника выходит яйцеклетка. В этой ситуации организм женщины приходит на помощь сперматозоиду. В период, близкий к овуляции, за счет гормональных воздействий мышцы матки на стороне овуляции начинают ритмично сокращаться, указывая сперматозоиду на правильное отверстие маточной трубы.
Следующий для сперматозоида этап — прохождение отверстия маточной трубы. Оно очень маленькое, диаметром лишь несколько головок сперматозоида, поэтому сперматозоиды, которые движутся хаотично, не смогут в него войти. Этот этап преодолевают только сперматозоиды с быстрым и прямолинейным движением.
Попав в маточную трубу, сперматозоиды оказываются в достаточно благоприятной среде, прикрепляются к стенкам трубы и ждут выхода яйцеклетки. В таком состоянии они могут находиться достаточно долго — около 48 часов.
Выход яйцелетки из яичника сопровождается повышением температуры в маточной трубе на 1-2 градуса, что служит сигналом для гиперактивации сперматозоидов. Они начинают интенсивные движения хвостом, открепляются от стенки и быстро движутся навстречу яйцеклетке. На этом этапе остаётся 6-8 сперматозоидов, и у них есть несколько часов, чтобы оплодотворить яйцеклетку, так как срок её жизни очень короток.
По сравнению со сперматозоидом, яйцеклетка — довольно большая клетка, самая крупная в человеческом теле. После выхода из яичника она окружена облаком клеток, называемых фолликулярными, через которые сперматозоиды должны проникнуть прежде, чем вступить в контакт с поверхностью яйцеклетки. Чтобы пройти через фолликулярные клетки, сперматозоиды должны использовать интенсивный стиль движения (гиперактивация), который они использовали, чтобы отделиться от стенок маточной трубы.
После прохождения фолликулярных клеток до яйцеклетки добирается 1–2 сперматозоида, которым необходимо попасть внутрь. Для этого у сперматозоида есть мешочек ферментов на самом верху головки, который лопается, как только сперматозоид вступает в контакт с внешней поверхностью яйцеклетки. Эти ферменты помогают растворить внешнюю мембрану яйцеклетки и в сочетании с мощными движениями хвоста помогают сперматозоиду проникнуть внутрь яйцеклетки. Как только сперматозоид попадает внутрь, мембрана яйцеклетки меняет свои химические свойства и становится полностью непроницаемой для остальных сперматозоидов. После слияния сперматозоида с яйцеклеткой образуется эмбрион, и начинается развитие беременности.
Если сперматозоид функционально незрелый и не содержит на своей поверхности необходимые сигнальные молекулы, он не сможет вступить в контакт с яйцеклеткой, и оплодотворение не произойдёт. Существует редкая аномалия — глобулозооспермия, когда сперматозоиды имеют не коническую, а круглую головку. Причиной этого является отсутствие мешочка с ферментами (акросомы), что также исключает проникновение сперматозоида внутрь яйцеклетки.
Классификация и стадии развития мужского бесплодия
Диагностика мужского бесплодия
Диагностика мужского бесплодия включает в себя следующие обязательные методы:
После сдачи образца сперма исследуется в лаборатории, оценивается общее количество сперматозоидов, количество сперматозоидов с неправильной формой (морфологией), а также скорость и характер движения сперматозоидов. Анализ спермы достаточно сложен, выполняется вручную и зависит от квалификации выполняющего его специалиста. Рекомендуется выполнять анализ спермы в специализированных лабораториях, расположенных при центрах лечения бесплодия.
Если анализ спермы не выявляет отклонений от нормы, то перед дальнейшим углубленным обследованием мужчины следует провести тщательное обследование женщины для исключения у неё факторов, препятствующих наступлению беременности.
При выявлении отклонений от нормы дальнейший план обследования составляется индивидуально в зависимости от результатов предыдущих исследований и может включать в себя следующие методы:
Лечение мужского бесплодия
Тактика лечения мужского бесплодия зависит от причины, его вызвавшей.
Хирургическое лечение
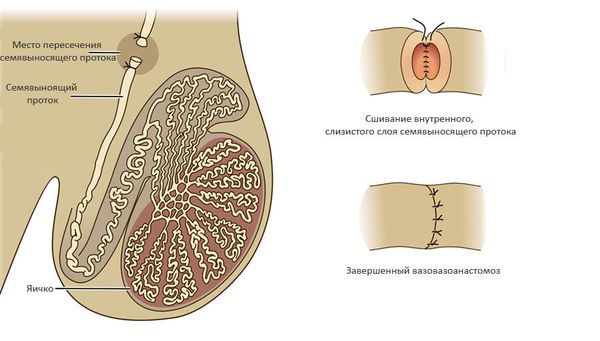
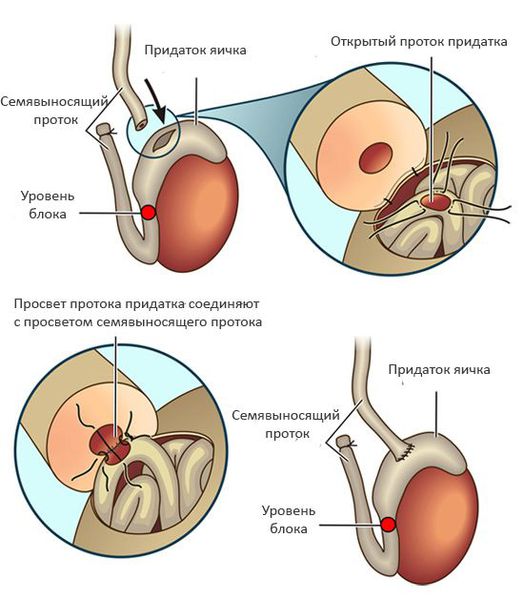
При обструкции на уровне придатка яичка используют вазоэпидидимоанастомоз (соединение семявыносящего протока с протоком придатка яичка). Эффективность данного подхода составляет 60-87% и во многом зависит от опыта хирурга и времени, прошедшего с момента формирования обструкции. [5]
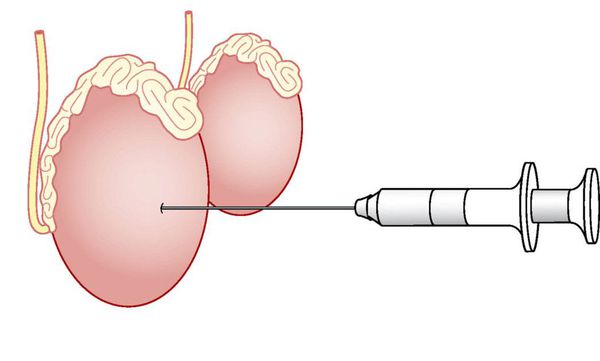
Тонкоигольная биопсия яичка (TESA)
Через кожу в ткань яичка проводят тонкую иглу и выполняют аспирацию (всасывание) тестикулярной ткани, из которой в последующем извлекают сперматозоиды. Преимущество данной методики — в малой травматичности для пациента. Недостаток — низкая вероятность обнаружения сперматозоидов при необструктивной азооспермии (20-30%), что делает данную методику оправданной только при доказанной обструктивной азооспермии, когда вероятность наличия сперматозоидов приближается к 100%. [6]
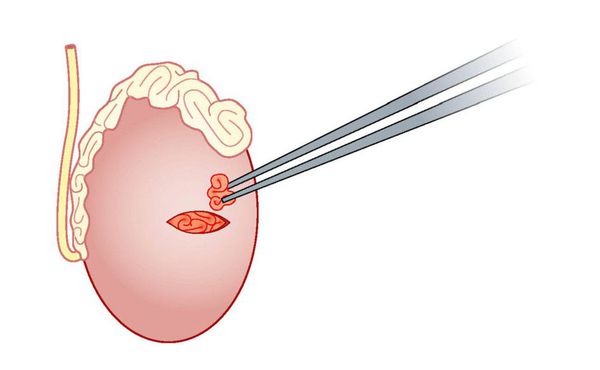
Открытая биопсия яичка (TESE)
Производится небольшой разрез кожи мошонки — 1,5-2 см, выделяется яичко, рассекается его оболочка на небольшом протяжении. Из полученного отверстия забирается небольшой фрагмент ткани, разрезы зашивают, а полученный материал исследуют на наличие сперматозоидов. Средняя вероятность обнаружения сперматозоидов при необструктивной азооспермии для TESE составляет 40-50%. [6]
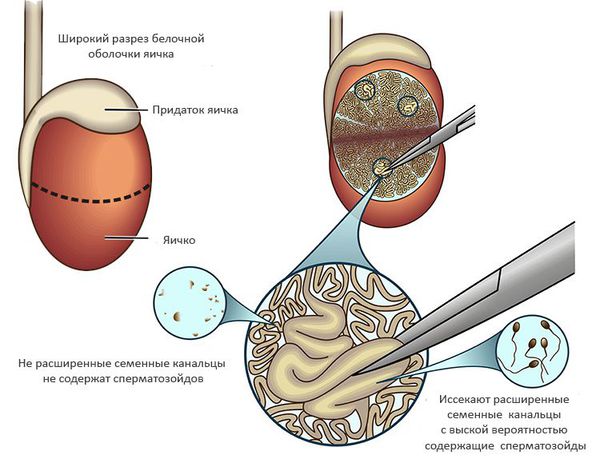
Микрохирургическая биопсия яичек (microTESE)
Методика отличается от TESE использованием операционного микроскопа с 15-20-кратным увеличением, что требует большего разреза на яичке, но позволят детально исследовать его ткань для обнаружения и извлечения расширенных семенных канальцев, которые наиболее вероятно содержат сперматозоиды. Представленный подход значительно повышает шансы на обнаружение сперматозоидов по сравнению с методиками случайной биопсии (TESA, TESE). Средняя вероятность получения сперматозоидов при необcтруктивной азооспермии для microTESE составляет 60-70%. [4]
Лекарственная терапия имеет несколько направлений:
Коррекция образа жизни — основной подход в коррекции идиопатического мужского бесплодия и важное дополнение в лечении установленной причины нарушения фертильности. Пациент получает индивидуальные рекомендации, исходя из особенностей его жизни:
Вспомогательные репродуктивные технологии (ВРТ)
Применение данных методик показано, если наступление беременности без применения ВРТ невозможно (азооспермия, нарушения эякуляции), или бесплодие не поддаётся лечению на протяжении 12 месяцев с момента установления диагноза. Вспомогательные репродуктивные методы включают в себя следующие методики:
Прогноз. Профилактика
Прогноз в отношении мужского бесплодия преимущественно благоприятный. Использование современных методов лечения, в том числе вспомогательных репродуктивных технологий, в большинстве случаев позволяет преодолеть мужской фактор и добиться наступления беременности. Неблагоприятный прогноз для мужчины в отношении возможности иметь детей, как правило, связан с полным отсутствием сперматозоидов не только в эякуляте, но и в яичке (по результатам биопсии или при наличии генетических факторов, исключающих сохранность сперматогенеза).
Далеко не все формы мужского бесплодия можно предотвратить посредством профилактики. Но соблюдение этих простых рекомендаций позволяет значительно снизить вероятность возникновения данного состояния: