Кабинет вгд в поликлинике что такое
Как пройти диспансеризацию взрослому
1. Что такое диспансеризация и профилактический медицинский осмотр?
Профилактический медицинский осмотр — это комплекс медицинских обследований, проводимый в целях раннего выявления состояний, заболеваний и факторов риска их развития.
Диспансеризация — это более широкий комплекс мероприятий. Она включает в себя профилактический медицинский осмотр, а также дополнительные методы обследования, которые проводятся для оценки состояния определенных групп населения.
На время диспансеризации работники имеют право на освобождение от работы на 1 рабочий день 1 раз в 3 года с сохранением рабочего места и среднего заработка. Работники предпенсионного возраста (в течение 5 лет до наступления пенсионного возраста) и пенсионеры, получающие пенсию по старости или за выслугу лет, имеют право на освобождение от работы на 2 рабочих дня 1 раз в год с сохранением места работы и среднего заработка.
Обратите внимание: в целях обеспечения охраны здоровья населения и нераспространения новой коронавирусной инфекции (COVID-19) проведение диспансеризации (профилактического медицинского осмотра) в поликлиниках временно приостановлено.
Вместе с тем вы можете пройти анкетирование, направленное на раннее выявление хронических неинфекционных заболеваний и факторов риска их развития, в личном кабинете «Электронной медицинской карты», а также ознакомиться с перечнем исследований, проводимых в рамках диспансеризации и профилактического медицинского осмотра.
2. Кто может пройти бесплатную диспансеризацию и профилактический осмотр в Москве?
Диспансеризация и профилактический медицинский осмотр проводятся бесплатно при наличии паспорта или полиса ОМС в поликлинике по месту прикрепления (в будние дни с 08:00 до 20:00, в выходные дни — в часы работы поликлиники).
Пациенты в возрасте от 18 лет и старше ежегодно проходят диспансеризацию или профилактический медицинский осмотр.
1. Диспансеризацию вы можете пройти:
Некоторые категории граждан проходят диспансеризацию ежегодно независимо от возраста.
2. Профилактический медицинский осмотр вы можете пройти в возрасте 19, 20, 22, 23, 25, 26, 28, 29, 31, 32, 34, 35, 37 и 38 лет.
Также ежегодно вы можете пройти комплексное обследование в центре здоровья.
3. Как записаться на диспансеризацию или профилактический осмотр?
Для прохождения диспансеризации и профилактического медицинского осмотра доступна дистанционная запись на электронных ресурсах одним из следующих способов:
4. Как будет проходить диспансеризация (профилактический осмотр)?
Шаг 1. Заполните необходимые документы.
Перед прохождением диспансеризации или профилактического осмотра вам необходимо заполнить информированное добровольное согласие на медицинское вмешательство непосредственно в поликлинике и анкету на выявление хронических неинфекционных заболеваний и факторов риска их развития.
Анкета может быть заполнена в информационном киоске в поликлинике или в личном кабинете «Электронной медицинской карты».
Шаг 2. Подготовьтесь к обследованиям.
К большинству исследований подготовка не требуется. Но есть ряд мероприятий, к которым необходимо подготовиться для получения максимально точного результата. Ознакомиться с памятками можно здесь.
Шаг 3. Пройдите первый этап диспансеризации.
В ходе первого этапа вы получите маршрутный лист с указанием набора исследований, осмотров, консультаций, а также иных медицинских вмешательств, которые необходимо пройти в зависимости от пола и возраста.
Шаг 4. Придите на прием к врачу-терапевту.
По завершению обследований вас направят к врачу отделения медицинской профилактики, который:
Шаг 5. Пройдите второй этап диспансеризации.
Если по результатам первого этапа диспансеризации врач-терапевт выявит показания для проведения дообследований, вас направят на второй этап или дополнительные исследования.
5. Каких врачей нужно пройти, если мне от 18 до 39 лет?
Первый этап диспансеризации для этой возрастной категории включает:
1. Профилактический медицинский осмотр:
2. Скрининг на раннее выявление онкологических заболеваний:
3. Краткое профилактическое консультирование.
6. Каких врачей нужно пройти, если мне от 40 до 45 лет?
Первый этап диспансеризации для этой возрастной категории включает:
Если в течение последних 12 месяцев вы сдавали какие-либо из перечисленных анализов или проходили какие-либо из перечисленных обследований, их результаты могут быть включены в диспансеризацию.
7. Каких врачей нужно пройти, если мне от 46 до 50 лет?
Первый этап диспансеризации для этой возрастной категории включает:
Если в течение последних 12 месяцев вы сдавали какие-либо из перечисленных анализов или проходили какие-либо из перечисленных обследований, их результаты могут быть включены в диспансеризацию.
8. Каких врачей нужно пройти, если мне от 51 до 74 лет?
Первый этап диспансеризации для этой возрастной категории включает:
Если в течение последних 12 месяцев вы сдавали какие-либо из перечисленных анализов или проходили какие-либо из перечисленных обследований, их результаты могут быть включены в диспансеризацию.
9. Каких врачей нужно пройти, если мне 75 или более лет?
Первый этап диспансеризации для этой возрастной категории включает:
Если в течение последних 12 месяцев вы сдавали какие-либо из перечисленных анализов или проходили какие-либо из перечисленных обследований, их результаты могут быть включены в диспансеризацию.
10. Каких врачей нужно пройти тем, кто переболел коронавирусом?
Для перенесших новую коронавирусную инфекцию предусмотрена углубленная диспансеризация. Она проводится не ранее чем через 60 календарных дней после выздоровления.
Углубленная диспансеризация для перенесших COVID-19 проводится в два этапа:
I этап: измерение насыщения крови кислородом (сатурация) в покое, тест с 6-минутной ходьбой, спирометрия, общий клинический анализ крови (развернутый), биохимический анализ крови (исследуются уровни холестерина, липопротеинов низкой плотности, C-реактивного белка, определяется активность аланинаминотрансферазы, аспартатаминотрансферазы, лактатдегидрогеназы, исследуется уровень креатинина крови), определение концентрации Д-димера (в случае тяжелого и среднетяжелого течения болезни), рентген органов грудной клетки (если не делали ранее в течение года), прием у терапевта.
II этап: эхокардиография, компьютерная томография легких, дуплексное сканирование вен нижних конечностей (по результатам исследования Д-димера).
Если вы перенесли COVID-19, но сведений об этом нет в государственных информационных системах, вы все равно можете пройти углубленную диспансеризацию. Для этого нужно письменное заявление в произвольной форме на имя руководителя медицинской организации.
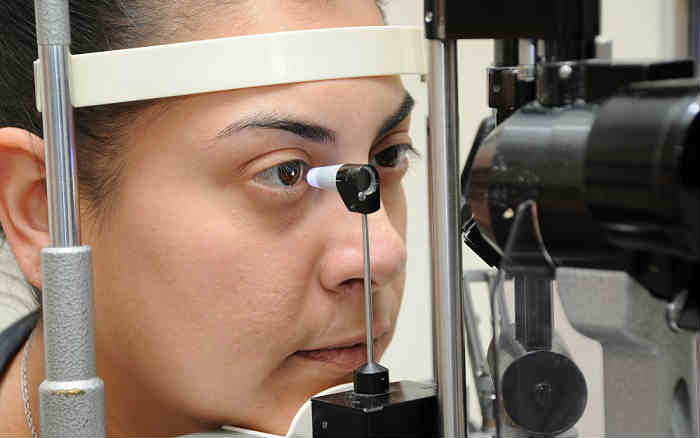
Измерение внутриглазного давления (ВГД)
Давление внутриглазной жидкости внутри полости глаза называется внутриглазным давлением (ВГД). Пациенты нередко называют его «глазным давлением». Постоянный уровень внутриглазного давления поддерживает гомеостаз структур глаза – устойчивость их физиологических функций и способность противостоять изменениям.
Нормальное внутриглазное давление обеспечивает здоровое течение процессов обмена веществ и микроциркуляции в тканях глаза. Человек с повышенным глазным давлением может долгое время не замечать никаких симптомов, но тем временем оно запускает необратимые разрушительные процессы в волокнах зрительного нерва, и постепенно развивается глаукома, грозящая потерей зрения. Ухудшения начинаются в периферийных областях, поначалу часто незаметно для пациента, затем поле зрения понемногу сужается к центру вплоть до полной потери зрительной функции.
Любое отклонение уровня внутриглазного давления очень важно диагностировать как можно раньше, чтобы избежать его разрушительных последствий.
Показания к измерению внутриглазного давления
По статистике более половины пациентов с глаукомой обращаются к специалистам, когда болезнь уже запущена и сделать можно немногое. Это происходит, потому что даже в наш век высоких технологий люди не проходят регулярной процедуры измерения ВГД. При малейших симптомах или неприятных ощущениях в области глаз совершенно необходимо получить квалифицированную консультацию врача и измерить глазное давление, чтобы на самых ранних стадиях диагностировать заболевание. Если ваши глаза быстро утомляются, в них появляется чувство тяжести, болит голова – все это может быть симптомами повышенного глазного давления. Люди часто просто игнорируют эти тревожные сигналы, считая их обычной усталостью, но если они проявляются постоянно, нужно немедленно обратиться к офтальмологу. Доктор проверит состояние ваших глаз, здоровье зрительного нерва и измерит ВГД.
Для того чтобы избежать болезни необходимо помнить:
Намного большую опасность для здоровья глаз таит в себе пониженное глазное давление, хотя и встречается оно гораздо реже. Оно может развиться вследствие травм, отслойки сетчатки, отслойки сосудистой оболочки, недоразвитости глазного яблока, осложнений после операций. Возможные последствия низкого внутриглазного давления, которое сохраняется дольше 1 месяца – глаз гибнет и атрофируется (сморщивается), наступает слепота.
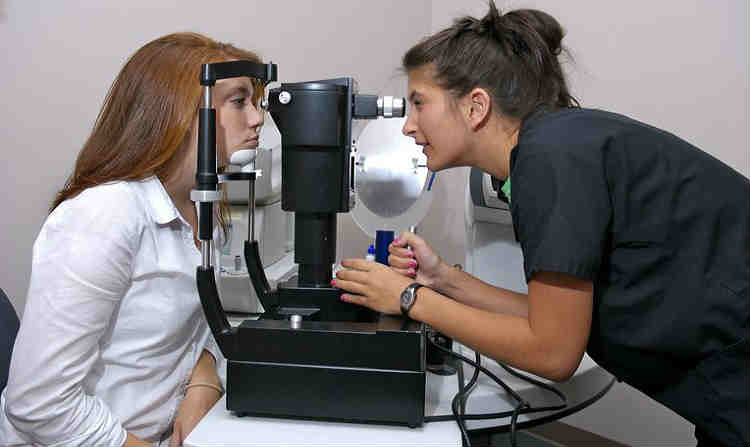
Методы измерения ВГД
Пневмотонометрия – бесконтактный способ измерения внутриглазного давления при помощи струи воздуха. Процедура проводится при помощи специального прибора – пневмотонометра. Пациент фиксирует голову на подставке прибора и, не моргая, смотрит на метку. Аппарат направляет на глаз дозированную струю воздуха и по изменению формы роговицы вычисляет внутриглазное давление. Эту совершенно безболезненную процедуру можно проводить несколько раз без дискомфорта для пациента. Подробнее о методе>>>
Тонометрия по Маклакову – очень распространенная в России методика контактного измерения ВГД. Суть этого метода проста – прямо на глаз помещается грузик, смоченный краской. Затем грузик помещают на бумагу, и по величине отпечатка вычисляют уровень внутриглазного давления. Перед манипуляциями в глаз закапывают анестетик, поэтому процедура проходит безболезненно. Подробнее о методе>>>
Суточная тонометрия – данный метод характеризуется несколькими процедурами измерения значений внутриглазного давления в течении суток. Затем сравнивают показатели и оценивают не только отдельные значения, но и уровень изменения ВГД, его соотношение. Подробнее о методе>>>
Результаты тонометрии глаза
С возрастом уровень внутриглазного давления увеличивается, причем давление у мужчин обычно ниже, чем у женщин.
Нормальные показатели ВГД: от 10 до 21 мм рт. ст., отклонением считаются любые значения вне этих пределов. Состояние, при котором обнаруживается постоянное повышенное внутриглазное давление выше 21 мм рт. ст. без патологических изменений зрительного нерва называется глазной гипертензией.
Если у вас обнаружили высокое глазное давление, это означает либо наличие глаукомы, либо повышенный риск ее развития в будущем.
Стоимость измерения внутриглазного давления
Цена определения ВГД в нашем диагностическом центре составляет:
Диспансерное наблюдение больных глаукомой в условиях поликлиники
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Dispensary observation of glaucoma patients in the out–patient clinic
of glaucoma patients in the out–patient clinic
Illarionova A.R., Fridman N.V.
One of the basic methods of early glaucoma diagnostics and control of the stabilization of glaucoma process is dynamic dispensary observation. There is an analysis of main symptoms, risk factors of glaucoma represented in the article. Diagnostic minimum, needed for glaucoma diagnostics is in detail described by the authors of the article. The analysis of main aspects of out–patient glaucoma treatment was carried out.
Глаукома – это хроническое заболевание, требующее обязательного регулярного наблюдения на протяжении многих лет. Учитывая распространенность (около 5% от общего числа офтальмопатологии), снижение и потерю зрительных функций при этом заболевании и вследствие этого утрату трудоспособности (в Москве, например, причиной инвалидности по зрению в 30% случаев является глаукома), проблема диспансеризации больных остается актуальной.
Исключительное значение имеет ранняя диагностика глаукомы, в связи с чем понятна необходимость обязательного профилактического осмотра населения, цель которого – выявление начальных признаков этого заболевания, что в значительной мере влияет на тактику лечения и течение глаукоматозого процесса.
К основным симптомам, патогномоничным для глаукомы, относятся:
n повышение внутриглазного давления
n изменения поля зрения, характерные для глаукомы
n глаукомная оптическая нейропатия.
Дополнительными симптомами, которые необходимо учитывать при диагностике первичной открытоугольной глаукомы, являются:
• ишемический окулярный синдром (спазм сосудов, микроаневризмы, маятникообразный или замедленный ток крови капилляров бульбарной конъюнктивы)
• заполнение кровью водяной или ламинарной вены при компрессии глазного яблока
• атрофические изменения стромы, особенно пигментного листка радужки, псевдоэксфолиативный синдром
• выраженная пигментация трабекулярной зоны угла передней камеры
• низкие значения коэффициента легкости оттока водянистой влаги из глаза (ниже 0,15 мм3/мин/мм рт.ст.)
• асимметрия статуса парных глаз: разница в величине ВГД более 4 мм рт.ст., в величине С – более 0,14 мм3/мин/ мм рт.ст., в отношении Э/Д – более 0,2.
Среди факторов риска, влияющих на возникновение и прогрессирование глаукоматозного процесса, выделяют местные – миопическая рефракция глаза, отношение Э/Д более 0,5, перипапиллярная b–зона, и общие – возраст старше 60–65 лет, неблагополучная наследственность, сахарный диабет, артериальная гипотония, гипотиреоз, диэнцефальная патология. Выявление этих состояний важно для верификации диагноза и определения дальнейшей тактики лечения.
Исходя из перечисленных основных и дополнительных симптомов глаукомы, а также факторов риска развития этого заболевания, может быть определен диагностический минимум, достаточный для выявления этой патологии. К основным методам диагностики могут быть отнесены:
s тонометрия
s периметрия
s офтальмоскопия.
Тонометрия
Тонометрия остается одним из наиболее информативных методов, широко применяемых в повседневной практике офтальмолога. Нормальное внутриглазное давление (ВГД) – статистическая величина и соответствует 9–22 мм рт.ст. Глаукому можно подозревать с большей вероятностью в зоне высокой нормы – 17–22 мм рт.ст.; в зонах средней (13–16 мм рт.ст.) и низкой нормы (9–12 мм рт.ст.) возможность возникновения этого заболевания уменьшается.
В своей работе, в том числе при скрининговых профилактических осмотрах, мы используем бесконтактную пневмотонометрию воздушно–струйным тонометром фирмы «XPERT». Этот метод не требует анестезии, что сокращает время осмотра пациента, и, кроме того, отсутствие контакта с глазным яблоком исключает риск инфицирования. Однако следует учитывать, что при высокой достоверности этого вида тонометрии возможно завышение показателей офтальмотонуса у ряда пациентов, особенно молодого возраста, в связи с рефлекторным напряжением во время измерения.
При более детальном обследовании истинное внутриглазное давление измеряется тонометром Гольдмана.
В последнее время в практике офтальмологов отделения применяется транспальпебральный тонометр ТГДц – 01 «ПРА», разработанный Государственным рязанским приборным заводом. Этот прибор, калиброванный по тонометру Гольдмана, имеет ряд преимуществ: портативность, возможность применения при патологии роговицы и проведения измерений в любых условиях с получением цифрового результата.
Все эти виды тонометрии проводятся в положении больного сидя. Для определения внутриглазного давления в положении лежа применяется традиционный метод измерения по Маклакову – на сегодняшний день наиболее доступный и простой в исполнении, но требующий достаточной квалификации среднего медицинского персонала.
Контактная тонометрия пневмотонографом фирмы «Mentor» позволяет выявить выраженность ортоклиностатической реакции, что может иметь значение в случае эпизодического повышения ВГД, при подозрении на глаукому с нормальным давлением, для определения компенсации гипертензии на подобранном гипотензивном режиме.
Таким образом, исходя из опыта нашей работы, предлагается:
n для скрининг–осмотров использовать бесконтактную тонометрию, при необходимости обследования на дому, а также для самоконтроля уровня ВГД у больных глаукомой, применять транспальпебральный тонометр ТГДц – 01 «ПРА»;
n для определения истинного внутриглазного давления при диагностике глаукомы и контроля в ходе лечения – тонометрия по Гольдману;
n в сомнительных случаях, при неустойчивом повышении ВГД – измерение в положении больного лежа (тонометрия по Маклакову).
Однако повышение офтальмотонуса не может быть достаточным критерием для верификации диагноза глаукомы, также как и нормальное среднестатистическое ВГД не является основанием для отрицания этой патологии.
По результатам обследования выделяются группы пациентов, у которых диагноз глаукомы остается сомнительным, но в то же время есть некоторые симптомы, требующие дальнейшего наблюдения.
Офтальмогипертензия – это состояние, при котором на фоне повышенного ВГД отсутствуют характерные для глаукомы изменения полей зрения и диска зрительного нерва (ДЗН) и отмечается стабильное или регрессирующее течение.
Группа риска развития глаукомы формируется из пациентов с повышенным офтальмотонусом, с изменением переднего отрезка или какими– либо еще факторами риска, но не имеющих типичных глаукоматозных изменений поля зрения и признаков оптической глаукомной нейропатии.
В обеих группах пациенты наблюдаются 1 раз в 6 месяцев. Объем диагностических манипуляций и тактика лечения определяется индивидуально. Как правило, истинное ВГД более 30 мм рт.ст. требует назначения гипотензивных препаратов, несмотря на отсутствие дополнительных факторов риска появления глаукомы.
Рядом особенностей отличается глаукома с нормальным давлением; к ним относятся появление характерных изменений поля зрения и ДЗН без повышения ВГД. Патогенез этой формы заболевания связан с низкой толерантностью ДЗН к внутриглазному давлению и гемодинамическими нарушениями. Число больных глаукомой нормального давления составляет 17% от всей группы лиц, находящихся на диспансерном наблюдении.
Периметрия
Периметрия играет существенную роль в ранней диагностике глаукомы и динамическом контроле зрительных функций больных с установленным диагнозом.
Для выявления ранних глаукоматозных изменений применяется тестирование центрального зрения в пределах 30° от точки фиксации на автоматическом анализаторе Humphrey Instruments, при котором определяется пороговая световая чувствительность в каждой точке исследуемого поля. Патогномоничными для глаукомы являются:
• парацентральные (5–25° от точки фиксации) скотомы, первоначально появляющиеся в виде «островков» снижения чувствительности, а затем сливающиеся в арку, связанную со слепым пятном,
• назальная «ступенька» в области горизонтального меридиана,
• снижение чувствительности с носовой стороны,
• увеличенные значения флюктуаций показателей исследования,
• ускоренное возникновение феномена утомления.
Наиболее информативными для определения стабилизации или прогрессирования глаукоматозного процесса и адекватности проводимого лечения, особенно при начальной открытоугольной глаукоме, являются пороговые методики контроля поля зрения с применением системы Statpac. Эта программа позволяет определить не только площадь дефектов поля зрения, но и их глубину, определяющуюся в дБ, что особенно важно, так как патогномоничным для глаукомы является углубление дефектов поля зрения. Оценка результата тестирования пациента проводится соответственно его возрасту и рефракции.
При оценке состояния поля зрения используются следующие категории:
s в пределах нормальных границ (нормальное состояние), рис. 1
s пограничное состояние, рис. 2
s за пределами нормальных границ, рис. 3
s общее снижение светочувствительности, рис. 4.
Следует отметить, что первая градация – нормальное состояние, данная компьютерным анализатором, не исключает наличия характерных глаукомных изменений, так как оценивается относительно возможных вариантов у пациента данной возрастной группы с указанной рефракцией. Именно поэтому необходимо сравнение результатов теста двух глаз, а также с данными предыдущего исследования. В этом случае могут быть выявлены минимальные дефекты поля зрения, значимые при ранней диагностике глаукомы.
Состояние поля зрения, характеризующееся как «в пределах нормальных границ», встречается, как правило, у пациентов группы риска и в начальной стадии глаукомы (по нашим наблюдениям, в 64,7% случаев). Пограничное состояние может встречаться как при первой (33,2%) стадии глаукомы, так и при второй (28,0%). Для развитой и далеко зашедшей стадии характерны изменения, определяемые категорией «за пределами нормальных границ». Глаукоматозный процесс может привести к общей депрессии поля зрения без обнаружения локализованных нарушений. Тем не менее, это состояние – симптом общего характера, зачастую недостаточный для диагностики заболевания, наблюдается и при помутнении оптических сред, особенно при миозе. Недостаток опыта, низкий уровень внимания пациента также могут приводить к подобному результату теста.
Состояние зрительных функций в развитой и далекозашедшей стадии глаукомы можно оценить, используя обзорные (скрининговые) надпороговые тесты компьютерного анализатора, так как они просты для пациентов и время исследования минимально. Параметры (интенсивность и длительность) световых стимулов, предъявляемых пациенту, определяются автоматически с учетом возраста и рефракции испытуемого. Точность топографии выпадений поля зрения значительно превосходит результаты динамической периметрии.
Все изложенное определяет преимущество автоматической статической периметрии. Вместе с тем в ряде случаев мы используем динамическую периметрию: у больных с остаточными зрительными функциями, непрозрачными средами и у лиц пожилого возраста с ослаблением внимания. Результаты динамической и статической периметрии сопоставимы, так как возможно использование одного и того же тест–объекта.
Для оптимизации динамического наблюдения больных глаукомой предлагается проводить контроль зрительных функций, используя пороговую компьютерную периметрию у больных начальной открытоугольной глаукомой с компенсированным ВГД 1 раз в 6 месяцев, у больных с развитой и далекозашедшей глаукомой – 1 раз в год. Контролировать поле зрения в остальных случаях можно, применяя скрининговые надпороговые программы. У больных с низкой остротой зрения, замедленной реакцией предлагается проводить кинетическую периметрию.
Офтальмоскопия и глаукомная оптическая нейропатия
Состояние диска зрительного нерва оценивается при офтальмоскопии и фотографировании ретинальной камерой TRC–NW5 «Topcon». К факторам риска глаукомы, определяемым при офтальмоскопии, относят:
n феномен западения височной половины ДЗН относительно сетчатки, проявляющийся изгибом сосудов, проходящих через наружный край диска, деколорация височной половины;
n неравномерность неврального кольца, локальное сужение его появляется ранее всего с нижневисочной стороны, затем верхневисочной, носовой и височной стороны ДЗН;
n перипапиллярная b–зона – неравномерная перипапиллярная хориоретинальная субатрофия (рис. 5)
n размер отношения Э/Д более 0,5.
В ранней диагностике глаукомы, учитывая субклиническую выраженность морфологических изменений, особенно значимым признаком является асимметрия состояния ДЗН.
Для характеристики глаукоматозной экскавации ДЗН применяется следующая классификация по клинической разновидности:
s темпоральная экскавация (рис. 5)
s экскавация с выемкой (рис. 6)
s блюдцевидная экскавация (рис. 7)
s экскавация с перекрытием.
При анализе выраженности глаукомной оптической нейропатии при офтальмоскопии необходимо оценить размер экскавации ДЗН в вертикальном, горизонтальном или косом меридиане. Как правило, этот показатель оценивается приблизительно. Используя ретинальную фотосъемку, стало возможным измерение диаметра экскавации диска непосредственно на снимке, что значительно упрощает оценку этого параметра в динамике. Мы проводим измерение большего диаметра экскавации независимо от его положения. Границы экскавации не всегда совпадают с зоной побледнения ДЗН: более широкая зона побледнения может указывать на атрофию неглаукомного происхождения, при блюдцевидной экскавации – более глубокое западение в центре и розовая полоска на периферии.
Кроме размера экскавации и зоны деколорации, учитывается ее глубина (мелкая, средняя и глубокая) и характер височного края (пологий, крутой, подрытый).
Диагностическое значение имеет симптом «обнажения» циркумлинейных сосудов, которые очерчивают края экскавации и при этом видны полностью. В последующем они могут опускаться на дно экскавации (рис. 6).
Обнаружение расслаивающих, полосчатых геморрагий на ДЗН или вблизи его также является одним из признаков глаукомной оптической нейропатии.
Щелевидные или клиновидные дефекты в слое нервных волокон, расположенные перипапиллярно или парамакулярно, патогномоничны для глаукомы. Их можно увидеть при офтальмоскопии в бескрасном свете.
Среди наблюдавшихся нами больных глаукомой (254 глаза) чаще всего встречались симметричные (темпоральная, блюдцевидная) экскавации – 69% случаев, экскавации с выемкой реже – 27%.
Для сопоставления офтальмоскопических изменений ДЗН в динамике используется фотосъемка ретинальной камерой TOPCON. Выраженность глаукоматозных изменений оценивается через 3–6 месяцев наблюдения. Благодаря этому методу своевременно может быть выявлено прогрессирование глаукомной оптической нейропатии, что во многом определяет тактику ведения больного.
В настоящее время под наблюдением находится 181 пациент (254 глаза) в возрасте от 29 до 89 лет. Из них с начальной стадией глаукомы – 42,6%, с развитой – 35,3%, далекозашедшей – 13,6% и терминальной – 8,5% больных. Стабилизация отмечается у 57,2% больных, прогрессирование глаукоматозного процесса – у 42,8%.
Снижение зрительных функций, усиление атрофических изменений зрительного нерва наблюдаются и при компенсации ВГД, что может быть обусловлено региональными гемодинамическими и метаболическими нарушениями. В связи с этим минимум клинических исследований, необходимый для диспансерного наблюдения больных глаукомой, помимо офтальмологического обследования, может быть дополнен такими параклиническими методами, как суточное мониторирование артериального давления и ультразвуковая экстра– и интракраниальная допплерография, что может быть осуществлено в поликлинике общего профиля.
Диспансерное наблюдение больных глаукомой связано со значительными затратами средств и времени врача и больного. В целях оптимизации этого процесса может быть предложено расширение функций медицинских сестер: освоение методики функциональных исследований, измерение внутриглазного давления, ведение медицинской документации, в том числе компьютерной. При подозрении на глаукому пациенты обследуются врачом функциональной диагностики. После установления диагноза диспансерное наблюдение ведет лечащий врач, контрольные исследования проводятся в кабинете функциональной диагностики.
Основные аспекты амбулаторного лечения глаукомы:
• подбор адекватной гипотензивной терапии с достижением давления цели;
• своевременное выявление показаний для хирургического лечения;
• общая лекарственная терапия, направленная на улучшение гемодинамики и коррекцию метаболизма, уменьшение гипоксии;
• лечение сопутствующих заболеваний, влияющих на течение глаукомного процесса;
• обучение больного методам самоконтроля, нормам диспансеризации, методике инстилляции капель и приема других лекарственных средств, оптимальному режиму труда и жизни.