Как и чем лечить кисту бейкера
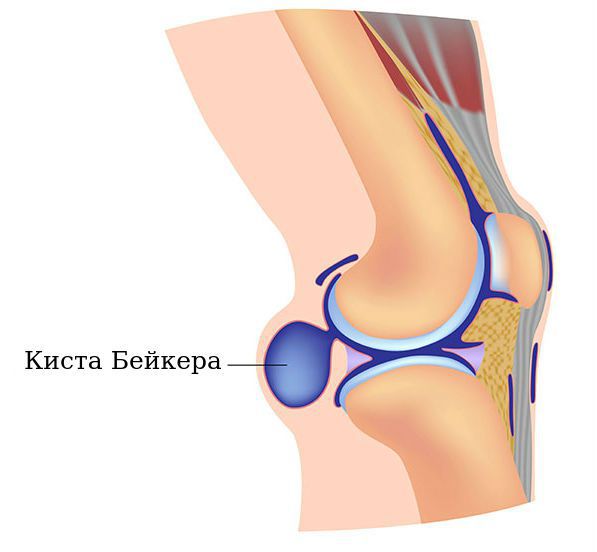
Киста Бейкера коленного сустава
Киста Бейкера представляет собой доброкачественную опухоль, которая выпячивается наружу в области подколенной ямки. Иногда ее называют грыжей или бурситом подколенной ямки.
Эта патология дает о себе знать, когда достигает внушительных размеров и начинает воздействовать на окружающие нервные волокна, кровеносные сосуды и мягкие ткани. Сдавливание сопровождается болезненными ощущениями, нарушениями функции коленного сустава.
В ряде случаев киста Бейкера становится причиной появления неприятных ощущений в голени, стопе.
Киста формируется в оболочке, имеет жидкостное содержимое. По внешнему виду напоминает пузырь, который расположился под коленным суставом. Различают несколько видов кисты Бейкера, которые подлежат исключительно хирургическому лечению или могут рассасываться самостоятельно.
Причины развития заболевания
Факторы, способствующие формированию кисты Бейкера, изучаются много лет. Современные травматологи и ортопеды выделяют ряд причин, которые влекут за собой развитие новообразования:
Тяжелый физический труд.
Интенсивные спортивные занятия с нагрузкой на коленные суставы.
Воспалительные процессы в суставе. Двигательная активность коленного сочленения зависит от синовиальной жидкости, которая выполняет функцию амортизатора. Она омывает все структурные элементы сустава и, как бы смазывает их. Во время воспаления происходит вытекание синовиальной жидкости из сустава в сухожильную сумку. Вернуться обратно она не может, так как этому препятствует клапан. Так образуется киста. Причем, чем дольше длится воспаление, тем больше жидкости вырабатывается в коленном суставе и выводится из него, тем больше становится размер кисты Бейкера.
Дистрофические изменения, вызванные остеоартрозом, остеоартритом, ревматоидным артритом.
Травмы — разрыв коленных связок, повреждения хрящей, мениска.
Лишний вес, который оказывает чрезмерную нагрузку на коленные суставы.
Симптомы кисты Бейкера
Начальный этап формирования кисты Бейкера не приносит человеку каких-либо неприятных ощущений. Симптоматика нарастает по мере увеличения новообразования. Боль появляется при сдавливании близлежащих нервных волокон. Вовлечение в процесс нервных окончаний и окружающих мягких тканей влечет за собой ряд неприятных симптомов:
чувство покалывания в нижней части ноги;
ограничение в движении;
чувство распирания под коленом;
боль, которая усиливается при физической активности, ходьбе;
изменение пигментации кожи сначала над областью кисты, а затем на всей конечности.
Коварство кисты Бейкера в том, что за длительным бессимптомным течением следует быстрый рост и развитие осложнений.
Отсутствие медицинского лечения вызывает:
Атрофию мышц голени вследствие передавливания кровеносных сосудов и нервов. Больной испытывает постоянную боль, поэтому щадит ногу и ограничивает физические нагрузки. Мнимое спокойствие конечности дает менее выраженные неприятные ощущения.
Расстройство местной чувствительности, появление трофических язв. Воздействие на окружающие питающие сосуды, нарушение иннервации неизменно провоцирует развитие тромбофлебита, а в тяжелых случаях — гангрены, которая плохо поддается консервативному лечению.
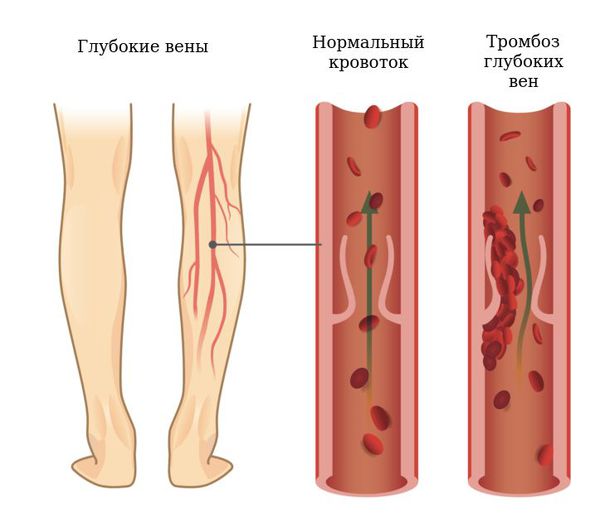
Сдавливание коленной вены — приводит к застою венозной крови, в дальнейшем флебиту, тромбозу и варикозному расширению вен.
Разрыв оболочки кисты. Тяжелое состояние, которое сопровождается выраженным отеком голени, интенсивным болевым синдромом, повышением температуры тела.
Тромбоэмболия, ишемия — самые тяжелые осложнения, которые могут привести к летальному исходу.
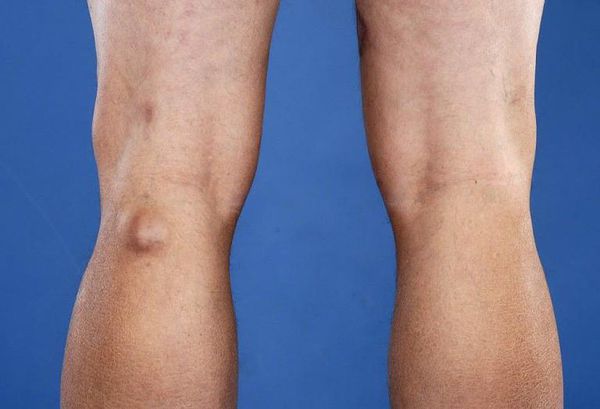
При осмотре и пальпации кисты определяется несколько болезненное продолговатое новообразование под коленом, которое имеет упругую, плотную структуру. Размер опухоли может варьироваться от незначительного до большого. На ранних стадиях кисты кожа над ней не изменяет цвет.
Как лечить кисту Бейкера коленного сустава
Терапевтическая тактика при кисте Бейкера зависит от длительности развития патологии, размеров образования, клинической картины. Лечение может быть, как консервативным, так и хирургическим. К консервативным методам относят физиотерапевтические процедуры, назначение симптоматических лекарственных препаратов, пунктирование кисты.
Пункция заключается в эвакуации жидкого содержимого кисты шприцем и дальнейшем введении одного из глюкокортикоидных препаратов (дипроспан, флостерон). Все манипуляции выполняют под общим или местным обезболиванием и с обязательным контролем УЗИ.
Из медикаментозных препаратов назначают:
стероидные гормоны в виде инъекций;
Препараты прописываются только врачом, все инъекции выполняют в условиях лечебного учреждения.
Комплекс лечебной физкультуры
Лечебную физкультуру назначают пациентам, перенесшим хирургическую операцию по удалению кисты Бейкера, либо как дополнительный метод при консервативном лечении.
Занятия ЛФК преследуют несколько целей:
укрепить связки коленного сустава;
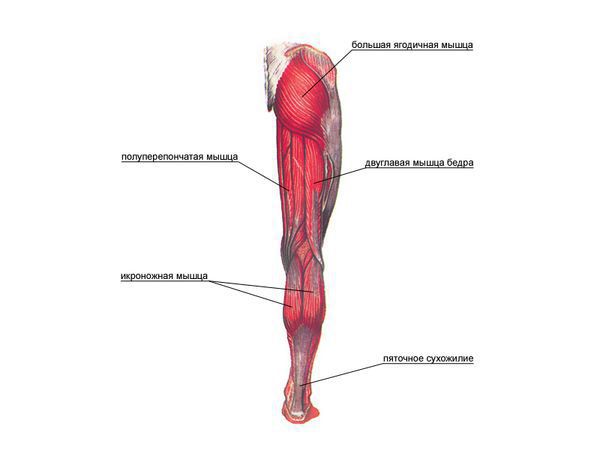
растянуть ягодичные, бедренные, икроножные и четырехглавые мышцы;
растянуть подколенные сухожилия.
Специально разработанные упражнения способствуют устранению усталости, снижению тонуса напряженных мышц, восстановлению кровоснабжения в конечности.
В комплекс ЛФК входят следующие упражнения:
поочередное сгибание и разгибание ног в коленях, сидя на стуле;
аналогичное упражнение, но с утяжелителями на лодыжках;
приседания на стул и подъемы на ноги;
подтягивание ног к груди, сидя на полу.
Для максимального лечебного эффекта необходимо выполнять упражнения под наблюдением специалиста – реабилитолога.
Пациент должен соблюдать определенные правила:
Разогревать мышцы перед началом занятий.
Не заниматься спортивными тренировками, во время которых на колени оказывается интенсивная нагрузка.
Не переутомлять мышцы ног, выполнять все упражнения размеренно. При усталости мышц тренировку останавливают.
Все упражнения выполняются на специальной поверхности.
Всем пациентам с кистой Бейкера в подколенной ямке рекомендованы длительные пешие прогулки (до 20 км в день), плавание в бассейне, занятия на велотренажере. Узнать о комплексе ЛФК можно по ссылке.
Физиотерапия
Физиотерапевтические процедуры назначают после купирования острого воспалительного процесса или в реабилитационном периоде после операции. Выраженный эффект получают при проведении ряда сеансов:
механической вытяжки — препятствует развитию атрофии;
массажа коленного сустава и нижних отделов ноги — для восстановления кровоснабжения и питания мягких тканей;
электрофореза — активизирует регенерацию тканей, нормализацию обменных процессов;
УВЧ, инфракрасной лазерной терапии — для облегчения боли, устранения очага воспаления и отёчности;
магнитотерапии — восстанавливает обменные процессы и восстанавливает поврежденные ткани на клеточном уровне;
сероводородных, радоновых ванн — для профилактики тромбофлебита, варикозного расширения вен, стимуляции местного кровообращения.
В процессе физиотерапии постоянно оценивается состояние поврежденного коленного сустава, степень его двигательной активности. Подробно о методах физиотерапии можно узнать здесь.
Оперативное вмешательство
Хирургическое удаление кисты Бейкера коленного сустава осуществляется по определенным показаниям:
неэффективность медикаментозного и физиотерапевтического лечения;
чрезмерно большой размер новообразования;
наличие признаков разрыва оболочки кисты;
признаки некротических изменений в области подколенной ямки;
нарушение двигательных функций в коленном суставе.
Хирургическое удаление новообразования выполняют одним из способов: традиционно, с помощью артроскопа или лазером.
Традиционное удаление проводят под местной анестезией. Врач делает разрез над кистой, выделяет ее и резецирует. После удаления проводят ревизию операционной раны, коагулируют кровеносные сосуды и послойно ушивают.
Артроскопия подразумевает малоинвазивное хирургическое удаление кисты Бейкера. В ходе операции практически не травмируются мягкие ткани, не повреждаются кровеносные сосуды. Удаление кисты происходит специальными инструментами. Весь процесс отображается на мониторе, так как в коленный сустав вводят микровидеокамеру.
Лазер обеспечивает высокую температуру — до 800 °С, с помощью которой выполняется коагуляция кисты. Жидкостное содержимое эвакуируют, в полость кисты вводят световод. Далее происходит его нагревание и склеивание стенок полости.
Особенности лечения заболевания у детей
Киста Бейкера чаще всего обнаруживается у детей в возрасте до 7 лет. Как правило, патология не появляется самостоятельно, а на фоне воспалительных заболеваний суставов или после травм. Симптомы заболевания практически ничем не отличаются от клинической картины, развивающейся у взрослых.
Если киста Бейкера не вызывает у ребенка неприятных ощущений и не отличается быстрым ростом, за ней наблюдают некоторое время. Хирургическое лечение назначают только при выраженном нарушении двигательной функции коленного сустава. У детей хорошего терапевтического результата удается получить систематическими физиотерапевтическими процедурами и занятиями ЛФК.
Лечение Кисты Бейкера в Набережных Челнах
Поставить верный диагноз, выявить первопричину патологического процесса и назначить адекватное лечение при кисте Бейкера может только опытный врач. В Центре восстановительной медицины в Набережных Челнах специалист в области ортопедии и травматологии без труда диагностирует и лечит любые патологии суставов.
Стоимость услуг клиники можно узнать по ссылке. Задать любые вопросы, касающиеся лечения кисты Бейкера и других патологий опорно-двигательного аппарата, записаться на прием к врачу можно по телефонам +7 (8552) 78-09-35, +7 (953) 482-66-62. Важно помнить, что своевременное обращение к специалисту ускоряет процесс выздоровления, поэтому не ждите, звоните прямо сейчас!
Что такое киста Бейкера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Павлюченко А. Ю., ортопеда со стажем в 5 лет.
Определение болезни. Причины заболевания
Киста Бейкера — это новообразование в подколенной ямке, которое возникает вследствие вытекания синовиальной жидкости, заполняющей полость сустава. Киста Бейкера может бессимптомно развиваться годами.
Подколенные синовиальные кисты, также известные как кисты Бейкера, обычно встречаются при внутрисуставном заболевании колена, например при остеоартрите. Они могут быть источником боли в задней области колена, болевые ощущения иногда сохраняются даже после хирургического лечения. Размер кисты может быть от 2 мм и достигать 3-6 см и более.
Киста Бейкера может возникнуть в любом возрасте. Реже встречается у детей, которые в раннем возрасте активно занимаются спортом. В таких случаях киста может появиться из-за травмы и анатомической особенности строения коленного сустава.
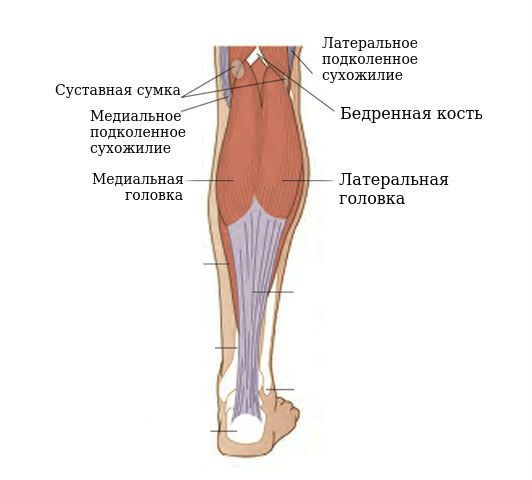
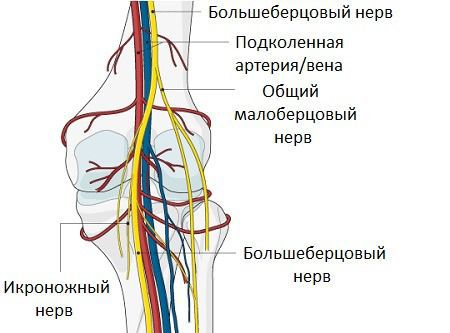
Киста Бейкера названа в честь британского хирурга Уильяма Моранта Бейкера, который описал 8 случаев подколенных кист. Он пришёл к выводу, что кисты были результатом выпота (скопления жидкости) от остеоартрита. Они напрямую связываются с коленным суставом, и жидкость может течь из сустава в кисту, но не наоборот. Несмотря на одноимённое название, несколько других хирургов описали подколенные кисты до Бейкера. Например, Роберт Адамс в 1840 году описал увеличение бурсы под медиальной ( расположенной ближе к внутренней части голени) головкой икроножной мышцы, которая сообщалась с коленом через клапанное отверстие. Он сделал вывод, что это результат артрита.
До 94 % случаев образования подколенной кисты у взрослых встречается в связи с внутрисуставными поражениями [2] :
Симптомы кисты Бейкера
У пациентов обычно возникают симптомы менисковой или хондральной патологии:
Если киста ощутима, чаще всего она будет твёрдой при полном разгибании колена и мягкой, когда колено согнуто. Это явление, известное как «знак Фушера», наблюдается из-за сжатия кисты между медиальной головкой икроножной и полумембранозной (полуперепончатой) мышц, так как они приближаются друг к другу и к суставной капсуле во время разгибания колена. Это полезно для дифференциации кисты Бейкера от других подколенных образований, таких как аневризмы (расширения) подколенной артерии, ганглии, адвентициальные кисты и опухоли, для которых пальпация не зависит от положения колена.
Патогенез кисты Бейкера
Механизм развития кисты Бейкера обусловлен особенностями анатомического строения коленного сустава и подколенной ямки. Согласно исследованиям, у 40-54 % здоровых людей есть межсухожильные слизистые сумки, расположенные между сухожилиями полумембранозной (полуперепончатой) и икроножной мышц. Это не патология, а вариант нормы, анатомическая особенность.
При развитии воспалительного процесса в коленном суставе ответной реакцией организма является образование избыточного количества жидкости. Это защитная реакция организма от дальнейших возможных повреждений, которые человек может причинить себе в процессе жизнедеятельности.
Скопление жидкости в большом количестве приводит к её просачиванию в межсухожильную сумку через клапанный механизм, за счёт чего сумка увеличивается в размерах.
При обследовании с введением рентгеноконтрастного препарата в подколенную кисту было подтверждено, что благодаря клапанному механизму поток жидкости идёт от коленного сустава в кисту, в то время как обратный поток невозможен.
Поскольку выпот (жидкость) часто присутствует при внутрисуставной патологии, возможно, что киста Бейкера оказывает защитное действие на колено, снижая гидравлическое давление в колене с помощью этого одностороннего клапана. Такой аргумент подтверждается тем фактом, что объём подколенных кист связан с размером выпотов коленного сустава. Это клапанное отверстие позволяет жидкости течь во время сгибания коленного сустава, но во время разгибания колена клапан сжимается из-за напряжения в полумембранозной мышце и медиальной головке икроножной мышцы.
Гистологически стенки кисты напоминают синовиальную ткань с явным фиброзом, может присутствовать хроническое неспецифическое воспаление. Жидкость кисты может быть сгущена присутствием фибрина. Это значит, что процесс давний и мог быть вызван травмой сустава: повреждением связки или мениска и образованием крови в суставе.
Классификация и стадии развития кисты Бейкера
Кисты Бейкера различаются по расположению их в подколенной ямке: выделяют типичные и нетипичные кисты.
К типичным относятся подколенные кисты между медиальной головкой икроножной и полумембранозной мышц, так как они обнаруживаются чаще всего.
Осложнения кисты Бейкера
Осложнения, связанные с наличием подколенных кист, включают:
Известно также о гнойных подколенных кистах, которые являются осложнением гнойного артрита. Они возникают из обычных кист в результате нагноения, вызванного бактериями. Микроорганизмы могут попасть в коленный сустав как гематогенным путём (через кровь), так и экзогенным путём (из внешней среды), когда делают внутрисуставные манипуляции на коленном суставе, либо пункцию кисты.
Ревматологи даже описали пациента с ревматоидным артритом, у которого был постоянный гнойный артрит коленного сустава, несмотря на два последовательных артроскопических вмешательства в область коленного сустава и лечение соответствующими антибиотиками. После удаления такой кисты улучшение было быстрым.
Пациентам с гнойным артритом, с подколенной кистой или ревматоидным артритом в анамнезе рекомендовано сделать ультразвуковое исследование, компьютерную томографию или МРТ. Если при гнойном артрите состояние пациента не улучшается после стандартного лечения, необходимо провести обследование, чтобы исключить наличие подколенной кисты, которая может быть причиной локализованной гнойной инфекции.
Подколенные кисты могут вызывать компрессию сосудисто-нервного пучка, что приводит к тромбофлебиту, синдрому компартмента (увеличению давления между мягкими тканями, которое может привести к нарушению кровотока и омертвению тканей) и компрессионным невропатиям.
Тромбофлебит может быть восходящим, в этом случае тромб из большой подкожной вены переходит от низкорасположенных отделов вены на голени вверх, до паховой складки. При этой форме есть угроза перехода тромбоза на глубокие вены. Если есть сомнения в диагнозе или возникло подозрение на тромбоз глубоких вен, следует провести УЗИ.
Иногда из-за наличия подколенной кисты может возникнуть компрессия подколенной вены или артерии, приводящая к стенозу или тромбозу. Если присутствует сосудистая компрессия, показано оперативное вмешательство в срочном порядке.
Внутреннее кровотечение после разрыва подколенной кисты может привести к синдрому компартмента. Из-за риска тромбообразования (вследствие сдавления кровеносных сосудов), пациентам с кистой Бейкера часто назначают антитромботические препараты, которые делают кровь более жидкой. По этой причине кровотечения могут быть более обильными и долго не останавливаться, что приводит к увеличению давления между мягкими тканями и нарушению кровоснабжения тканей. При разрыве кисты возможно появление усиливающейся боли или отёка, что должно вызвать подозрение на синдром сдавления. Боль с пассивным растяжением икроножных мышц (признак Хомана) может быть положительной как для тромбоза глубоких вен, так и для синдрома компартмента, в связи с этим диагностика может быть затруднена.
Компрессионные невропатии чаще всего связаны со сдавлением большеберцового нерва, редко может быть задействован и малоберцовый нерв.
Диагностика кисты Бейкера
Дифференциальный диагноз кисты Бейкера включает аневризму подколенной артерии, опухоли мягких тканей, кисту мениска, гематому, тромбоэмболию и серому (скопление серозной жидкости в области операционной раны).
Визуализация коленных суставов с подозрением на подколенные кисты может включать простые рентгенограммы, артрографию, ультразвук и МРТ.
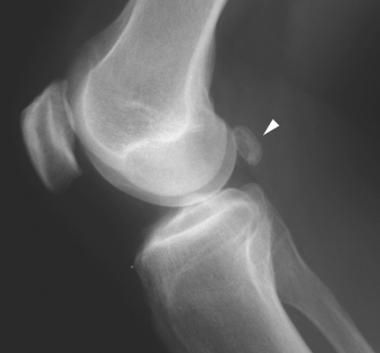
Рентгенографию нужно выполнять на ранней стадии оценки, поскольку они полезны для выявления других состояний, обычно встречающихся в связи с подколенными кистами: остеоартрита, воспалительного артрита и свободных хондромных (хрящевых или костных) тел, которые появляются вследствие хрящевого перерождения синовиальной оболочки.
До появления МРТ прямая артрография широко использовалась для выявления подколенных кист. Данный метод включает в себя внутрисуставную инъекцию коленного сустава газом либо йодированной контрастной средой с последующей мобилизацией сустава для усиления контраста (или газа). После этого на рентгенограммах или при рентгеноскопии можно обнаружить наличие контраста (или газа) в кистах. Недостатком артрографии считается использование ионизирующего излучения и инвазивных методов (пункция) для введения контраста
Ультразвук в значительной степени заменил артрографию как метод предварительной диагностики кист Бейкера. Преимущества метода включают его низкую стоимость, неинвазивное применение и отсутствие излучения, но есть и недостатки: ультразвуку не хватает специфичности, чтобы отличать кисту Бейкера от других состояний, таких как менисковые кисты или менискоидные опухоли. Кроме того, УЗИ не позволяет адекватно визуализировать другие состояния в колене, которые часто сопутствуют подколенным кистам, например разрывы мениска. При ультразвуковом исследовании кисты кажутся безэховыми (выглядят чёрными), что указывает на наличие в них жидкости. Иногда в подколенной кисте могут наблюдаться эхогенные (светлые) участки, представляющие собой свободные тела (элементы хряща, кости или менисков).
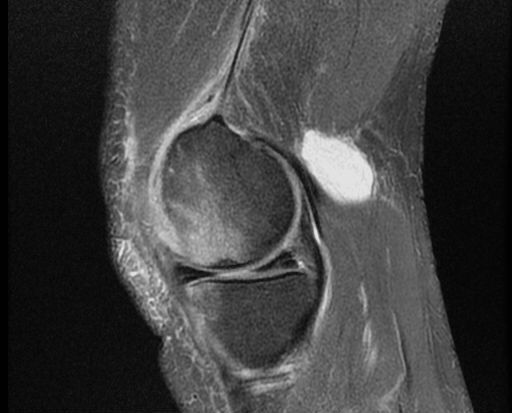
Магнитно-резонансная томография остаётся основным методом диагностики кист Бейкера и дифференцирования их от других состояний. МРТ позволяет оценить весь спектр патологий, связанных с кистой Бейкера, таких как разрыв мениска, хондральные дефекты, свободные тела, синовит, остеоартрит и разрывы связок. Менисковые кисты легче отличить от кист Бейкера с помощью МРТ, чем с помощью ультразвука. Его основным недостатком является высокая стоимость, поэтому ультразвук следует рассматривать как метод скрининга (первичного обследования), если нет необходимости в оценке внутрисуставных структур. Киста на снимках выглядит как скопление жидкости с интенсивностью воды: низкая интенсивность сигнала (тёмное изображение) на T1-взвешенных изображениях и высокая интенсивность сигнала (яркое изображение) на T2-взвешенных изображениях.
Лечение кисты Бейкера
Первоначальное лечение симптоматических подколенных кист не проводится, по крайней мере, в течение первых 6 недель. Если нет сосудистой или нервной компрессии, есть шанс, что они сами исчезнут. В течение этого времени следует делать упор на реабилитацию, направленную на поддержание гибкости колена. Это необходимо, чтобы избежать скованности, которая может развиться от боли, возникающей при терминальном сгибании и разгибании.
Внутрисуставные инъекции кортикостероидов уменьшают размер и симптомы кист, поэтому их применение может рассматриваться при консервативном лечении. Если при таком подходе боль не проходит спустя 2 месяца, то хирургическое лечение должно быть направлено на внутрисуставную причину образования жидкости в суставе, а не на подколенную кисту, кроме тех случаев, когда киста слишком большая и сопровождается осложнениями.
Прогноз. Профилактика
Киста Бейкера может существовать как несколько месяцев, так и всю жизнь. Обратное развитие (рассасывание жидкости) характерно для кист, сформировавшихся недавно, обычно после чрезмерных механических перегрузок коленных суставов во время занятий спортом и напряжённого физического труда.
Киста Бейкера коленного сустава
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Киста Бейкера коленного сустава — ограниченная полость в медиальном отделе подколенной ямки, заполненная синовиальной жидкостью. У женщин патологию выявляют в 2 раза чаще, страдают преимущественно взрослые пациенты. В большинстве наблюдений доброкачественная киста под коленом вторична. Симптоматика вариативна: от полного отсутствия клинических проявлений при незначительном размере образования до выраженных признаков патологии — обнаружение при пальпации, нарушение функции сочленения, болевой синдром. Диагностика опирается на УЗИ, МРТ, КТ. Лечение может быть консервативным и оперативном, подразумевает индивидуальный подход.
Рассказывает специалист ЦМРТ
Дата публикации: 11 Мая 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины кисты Бейкера коленного сустава
Киста коленного сустава возникает при избыточном продуцировании жидкости синовиальной оболочкой подколенной ямки, в 90% локализована между внутренней головкой икроножной и полуперепончатой мышц. Жидкость проникает в кисту через соустье, клапанный механизм затрудняет обратный ток.
Симптомы
При незначительном размере полости на первое место выходят симптомы основного заболевания, образование под коленом пропальпировать сложно. Проявления крупной кисты включают:
Некоторые пациенты предъявляют жалобы на дискомфорт в икроножных мышцах, снижение чувствительности по задней поверхности голени после подъема или спуска по ступенькам.
Симптомы, свидетельствующие о разрыве кисты Бейкера:
Стадии развития
Патология может сохраняться в течение нескольких недель или на протяжении жизни человека. Саморазрешение за счет резорбции жидкости более характерно для кист, возникших в результате перегрузки коленного сочленения. Длительно существующее воспаление не позволяет рассосаться кисте. Синовиальная жидкость в фазе обострения продуцируется активнее, что обеспечивает рост образования. Частичная резорбция экссудата приводит к сгущению содержимого полости. При хроническом процессе фиброзная оболочка уплотняется, в полости образуются перегородки, дочерние кисты.
Выраженное острое воспаление может сопровождаться быстрым накоплением суставного выпота, что приводит к разрыву кисты: жидкость распространяется в межфасциальные пространства голени.
Как диагностировать кисту Бейкера коленного сустава
Физикальный осмотр, пальпация и сбор анамнеза позволяют заподозрить патологию. Для подтверждения диагноза используют:
УЗИ. Ультрасонография показывает локализацию кисты, размеры, связь с полостью сустава, характер жидкости. При дуплексной допплерографии врач оценивает особенности кровотока в области интереса, что необходимо для дифференциации кисты с тромбозом глубоких вен, аневризмой подколенной артерии, кистозной дегенерацией стенок. Нередко сосудистая патология носит двусторонний характер. При разрыве УЗИ лоцирует окружающий отек мягких тканей.
Компьютерная томография. КТ показывает образование жидкостной плотности, твердые включения, изменения костной ткани.
Магнитно-резонансное сканирование. МРТ — основной способ диагностики, незаменима:
Сделать МРТ необходимо при нетипичном расположении кисты Бейкера (в заднелатеральной части) для исключения менисковой патологии или опухоли.
Артроскопия. Инвазивное обследование, подразумевает введение оптического инструментария непосредственно в коленный сустав через проколы на коже. К преимуществам относят возможность выполнения эндоскопической коррекции.
Рентгенография. Рентген-признаки, типичные для патологии, включают присутствие мягкотканного образования в подколенной ямке. На снимках видны сопутствующие артрит, артроз, свободные хондромные тела. Артрография демонстрирует сообщение с суставом.
К какому врачу обратиться
С образованием в подколенной ямке пациент приходит на прием к хирургу, травматологу, ревматологу. Указанные специалисты могут назначить обследование и назначить консервативную терапию. Лечение проводит ортопед.