Как понять что ковидная пневмония проходит
Что надо знать о COVID-19 пневмонии
Чем опасна пневмония при COVID-19? Какие симптомы нельзя оставлять без внимания? Как восстановить здоровье легких после коронавирусной пневмонии? Можно ли делать ингаляции, если заболел COVID-19? Эти и другие вопросы журналист информационного портала «Здоровые люди» задала главному внештатному пульмонологу Минздрава, заведующей отделом пульмонологии и хирургических методов лечения болезней органов дыхания РНПЦ пульмонологии и фтизиатрии, к.м.н. Елене Давидовской.
Чем пневмония, вызванная коронавирусом, отличается от обычной?
Пневмония, ассоциированная с коронавирусной инфекцией (COVID-19 пневмония), – особый вид поражения легких, который более точно отражает термин «пневмонит». Это подразумевает вовлечение в патологический процесс интерстициальной ткани легких, альвеолярных стенок и сосудов. То есть воспаление развивается во всех структурах легких, участвующих в газообмене, что препятствует нормальному насыщению крови кислородом.
Возможно ли при ковиде бессимптомное воспаление легочной ткани, когда несмотря на изменения в легких у пациентов нет ни кашля, ни одышки, ни лихорадки?
Бессимптомное или малосимптомное течение больше характерно для форм заболевания без поражения легких. Действительно, при проведении компьютерной томографии (КТ) органов грудной клетки у пациентов с легким течением COVID-19 могут обнаруживаться КТ-признаки вирусной пневмонии нетяжелого течения. При этом газообменная функция легких не страдает, количество кислорода, доставляемого в кровь, остается нормальным, и не требуется изменения терапевтической тактики.
Когда, как правило, появляются такие симптомы при коронавирусе, как дыхательный дискомфорт, одышка?
Инкубационный период инфекции, вызываемой вирусом SARS-CoV-2, составляет в среднем 5-7 суток (от 2 до 14), а значит, и симптомы могут появляться в эти сроки. Течение болезни может быть разным – от нетяжелых проявлений обычной ОРВИ (повышение температуры тела, кашель, слабость, головная боль) до тяжелой пневмонии с дыхательной недостаточностью. Всегда стоит внимательно относиться к таким проявлениям болезни, как одышка (нарастание частоты дыхания), чувство нехватки воздуха, боли или чувство стеснения в груди в любой период болезни.
Изменения в легких появляются у большинства пациентов, перенесших COVID-19?
В большинстве случаев – до 80% – коронавирусная инфекция протекает нетяжело, без вовлечения легких. COVID-19 пневмонии развиваются примерно в 20% случаев заболевания, из них от 2 до 10% могут протекать тяжело. Длительность течения и последствия болезни зависят от многих факторов: объема поражения легких, сопутствующих заболеваний, своевременности обращения за медицинской помощью, соблюдения рекомендаций по лечению, возможности развития осложнений и др.
Когда следует выполнять КТ при тяжелой ковидной пневмонии? Есть ли необходимость в повторном исследовании?
Действительно, в силу высокой чувствительности метод КТ является основным для выявления характерных для COVID-19 изменений в легких. В комплексной оценке вместе с историей развития болезни, эпидемиологическими данными и клинической картиной КТ позволяет с высокой степенью вероятности подтвердить случай коронавирусной инфекции. Однако стоит отметить несколько важных моментов:
— применение КТ для скрининга (т.е. выявления патологии при отсутствии симптомов) как пневмоний в целом, так и при COVID-19 (в том числе при положительных лабораторных тестах) нецелесообразно;
— применительно к коронавирусной инфекции, выявленные на КТ изменения у пациентов с бессимптомной или легкой формами заболевания без факторов риска не влияют на тактику лечения;
— при легком течении COVID-19 КТ-диагностика проводится по клиническим показаниям при наличии факторов риска или с целью дифференциальной диагностики с другими патологическими состояниями;
— проведение КТ исследования целесообразно выполнять в сроки не ранее 3-5 дней с момента появления симптомов;
— оценка динамики течения и исхода выявленной ранее COVID-19 пневмонии проводится по клиническим показаниям, сроки определяются индивидуально.
Отличается ли снимок компьютерной томографии у пациента с коронавирусной пневмонией и обычной пневмонией?
Лучевые методы диагностики, к которым в том числе относится КТ, не заменяют комплексную клиническую диагностику. Наличие характерных КТ-признаков позволяет определить вероятность (с градацией «высокая-средняя-низкая-нехарактерные признаки») COVID-19 пневмонии и установить объем поражения.
Какие существуют методы лечения коронавирусной пневмонии?
Подходы к лечению COVID-19 формировались и менялись по мере появления информации о течении инфекции, понимания механизмов ее развития и возможных последствий на основании анализа большого количества международных публикаций и результатов исследований, накапливающегося клинического опыта. Спустя год от начала пандемии в арсенале применяемых лекарственных средств этиотропной терапии с доказанной эффективностью по-прежнему нет.
При COVID-19 пневмонии важное место занимают немедикаментозные методы – прон-позиция (положение лежа на животе) как самостоятельная лечебная мера, кислородотерапия, варианты аппаратной респираторной поддержки. Во всех случаях коронавирусной инфекции необходимо следить за объемом потребляемой жидкости.
Несмотря на алгоритмизацию терапевтических подходов, что, несомненно, важно в эпидемических условиях, объем фармакотерапии и выбор конкретных препаратов из каждой группы определяет врач, и только исходя из конкретной клинической ситуации и индивидуальных особенностей пациента.
Всегда ли нужно пациентов с пневмониями, вызванными коронавирусной инфекцией, лечить в больнице?
В домашних условиях возможно лечение нетяжелой пневмонии у человека без факторов риска, при наличии условий, обеспечивающих изоляцию и соблюдение рекомендаций по лечению, а также врачебный (в том числе дистанционный) контроль.
Можно ли при коронавирусной пневмонии делать ингаляции?
При коронавирусной инфекции от ингаляций (паровые ингаляции, небулайзерная терапия), как аэрозольобразующих процедур, стоит отказаться. Исключения составляют дозирующие ингаляционные устройства – аэрозольные и порошковые, использующиеся для постоянной базисной терапии и неотложной помощи при хронических заболеваниях – бронхиальной астме и хронической обструктивной болезни легких.
Небулайзерная терапия должна применяться лишь по жизненным показаниям с соблюдением мер предосторожности распространения инфекции через аэрозоль (изоляция пациента во время ингаляции, проветривание после ингаляции, обработка поверхностей антисептиками).
Как восстановить легкие после коронавирусной пневмонии? Например, дыхательная гимнастика. Когда можно начинать? Сразу после выздоровления или стоит подождать?
Период восстановления после COVID-19 пневмонии, как и «набор» восстановительных процедур, зависит от тяжести перенесенной пневмонии и тех изменений, которые остались в легких после заболевания. Кроме того, для определения программы восстановления имеют значение сопутствующие заболевания, вес, уровень физической тренированности до болезни и др.
Реабилитация после COVID-19
Начинать реабилитационные мероприятия можно после купирования острого воспалительного процесса – нормализации температуры тела, улучшения или нормализации лабораторных показателей (требуется оценка врача!) и при отсутствии признаков декомпенсации сопутствующих заболеваний.
Реабилитационные программы включают дыхательную гимнастику, лечебную физкультуру, лечебный массаж, сбалансированное питание, питьевой режим, физиотерапевтические процедуры.
Повторная КТ легких после коронавируса
Нужно ли делать повторную компьютерную томографию после коронавируса и если да, то когда именно? Этот вопрос интересует многих пациентов с выявленным COVID-19 и поражением легких — вирусной пневмонией. Воспаление легких — наиболее распространенное осложнение инфекции SARS-CoV-2, а КТ легких на данный момент является основным и наиболее информативным методом обследования, поскольку показывает более 98% воспалительных очагов, инфильтраты («матовые стекла»), уплотнение интерстиция, фиброзные изменения и т.д.
Однако компьютерная томография основана на рентгеновском ионизирующем излучении, избыток которого способствует «радиационному старению» клеток или их повреждению. Поэтому делать КТ слишком часто (более 5-6 сканирований в год, если аппарат новый) и без необходимости не рекомендуется. В этой статье мы разберем, когда рекомендуется делать повторную компьютерную томографию легких, и в каких ситуациях это важно.
Нужно ли делать КТ легких повторно?
Коронавирус SARS-CoV-2 — сравнительно новое и недостаточно изученное явление. В течение первого года эпидемии медики собирали данные о вирусе, его поведении и осложнениях, вызываемых инфекцией. Отмечено формирование нескольких штаммов COVID-19 (британский, южноафриканский), а в ряде исследований показано, что вирус может давать осложнения не только на дыхательную, но и сердечно-сосудистую систему, ЦНС, органы зрения, ЖКТ.
Тем не менее, мишенью номер один для COVID-19 является легочная ткань, поскольку на ее поверхности есть рецепторы ACE2, наиболее удобные для прикрепления вируса. К клеткам легочной ткани вирус имплантируется с помощью прочных белковых шипов. Затем он размножается в этих клетках, начинается заражение крови, а поврежденные альвеолы заполняются экссудатом — жидкостью, которая уменьшает объем воздушной ткани легкого и препятствует дыханию.
Иногда происходящие в легких патологические процессы запускают агрессивный защитный механизм фиброза. В ответ на заражение, организм создает искусственный барьер между пораженными и здоровыми тканями: альвеолярный матрикс в местах вирусного поражения покрывается фиброзной (рубцовой) тканью. Главная проблема заключается в том, что фиброз может сделать воздушную легочную ткань плотной, то есть определенные участки легких могут утратить свою основную функцию — газообмен и хранение кислорода. Иногда такие последствия носят необратимый характер. Фиброз может быть исходом вирусной пневмонии, вызванной коронавирусом.
Повторная компьютерная томография после коронавируса нужна для того, чтобы уточнить, восстановлены ли легкие после перенесенного заболевания, нет ли осложнений и патологических процессов, которые в будущем могут негативным образом повлиять на качество жизни и здоровье пациента.
Бывают и такие ситуации, когда пациента после отрицательного теста на коронавирус и проведенного лечения выписывают, после чего он возвращается к привычной жизни и работе. Однако через 1-2 недели после выписки симптомы острого респираторного заболевания (одышка, нехватка воздуха) снова дают о себе знать. В таком случае вариантов может быть несколько:
1)Это так называемый «постковидный хвост» — органы дыхательной системы еще не восстановили свои функции. Если пациента беспокоят только частные симптомы, такие как дискомфорт в грудной клетке, одышка, ощущение неполноты вдоха, кашель или першение в горле, при этом нет выраженной слабости и температура в норме, то они могут пройти сами собой со временем. Следует подождать 1 месяц или даже несколько дольше. Если ситуация не меняется, то это может указывать на осложнения. Пациенту рекомендуется повторная КТ легких. Диагностику проходят самостоятельно или по показаниям врача-пульмонолога.
2)Пациент болен — произошло либо повторное заражение коронавирусом, либо предыдущая вирусная пневмония не была вылечена полностью. ПЦР-тесты на коронавирус обладают погрешностью около 30%. Тесты на иммуноглобулины IgA, IgG и IgM тоже не всегда достоверны. Ошибки при подготовке к сдаче анализов, нарушенная техника забора биоматериала, загруженность лабораторий могут быть причиной ложноотрицательных результатов.
При рецидиве вирусной пневмонии возникает необходимость в повторной КТ легких.
Нужно ли делать КТ легких повторно?
Ситуация 1. Вы сделали первую КТ легких, но слишком рано. Диагностика не показала признаков вирусной пневмонии, но уже через несколько дней симптомы острого респираторного заболевания усилились — дышать трудно, появился ощутимый дискомфорт в грудной клетке, непродуктивный кашель.
Каждому пациенту, зараженному коронавирусом, при наличии симптомов острого респираторного заболевания (одышка, затрудненное дыхание, кашель), высокой температуры, снижения сатурации крови кислородом рекомендована КТ легких. При этом проходить это обследование нужно не сразу, а на 6-8 день с момента проявления симптомов.
Если сделать КТ слишком рано, первая диагностика может не показать патологических изменений дыхательного органа, поскольку вирус еще не успеет переместиться вниз по дыхательным путям к легким и нанести повреждения, которые провоцируют отек, скопление жидкого экссудата, формирование «матовых стекол». Пациент, предполагающий сравнительно безопасное течение заболевания, уже через несколько дней может чувствовать дискомфорт и нехватку воздуха. Обследование придется повторить, чтобы оценить, насколько повреждены легкие.
При поражении более 50% легких необходима госпитализация. В этой связи важно понимать, что признаки пневмонии становятся видимыми не сразу.
Ситуация 2. Вы заболели, на КТ признаки вирусной пневмонии (КТ-1, КТ-2). При лечении наблюдается положительная динамика. Осложнения (фиброзные изменения, отек легких, симптом «сотового легкого») не выявлены.
Повторную компьютерную томографию легких при КТ-1 и КТ-2 без осложнений достаточно сделать 1 раз после курса лечения, который занимает 1-2 месяца. Это будет полезно для уточнения результатов лечения и отсутствия осложнений. Однако при поражении легких менее 25% без осложнений делать КТ повторно не обязательно. Обычный рентген при небольшом проценте воспаления неинформативен.
Ситуация 3. Вы заболели, на КТ признаки вирусной пневмонии (КТ-3, КТ-4). Либо у вас меньший процент воспаления легких, однако выявлены фиброзные или ретикулярные изменения, интерстициальный компонент или другие осложнения. При лечении наблюдается положительная динамика.
Рекомендуется сделать контрольную КТ после курса лечения от вирусной пневмонии (через 1-2 месяца). При необходимости повторить обследование после терапии при пневмофиброзе.
Ситуация 4. Вы заболели, на КТ признаки вирусной пневмонии. Лечение не приносит результатов, самочувствие ухудшается.
Лечащий врач, ознакомленный с клиникой пациента, может рекомендовать повторную КТ легких через 1-2 недели или раньше, в зависимости от вашего самочувствия.
Что делать, если выявлен фиброз легких?
Фиброз — это патологическое разрастание соединительной ткани, которое приводит к уменьшению размера альвеолярных пузырьков, то есть воздушного пространства. При пневмонии формируются спайки из соединительной ткани вокруг очагов воспаления. В результате пористая ткань дыхательного органа уплотняется, нарушается структура матрикса легкого, сокращается пространство, отведенное для воздуха и газообмена.
Фиброз легких напоминает рубцы и требует самостоятельного лечения. Последствия такого осложнения пневмонии могут быть необратимыми.
Таким образом фиброз представляет собой агрессивную, но физиологически оправданную реакцию на воспаление или механическую травму. Организм создает искусственный барьер между пораженными и здоровыми тканями. Фиброз легких как исход вирусной пневмонии, вызванной COVID-19, наблюдается примерно в 15% случаев.
Как правило, небольшой локальный фиброз в одном из сегментов легкого, в отличие от множественного диффузного фиброза, на качестве жизни пациента не отражается. Однако осложнение требует отдельного лечения, которое при необходимости назначит врач пульмонолог после изучения результатов КТ и функциональных проб.
Проявлением фиброза может быть одышка, ощущение нехватки воздуха, непереносимость физических нагрузок. Целью реабилитационного курса при пневмофиброзе является восстановление прежнего объема легких. Пациенту рекомендуется консервативное лечение, включающее медикаментозную терапию, дыхательную гимнастику, коррекцию образа жизни.
Окончательно оценить выраженность фиброзных изменений после коронавируса, а также их значимость, можно только через 12 месяцев. Поэтому повторную КТ легких при фиброзе рекомендуется делать через год.
Вредна ли повторная КТ легких?
Любое исследование с применением ионизирующего рентгенологического излучения — это нагрузка на организм. В течение года допустима лучевая нагрузка, не превышающая 15-20 мЗв. По жизненным показаниям — до 50 мЗв, согласно действующим Нормам радиационной безопасности РФ (НРБ-99). При лечении заболевания c высоким показателем летальности и осложнений, к ним относится и вирусная пневмония, вызванная COVID-19, повторная компьютерная томография скорее полезна, чем вредна. Целесообразная лучевая нагрузка оправдана.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Ковидная пневмония
COVID-19 часто протекает в легкой форме, но у некоторых больных развивается пневмония — воспаление легких. Это опасно и может угрожать жизни. Важно выявить пневмонию и начать ее лечение как можно раньше. О том, как распознать воспаление легких при новой коронавирусной инфекции, как его лечить и на что обращать внимание — в нашей статье.
Симптомы и признаки
Новая коронавирусная инфекция часто сопровождается лихорадкой, ознобом, головной болью, слабостью, потерей обоняния, болью в горле и другими симптомами. Болезнь не всегда протекает тяжело, но возможно и очень плохое самочувствие.
Показания для госпитализации
«Пациенты с положительным результатом теста на COVID-19 должны быть госпитализированы, если:
1. Находятся в тяжелом или крайне тяжелом состоянии.
2. Вне зависимости от тяжести заболевания относятся к группе риска (возраст старше 65 лет, хронические заболеваниями бронхолегочной, сердечно-сосудистой и эндокринной системы).
3. Пациенты, относящиеся к группе медицинского риска, находятся в состоянии легкой степени тяжести при снижении сатурации менее 95%, стойком повышении температуры тела более 38 °C, учащении дыхания (более 22 в минуту).
4. Дети до 18 лет госпитализируются для лечения COVID-19 при наличии одного из критериев: T > 39,0°C в день обращения или T > 38°C в течение 5 дней и больше.
5. Есть признаки дыхательной недостаточности:
Если при COVID-19 развивается пневмония, могут появляться или усиливаться следующие симптомы:
высокая температура, сильный жар или лихорадка с ознобом;
частое дыхание или одышка, ощущение, что не хватает воздуха;
сильная слабость, головокружение;
бледность кожи, синюшность губ, ногтей;
Сухой кашель может становиться влажным, с отхождением густой мокроты. Также может появляться боль в груди, усиливающаяся при кашле или чихании.
При каких симптомах нужно срочно обращаться к врачу?
Есть несколько признаков среднего или тяжелого течения пневмонии:
Если есть симптомы тяжелого воспаления легких, вызывайте скорую медицинскую помощь. Срочно обратитесь к врачу, если дыхание становится поверхностным или затрудненным, есть ощущение боли или давления в груди, не хватает кислорода, сознание становится спутанным³.
Ковидная пневмония может развиться у любого человека, заразившегося коронавирусной инфекцией, но для некоторых людей этот риск выше. В основном его связывают с возрастом старше 65 лет, а также с наличием хронических заболеваний, сниженным иммунитетом, курением и ожирением. Если есть такие факторы риска, важно особенно тщательно контролировать симптомы пневмонии, чтобы не пропустить ее развитие.
При коронавирусе поражение легких влияет на сатурацию — показатель, характеризующий насыщение крови кислородом. Сатурацию измеряют пульсоксиметром — небольшим датчиком, который надевается на палец. Если она снижается, это указывает на развитие дыхательной недостаточности. При пневмонии средней степени тяжести сатурация составляет 94% или выше. При тяжелом воспалении легких она ниже 94%. При сатурации 94% или ниже человеку срочно нужна медицинская помощь.

Отличие ковидной пневмонии от обычной
Пневмония может быть бактериальной или вирусной. Различие — в возбудителе инфекции, ставшем причиной воспаления легких. Ковидную пневмонию вызывает коронавирус SARS-CoV-2, она является вирусной и может протекать так же, как воспаление легких, вызванное другими вирусами¹.
Как отличить вирусную пневмонию от бактериальной?
«Вирусные пневмонии обычно развиваются в периоды вспышек ОРВИ (чаще зимой), сопровождаются насморком, болью в горле и протекают не так остро, как бактериальная пневмония. Для вирусной пневмонии чаще характерны: жар, сухой кашель, головная боль, мышечная боль, слабость, одышка.
Бактериальная пневмония сопровождается такими симптомами, как лихорадка, сильная слабость, потливость, кашель с выделением мокроты (чаще гнойной), боль в области груди. Диагностировать ее можно при помощи рентгеновского снимка, анализов крови и посева выделяемой мокроты. Лечат антибиотиками. Для такого типа пневмонии характерно стремительное развитие осложнений, самым распространенным из которых является дыхательная недостаточность.
На рентгене грудной клетке мы также видим разную картину: вирусная пневмония всегда двусторонняя, развивается на 2-3 сутки заболевания и может очень быстро прогрессировать. Врач видит усиление интерстициального рисунка, наличие мелкоочаговых теней чаще в нижних долях, но эти изменения могут быть неявными. В связи с этим КТ легких является более информативным. Подтвердить вирусную этиологию пневмонии помогает исследование мокроты, выявление вируса. Отсутствие изменений при КТ не исключают наличие COVID-19 и возможность развития пневмонии после проведения исследования.
Бактериальная пневмония чаще имеет одностороннюю локализацию, может быть в любом участке легкого, всегда сопровождается яркой клинической картиной».
Протекает воспаление легких, вызванное бактериальной или вирусной инфекцией, по-разному.
При бактериальной пневмонии:
При ковидной или другой вирусной пневмонии:
При коронавирусной инфекции воспаление легких может начинаться сразу после заражения или спустя некоторое время. Вирусная пневмония при COVID-19 часто является атипичной. В этом случае у нее нет некоторых характерных симптомов, но при этом в легких идет острый воспалительный процесс. Пневмония при коронавирусе может быть и бактериальной, если она развивается как осложнение COVID-19 в результате присоединения бактериальной флоры. Обычно причиной бактериального компонента ковидной пневмонии становятся бактерии streptococcus pneumoniae. Бактериальная инфекция чаще присоединяется к вирусу на 4-7 день болезни. Соответственно, признаки пневмонии в этом случае появляются не одновременно с симптомами коронавирусной инфекции. Кашель при этом сначала сухой, приступообразный, а затем влажный, с густой мокротой.
Ковидная и бактериальная пневмония отличаются подходом к лечению. Антибиотики назначаются только при бактериальной пневмонии. Если воспаление легких вызвано вирусом, а бактериальной инфекции нет, прием антибиотиков бесполезен и даже опасен.
Отличить вирусную пневмонию от бактериальной можно не только по симптомам, но и с помощью исследований:
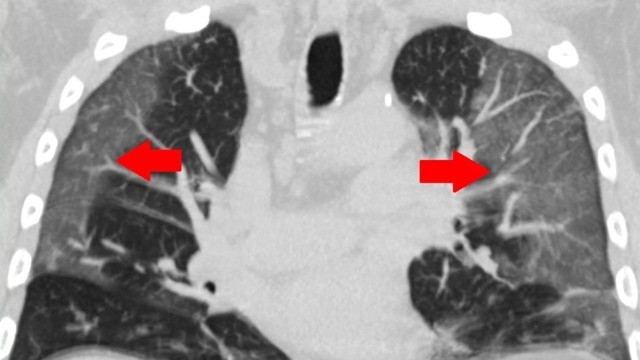
Лечение ковидной пневмонии
При лечении ковидной пневмонии необходимо точно определить, какая именно инфекция вызвала воспаление легких: вирусная или бактериальная. Антибактериальная терапия применяется только при бактериальной инфекции, и в этом случае препараты, их дозировку, режим приема определяет лечащий врач.
Нужны ли антибиотики при ковидной пневмонии?
«COVID-19, как и любая другая вирусная инфекция, не является показанием для применения антибиотиков. Антибиотики назначаются только при наличии признаков присоединения бактериальной инфекции. Бактериальные инфекции не часто осложняют течение COVID-19, поэтому большинство пациентов с COVID-19, особенно при легком и среднетяжелом течении, не нуждаются в применении антибактериальной терапии».
Лечение вирусной пневмонии при COVID-19 проводят, используя препараты следующих групп:
Как лечиться дома
«Целесообразно с первых дней начинать принимать Фавипиравир (не позднее 7-8 дня от начала болезни).
Симптоматическое лечение включает:
При среднем или тяжелом течении пневмонии, а также в случаях, когда у человека есть хронические заболевания или состояния, дополнительно увеличивающие риск осложнений, также нужна госпитализация. Доктор должен рекомендовать ее в следующих случаях:
При COVID-19 воспаление легких может быстро прогрессировать, поэтому важно не заниматься самолечением, а обращаться к терапевту. Врач проведет диагностику, даст назначения и рекомендации, поможет избежать тяжелого течения пневмонии.
Зачем лежать на животе при ковидной пневмонии?
Если воспаление легких прогрессирует, это приводит к спадению легочной ткани. Дыхательный объем легких при этом уменьшается, дыхание затрудняется. Когда больной лежит на животе, ему легче дышать. Прон-позиция (лежа на животе) обеспечивает:
Лежать на животе нужно минимум два раза в сутки. При среднем или тяжелом течении пневмонии эту позу нужно сохранять не менее 12-16 часов в сутки³.

Важно, чтобы больной принимал правильное положение:
Лежать на животе при дыхательной недостаточности нельзя, если у больного:
Если есть ожирение или живот увеличен из-за беременности, вместо прон-позиции можно использовать положение лежа на боку. При этом несколько раз в сутки нужно менять сторону.
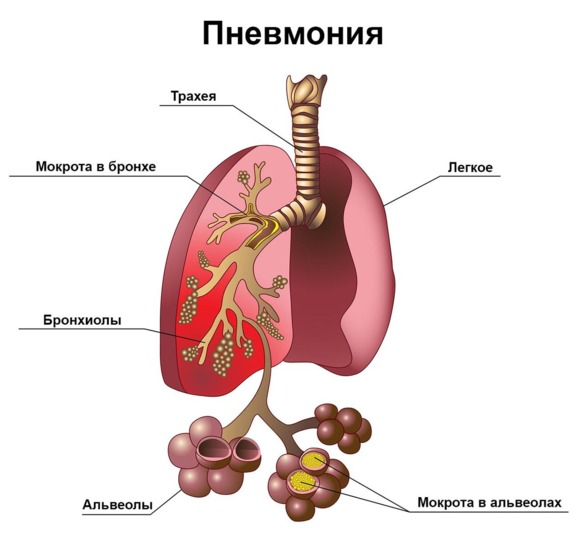
Стадии ковидной пневмонии
При коронавирусной инфекции самочувствие ухудшается постепенно. Температура повышается до 37,5°C, возможна слабость, першение в горле, появление других «простудных» симптомов. Воспаление легких может начинаться спустя несколько дней после начала заболевания. Обычно это происходит в промежутке от 5 до 9 дня болезни, но пневмония может начаться и раньше, и позже.
Пневмония развивается в несколько этапов:
Что такое острый респираторный дистресс-синдром?
Острый респираторный дистресс-синдром (ОРДС) развивается при прогрессирующем воспалении легких. Это тяжелая дыхательная недостаточность, угрожающая жизни. При ОРДС появляются следующие симптомы:
Если у больного развивается ОРДС, ему необходима немедленная медицинская помощь³.
С развитием воспаления легких симптомы могут изменяться:
Ковидная пневмония может протекать в атипичной форме. В этом случае даже при поражении легких может не быть некоторых симптомов, например, высокой температуры или кашля. Без кашля воспаление легких чаще бывает у пожилых людей. Отсутствие части симптомов затрудняет диагностику, увеличивает риск выявления пневмонии только при обширном поражении легких. Больным важно внимательно относиться к своему самочувствию. Одышка, поверхностное, затрудненное, слишком частое дыхание, ощущение нехватки кислорода, частое сердцебиение даже при небольшой нагрузке или в покое — все это тревожные признаки, которые требуют консультации врача.
Сколько держится ковидная пневмония?
Длительность заболевания зависит от его тяжести. Если течение пневмонии легкое, то лечение может занимать до полутора недель. При средней тяжести этот срок увеличивается до 2-3 недель. При тяжелом течении ковидной пневмонии лечение может потребовать 4-6 недель или больше.
Воспаление легких при COVID-19 — опасное осложнение. Оно может плохо поддаваться лечению. Важно, чтобы больные выполняли все рекомендации лечащих врачей, не занимались самолечением, не игнорировали назначения. У ковидной пневмонии могут быть опасные последствия для легких и общего состояния здоровья. Даже после выздоровления важно продолжать наблюдение у врача, соблюдать его рекомендации, проходить реабилитацию.
Ковидная пневмония в вопросах и ответах
1. Когда обращаться к врачу?
Обращаться к врачу нужно при появлении любых признаков инфекции (повышенная температура, насморк, кашель, боль в горле, ломота в суставах и другие).
2. Когда вызывать скорую?
Скорую медицинскую помощь необходимо вызывать, если появляются признаки дыхательной недостаточности (одышка, частое дыхание), боли в груди, сатурация падает до 94% или ниже, появляются другие тревожные симптомы (частое сердцебиение, температура выше 38-39°C, которую не удается сбить жаропонижающими, синюшная кожа, спутанность сознания).
3. Можно ли мыться при пневмонии?
При воспалении легких можно принять душ. Нельзя лежать в горячей ванне, принимать горячий душ. Если температура тела очень высокая, можно делать обтирания.
4. Что лучше есть и пить при пневмонии?
Питание должно быть легким, но богатым витаминами. Это могут быть овощи, фрукты, крупы, отварное мясо, рыба. Лучше исключить жирные, жареные, острые продукты. Пить можно морс, чай, компот, чистую воду. Чем обильнее питье, тем лучше для больного. Алкоголь противопоказан.
5. Как правильно спать при воспалении легких?
Лучше спать на животе, подложив под таз и грудь подушки, чтобы живот не давил на диафрагму. Если это неудобно, можно спать на боку.
6. Можно ли делать ингаляции?
При ковидной пневмонии делать ингаляции нельзя, так как они увеличивают объем жидкости в легких. Это может дополнительно усиливать дыхательную недостаточность. Исключение — применение ингаляционных препаратов, назначенных врачом. Ингаляции могут быть рекомендованы в период реабилитации после ковида.
Бывает ли ковид без пневмонии?
До 80% случаев COVID-19 протекают без развития пневмонии. Только в 20% начинается воспаление легких. Из них с тяжелой формой пневмонии сталкивается до 10% больных³.
Даже если ковид протекает в легкой форме, без тяжелых симптомов, важно обращать внимание на дыхание, частоту сердцебиения, другие симптомы. Иногда воспаление легких может не проявляться обычными симптомами в течение первых нескольких дней. Контроль самочувствия поможет выявить начинающуюся пневмонию как можно раньше.
Легкие после пневмонии
Даже после выздоровления у человека могут сохраняться некоторые последствия пневмонии. Они связаны, в первую очередь, с состоянием легких. Может быть одышка, учащенное дыхание, ощущение нехватки воздуха при нагрузках.
После острого воспаления легких может развиваться фиброз. При нем поврежденная легочная ткань замещается фиброзной тканью. Она неэластична и не выполняет те же функции, что и здоровая легочная ткань. Из-за этого уменьшается объем легкого и человек страдает от одышки или симптомов дыхательной недостаточности⁵.
Постковид
«Постковидный синдром — это последствие коронавирусной инфекции, которое развивается у людей в течение 3 месяцев после перенесенного заболевания. Симптомы могут сохраняться в течение года. Необходимо обратиться к пульмонологу для проведения оценки функции дыхания и индивидуального подбора комплекса для реабилитации. Единых рекомендаций по реабилитации, подходящих абсолютно всем не существует. Все индивидуально».