Как понять что молочницы больше нет
Хронический кандидоз
Содержание:
Рецидивирующий или хронический кандидоз развивается вследствие некорректного или несвоевременного лечения острой формы. Возбудителем заболевания является дрожжевой гриб Кандида, который в умеренном количестве обитает на кожных и слизистых покровах практически каждого здорового человека. Рост и размножение инфекции контролируется иммунитетом, но при малейшем ослаблении защитных функций патоген активируется, вызывая характерные симптомы. Лечение хронического кандидоза у женщин должно контролироваться гинекологом. Схема и продолжительность терапии определяется индивидуально, с учетом тяжести течения, наличия сопутствующих осложнений, общего состояния здоровья. Все препараты должны употребляться строго по врачебным предписаниям. Самолечение при рецидивирующей форме чревато негативными последствиями. Специалисты медицинского центра «Здоровая семья» определят причину возникновения кандидоза, после подберут наиболее эффективные препараты, которые помогут быстро и безболезненно избавиться от заболевания и патологических симптомов.
Особенности хронической формы кандидоза
Возбудителем вагинального кандидоза является грибок рода Кандида, относящийся к условно-патогенной микрофлоре. Микроорганизм обитает на коже и слизистой почти у каждого человека, а его рост и активность подавляются иммунной системой. Любой сбой в работе иммунитета нарушает баланс микрофлоры и приводит к активации болезнетворных бактерий, грибков. В этой ситуации развивается острый кандидоз, характеризующийся выраженной, яркой симптоматикой и требующий немедленного лечения под контролем врача. Если заниматься самолечением или пустить болезнь на самотек, она переходит в хроническую форму, с которой бороться намного сложнее.
Хронический рецидивирующий кандидоз характеризуется периодическими обострениями, которые в течение года повторяются 4 и более раз. Заболевание грибковой природы встречается у 2 – 3% женщин репродуктивного возраста. Если рецидивы случаются не чаще 4 – 5 раз в год, значит, инфекция развивается пассивно, не вызывает серьезных осложнений и более эффективно поддается медикаментозной терапии. Но когда симптомы молочницы беспокоят каждый месяц, лучше не медлить с визитом к врачу, потому что такое течение хронической болезни свидетельствует о прогрессировании тяжелых воспалительных процессов в органах мочеполовой системы.
Рецидивирующий кандидоз

Зуд, дискомфорт. Могут ощущаться как на поверхности наружных половых органов, так и внутри влагалища. Нередко зуд и дискомфорт сопровождаются покраснением и отеком слизистой.
Боль, жжение при мочеиспускании. В тех участках, где локализовано наибольшее количество грибков, жжение и болезненность ощущаются интенсивнее, но максимально симптомы проявляются при контакте с мочой, которая еще больше раздражает пораженную слизистую.
Белые или слегка желтоватые выделения творожистой консистенции. Рецидив молочницы может проявляется как интенсивными, так и скудными выделениями неприятного, кисловатого запаха. Стоит отметить, что не все влагалищные выделения указывают на кандидоз. Поэтому чтобы определить точный диагноз, нужно сдать образец на лабораторное исследование, которое поможет идентифицировать возбудителя.
Помимо характерных признаков кандидоза, в период рецидива женщина может испытывать другие неприятные симптомы:
чрезмерная сухость влагалища;
дискомфорт, боль во время половой близости;
образование трещин и эрозий на слизистых половых органов и стенках влагалища;
тянущие, ноющие боли в нижней части живота.
Преимущества МЦ «ЗДОРОВАЯ СЕМЬЯ»
Причины возникновения хронического кандидоза
Главная причина прогрессирования хронического кандидоза – неправильное или несвоевременное лечение острой формы, возникшей на фоне снижения защитных функций организма. Иммунитет ослабляется под воздействием таких патологических факторов:
Бесконтрольное применение некоторых групп медикаментозных средств, нарушающих баланс микрофлоры в организме. К таким лекарствам относятся антибиотики, гормональные контрацептивы, цитостатики и пр.
Гормональные изменения во время полового созревания, беременности, лактации, менопаузы. Сбой в работе гормональной системы может стать причиной снижения иммунитета и активации болезнетворной микрофлоры.
Эндокринные нарушения. Молочница нередко развивается на фоне сахарного диабета, дисфункции щитовидной железы, надпочечников, нарушения метаболизма.
Несбалансированное питание. Преобладание в рационе сладкого, мучного, соленого, жирного создает для грибковой инфекции идеальные условия для активной жизнедеятельности.
Нарушение правил личной гигиены. нерегулярные водные процедуры, редкая смена нижнего белья способствуют неконтролируемому росту бактерий, которые являются отличной питательной средой для грибка.
Регулярное сприцевание. Растворы, используемые для спринцевания, вымывают полезные микроорганизмы, из-за чего нарушается баланс микрофлоры.
Ношение синтетического тесного белья. Нижнее белье, сшитое из синтетической ткани, не пропускает воздух, способствует скоплению влаги, в которой размножаются бактерии и грибки. Поэтому лучше выбирать удобные модели, изготовленные из натуральных материалов, которые не будут препятствовать естественному тепло- и воздухообмену.
Диагностика хронической молочницы
Перед тем, как назначить лечение хронического кандидоза, врач обязан подтвердить диагноз, идентифицировать возбудителя, установить первопричину болезни и определить степень ее запущенности. Поэтому после сбора важных данных и визуального осмотра обязательно дается направление на диагностическое обследование, включающее такие лабораторные методики:
Микроскопическое исследование мазка. Образец берется со стенок влагалища, после чего переносится на чистое стекло, которое помещается под микроскоп. Лаборант исследует мазок, изучает микроорганизмы, идентифицирует возбудителя.
Бактериальный посев. Мазок, взятый со слизистой влагалища, помещается в питательную среду, в которой грибок активно начинает размножаться. Если количество грибковых отложений превышает допустимые нормы, значит, у пациентки случилось обострение хронического кандидоза.
Исследование грибов Кандида на устойчивость к различным действующим компонентам антимикорических препаратов. Этот вид лабораторного исследования поможет подобрать наиболее эффективный противогрибковый препарат, который поможет в максимально короткие сроки уничтожить инфекцию и нормализовать состояние.
При подозрении на наличие других заболеваний, врач назначит дополнительное обследование. И только после комплексной диагностики подбирается персональная схема терапии, направленная на уничтожение возбудителя кандидоза и повышение защитных функций организма.
Схема лечения хронического кандидоза

мази, крема, суппозитории.
Комплексная схема терапии обязательно включает препараты группы иммуномодуляторов, которые помогают восстановить иммунитет и наладить его работу. После того, как антигрибковая терапия будет завершена, необходимо нормализовать микрофлору влагалища, подселив в нее полезные бактерии. Эти микроорганизмы будут сдерживать рост и размножение грибковой инфекции и не позволять болезни рецидивировать.
Для восстановления баланса микрофлоры могут применяться:
суппозитории с бифидобактериями;
свечи с лактобациллами.
Во втором случае лечение должно проводиться под постоянным наблюдением гинеколога, потому что неправильное применение свеч с лактобациллами может стать причиной обострения рецидивирующей молочницы.

грязевые ванны и обертывание.
Процедуры помогут усилить как общий, так и местный иммунитет, подавить жизнедеятельность бактерий и грибков, свести количество эпизодов рецидива к минимуму.
При частых обострениях важно не только медикаментозное лечение хронического кандидоза, но и соблюдение правил здорового образа жизни. Чтобы он перестал беспокоить, необходимо сбалансировать питание, избавиться от вредных привычек, устранить стрессовый фактор, подключить умеренную физическую активность, следить за личной гигиеной.
Узнать, сколько стоит лечение хронического кандидоза в медицинской клинике «Здоровая семья» можно, позвонив по телефону +7 (495) 185 93 07 или заказав обратный звонок. После получения запроса наши администраторы свяжутся с вами и ответят на все интересующие вопросы.
Стоимость лечения
Цены на лечение рецидивирующей молочницы в медицинском центре «Здоровая семья» доступны каждому пациенту, нуждающемуся в профессиональной медицинской помощи. В своей работе наши специалисты практикуют современные методы терапии, гарантируя безопасность и эффективные результаты.
Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соснина А. С., гинеколога со стажем в 14 лет.
Определение болезни. Причины заболевания
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
Патогенез вагинального кандидоза
Основные этапы патогенеза:
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
Дифференциальную диагностику проводят со следующими заболеваниями:
Лечение вагинального кандидоза
Существуют различные группы препаратов для лечения вагинального кандидоза:
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
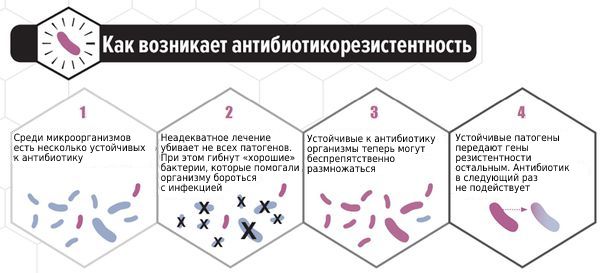
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Для профилактики кандидозного вагинита рекомендуется:
Вагинальный кандидоз
Поделиться:
Вагинальный кандидоз (или молочница) – одна из самых распространенных женских болезней: 8 из 10 женщин болеют вагинальным кандидозом хотя бы один раз в течение жизни, а каждая третья сталкивается с молочницей регулярно1
Откуда берется кандидоз?
Какие факторы увеличивают риск возникновения молочницы?
Каковы симптомы молочницы?
Чем опасна молочница?
Что делать, если врач поставил диагноз «вагинальный кандидоз»?
Как понять, что молочница побеждена?
Как предотвратить молочницу?
1 Современные подходы к терапии вульвовагинального кандидоза. Г.Р.Байрамова, Гинекология, Том 07/N 3/2005, с.164-166.
2 Farr A., Kiss H., Holzer I., Husslein P., Hagmann M., Petricevic L. Effect of asymptomatic vaginal colonization with Candida albicans on pregnancy outcome // Acta Obstet Gynecol Scand. 2015 Sep. Vol. 94(9). P.989-996.
3 Савичева А.М. Лечение острого кандидозного вульвовагинита: современные тенденции // Акушерство и Гинекология. 2010. №5.
4 Цветкова Т.П. Рациональная терапия кандидозного вульвовагинита у беременных // Акушерство и гинекология. 2011. №4.
5 Сергеев А.Ю., Сергеев Ю.В., Лысенко В.И., Тарасова М.О., Савченко Н.В., Кудрявцева Е.В. Местная и комбинированная терапия онихомикозов: пособие для врачей / под ред. Ю.В. Сергеева. М.: Национальная академия микологии, 2003. 32 с.
6 Инструкция по медицинскому применению лекарственного препарата Ливарол РУ P N002290/01-10/10/08 от 10.10.2008
12 мифов о молочнице: все, о чем неудобно спросить
Вредно ли часто пользоваться гигиеническими прокладками, бывает ли молочница у мужчин, опасен ли кандидоз для беременных? Врач акушер-гинеколог Диана Мардас комментирует распространенные мифы и рассказывает, что правда, а что — ложь.
Немного о проблеме
— Молочница может именоваться по-разному. Например, вульвовагинальный кандидоз, урогенитальный кандидоз, кандидозный кольпит. Эти неприятные словосочетания звучат страшновато. И все же в панику впадать не стоит. Примерно 85% женщин всей планеты периодически страдают молочницей. Такова проблема 21 века. И она вполне решаема, главное — вовремя обратиться к врачу.
Влагалище — это открытая система, потому что сообщается с внешней средой. Но природа очень грамотно предугадала, что микробные агенты извне будут постоянно пытаться завоевать эту территорию. Поэтому во влагалище живут специальные лактобактерии, которых можно назвать настоящими «стражами порядка». Они мешают чужеродным агентам нормально существовать.
Помимо этих микроорганизмов, в минимальном количестве тут могут присутствовать и другие, которых называют транзиторными. К ним относится и кандида — грибок, провоцирующий появление молочницы.
Пока соблюдается правильное соотношение количества всех «жителей» вагинальной среды, женщина не чувствует никакого дискомфорта. Если вдруг лактобактерии начинают массово погибать или кандида активно размножается, вот тогда появляются проблемы.
Причины молочницы могут быть самыми разными: гормональный дисбаланс, прием антибиотиков, стресс, снижение иммунитета. Причем чаще всего данные причины работают в комплексе. И все же какие на эту тему бытуют мифы?
Миф 1. Молочница — это норма. Все само пройдет
— Здесь все зависит от ситуации. Если женщину ничего не беспокоит, а в анализе нашлись кандиды в мизерном количестве, лечить ничего не нужно. Ведь лечим мы пациента, а не его анализы.
Но если все симптомы указывают на то, что лечение необходимо, конечно, будут предприняты необходимые меры.
Миф 2. Любые выделения — это молочница
— Совершенно неверное утверждение. Да, обычно для кандидоза характерны белые творожистые выделения с кисловатым запахом, но поставить окончательное заключение лишь по этим показателям невозможно. Так как за подобными симптомами могут скрываться и более серьезные проблемы.
Кстати, выделения для женщины, особенно после овуляции, — это нормально. Волноваться стоит в том случае, если они вызывают дискомфорт. При любом беспокойстве необходимо сдать мазок и определить причину.
Миф 3. Причиной проблемы может стать синтетическое белье
— Лактобактерии, те самые «стражи порядка», очень любят кислород. И, соответственно, все, что мешает ему в достаточном количестве проникать во влагалище, может нарушать их работу. Отчасти к такого рода вещам можно отнести синтетическое нижнее белье, которое слабо пропускает кислород. Но вряд ли это станет единственной причиной. Данный факт, скорее, лишь дополняет ряд других.
Миф 4. Ежедневные гигиенические прокладки вредны
— Если использовать их 24 часа в сутки 7 дней в неделю, тогда — да, вредны. А если еще и замена прокладки происходит раз в день, то — чрезвычайно вредны. Применять ежедневные прокладки надо по показаниям.
Есть женщины, для которых постоянные обильные выделения — это нормально, такой организм. И при этом по мазкам все идеально. Они не могут обходиться без гигиенических прокладок. Тогда рекомендую хотя бы ночью о них забыть.
Миф 5. У мужчин не бывает молочницы
— Неправда. Бывает. Симптомы те же: зуд, покраснение, жжение и даже выделения. А бывает, что кандиды живут совсем в малом количестве. Тогда и жалоб нет, и лечить не надо. В общем, все, как у нас, у дам. Отличие лишь в том, что кандидам у женщин больше нравится. У мужчин все же не так тепло и комфортно.
Миф 6. Заниматься сексом во время молочницы нельзя
— С использованием презерватива можно. Правда, если беспокоит зуд или боль, вряд ли захочется это делать. В зоне риска только беременные женщины. Есть вероятность заброса влагалищных выделений к околоплодному пузырю. Из-за чего пузырь даже может лопнуть. Поэтому будущим мамам стоит быть особенно осторожными.
Миф 7. Кисломолочные продукты полезны для профилактики молочницы
— Нет. Это миф. Меня, кстати, удивляет, как легко некоторые женщины верят различным рекомендациям интернета. Я знаю историю, когда девушка лечила молочницу тампонами, смоченными в кефире. Долго лечила, пока не поняла, что безрезультатно.
Мне иногда кажется, что сами кандиды зарегистрировались на форумах и раздают всем советы, чтобы им распрекрасно жилось. Не стоит тратить время на все эти народные средства. Обращайтесь к специалистам.
Миф 8. Болезнь может вылечить всего одна таблетка
— Да, такое возможно. Если женщина с молочницей столкнулась впервые и быстро обратилась к гинекологу, ей может помочь всего одна таблетка. А вот с беременными сложнее, для них более безопасны свечи или вагинальные таблетки.
Миф 9. Лекарственные средства убивают не только кандиду, но и полезные микроорганизмы
— Да, часто так бывает. Именно поэтому важно не просто взять у врача рецепт с лекарствами, но и не забыть обязательно вернуться к нему снова для контрольных анализов. И далее уже разбираться, как сработало лечение и надо ли заселять влагалище нормальными микроорганизмами.
Миф 10. Бороться с хронической молочницей невозможно
— А что же делать? Жить с постоянным зудом и неприятными выделениями? Так не пойдет! А наслаждаться всеми прелестями жизни когда? Бороться надо обязательно. Но если прицельное лечение не помогает, стоит подумать, все ли нормально с иммунитетом.
И еще один нюанс, возможно, у вас кандидоз, который вызван грибами нетипичного вида. К примеру, не candida albicans (самый популярный микроорганизм, препаратов против которого множество), а candida glabrata. И тогда надо проверять, к какому препарату чувствителен именно ваш неприятный «житель».
Миф 11. Молочница у беременных — это опасно
— Я уже говорила про попадание вредных микроорганизмов к околоплодному пузырю. Кроме того, кандидоз — это воспаление слизистой влагалища, а воспаленные ткани могут травмироваться во время родов. Поэтому так важно в течение беременности вовремя сдавать контрольные мазки и стараться не допустить молочницы.
Кстати, именно в этот период кандидоз случается очень часто, ведь иммунитет будущей мамы трансформируется. Из-за того что организм ребенка на 50% генетически чужероден (ведь имеет и папины гены), происходит перестройка иммунитета, чтобы не было отторжения. Поэтому здоровье женщины уязвимо.
Миф 12. Кандидоз может передаться младенцу, даже если он появился на свет с помощью кесарева сечения
— Такое возможно. Хотя при естественных родах риск выше, ведь ребенок проходит по родовым путям и, конечно, встретится с живущей там кандидой. Это не лучшая ситуация и не лучший «товарищ», с которым должен знакомиться ваш малыш при появлении на свет. Поэтому контролировать ситуацию во время беременности, и особенно накануне родов, крайне важно.
Типичные женские ошибки в борьбе с молочницей
— Нередко женщины применяют тот же препарат, который был назначен во время предыдущей молочницы вместо того, чтобы повторно посетить гинеколога. Это в корне неправильно. Так как, во-первых, вы сами себе можете поставить ошибочный диагноз, даже если симптомы очень похожи.
Во-вторых, кандиды очень «хитрые» и умеют адаптироваться к различным обстоятельствам, в том числе — к лекарствам. Поэтому категорически нельзя использовать один и тот же препарат все время.
— Если у вашей знакомой была точно такая же проблема, не забывайте, что каждый организм индивидуален и система лечения, которую прописал врач именно для нее, может не подойти вам. Прежде чем следовать рекомендациям подруг, все же обратитесь к гинекологу.
— Имеется в виду не частота похода к гинекологу, а то, как женщина готовится к этому визиту. Не стоит совершать личную гигиену так, что от неприятных выделений нет и следа. Это может затруднить диагностику. Поэтому не делайте никаких спринцеваний и других подобных процедур перед походом к врачу.
— Когда врач назначает десять свечей, значит, нужно использовать именно десять. Если после первых трех вам стало легче, это не повод бросать лечение. Скорее всего, просто ушли симптомы, а решена ли проблема — большой вопрос. Строго придерживайтесь полного курса лечения.