Как понять что у новорожденного бронхит
Кашель с хрипами
Кашель – один из самых частых симптомов, сопровождающих заболевания органов дыхания, аллергические реакции и даже нарушения работы верхних отделов пищеварительной системы. В зависимости от того, чем вызван кашель, он может различаться по частоте и интенсивности приступов, объему и консистенции выделений, а также иметь различные сопутствующие симптомы. Один из них – хрипы. Этот признак может быть достаточно «красноречивым» и свидетельствовать о скоплении в бронхах слизи, сужении просвета дыхательных путей и других нежелательных состояниях. Поэтому кашель с хрипом – повод обратиться к врачу при первой же возможности.
Чем различаются обычный кашель и кашель с хрипами?
Обычный кашель. Сильные, резкие выдохи вызваны раздражением рецепторов, расположенных на всей поверхности слизистой оболочки дыхательных путей. Благодаря кашлю просвет органов дыхания освобождается от скопления слизи, инородных частиц и всего, что препятствует прохождению воздуха.
Но при заболеваниях дыхательных путей характеристики кашля могу меняться:
Кашель с хрипами. При таком кашле, вне зависимости от его продолжительности или интенсивности, при вдохе и/или выдохе слышны отчетливые хрипы в груди. Этот звук – результат прохождения воздуха через суженный просвет дыхательных путей или через скопление слизи. При этом хрипы могут быть сухими (при ларингите, трахеите, бронхите) или влажными (при заболеваниях, сопровождающихся скоплениями мокроты в органах дыхания, и при трении стенок бронхов о легкие).
Сами по себе хрипы могут быть свистящими, басовыми, звучными, незвучными. Они могут проявляться только при эпизодах кашля или даже вне них. Сочетание всех характеристик кашля дает врачу представление о том, с каким заболеванием он имеет дело.
При каких заболеваниях бывает кашель с хрипами?
Перечень заболеваний, при которых развивается кашель и хрипы в груди, достаточно объемен. Но к наиболее распространенным причинам появления этого симптома можно отнести следующие:
По сути, любое инфекционное или воспалительное заболевание дыхательных путей может вызвать кашель с хрипами, если лечение не проведено своевременно. Это приводит к ухудшению выведения слизи, ее загущению и образованию механического препятствия для вдыхаемого и выдыхаемого воздуха. Сироп и пастилки от кашля Доктор МОМ ® способствуют снятию воспаления и облегчению кашля. Раннее начало лечения позволяет избежать ряда осложнений и ускорить выздоровление.
Когда нужно срочно обратиться к врачу?
Кашель и хрипы при дыхании могут говорить о начале тяжелого заболевания. При наличии таких симптомов очень важно обратиться за квалифицированной помощью к врачу. Особенно это важно, если кашель с хрипами сопровождается одним или несколькими из следующих симптомов:
Учитывая то, что хрипы во время кашля могут быть симптомами самых разнообразных заболеваний, следует в любом случае обратиться к врачу. Только квалифицированный специалист может поставить точный диагноз и рекомендовать, чем лечить выявленное заболевание.
Как лечить кашель с хрипами?
Что делать при кашле с хрипами, как уже было сказано выше, зависит от заболевания, вызвавшего этот симптом. После комплексного обследования и постановки диагноза врач может назначить несколько препаратов из различных лекарственных групп.
Антибиотики. Назначаются при заболеваниях, вызванных болезнетворными бактериями. Антибактериальные препараты угнетают жизнедеятельность этих микроорганизмов и вызывают их гибель, но должны подбираться только врачом и исключительно с учетом чувствительности микробов к тем или иным препаратам. Антигистаминные. Эта группа лекарственных средств назначается при кашле и других респираторных, кожных или желудочно-кишечных симптомах, вызванных аллергией. Также антигистамины могут входить в комплекс средств, назначаемых при ОРВИ. Бронхорасширяющие. Эта группа препаратов рекомендована при кашле с хрипами, которые вызваны сужением просвета бронхов. Они помогают нормализовать дыхание, устранить одышку, восстановить функцию выведения мокроты из бронхов. Эта группа лекарственных средств имеет различные механизмы действия, поэтому конкретный препарат должен подбираться лечащим врачом на основании особенностей ситуации. Муколитические. Эти средства разжижают мокроту и препятствуют ее оседанию на стенках бронхов. Это облегчает выведение как собственно слизи, так и болезнетворных микроорганизмов, токсичных продуктов их жизнедеятельности. Сироп и растительные пастилки от кашля Доктор МОМ ® обладают выраженным муколитическим и бронхолитическим эффектами, которые основаны на действии комплекса лекарственных растений. Жаропонижающие. Они могут рекомендоваться при повышенной температуре тела. Важен комплексный подход к лечению кашля с хрипами любого происхождения, так как он является лишь одним из симптомов болезни.
Препараты Доктор МОМ ® при лечении кашля с хрипами
Острый бронхит советы от пульмонолога
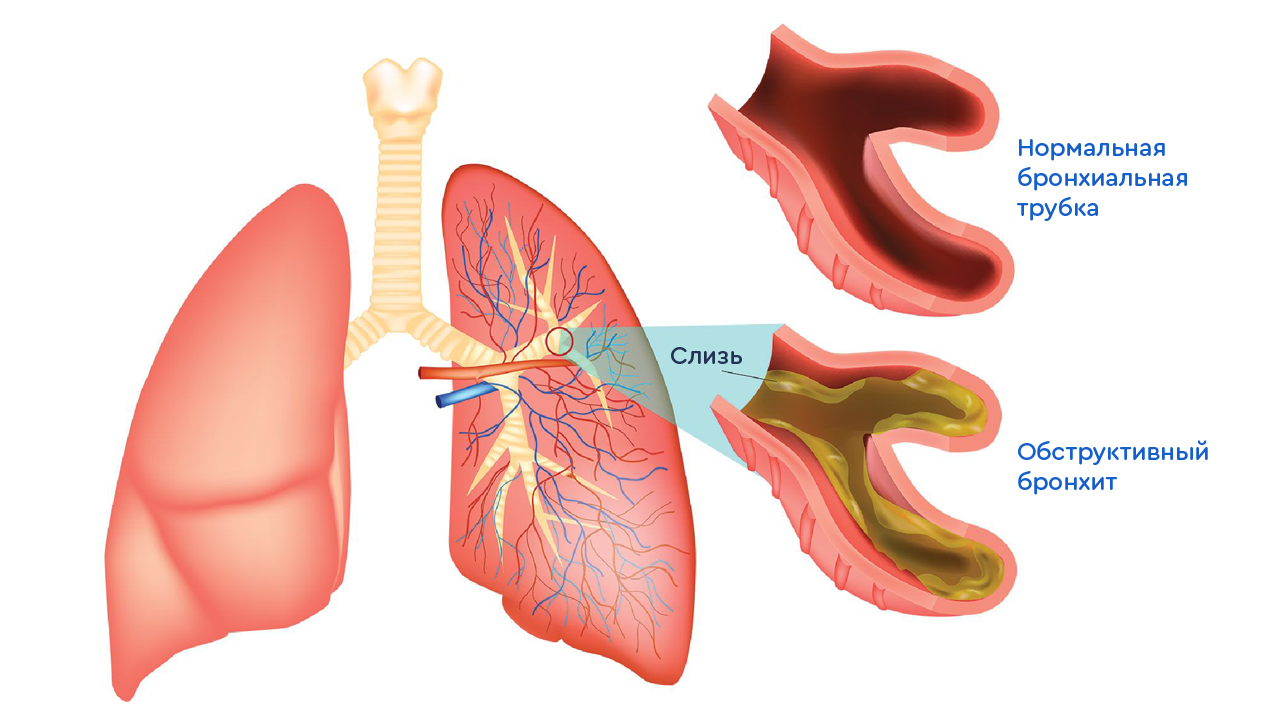
Одной из частых причин кашля в детском возрасте является бронхит. Это воспалительный процесс слизистой оболочки бронхиального дерева, сопровождающийся отеком. Несмотря на кажущуюся простоту и якобы ясность представления об этом заболевании, многое родители все-таки не знают и совершают серьезные ошибки. Сегодня поговорим с пульмонологом о бронхите с позиций доказательной медицины.
Причины и механизмы
Термин «Бронхит» всего лишь подчеркивает локализацию патологического процесса (бронхи), но ничего не говорит о природе воспаления. Зачастую оно вызвано вирусами и намного реже бактериями. Причем определить этиологию всего лишь по цвету и характеру мокроты невозможно.
Для бронхита характерно увеличение объем секрета, который вырабатывают бронхи. Отсюда и появляется кашель. Это рефлекторный механизм, направленный на удаление из бронхов мокроты, пылевых частиц, вирусов и других посторонних веществ.
Симптомы бронхита
Типичные симптомы бронхита — кашель с мокротой. Последняя может иметь различный характер — прозрачная, желтая или зеленая.
При бронхите могут также быть и дополнительные проявления:
Обычно симптомы максимально выражены в первые 3-4 дня, затем постепенно стихают. При гладком течении примерно к 7-10-му дню наступает выздоровление. Кстати, остаточный кашель может длиться до 3-4 недель и в большинстве случаев он не требует терапии.
Лечение
Большим заблуждением является назначение антибиотиков при бронхите. Эти препараты показаны только в одном случае, когда доказано, что причиной воспаления стали бактерии.
Базовыми принципами лечения бронхита являются следующие мероприятия:
1. Увлажнение воздуха. Он должен быть также прохладным. Проветривайте комнату — это облегчает дыхание и улучшает откашливание.
2. Обильное питье комнатной температуры или слегка прохладное. Это улучшает отхождение мокроты.
3. Снижение высокой (!) температуры. Для этого могут применяться ибупрофен или парацетамол в соответствии с возрастными дозировками. Ибупрофен и парацетамол рассчитываем по весу ребенка. Нет однозначной цифры когда снижать температуру. Ориентируемся не на цифру на термометре, а на самочувствие ребенка. Но стоит помнить, что увлечение нестероидами может стереть истинную клиническую картину и помешает вовремя диагностировать пневмонию.
4. Выполнение дыхательной гимнастики и проведение вибрационного массажа грудной клетки. Эти упражнения улучшают дренаж бронхов и способствуют выведению из них мокроты. С этой же целью детям с бронхитом разрешается и даже рекомендуется бегать, прыгать, играть и веселиться.
Подводные камни в лечении
Отдельно стоит остановиться на муколитиках — препаратах, разжижающих мокроту. Эти лекарства противопоказаны при бронхите детям до 3 лет. Дело в том, что до этого возраста детские бронхи узкие, а в слизистой оболочке большое количество бокаловидных клеток, вырабатывающих слизь. И при всем этом кашлевой рефлекс до 3 лет минимально развит. Поэтому, применяя муколитики при бронхите до 3 летнего возраста, мы можем усугубить ситуацию — количество жидкой мокроты возрастает, но выводиться из бронхов полноценно она не может.
Отхаркивающие препараты растительного происхождения также требуют отдельного освещения. Эта группа лекарств не имеет достоверных доказательств эффективности. К тому же, существует риск развития аллергической реакции на любой из компонентов фитосборов.
И немного информации про использование небулайзера, он нужен только при обструкции. И нужны только бронхорасширяющие препараты в таком случае, не нужно дышать минералкой, физ.раствором и антибиотиками.
Заключение
Четкое понимание механизмов и причин развития бронхита помогают быстрее избавиться от этого заболевания. Важно, что не все лечится только медикаментами. Основное место в купировании воспаления в бронхах отводится общим мероприятиям, организация которых ложится на плечи родителей. Доказательная медицина на страже здоровья вашего ребенка!
Как вылечить бронхит у детей
Наверное, в мире нет таких людей, которые не сталкивались с такой проблемой, как бронхит. Бронхит представляет собой воспаление слизистой оболочки бронхов. Как лечить бронхит знают далеко немногие родители. Для лучшего понимания этого заболевания необходимо для начала разобраться в строение и функции бронхов.
Строение и функция бронхов
Бронхи представляют собой полые трубки, стенка которых состоит из трех оболочек: внутренней (слизистой), средней и наружной. Разветвляясь, бронхи образуют густое бронхиальное дерево, а главные функции бронхов состоят в проведении, согревании, увлажнении и очищении воздуха.
Бонхит представляет собой воспаление слизистой оболочки бронхов.
Бронхит и причины его развития
Виды бронхита у детей
Острый простой бронхит характеризуется воспалением слизистой оболочки бронхов без сужения просвета бронха. Соответственно при обструктивном бронхите у ребенка имеется обструкция (сужение) бронхов. Бронхиолит представляет собой вариант обструктивного бронхита и развивается при воспалении самых мелких по диаметру бронхов у детей первого полугодия жизни. Как правило, бронхиолит является одной из тяжелых форм бронхита у детей. Хронический бронхит — это более длительное, глубокое и выраженное поражение бронхов, при котором идет перестройка слизистой оболочки. Он может быть самостоятельным заболеванием, но у детей чаще развивается на фоне других болезней (муковисцидоз, бронхиальная астма, пороки развития).
Симптомы бронхита у детей
При усилении у ребенка слабости, вялости, кашля, появлении тошноты и рвоты, повышении температуры выше 38,0-38,5 в течение нескольких суток необходимо в срочном порядке обратиться к врачу!
Лечение бронхита
Лечение детского бронхита должно быть комплексным и включать в себя:
Для правильного и эффективного проведения ингаляций используют небулайзер.
Использовать ацетилсалициловую кислоту (аспирин) у детей при лихорадке на фоне вирусной инфекции категорически запрещено!
Виды кашля у детей
Кашель является частой проблемой, с которой рано или поздно сталкиваются все дети. Он может быть разным по характеру (влажный, сухой, лающий, с репризами), по длительности (острый или хронический), а также по возможности установления причины кашля (специфический или неспецифический) и т.д.
Первое, что делает специалист во время диагностики состояния ребенка – устанавливает форму кашля и уже на основании этого подбирает тактику лечения. В статье мы попробуем дать подробную характеристику основных типов кашля.
Влажный кашель
В большинстве случаев причиной влажного кашля является так называемый постназальный затек – стекание слизистых выделений по задней стенке глотки. Ситуация возникает при инфекционном воспалении носоглотки или пазух носа.
Значительно реже влажный кашель может быть спровоцирован продукцией мокроты в нижних дыхательных путях. Подобное наблюдается при бронхите или пневмонии.
Причиной частого влажного кашля может стать прием различных отхаркивающих препаратов.
Сухой кашель
Обычно сухой кашель возникает у детей с инфекцией дыхательных путей. Однако в некоторых случаях длительно непроходящий сухой кашель может свидетельствовать о наличии у ребенка бронхиальной астмы.
Лающий кашель
Данный вид легко можно определить по характерному звуку – кашель напоминает лай собаки или тюленя. Лающий кашель возникает во время эпизода стенозирующего ларинготрахеита (ложного крупа). Причиной являются вирусные инфекции.
Как правило, кашель возникает ночью и часто сопровождается тяжелым дыханием и осиплостью голоса.
Кашель с репризами
Симптомами кашля с репризами являются частые кашлевые толчки, беспрерывно идущие один за другим. Между толчками ребенок не успевает вдохнуть воздух. Эпизод кашлевых толчков заканчивается шумным вдохом – то есть репризой.
Кашель с репризами возникает во время пароксизмального периода коклюша. Помимо этого, причинами могут быть некоторые вирусные инфекции (парагрипп, аденовирусная инфекция, респираторно-синцитиальная и др.), микоплазменная инфекция или паракоклюш.
Острый кашель
Острым называется кашель длительностью менее 2 недель. В основном острая форма возникает при вирусных инфекциях дыхательных путей (ОРВИ).
ОРВИ у здоровых детей может возникать несколько раз в год. Дети, посещающие детский сад, болеют чаще – заболеваемость доходит до 6-12 эпизодов ежегодно. Кашель при ОРВИ длится порядка 1-3 недель.
На данный момент не существует эффективного и безопасного средства от кашля при ОРВИ. Лечение неосложненного ОРВИ должно включать лишь обильное питье и прием жаропонижающих препаратов для облегчения дискомфорта от высокой температуры. Прием антибиотиков при ОРВИ нецелесообразен, так как не сокращает длительность болезни и не снижает вероятность наступления осложнений.
Эффективность противовирусных препаратов доказана только против вируса гриппа. Подобные средства способны сократить длительность болезни на несколько дней. Однако они не могут снизить риск возникновения осложнений и частоту госпитализации.
«Красные флаги» при остром кашле:
К тому же, есть состояния, когда без рентгенографии не обойтись. Это исследование показано в следующих случаях:
1. Кашель у ребенка с длительной лихорадкой, учащенным дыханием или наличием влажных хрипов в легких.
2. Нетипичное течение заболевания с нарастанием кашля или появлением кровохарканья.
3. Подозрение на наличие инородного тела в дыхательных путях.
Хронический кашель
Хроническим называется кашель длительностью свыше 4 недель. Важно не путать хронический кашель с рецидивирующим острым, вызванным повторным инфицированием.
Для того, чтобы установить причину хронической формы кашля, необходимо тщательно собрать анамнез, провести осмотр и пройти несколько видов исследований:
Исходя из полученных результатов, врач может назначить дополнительные лабораторные и инструментальные исследования.
В зависимости от возможности установления причины кашля, разделяют хронический специфический и хронический неспецифический.
Хронический специфический кашель
Специфическим называется кашель, причину которого можно установить по данным анамнеза, результатам осмотра, инструментального или лабораторного обследования.
Наиболее частые причины хронического специфического кашля:
Хронический неспецифический кашель
Неспецифическим называется кашель, причину которого невозможно установить по данным анамнеза, осмотра и исследований.
В большинстве случаев хронический неспецифический кашель у детей возникает в результате перенесенной вирусной инфекции и проходит самостоятельно. В этом случае происхождение кашля связано с повышением чувствительности кашлевых рецепторов после перенесенной инфекции.
При возникновении хронического неспецифического кашля ребенка необходимо повторно показать врачу спустя 2 недели после начала заболевания. Если по прошествии этого времени кашель сохранился, и не появилось новых признаков, указывающих на ту или иную причину болезни, то выделяют две тактики дальнейших действий:
1. Наблюдение в течение дополнительных 2 недель.
2. Проведение пробного лечения.
В случае, если была выбрана первая тактика, при сохранении кашля, через 2 недели рекомендуется проведение пробного лечения.
Пробное лечение подбирается индивидуально с учетом характера кашля (сухой или влажный).
При сухом кашле проводится пробное лечение бронхиальной астмы малыми дозами глюкокортикостероидов в течение 2-4 недель.
При эффективности данной терапии через 2-4 недели лечение отменяется, а в случае дальнейшего возобновления кашля, назначается повторно.
При влажном кашле проводится пробное антибактериальное лечение затяжного бактериального бронхита. При этом у ребенка должны наблюдаться следующие симптомы:
Пробная антибактериальная терапия должна проводиться не менее 2 недель подряд. При сохранении кашля лечение продлевается еще на 2 недели.
Психогенный кашель
Отдельно хочется остановиться на таком понятии, как психогенный кашель. Его можно диагностировать по громкому кашлю в виде повторных частых единичных кашлевых толчков, нередко с лающим оттенком. Психогенный кашель отсутствует, когда ребенок спит, усиливается во время скуки и ослабевает (уменьшается) при увлеченности ребенка каким-либо делом. Зачастую появление психогенного кашля наблюдается после перенесенной вирусной инфекции.
Длительность такого кашля – от нескольких недель до нескольких месяцев. При этом на медицинском осмотре и во время проводимых исследованиях никаких изменений не обнаруживается.
Лечение психогенного кашля сводится к проведению поведенческой терапии.
Один из методов – по вечерам родители совместно с ребенком считают количество кашлевых толчков в течение 30 минут. После этого при каждом снижении частоты кашля на 10% в течение 3 дней подряд ребенок получает награду или похвалу.
Заключение
Виды кашля разнообразны. И только специалист сможет отличить норму от патологии. Поэтому не стоит затягивать с консультацией. При появлении кашля ребенка надо как можно раньше показать педиатру.
Как лечить КАШЕЛЬ У ДЕТЕЙ
Каковы возможные причины кашля у детей? Каковы основные принципы противокашлевой терапии?
Каковы возможные причины кашля у детей?
Каковы основные принципы противокашлевой терапии?
 |
Кашель — рефлекс, направленный на восстановление проходимости дыхательных путей (ДП). В жизни человека он встречается исключительно часто. И поэтому привычно считается, что кашель — не проблема, что его может вылечить любой: и сам больной, и родители (если речь идет о ребенке), и родственники или знакомые, и провизоры аптек, не говоря уже о врачах. К сожалению, это расхожее мнение может стать причиной неправильного выбора противокашлевой терапии, что может нанести вред больному.
Последнее особенно актуально для педиатрии, так как и сам детский организм, и заболевания в детском возрасте имеют свои особенности. Кроме того, причины возникновения кашля у детей и взрослых могут существенно различаться [1, 4, 5]. Поэтому бездумное использование принятых во взрослой терапевтической практике препаратов, особенно комбинированных противокашлевых препаратов, может оказаться не только бесполезным, но даже привести к ухудшению состояния ребенка.
Выбор и применение противокашлевой терапии в педиатрии предполагает знание следующих аспектов:
Как отмечено выше, главная функция кашля — восстановление проходимости дыхательных путей путем удаления секрета и восстановления мукоцилиарного транспорта бронхиального секрета (мукоцилиарного клиренса).
Причин возникновения кашля в детском возрасте довольно много, но чаще всего он является симптомом инфекции. При этом инфекционно-воспалительный процесс может локализоваться в верхних отделах ДП. Это острые респираторные вирусные инфекции, ангины, фарингиты, синуситы, обострения тонзиллита, ларингиты. Кашель также является симптомом инфекции нижних отделов ДП — трахеитов, бронхитов, пневмоний, или сочетания инфекции верхних и нижних отделов ДП.
Второе место среди причин кашля у детей занимает бронхоспазм (например, при бронхиальной астме, обструктивном бронхите). Далее следует обструкция ДП вязким бронхиальным секретом, аспирированными инородными телами, жидкостями, эндогенными и экзогенными образованиями и т. д. Наконец, причиной кашля может быть отек легочной паренхимы различного генеза, а также и некоторые другие факторы (например, раздражение плевры и т. д.).
Нарушение мукоцилиарного клиренса в детском возрасте также может быть обусловлено несколькими причинами [1, 5]:
Наконец, нарушение мукоцилиарного клиренса может быть вызвано сочетанием двух или более этих факторов.
Клинические проявления кашля у детей варьируют от сильного мучительного, сопровождающегося рвотой, беспокойством и/или болевым синдромом, нарушающим сон и самочувствие ребенка, — до незаметного постоянного покашливания, почти не оказывающего влияния на самочувствие и поведение. В последнем случае ребенок обычно не нуждается в специальном противокашлевом лечении, но выяснить причины кашля тем не менее необходимо.
Лечение кашля показано только в тех случаях, когда кашель нарушает самочувствие и состояние больного. При этом всегда следует начинать с устранения его причины. Необходимость в лечении собственно кашля, то есть в назначении так называемой противокашлевой терапии, возникает главным образом при наличии у ребенка непродуктивного, сухого, навязчивого кашля. Особенностью такого кашля является то, что он не приводит к эвакуации скопившегося в ДП секрета и/или не освобождает рецепторы слизистой респираторного тракта от раздражающего воздействия, например, при ирритативном или аллергическом воспалении. Следует подчеркнуть, что у детей раннего возраста непродуктивный кашель чаще обусловлен повышенной вязкостью бронхиального секрета, нарушением «скольжения» мокроты по бронхиальному дереву, недостаточной активностью мерцательного эпителия бронхов и сокращения бронхиол. Поэтому целью назначения противокашлевой терапии в подобных случаях является разжижение мокроты, снижение ее адгезивности и усиление тем самым эффективности кашля.
Таким образом, эффективность противокашлевой терапии заключается, по сути, в усилении кашля при условии перевода его из сухого непродуктивного во влажный и продуктивный. Это в конечном счете и приводит к восстановлению проходимости дыхательных путей, устранению раздражения слизистой, прекращению кашлевого рефлекса.
Лечение продуктивного влажного кашля, заключающееся в подавлении кашлевого рефлекса, проводится у детей лишь в особых ситуациях: когда кашель очень интенсивный и изнуряет малыша, сопровождается рвотой, нарушает сон ребенка или когда возникает высокая степень риска развития аспирации (например, у детей с тяжелой патологией ЦНС).
Таким образом, для правильного выбора противокашлевого лечения необходимо, во-первых, установить диагноз заболевания, вызвавшего кашель у ребенка; во-вторых, оценить его продуктивность, давность и интенсивность, а также степень влияния на состояние больного; целесообразно также оценить характер бронхиального секрета (слизистый или гнойный, степень вязкости, «подвижности», количество и т. д.), наличие или отсутствие бронхоспазма.
Следовательно, в решении вопросов о необходимости и рациональном выборе противокашлевого лечения для ребенка участие врача-педиатра просто необходимо. Более того, правильный выбор противокашлевой терапии всегда основан на хорошем знании механизмов действия препаратов с противокашлевым эффектом, что также является прерогативой врача.
Среди противокашлевых лекарственных средств можно выделить собственно противокашлевые препараты, препараты с опосредованным противокашлевым эффектом и комбинированные (см. табл.).
Препараты противокашлевого действия принято делить на две основные группы: средства центрального действия и средства периферического действия (афферентные, эфферентные и сочетанные). Среди средств периферического действия выделяют препараты растительного и синтетического происхождения [2, 3, 6, 7].
Препараты наркотического действия применяются в педиатрии крайне редко, только в условиях стационара и по особым показаниям: в основном при онкологических заболеваниях дыхательного тракта (опийные препараты, декстрометорфан), для подавления кашлевого рефлекса при проведении бронхографии, бронхоскопии и при других хирургических вмешательствах.
Препараты ненаркотического действия используются шире, но, к сожалению, часто неправильно и необоснованно. Медицинским показанием к их назначению является настоятельная необходимость в подавлении кашля. В педиатрии такая необходимость встречается редко. У детей раннего возраста (в первые три года жизни) она возникает при коклюше и в случаях очень интенсивного продуктивного кашля при излишне обильном и жидком бронхиальном секрете (бронхорея), когда появляется угроза аспирации.
Необходимо отметить, что у детей раннего возраста бронхоспазм тоже редкость. Обычно обструктивный синдром и особенно выраженный обструктивный синдром в этом возрасте обусловлены гиперплазией и инфекционно-воспалительным отеком слизистой бронхов, нарушением моторики бронхиол и снижением подвижности секрета из-за его повышенной вязкости и низкого уровня сурфактанта. Поэтому противокашлевые препараты центрального действия здесь просто не имеют точки приложения. Более того, подавляя кашлевый рефлекс, они замедляют освобождение ДП от секрета, ухудшают аэродинамику респираторного тракта и процессы оксигенации легких, усугубляя дыхательную недостаточность.
В старшем возрастном периоде эти препараты могут быть полезны в случаях кашля, ассоциированного с умеренным бронхоспазмом. При этом они применяются самостоятельно или как дополнение к бронхолитикам и препаратам, подавляющим аллергическое или ирритативное воспаление.
Группа противокашлевых ненаркотических средств центрального действия также показана при кашле, связанном с раздражением слизистых верхних (надгортанных) отделов ДП вследствие инфекционного или ирритативного воспаления. В этих случаях их применение обычно оказывается более результативным в сочетании с препаратами периферического действия с обволакивающим эффектом. Примером такого препарата, обладающего комбинированным воздействием, может служить бронхолитин. Но его использование оправданно лишь при отсутствии выраженных признаков бронхита, так как входящий в бронхолитин эфедрин «подсушивает» слизистую бронхов, повышает вязкость бронхиального секрета, замедляет мукоцилиарный транспорт. С другой стороны, эфедрин оказывает возбуждающее действие на ЦНС, нарушает сон ребенка и способствует усилению непродуктивного кашля и одышки.
Противокашлевые средства периферического действия оказывают влияние либо на афферентный, либо на эфферентный компоненты кашлевого рефлекса, или же имеют сочетанный эффект. Препараты с афферентным эффектом действуют как мягкие анальгетики или анестетики на слизистую оболочку дыхательных путей и уменьшают рефлекторную стимуляцию кашлевого рефлекса. Кроме того, они изменяют образование и вязкость секрета, расслабляют гладкую мускулатуру бронхов. Препараты с эфферентным действием повышают подвижность секрета, как бы улучшая его «скольжение» по слизистой, уменьшают вязкость слизи или усиливают эффективность и силу самого кашлевого механизма.
Одним из самых эффективных афферентных противокашлевых средств периферического действия является увлажнение слизистых. Для этого используются аэрозоли и паровые ингаляции, которые уменьшают раздражение слизистой и снижают вязкость бронхиального секрета. Ингаляции водного пара сами по себе или с добавлением медикаментов (хлорид или бензоат натрия, гидрокарбонат натрия, хлорид аммония, растительные экстракты, такие как эвкалипт, эвкабал бальзам, бронхикум ингалят и др.) — самый простой, самый доступный и самый распространенный метод увлажнения. Наряду с этим может быть использовано обильное питье (включая лечебные чаи и сборы, в которых сочетаются эфферентный и афферентный механизмы действия), а в тяжелых случаях (в условиях стационара) — внутривенные инфузии жидкостей.
Обволакивающие средства также относятся к периферическим противокашлевым средствам афферентного действия. Эти препараты в основном применяются при кашле, возникающем вследствие раздражения слизистой верхних надгортанных отделов респираторного тракта. Действие их основано на создании защитного слоя для слизистой оболочки носо- и ротоглотки. Обычно они представляют собой таблетки для рассасывания во рту или сиропы и чаи, содержащие растительные экстракты (эвкалипта, акации, лакрицы, дикой вишни и др.), глицерин, мед и другие компоненты.
Местноанестезирующие средства (бензокаин, циклаин, тертакаин) также являются средствами афферентного действия, но используются только в условиях стационара, по показаниям, в частности для афферентного торможения кашлевого рефлекса при проведении бронхоскопии или бронхографии.
К препаратам эфферентного действия относятся отхаркивающие средства. Это растительные экстракты (алтей, анис, девясил, багульник, душица, ипекакуана, мать-и-мачеха, подорожник, росянка, солодка, сосновые почки, фиалка, тимьян, термопсис и др.), терпингидрат, йодиды. Механизм действия этих средств основан на удалении бронхиального секрета из дыхательных путей за счет снижения его вязкости при увеличении объема. Большинство отхаркивающих препаратов усиливают секрецию слизи за счет рефлекторного раздражения желез слизистой бронхов. Некоторые, например, йодиды и ряд растительных препаратов (тимьян, росянка, термопсис, ипекакуана и др.), оказывают также прямое действие на секреторные бронхиальные клетки и выделяются в просвет бронхиального дерева, усиливая при этом секрецию слизи и увеличивая ее объем. Они отчасти активируют моторную функцию бронхиол и реснитчатого эпителия слизистой бронхов. Наряду с этим такие средства, как термопсис, ипекакуана усиливают деятельность рвотного и дыхательного центров продолговатого мозга.
Растительные экстракты входят в сиропы, капли и таблетки от кашля, являются составляющими грудных сборов. Необходимо отметить, что растительное происхождение лекарственного средства еще не означает его полной безопасности для ребенка, особенно раннего возраста. Так, препараты ипекакуаны способствуют значительному увеличению объема бронхиального секрета, усиливают рвотный рефлекс. Усиливает рвотный и кашлевый рефлексы трава термопсиса. Поэтому у детей первых месяцев жизни, у детей с поражением ЦНС использовать их не следует: они могут стать причиной аспирации, асфиксии, образования ателектазов или усилить рвоту, связанную с кашлем. Анис, солодка и душица обладают довольно выраженным слабительным эффектом и не рекомендуются при наличии у больного ребенка диареи.
Значительное увеличение объема мокроты отмечается и при применении йодидов (йодида калия, йодида натрия, йодированного глицерола). Использование этих препаратов в педиатрии также должно быть ограничено, так как отхаркивающий эффект йодидов наблюдается лишь при назначении их в дозах, близких к непереносимым, что всегда опасно в детской практике. Кроме того, они имеют неприятный вкус (исключение — йодированный глицерол, но и эффект от его приема крайне незначительный).
К отрицательным качествам отхаркивающих средств относится и необходимость их частого приема (каждые 3-4 часа), что весьма раздражает больного ребенка и вызывает у него негативную реакцию на лечение, а также низкую эффективность подобной терапии.
Значительно более эффективными противокашлевыми препаратами с эфферентным периферическим действием являются муколитики. Они хорошо разжижают бронхиальный секрет за счет изменения структуры слизи. К ним относятся производные цистеина (ацетилцистеин, АЦЦ, карбоцистеин, N-ацетилцистеин (флуимуцил)), бромгексин (бисольван), амброксол (амброгексал, ласольван), дорназе (пульмозим), протеолитические ферменты (дезоксирибонуклеаза) и др. [2, 3, 7-10].
Особенностью муколитиков является то, что, разжижая мокроту, они практически не увеличивают ее объем, то есть лишены отрицательного эффекта отхаркивающих препаратов. Разжижающее действие протеолитических ферментов основано на разрыве пептидных связей молекул белков бронхиального секрета. Ацетилцистеин, карбоцистеин и N-ацетилцистеин, бромгексин и амброксол нарушают целостность дисульфидных связей кислых мукополисахаридов и геля мокроты, тем самым разжижая ее.
Действие ацетилцистеина усиливается также за счет повышения синтеза секрета мукозных клеток, что способствует лизису фибрина. Кроме того, за счет активации синтеза глутатиона в иммунокомпетентных клетках под воздействием длительного приема АЦЦ наблюдается усиление процессов созревания Т-лимфоцитов и повышение антиоксидантной активности.
Бромгексин и амброксол обладают также способностью стимулировать выработку эндогенного легочного сурфактанта (антиателектатического фактора), а амброксал кроме того замедляет его распад. Сурфактант, как известно, обеспечивает стабильность альвеолярных клеток в процессе дыхания, препятствует спадению альвеол, защищает их от воздействия внешних неблагоприятных факторов, улучшает «скольжение» бронхолегочного секрета по эпителию слизистой бронхов. Снижение вязкости слизи, улучшение ее скольжения значительно повышают текучесть мокроты и облегчают ее выделение из дыхательных путей.
Карбоцистеин, в отличие от АЦЦ, бромгексина и амброксола, обладает мукорегуляторным действием, снижая синтез нейтральных и повышая продукцию кислых муцинов. Он также способствует повышению синтеза IgA эпителиальными клетками и, существенно уменьшая количество бокаловидных клеток, особенно в терминальных отделах бронхиол, снижает продукцию слизи. Поэтому карбоцистеин не рекомендуется сочетать с препаратами, снижающими секрецию бронхиальной слизи, при скудном образовании мокроты, а также при склонности к запорам.
Муколитики могут быть широко использованы в педиатрии при лечении кашля, вызванного заболеваниями нижних отделов ДП (трахеиты, ларинготрахеиты, бронхиты, пневмонии), особенно у детей первых пяти лет жизни, у которых повышенная вязкость бронхиального секрета является основным патогенетическим фактором формирования кашля. Склонность к недостаточности синтеза сурфактанта обосновывает использование таких препаратов, как амброксол и бромгексин, в неонатологической практике и у детей первых недель и месяцев жизни.
Одним из недостатков АЦЦ, карбоцистеина и отчасти бромгексина является их способность усиливать бронхоспазм. Поэтому использование этих препаратов в острый период бронхиальной астмы не показано.
Ацетилцистеин, бромгексин и амброксол неплохо зарекомендовали себя при хронических бронхитах, бронхоэктазах, муковисцидозе, других ферментопатиях, для которых характерны повышение вязкости и нередко гнойный или слизисто-гнойный характер мокроты. Но в данной ситуации такие муколитики, как дорназе, имеют преимущества, так как более эффективно разжижают гнойную мокроту.
В настоящее время широко используется препарат гвайфенезин. Он входит в состав таких средств, как колдрекс-бронхо, робитуссин — микстура от кашля, туссин (комбинированный препарат, включающий, наряду с гвайфенезином, карамель, глицерин, лимонную кислоту, бензоат натрия, кукурузный сироп) и ряд других широко рекламируемых безрецептурных противокашлевых средств. Доза гвайфенезина обычно составляет от 100 до 200 мг на прием каждые 4 часа. Гвайфенезин может быть использован у детей старше трех лет.
По своему действию гвайфенезин занимает промежуточное положение между отхаркивающими и муколитическими препаратами. В отличие от описанных выше отхаркивающих, действие гвайфенезина основано на снижении поверхностного натяжения и прилипания мокроты к слизистой бронхов и снижении ее вязкости за счет деполимеризации кислых мукополисахаридов слизи. Но способность увеличивать секрецию слизи (хотя и менее вязкую) сближает гвайфенезин с отхаркивающими препаратами. Побочных действий у гвайфенезина не отмечено, но нет и достоверных данных о его эффективности.
Использование в педиатрии препаратов с опосредованным противокашлевым действием имеет весьма ограниченные показания. Например, антигистаминные препараты не рекомендуется применять при лечении кашля у детей, особенно раннего возраста, так как их «высушивающее» действие на слизистую бронхов усиливает непродуктивный кашель, вызываемый и без того вязким характером секрета. В силу тех же причин у детей не применяются противоотечные средства (декогестанты), используемые при остром рините и кашле у взрослых.
Бронхолитики (эуфиллин, теофиллин) показаны к применению, если кашель ассоциирован с бронхоспазмом. Использование атропина вообще нежелательно как у детей, так и у взрослых, поскольку он сгущает мокроту, делая ее более вязкой и трудноудалимой.
Хотелось бы особо остановиться на использовании комбинированных препаратов от кашля. Эта группа лекарств, обычно отпускаемых без рецепта или прописываемых врачами и содержащих два и более компонентов. Ряд комбинированных препаратов включают противокашлевой препарат центрального действия, антигистаминный, отхаркивающий и деконгестант (бронхолитин, стоптуссин, синекод, гексапневмин, лорейн). Часто они также включают бронхолитик (солутан, трисолвин) и/или жаропонижающий компонент, антибактериальные средства (гексапневмин, лорейн). Такие препараты облегчают кашель при бронхоспазме, уменьшают проявления респираторной вирусной (например ринит) или бактериальной инфекции, но и назначать их следует по соответствующим показаниям. Нередко такие препараты не показаны или даже противопоказаны у детей раннего возраста, особенно первых месяцев жизни.
Кроме того, в комбинированных препаратах, в частности в препаратах, выписываемых врачами, могут сочетаться противоположные по своему действию медикаментозные средства, например антигистаминные препараты и отхаркивающие (порошок Звягинцевой и его варианты). Многие прописи содержат субоптимальные или низкие концентрации препаратов, что снижает их эффективность. Но, разумеется, имеются и вполне оправданные комбинации лекарственных средств.
Если основная жалоба — собственно кашель, всегда лучше использовать один препарат и в полной дозе, но препарат, действующий на специфический для данного больного компонент кашлевого рефлекса. Например, для облегчения кашля, связанного с явлениями острой инфекции верхних отделов дыхательных путей, показаны таблетки или сиропы с обволакивающим периферическим действием или их сочетание (у детей старшего возраста и подростков) с ненаркотическими препаратами центрального действия типа либексина. При остром ларингите, трахеите, бронхите и пневмонии для усиления бронхиальной секреции и разжижения вязкой мокроты наиболее благоприятное действие оказывает увлажнение дыхательных путей. Если оно неэффективно, в лечение добавляют отхаркивающие препараты и муколитики.
Муколитики являются препаратами выбора при наличии вязкой, слизисто-гнойной или гнойной мокроты и у детей с пониженным синтезом сурфактанта (ранний возраст, недоношенность, длительное течение бронхита, пневмония, муковисцидоз, дефицит a1-антитрипсина).
При кашле у больного с явлениями бронхоспазма целесообразно назначение (наряду с увлажнением и отхаркивающими препаратами) бронхолитиков, противоаллергических и противовоспалительных препаратов, но не показаны противокашлевые препараты центрального действия и муколитики типа ацетилцистеина.
У детей раннего возраста, у детей с выраженным рвотным рефлексом, у детей с высоким риском аспирации противопоказаны отхаркивающие препараты, увеличивающие объем секрета и особенно усиливающие рвотный и кашлевый рефлексы. А для целенаправленного подавления непродуктивного кашля, обусловленного раздражением слизистой ДП, например при коклюше, наоборот, возможно использование противокашлевых ненаркотических средств центрального действия.
Литература
1. Артамонов Р. Г. Состояние бронхов при затяжных и хронических сегментарных и долевых пневмониях у детей первых лет жизни. Автореф. дис. канд. мед. наук. М., 1958.
2. Игнатьева Е, П., Макарова О. В., Ноников В. Е. Современные отхаркивающие средства // В мире лекарств. 1998. № 1. С. 10-13.
3. Машковский М. Д. Лекарственные средства. М.: Медицина, 1993.
4. Рачинский С. В. и соавт. Бронхиты у детей. Л.: Медицина, 1978. 211 с.
5. Таточенко В. К. и соавт. Острые заболевания органов дыхания у детей. М.: Медицина, 1981. 206 с.
6. Руководство по медицине. Диагностика и терапия. М. 1997. Т. 1. С. 407-410.
7. Справочник Видаль. Лекарственные препараты в России. М., 1999.
8. Anmmon H. P. Incrisde the glucose by ACC during hiperglicem Arsne // 1992. 42. P. 642-645.
9. Bianchi M. et al. Ambroxol inhibits interleucin 1 and tumor necrosis factor production in human mononuclear cell // Agents and Actions. Vol. 31: 3/4.
10. Ziment I. Acetilcysteins: a drag with in intertstin past end a future // Respiration, 1986. 50 suppi 1: 20-30.