Мальформация арнольда киари 1 типа что это
Мальформация арнольда киари 1 типа что это
В последнем десятилетии XIX века немецкий патологоанатом Киари описал четыре врожденные аномалии мозжечка и ствола мозга, как проявления нарастающей тяжести единого патогенетического механизма, связанного с давлением сзади на задний мозг при врожденной гидроцефалии.
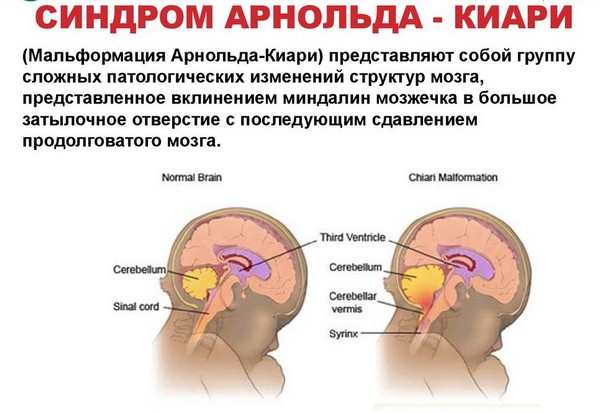
Основной анатомической особенностью аномалии Киари I типа является разная степень каудального смещения миндалин мозжечка в шейный канал. Аномалия Киари 2 типа характеризуется более тяжелой мозжечковой грыжей, которая, кроме миндалин мозжечка, также включает в себя нижний червь и четвертый желудочек; она, как правило, связана с миеломенингоцеле. Аномалия Киари 3 типа включает в себя признаки высокого менингоэнцефалоцеле с грыжей заднего мозга. Наконец, Киари 4 типа характеризуется тяжелой гипоплазией мозжечка без каудального смещения.
После многих лет и большого количества теоретических, клинических и нейровизуализационных исследований, понимание и осознание этого состояния вышло на новый уровень. В настоящее время считается, что эти четыре порока развития являются отдельными состояниями, с различным патогенезом, клиническим проявлением, и прогнозом, а не разными прогрессирующими стадиями одного заболевания. С анатомической точки зрения аномалии 1-3 типа являются грыжами заднего мозга различной степени, с возможным вторичным образованием полости в спинном мозге, в то время как аномалия 4 типа характеризуется гипоплазией мозжечка. Гипоплазия задней черепной ямки является частой находкой при первых трех аномалиях, но никогда не встречается при четвертой.
У каждой формы свои патогномоничные клинические проявления и по этим причинам различные аномалии Киари должны рассматриваться в разных разделах.
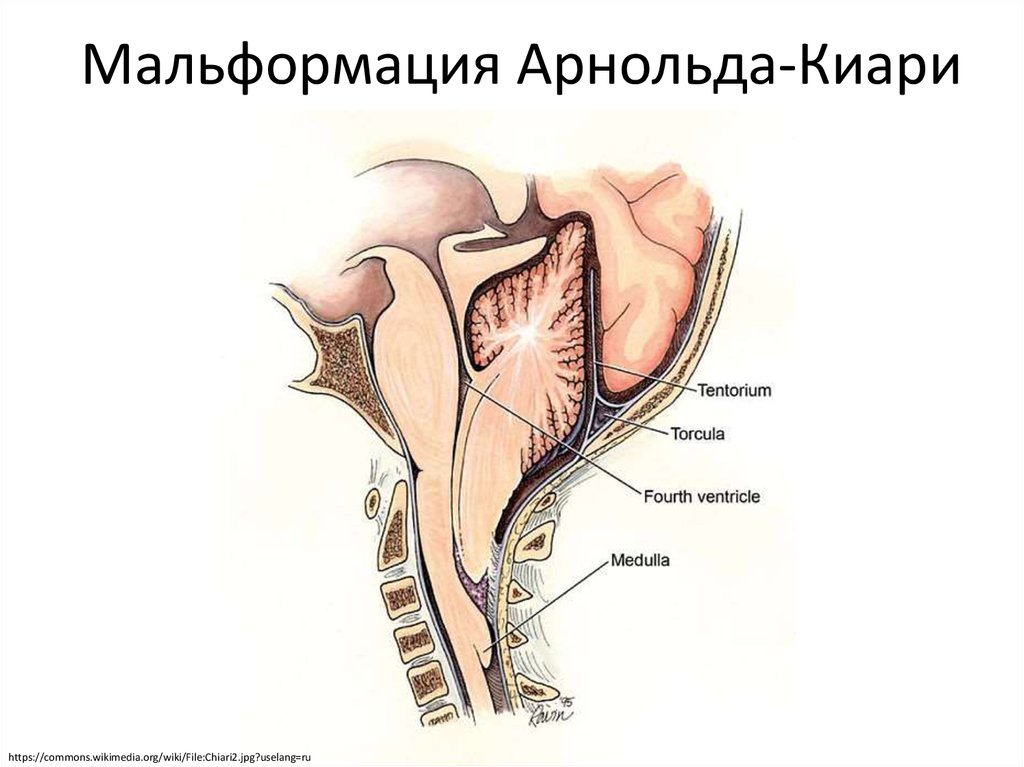
Мальформация Киари 1 типа. Аномалия Киари 1 типа характеризуется неправильным положением (и формой) миндалин мозжечка, которые опускаются из полости черепа ниже большого затылочного отверстия в шейный канал. Это анатомическое нарушение приводит к окклюзии субарахноидального пространства на уровне большого затылочного отверстия с последующим нарушением ликвороциркуляции в головном и спинном мозге; фактически, помимо изменений в задней черепной ямке, повышение ликворного давления на этом уровне приводит к сирингомиелии. Патогенетические механизмы развития аномалии детально изучены и обсуждены в литературе. Различные механизмы патогенеза можно схематично разделить на три категории:
— Гидродинамический (на основе градиента давления между ликворными пространствами головного и спинного мозга).
— Механический (с блоком ликвороциркуляции на уровне большого затылочного отверстия как причины аномалии Киари 1 типа).
— Нарушение развития (с интерпретацией аномалии задней черепной ямки как местного проявления более общего нарушения развития).
Хотя аномалия Киари 1 типа обычно становится симптоматичной в раннем подростковом периоде, в последнее время она обнаруживается с одинаковой частотой как у детей, так и у взрослых.
а) Клиническая картина аномалии Киари I типа. Наиболее частой жалобой у этой группы пациентов является боль в затылке или в шее, усиливающаяся при чихании, кашле или при пробе Вальсальвы. Другими болезненными проявлениями являются боль в плече, спине или боли в конечностях без корешкового распределения. Наиболее частым симптомом являются признаки моторного или сенсорного дефицита в конечностях (> 70%), которые являются проявлением наличия полости в спинном мозге (сирингомиелии). Атаксия тела и конечностей в качестве проявление нарушений в мозжечке является вторым наиболее распространенным симптомом (в 30-40%). Реже (в 15-25%) наблюдается неуклюжесть, нистагм, диплопия, дисфагия и дизартрия как проявление дефицита черепных нервов. Апноэ при заикании наблюдается в 10% случаев, в большинстве случаев проявляясь у младенцев или маленьких детей. Своеобразным проявлением аномалии Киари 1 типа у детей и подростков является прогрессирующий сколиоз (в 30%).
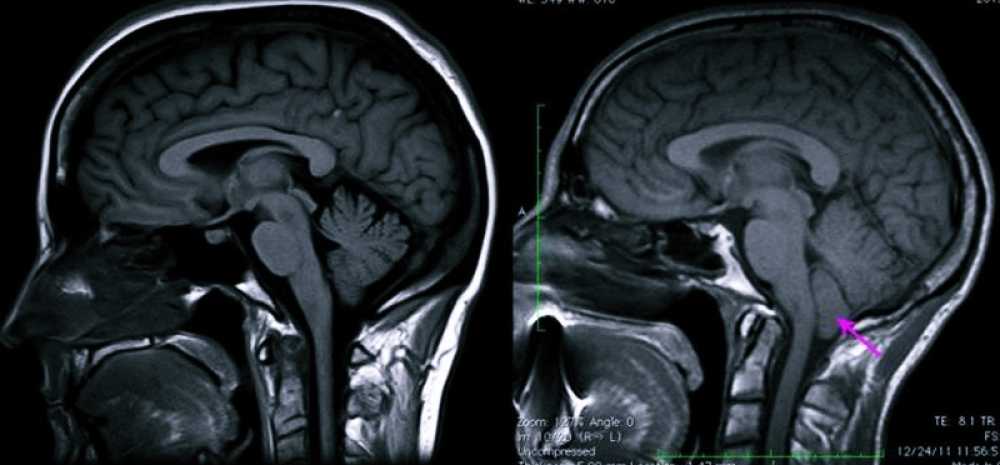
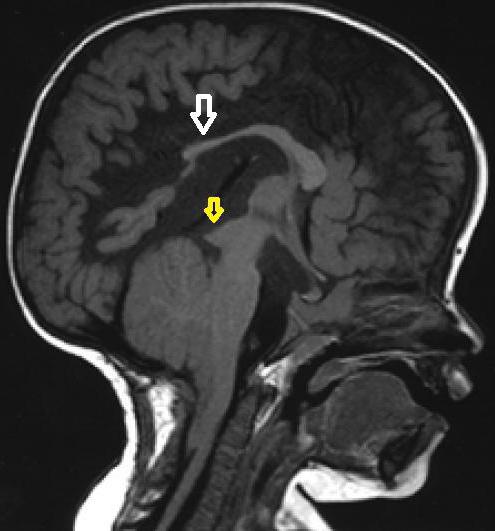
б) Лучевая диагностика. МРТ — лучший способ для диагностики аномалии Киари 1 типа. Важными критериями для этого порока являются: пролабирование одного или обоих миндалин мозжечка ниже большого затылочного отверстия (> 5 мм); возможны шейно-мозговая деформация, отсутствие супратенториальных нарушений (за исключением отдельных случаев небольшого расширения желудочков и обычная локализация четвертого желудочка. Аномалия Киари 1 типа может быть связана с такими костными аномалиями, как маленькая задняя черепная ямка, платибазия, атланто-затылочная ассимиляция, базилярная импрессия, срастание шейных позвонков (аномалия Клиппеля-Фейля). Гидро/сирингомиелия встречается в 50-60% случаев. Она может быть ограничена одной или двумя областями, а может распространяться на всю длину спинного мозга. Обычно полость образуется на уровне С1.
МРТ является полезным дополнением к диагностическим мероприятиям, так как позволяет определить степень сдавления ствола на уровне затылочного отверстия и характеристики ликвородинамики; исследование, выполненное в послеоперационном периоде, позволяет получить некоторое представление об адекватности хирургической декомпрессии.
в) Лечение аномалии Киари I типа. Целью хирургического лечения является декомпрессия задней черепной ямки для восстановления циркуляции спинномозговой жидкости в базальных цистернах и устранение сдавления нервных структур на уровне краниоцервикального перехода. Хирургическое лечение при аномалии Киари 1 типа обычно определяет четко определенный протокол, который включает субокципитальную краниотомию, С1 ламинэктомию, лизис арахноидальных сращений, резекцию миндалин мозжечка (как традиционную тонзилэктомию, так и субпиальную коагуляцию) и расширенную дуропластику. В случае сопутствующей вентральной компрессии (как, например, при платибазии, С1 ассимиляции и т.д.), она должна быть устранена до проведения дорсальной декомпрессии. В последнее время появляются сообщения, которые указывают на возможность достижения сопоставимых результатов при использовании простой декомпрессии, без расширяющейся дуропластики (или с отслоением наружного слоя твердой мозговой оболочки). Интраоперационная ультразвуковая диагностика может быть полезна в этом отношении, демонстрируя синхронизацию движения миндалин с дыханием и сердцебиением, а также наличие адекватного движения ликвора из четвертого желудочка.
Дальнейшие хирургические возможности представлены процедурами, направленными на лечение гидро/сирингомиелии (закупорка задвижки, размещение сиринго-субарахноидального или сиринго-плеврального шунта, и стентирование четвертого желудочка). При сравнении двух основных крупных хирургических вмешательств при лечении аномалии Киари 1 типа с сирингомелией — субокципитальной декомпрессии и установки сиринго-субарахноидального шунта—Hida et al. обнаружили уменьшение размера сирингомиелитической полости у 94% пациентов, перенесших декомпрессию, и у 100% перенесших сирингосубарахноидальное шунтирование. Что касается прогноза, то максимальные преимущества декомпрессии проявляются у пациентов с симптомами, связанными с пароксизмальной внутричерепной гипертензией. Кроме того, пациенты с мозжечковой симптоматикой и синдромом большого затылочного отверстия имеют больше шансов на выздоровление, чем пациенты с центральным синдромом спинного мозга.
При работе с пациентами детского возраста главной проблемой являются показания к операции. Фактически, во многих случаях диагноз аномалии Киари ставится случайно, после МРТ для диагностики причины неспецифических клинических проявлений, таких как головные боли, умственная отсталость, эпилепсия. Большинство авторов не согласно с превентивным хирургическим лечением, считая, что показания к нему должны основываться на наличии симптомов и клинических проявлений, однозначно относящихся к аномалии Киари, а не данными нейровизуализации.
Что касается хирургической техники, некоторые авторы используют те же оперативные приемы, что и для взрослых, т. е. субокципитальную декомпрессию, С1 ламинэктомию, пластику ТМО и резекцию миндалин мозжечка в 40-60% случаев. При послеоперационной МРТ отмечается 100% улучшение симптомов, а также более чем 90% улучшение признаков, связанных с сирингомиелией и уменьшение сирингомиелитических кист в 80% случаев. В последние годы некоторые авторы критикуют этот «классический» подход как слишком тяжелый (а именно интрадуральные манипуляции), особенно в случаях умеренного опущения миндалин. В действительности, по некоторым сообщениям существуют указания на возможность достижения сопоставимых результатов менее инвазивным методом, то есть выполнением субокципитальной декомпрессии (и С1 ламинэктомия) с или без расслаивания внешнего слоя твердой мозговой оболочки. Улучшение или разрешение клинических проявлений описывается у более чем 90% детей, а исчезновение сирингомиелической полости — в 80% случаев. Удаление миндалин мозжечка с вскрытием ТМО или дуропластикой должно использоваться в случаях неэффективности минимально инвазивного лечения.
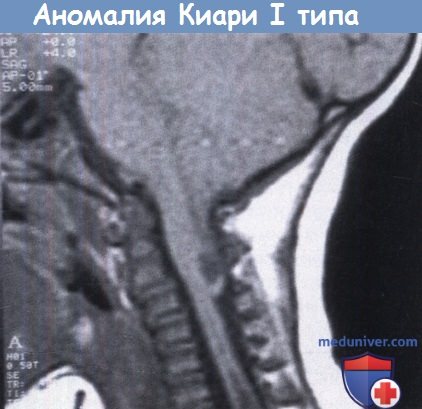
Сагиттальный срез в Т1-взвешенном режиме МРТ.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Аномалия Арнольда-Киари
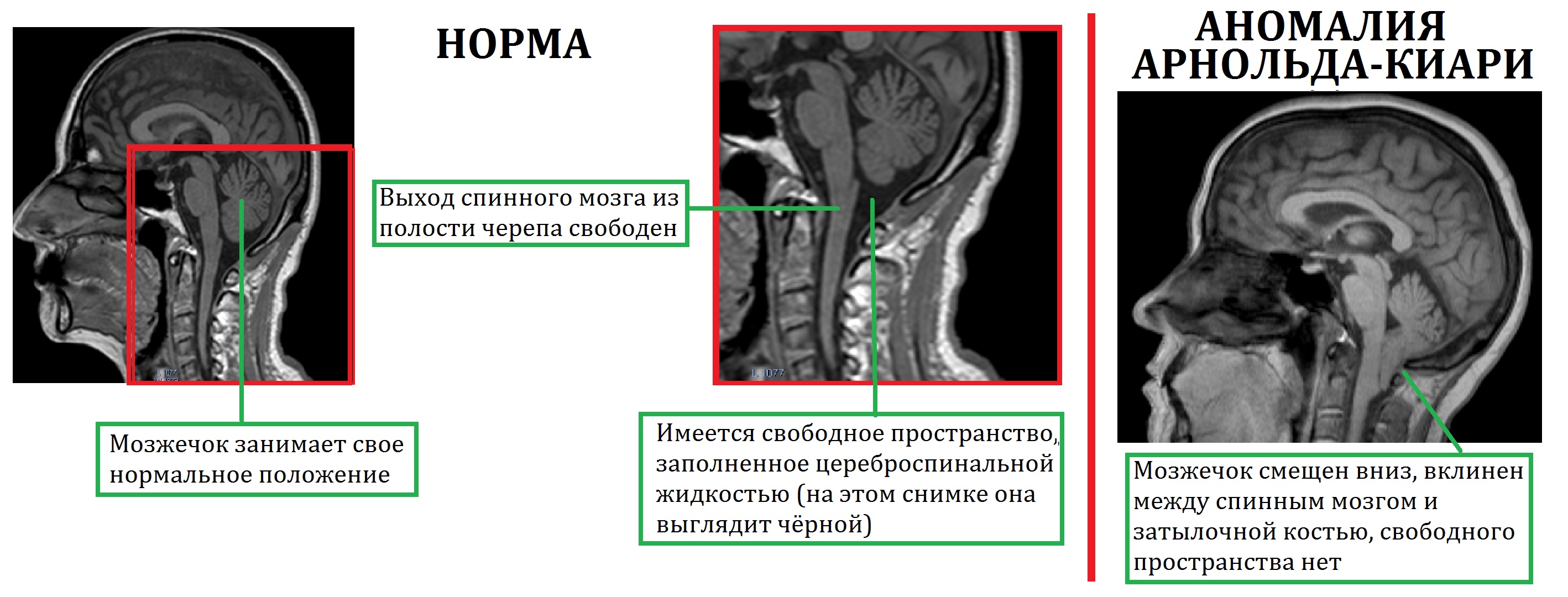
Аномалия Арнольда Киари – нарушение развития, которое заключается в виде несоразмерности размеров черепной ямки и структурных элементов мозга, располагающихся в ней. При этом мозжечковые миндалины спускаются ниже анатомического уровня и могут ущемляться.
Симптомы аномалии Арнольда Киари проявляются в виде частых головокружений, а иногда заканчиваются инсультом мозга. Признаки аномалии могут долго отсутствовать, а затем резко заявить о себе, например, после вирусной инфекции, удара головой или других провоцирующих факторов. Причем случиться это может на любом отрезке жизни.
Описание болезни
Сущность патологии сводится к неправильной локализации продолговатого мозга и мозжечка, в результате чего появляются краниоспинальные синдромы, которые врачи нередко расценивают как атипичный вариант сирингомиелии, рассеянного склероза, спинномозговой опухоли. У большинства больных аномалия развития ромбэнцефалона совмещается с другими нарушениями в спинном мозге – кистами, провоцирующими стремительную деструкцию спинномозговых структур.
Болезнь получила название в честь патологоанатома Арнольда Джулиуса (Германия), который описал аномальное отклонение в конце 18 века и врача из Австрии Ганса Киари, который изучал заболевание в тот же период времени. Распространенность нарушения варьируется в пределах 3–8 случаев на каждые 100000 человек. В основном встречается аномалия Арнольда Киари 1 и 2 степени, а взрослые с 3-м и 4-м типом аномалии живут совсем недолго.
Аномалия Арнольда Киари 1 типа заключается в опускании элементов задней черепной ямки в спинальный канал. Болезнь Киари 2 типа характеризуется изменением местоположения продолговатого мозга и четвертого желудочка, при этом зачастую бывает водянка. Гораздо реже встречается третья степень патологии, которой присущи выраженные смещения всех элементов черепной ямки. Четвертый тип представляет собой дисплазию мозжечка без его сдвига вниз.
Причины заболевания
По данным ряда авторов, болезнь Киари представляет собой недоразвитие мозжечка, сочетающееся с различными отклонениями в отделах мозга. Аномалия Арнольда Киари 1 степени – наиболее распространенная форма. Это нарушение представляет собой одностороннее или двухстороннее опускание миндалин мозжечка в спинальный канал. Это может произойти вследствие перемещения продолговатого мозга вниз, часто патология сопровождается различными нарушениями краниовертебральной границы.
Клинические проявления могут возникнуть только на 3–4 десятке жизни. При этом следует отметить, что бессимптомное течение эктопии миндалин мозжечка в лечении не нуждается и часто проявляется случайно на МРТ. На сегодняшний день этиология болезни, так же как и патогенез, изучены плохо. Определенная роль отводится генетическому фактору.
Выделяют три звена в механизме развития:
Проявления
По частоте возникновения выделяют следующие симптомы:
Болезнь Киари второй степени (диагностируется у детей) сочетает в себе дислокацию мозжечка, ствола и четвертого желудочка. Неотъемлемый признак – наличие менингомиелоцеле в области поясницы (грыжа спинального канала с выпячиванием вещества спинного мозга). Неврологическая симптоматика развивается на фоне аномального строения затылочной кости и шейного отдела позвоночного столба. Во всех случаях присутствует гидроцефалия, часто – сужение водопровода мозга. Неврологические признаки появляются с самого рождения.
Операция при менингомиелоцеле проводится в первые дни после рождения. Последующее хирургическое расширение задней черепной ямки позволяет добиться хороших результатов. Многие пациенты нуждаются в шунтировании, особенно при стенозе Сильвиевого водопровода. При аномалии третьей степени черепно-мозговая грыжа внизу затылка или в верхней шейной области сочетается с нарушениями развития мозгового ствола, краниального основания и верхних позвонков шеи. Образование захватывает мозжечок и в 50% случаев – затылочную долю.
Эта патология встречается очень редко, имеет неблагоприятный прогноз и резко сокращает продолжительность жизни даже после операции. Сколько именно человек будет жить после своевременного вмешательства, точно сказать нельзя, но, вероятнее всего, что недолго, так эта патология считается несовместимой с жизнью. Четвертая степень заболевания представляет собой обособленную гипоплазию мозжечка и на сегодняшний день не относится к симптомокомплексам Арнольда-Киари.
Клинические проявления при первом типе прогрессируют медленно, в течение нескольких лет и сопровождаются включением в процесс верхнего шейного спинномозгового отдела и дистального отдела продолговатого мозга с нарушением работы мозжечка и каудальной группы черепных нервов. Таким образом, у лиц с аномалией Арнольда-Киари выделяют три неврологических синдрома:
Боли в области затылка и шеи могут усиливаться при покашливании, чихании. В руках снижается температурная и болевая чувствительность, а также мышечная сила. Часто возникают обмороки, головокружения, у больных ухудшается зрение. При запущенной форме появляются апноэ (кратковременная остановка дыхания), быстрые неконтролируемые движения глаз, ухудшение глоточного рефлекса.
Интересный клинический признак у таких людей – провоцирование симптомов (синкопе, парестезии, боли и др.) натуживанием, смехом, кашлем, пробой Вальсальвы (усиленный выдох при закрытом носе и рте). При нарастании очаговых симптомов (стволовых, мозжечковых, спинномозговых) и гидроцефалии встает вопрос о хирургическом расширении задней черепной ямки (субокципитальной декомпрессии).
Диагностика
Диагноз аномалии первого типа не сопровождается повреждением спинного мозга и ставится в основном у взрослых посредством КТ и МРТ. По данным патологоанатомического вскрытия, у детей с грыжей спинномозгового канала болезнь Киари второго типа выявляют в большинстве случаев (96–100%). С помощью УЗИ можно определить нарушения циркуляции ликвора. В норме цереброспинальная жидкость легко циркулирует в подпаутинном пространстве.
Боковой рентген и МР картина черепа отображает расширение канала позвоночного столба на уровне С1 и С2. На ангиографии сонных артерий наблюдается огибание миндалины мозжечковой артерией. На рентгене отмечаются такие сопутствующие изменения краниовертебральной области, как недоразвитие атланта, зубовидного отростка эпистрофея, укорачивание атлантозатылочной дистанции.
При сирингомиелии на боковом снимке рентгена наблюдается недоразвитие задней дуги атланта, недоразвитие второго шейного позвонка, деформация большого затылочного отверстия, гипоплазия боковых частей атланта, расширение позвоночного канала на уровне С1-С2. Дополнительно следует провести МРТ и инвазивное рентгенологическое исследование.
Манифестация симптомов болезни у взрослых и лиц пожилого возраста часто становится поводом для выявления опухолей задней черепной ямки или краниоспинальной области. В некоторых случаях правильно поставить диагноз помогают имеющиеся у пациентов внешние проявления: низкая линия оволосения, укороченная шея и др., а также наличие на рентгене, КТ и МРТ краниоспинальных признаков костных изменений.
Сегодня «золотым стандартом» диагностики нарушения является МРТ мозга и шейно-грудного отдела. Возможно внутриутробное проведение УЗИ диагностики. К вероятным ЭХО-признакам нарушения относятся внутренняя водянка, лимоноподобная форма головы и мозжечок в виде банана. В то же время некоторые специалисты не считают такие проявления специфичными.
Для уточнения диагноза используют различные плоскости сканирования, благодаря чему можно обнаружить несколько информативных в отношении болезни симптомов у плода. Получить изображение во время беременности достаточно легко. Ввиду этого УЗИ остается одним из основных вариантов сканирования для исключения патологии у плода во втором и третьем триместрах.
Лечение
При бессимптомном течении показано постоянное наблюдение с регулярным ультразвуковым и рентгенографическим исследованием. Если единственный признак аномалии – незначительные боли, пациенту назначают консервативное лечение. Оно включает разнообразные варианты с использованием нестероидных противовоспалительных средств и миорелаксантов. К наиболее распространенным НПВС относятся Ибупрофен и Диклофенак.
Нельзя самостоятельно назначать себе обезболивающие препараты, так как они имеют ряд противопоказаний (например, язвенная болезнь). При наличии какого-либо противопоказания врач подберет альтернативный вариант лечения. Время от времени назначают дегидратационную терапию. Если в течение двух-трех месяцев эффекта от такого лечения нет, проводят операцию (расширение затылочного отверстия, удаление дужки позвонка и т. д.). В этом случае требуется строго индивидуальный подход, позволяющий избежать как ненужного вмешательства, так и проволочки с операцией.
У некоторых пациентов хирургическая ревизия является способом постановки конечного диагноза. Цель вмешательства – ликвидация сдавливания нервных структур и нормализация ликвородинамики. Такое лечение приводит к существенному улучшению у двух-трех пациентов. Расширение черепной ямки способствует исчезновению головных болей, восстановлению осязаемости и подвижности.
Благоприятный прогностический признак – расположение мозжечка выше С1 позвонка и наличие только мозжечковой симптоматики. В течение трех лет после вмешательства могут возникать рецидивы. Таким пациентам по решению медико-социальной комиссии присваивается инвалидность.
Мальформация Арнольда-Киари
Что такое Мальформация Арнольда-Киари?
Мальформация Арнольда-Киари – состояние, при котором часть мозга, находящаяся с задней стороны черепа и называемая мозжечком, выпячивается через большое затылочное отверстие в позвоночный канал (в норме через это отверстие из черепа выходит спинной мозг).
Такое выпячивание части мозжечка создает нарушение оттока спинномозговой жидкости (ликвора) из полости черепа, что может вызывать повышение внутричерепного давления с развитием гидроцефалии и симптомов различной тяжести. В большинстве случаев эта проблема является врожденной.
В редких случаях мальформация может развиться в более позднем возрасте и в этом случае говорят о приобретенной или вторичной мальформацией.
Существует несколько типов мальформации Арнольда-Киари, но наиболее распространенным является тип I, также называемый первичной мальформацией Арнольда-Киари первого типа. Насмотря на врожденность, первые симптомы заболевания могут проявиться во младенчестве или раннем детстве, но наиболее часто они обнаруживаются в подростковом или раннем взрослом возрасте.
Сделать МРТ головного мозга в Санкт-Петербурге
Причины мальформации Арнольда-Киари типа I
Точные причины возникновения мальформации Арнольда-Киари типа I не известны. Проблема может возникнуть в период внутриутробного развития из-за какого-то дефекта, предположительно связанного с воздействием на плод вредных веществ. Но не исключено, что появление заболевания вызвано наследственностью и генетическими мутациями.
Мальформация Арнольда-Киари типа I, возникает после рождения. Ее причинами является перетекание спинномозговой жидкости в поясничный или грудной отделы позвоночника. Как правило это происходит из-за травмы, инфекции или воздействия вредных веществ
Симптомы и проявления мальформации Арнольда-Киари типа
Основными проявлениями мальформации являются:
К другим симптомам заболевания относятся: хрипота, трудности с дыханием, быстрые движения глазами из стороны в сторону, мышечная слабость, трудности с сохранением равновесия, патологии рефлексов, а также неврологические проблемы, включая паралич.
Диагностика мальформации Арнольда-Киари типа I
В случае, если болезнь протекает бессимптомно она может быть выявлена при прохождении обследований (компьютерной или магнитно-резонансной томографий) назначенной врачом по поводу других заболеваний. При наличии симптомов и подозрения на мальформацию Арнольда-Киари первого типа врач направляет пациента на КТ или МРТ. КТ создает объемное изображение области тела при помощи рентгеновского излучения, а в МРТ для этой цели используется мощное магнитное поле. Полученные снимки обрабатываются при помощи компьютера, создавая объемную визуализацию.
Сделать МРТ головного мозга в Санкт-Петербурге
Лечение мальформации Арнольда-Киари типа I
Обычно методика лечения заболевания зависит от симптомов и их тяжести, общего состояния здоровья пациента и его возраста:
Второе мнение при мальформации Арнольда-Киари типа I
Несмотря на то, что мальформция неплохо видна на МРТ и КТ при проведении этих обследований нередко возникают ошибки. Одни из них связаны с использованием устаревшего оборудования или его плохой работы. Это объективные причины. К субъективным причинам относится то, что врачи нередко не могут поставить правильных диагноз на основе МРТ и КТ. Например, диагноз мальформации Арнольда-Киари нередко ставится детям с простым низким расположением миндалин мозжечка (вариант нормы), либо может быть перепутан с другими аномалиями развития краниоспинального перехода. Кроме того, описание снимков МРТ может быть выполнено рентгенологом неточно, некорректно.
Если говорить об опыте, то на полумиллионный город больных с мальформацией Арнольда-Киари может быть в среднем 25 человек и врачи наблюдают такое состояние нечасто. Поэтому при рассматривании результатов КТ и МРТ они могут предположить более знакомые им заболевания, что приведет к неправильному лечению, зря потраченным средствам, потерянному времени и здоровью.
Для того, чтобы избежать ошибочного диагноза пациенту жизненно необходимо получить второе мнение о результатах сканирования и желательно, чтобы это мнение было от врача более высокой квалификации, чем врач, дававший первое заключение.
Национальная телерадиологическая сеть (НТРС) обеспечивает каждому больному свободный доступ к получения альтернативного заключения ведущих специалистов в сфере радиологии (радиодиагностики) и магнитно-резонансной томографии. Не важно где вы находитесь, вам достаточно иметь доступ к интернету и результаты сканирования в электронной форме. Загрузите их на наш сервер и через сутки вы получите самое квалифицированное заключение, которое можно получить в нашей стране.