Мальформация денди уокера что это
Классическая мальформация Денди-Уокера
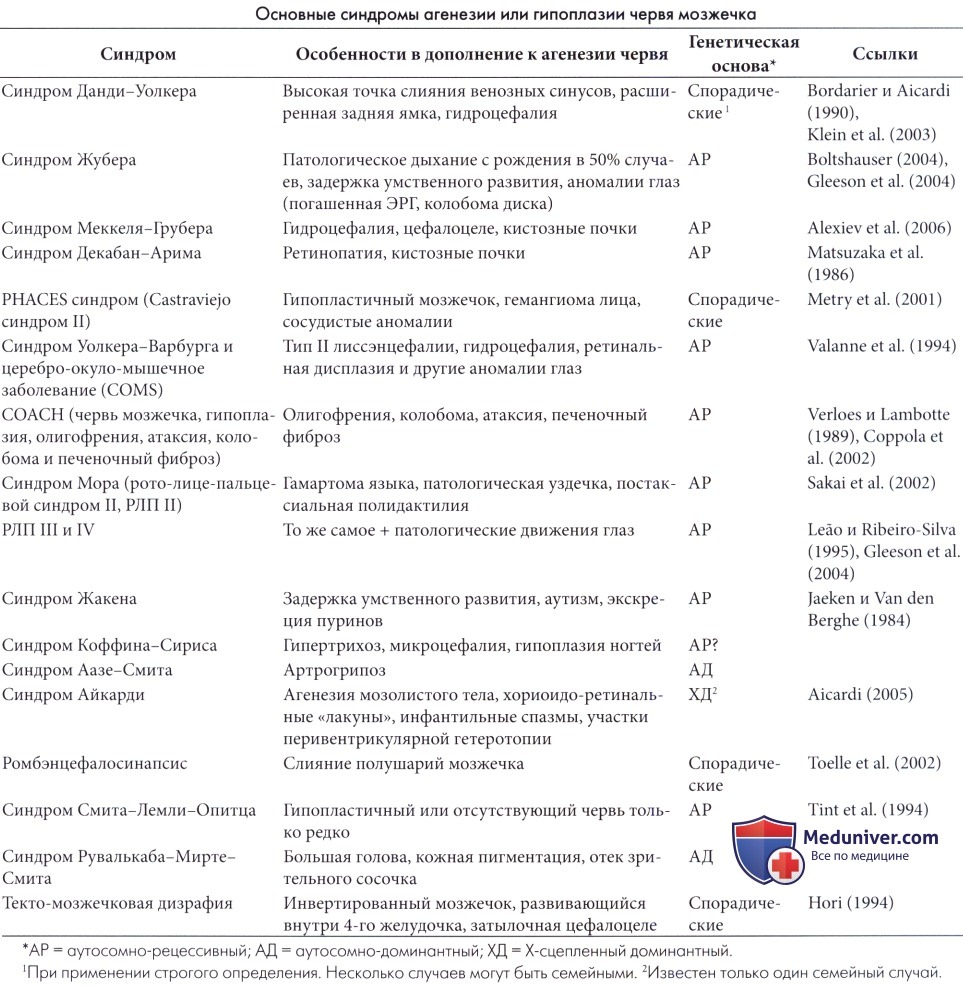
Мальформация Денди-Уокера — наиболее частая мальформация задней черепной ямки, характеризующаяся следующей патологической триадой:
1) Гипоплазия червя с его низким расположением.
2) Кистозное расширение четвёртого желудочка, выдающаяся в заднюю черепную ямку.
3) Увеличенная в размерах задняя черепная ямка
Эпидемиология
Генетически обусловленное заболевание встречаемое с частотой 1:30000 и определяется преимущественно у женщин.
Клинические проявления
Постнатальный период:
Медленное моторное развитие, краниомегалия.
В более старшем возрасте:
Гидроцефалия, мозжечковая симптоматика, реже поражение черепных нервов.
Патология
Генетически обусловленное заболевание.
Ассоциация
Не входящие в комплекс мальформации патологические изменения ЦНС встречаются в 70% случаев.
Кортикальная дисплазия
Полимикрогирия
Дисгенезия мозолистого тела
Липома мозолистого тела
Шизэнцефалия
Затылочное энцефалоцеле
Пояснично-крестцовое менингоцеле
Сирингомиелия
Не входящие в комплекс мальформации патологические изменения не-ЦНС встречаются в
25% случаев.
Волчья пасть
Ангиомы лица
Низко посаженные уши
Полидактилия или синдактилия
Аномалия развития сердца
Радиологические находки
УЗИ
При антенатальном УЗИ типичны следующие находки:
Увеличение цистерны магна (>10 мм).
Полная аплазия червя.
Пространства между полушариями мозжечка выглядит треугольной формы.
МРТ
МРТ является методом выбора при диагностике мальформации Денди-Уокера.
Гипоплазия червя с его низким расположением.
Кистозное расширение четвёртого желудочка, выдающаяся в заднюю черепную ямку. При данном состоянии доли мозжечка подвержены антеро-латеральному смещению.
Увеличенная в размерах задняя черепная ямка
У 75-90% пациентов выявляется обструктивная гидроцефалия с наиболее частой причиной — стеноз на уровне водопровода.
Дифференциальный диагноз
Мега цистерна магна
Эпидермоидная киста
Арахноидальная киста
Гипоплазия червя при аномалии Джуберта
Изолированный четвёртый желудочек
Киста Блейка
Лечение
Хирургическое вмешательство и дренирование избытка ЦСЖ в брюшную полость.
Мальформация денди уокера что это
Главным признаком классической мальформации Денди-Уокера является полная или частичная агенезия червя и крупная кистозная мальформация в задней ямке, соответствующая дивертикулярному расширению крайне увеличенного четвертого желудочка. Гидроцефалия часто отсутствует у новорожденных и детей раннего возраста и иногда до позднего периода полового созревания. Обычно имеется заметное расширение задней ямки и возвышение места слияния синусов и боковых синусов, проходящих по теменным костям вместо чешуи затылочной кости.
В соотвествии с недавним определением, используемым и в статьях на сайте, сочетанные соматические мальформации не характерны. Сопутствующие пороки развития ЦНС включают патологическую миграцию в нижней оливе, агенезию мозолистого тела у 7-15% пациентов (Hirschetal, 1984, Murray et al., 1985) и затылочные цефалоцелеу 17% (Hirsch et al., 1984). Периферические мальформации присутствуют в широко изменяющейся доле случаев, в зависимости от используемых диагностических критериев и от происхождения случаев. В ряде диагностированных пренатально случаев, частота сопровождающих мальформаций может быть высокой. Сюда входят периферические мальформации, такие как расщелина губы и неба, пороки развития сердца, аномалии мочевыделительного тракта и малый лицевой дисморфизм (Has et al., 2004).
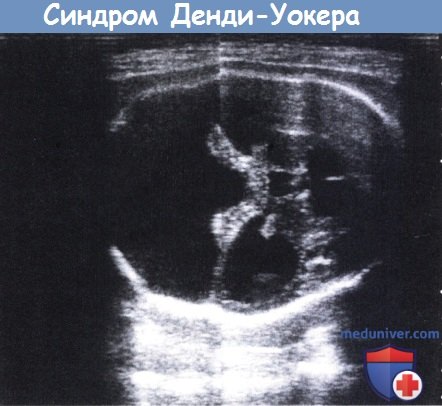
Пренатальная диагностика методом ультразвукового сканирования на 33 неделе беременности.
Хорошо видно отсутствие червя мозжечка и выраженное расширение задней черепной ямки (левая часть рисунка).
Синдром Денди-Уокера, в строгом понимании, является только редким семейным состоянием, хотя имеются редкие сообщения о развитии этого состояния у сиблингов. В подавляющем большинстве случаи спорадические. Хромосомные аномалии, включая частичную делецию хромосомы 13q, встречались в нескольких случаях (Murray et al., 1985, Bordarier и Aicardi, 1990, Ballarati et al., 2007). Недавно в нескольких случаях синдрома Денди-Уокера обнаружили промежуточную делецию в хромосоме 3q2, охватывающую гены ZIC2 и ZIC4, как считают, отвечающую за мальформацию (Grinberg et al, 2004).
Основным клиническим проявлением синдрома Денди-Уокера является гидроцефалия. Поскольку гидроцефалия обычно становится заметной к концу первого года жизни, в 75% случаев диагноз ставится в возрасте после трех месяцев и редко в первый день рождения. Голова может быть вытянутой в переднезаднем направлении с выступающим затылком, что может натолкнуть на мысль о возможном наличии аномалии. Примечательно, что отсутствуют мозжечковые симптомы или нарушения позы. Некоторая степень задержки умственного развития отмечается в 30-50% случаев, что является показанием для проведения нейровизуализации.
Визуализация имеет характерную картину. Во всех случаях присутствуют огромные скопления, которые в половине случаев распространяются через тенториальное отверстие в тригеминальную цистерну и/или вниз через большое затылочное отверстие. Это проявляется значительным расширением четвертого желудочка. Полушария маленькие, но нормальные. Червь мозжечка часто уменьшен и смещен, прижат к намету. Сагиттальные срезы позволяют лучше увидеть остатки червя, которые смещены вверх к намету мозжечка и повернуты кпереди. По мнению Klein et al. (2003), у большинства пациентов имеется только две щели червя и три доли; такие пациенты не имеют сочетающихся мальформаций и их уровень развития почти всегда остается в пределах нормы. В наименьшей группе червь развит неправильно и имеет только одну щель или ни одной. В этих случаях всегда присутствуют сопутствующие аномалии и большая или меньшая задержка умственного развития.
Дифференциальная диагностика мальформации проста в типичных случаях. В мегацистерне большой ретроцеребеллярный карман (соответствующий карману Блейка) сообщается с четвертым желудочком, но червь мозжечка полный. Дифференцировка варианта синдрома Денди-Уокера от увеличенной цистерны магна или ретроцеребеллярной арахноидальной кисты представляет некоторые трудности (Tortori-Donati et al., 1996, Boltshauser et al, 2002). В вариантных формах червь может быть атрофичным, но содержит все дольки и сдавлен стволом. В случаях с мегацистерной червь по сути нормальный, и четвертый желудочек отличается от кисты. В случаях Денди-Уокера червь может быть аномальным, атрофированным, неполным или вообще отсутствовать, четвертый желудочек трудно отличить от кисты и переднее положение сосудистого сплетения смещено к верхней стенке кисты, что является значимым диагностическим признаком (Nelson et al., 2004). Намет мозжечка смещен вверх, его вырезка видна на теменной, а не на затылочной кости, приводя к значительному расширению задней ямки.
Пренатальная диагностика относительно проста с 18-й по 20-ю неделю.
Исход для пациентов, страдающих синдромом Денди-Уокера, относительно неблагоприятный при использовании обычных критериев. Уровень смертности в 144 случаях, рассмотренных Hirsch et al. (1984), составил 27% и только около половины выживших имели нормальный IQ. Напротив, исход благоприятный при применении строгих параметров Klein et al. (2003), если оперативное вмешательство по поводу гидроцефалии выполнено рано (Parisi и Dobyns, 2003). Генетический прогноз хороший, с рецидивами в 1-5% случаев. Это контрастирует с более тяжелым прогнозом атипичных и/или ассоциированных форм. Хотя увеличенная цистерна магна обычно рассматривается как доброкачественное изменение, Bodensteiner et al. (1988) обнаружили, что у 62% пациентов с мегацистерной магна была неврологическая патология, полагая, что это может быть частью комплексной мальформации. Случаи Денди-Уокера-подобного синдрома задней ямки, связанные с лицевыми или другими гемангиомами и сердечными и сосудистыми аномалиями, представляют различные формы (PHACE/PHACES синдромы или синдром Паскаля-Кастровьеджо II) (Metry et al., 2001).
Лечение заключается в шунтировании гидроцефалии, а не в открытии кистозного четвертого желудочка. Некоторые хирурги советуют устанавливать шунт в четвертый желудочек, но это мнение не единодушное. После шунтирования боковых желудочков может потребоваться дополнительное шунтирование четвертого желудочка. Хорошие результаты может дать эндоскопическая хирургия (Mohanty et al., 2006).
Механизмом синдрома Денди-Уокера ранее предполагалась атрезия отверстий Мажанди и Люшки. Тем не менее, эта атрезия не является ни постоянным, ни характерным признаком. В настоящее время этот синдром связывают с остановкой развития среднего мозга с сохранением переднего мембранозного участка четвертого желудочка плода. Эта структура в норме исчезает до момента открытия отверстия. Аномалия, по всей видимости, появляется до третьего месяца беременности (Friede, 1989). Полная атрезия отверстия четвертого желудочка редко наблюдается вне комплекса Денди-Уокера (Amacher и Page, 1971). Это вызывает формирование гидроцефалии, которая у одного из моих пациентов началась и была более заметна в четвертом желудочке, чем в остальных частях желудочковой системы. Микроскопическое исследование оболочки, покрывающей четвертый желудочек, выявило глиальную ткань, выстланную по внутренней стороне эпендимой (Friede, 1989). Эта глиальная оболочка позволяет отличить атрезию отверстия от фиброза базальной цистерны с последующей гидроцефалией. Происхождение мембраны неизвестно.
Редактор: Искандер Милевски. Дата публикации: 30.11.2018
Мальформация денди уокера что это
Введение. Пороки развития нервной системы суммарно занимают второе место в структуре аномалий развития после врожденной патологии сердечно-сосудистой системы, причем около 80 % этих заболеваний представлены гидроцефалией различного генеза.
Аномалия Денди-Уокера (АДУ) объединяет собой триаду симптомов: гипоплазия червя мозга, расширение III желудочка с формированием кисты задней черепной ямки и внутренняя гидроцефалия.[1].
АДУ – врожденная патология с частотой встречаемости 1 случая на 10000-30000 новорожденных. К причинам приводящим к развитию АДУ относятся:внутриутробное инфицирование вирусами герпеса, краснухи, кори, цитомегаловируса, а также сахарный диабет, метаболические расстройства, ионизирующее излучение, прием беременной антибиотиков, внутриутробные травмы. Нельзя исключить и наследственную предрасположенность, из-за дефекта генов может передаваться по наследству как рецессивный признак. Если первая беременность протекала с формированием этой патологии, то риск повторного порока в последующем возрастает до 25%.[2].
Патогенез АДУ до конца не изучен. Существует две версии патогенеза. Первая предложена У. Денди и К. Блекфаном, о частичной или полной окклюзии отверстий Люшки и Мажанди. Отверстия Мажанди, соединяет III и IVжелудочки с большой цистерной головного мозга, в то время как отверстия Люшка, являются сообщением между желудочками и подпаутинным пространством оболочек мозга. Как следствие атрезии данных отверстий происходит патологическое накопление ликвора в желудочках мозга, увеличивается задняя черепная ямка, растет внутричерепное давление, образуется ликворная киста в задней ямке черепа, а так же обструктивная гидроцефалия. Которая является осложнением АДУ, а не проявлением синдрома. Другая версия предложена Е. Гарднером, о нарушении баланса в продукции спинномозговой жидкости в желудочках мозга, приводящем к сдавлению червя мозжечка, его вторичной гипоплазии. Возможна и первичная агенезия червя мозжечка как результат нарушения слияния ромбических губ на ранних стадиях органогенеза.Наличие дефекта червя мозжечка, приводит к увеличению размеров IV желудочка, создаются условия для его пролабирования в подпаутинное пространство и формирования кисты в области большой цистерны.[3].
Выделяют две формы аномалии Денди-Уокера: полную и неполную. Полная характеризуется полной агенезией червя мозжечка и наличием сообщения между IV желудочком и кистой в области большой цистерны. При неполной форме выявляется частичная агенезия червя мозжечка, в связи с чем коммуникация IV желудочка с кистой большой цистерны прослеживается не на всем протяжении червя.
Вариантами АДУ является открытый и закрытый тип. Отличие в наличии или отсутствии окклюзии отверстий Люшке и Мажанди и сообщением желудочка с подпаутинным пространством. Таким образом, две теории патогенеза имеют место быть. Так как в настоящее время, отсутствуют методы дородовой оценки проходимости этих структур головного мозга эти варианты не имеют клинического значения.
Развитие АДУ может быть, как постепенным, так и быстрым. В постнатальном периоде обращение на себя внимание медленное моторное развитие ребенка и прогрессирующее расширение черепа, истончение и выпячивание кости в затылочной части черепа. В раннем детском возрасте проявляется симптомами внутричерепной гипертензии, то есть раздражительность, тошнота, судорожный синдром, нарушение зрения будут характеризовать данное состояние, а также наличием мозжечковой симптоматики (статическая атаксия, нарушение координации движений, нистагм). В 60-75% АДУсочетается с другими аномалиями головного мозга, а также с пороками развития органов и систем плода аномалиями развития сердца, палатосхизом, полидактилией. Развитие умственной отсталости развивается в следствие агенезией мозолистого тела и нарушением миграции нейронов в процессе созревания больших полушарий. Неврологическая симптоматика обуславливает тяжесть состояния. Положение больного с АДУ в постели становится вынужденным, на боку с запрокинутой головой, возможен, крик «мозговой», монотонный, плавающие движения глазных яблок, симптом «заходящего солнца», горизонтальный нистагм. Реакция на звук и свет может отсутствовать. Рефлексы периода новорожденности угнетены.Гиподинамия, спонтанная двигательная активность снижена. Мышечный тонус в конечностях дистоничный, тетрапарез. Физическое развитие негармоничное, часто ребенок пониженного питания, тургор тканей снижен.
Постнатальная диагностики, у детей до 1 года основана на нейросонографии, которая позволяет визуализировать кисту задней черепной ямки. Специфичным методом при АДУ является МРТ и КТ исследования головного мозга пациента.[3,4]
При диагностики повышенного внутричерепного давления(ВЧД) информативна рентгенография черепа. У детей признаки повышения ВЧД проявляются расширением черепных швов зубцы швов удлиняются, расширяются венечный, стреловидный и иногда ламбдовидный швы. У маленьких детей резко задерживается закрытие родничков. При выраженной гипертензии у детей изменяется конфигурация черепа, основание продавливается вниз (особенно средняя черепная яма), расширяются черепные отверстия, истончаются кости свода, изменяется рельеф их внутренней поверхности. Резко изменяется конфигурация турецкого седла. Череп приобретает форму шара, объем его увеличивается, что несколько компенсирует гипертензию.
Лечение: проводится оперативное шунтирование четвертого мозгового желудочка для снижения внутричерепного давления, за счет оттока ликвора. Для коррекции гипертонуса мышц и двигательных нарушений используются препараты и физиотерапевтические методы (гимнастика, массаж). Умственная отсталость практически не поддается терапии.
Целью нашего исследования является изучение клинико-лабораторных особенностей Аномалии Денди-Уокера.
Материалы и методы: Нами описан клинический случай пациента С., в возрасте 5 лет, с аномалией Денди-Уокера, находившегося на лечении в отделении КГП «ОДКБ». Данному ребенку были проведены комплексное обследование, консультация узких специалистов, оперативное лечение.
Приводим клинический случай
Пациент С. 5 лет. Рост 117 см, вес 18,5 кг. С диагнозом: Врожденный порок развития (ВПР) центральной нервной системы (ЦНС). Аномалия Денди Уокера. Внутренняя прогрессирующая окклюзионная гидроцефалия в стадии декомпенсации. Мозжечковая атаксия. Хронический гастродуоденит в стадии ремиссии. ДЖВП по смешанному типу. Гиперметропический астигматизм прямого типа. Остаточное сходящее косоглазие
Anamnesis morbi: Динамику окружности головы (ОГ) не проводили. В возрасте 4 лет, впервые было сделано МРТ головного мозга, в связи с жалобами на частые головные боли, а также жалоб на увеличение окружности головы.
На рентгенографии черепа (2 проекции) от 16.11.2018г. выраженная черепно-мозговая гипертензия.
В ноябре 2018 года консультирован нейрохирургом, на момент осмотра, оперативное лечение не было показано.
04.01.2019г. повторно консультирован нейрохирургом. Заключение: ВПР. ЦНС. Внутренняя гидроцефалия в стадии компенсации; на момент осмотра оперативное лечение не показано. Консультирован невропатологом, диагноз: Резидуальная энцефалопатия. Гипертензионный синдром. Аномалия Денди-Уокера. Назначено лечение: Пантокальцин в дозировке 250 мг., Магний В6, Ноофен. В динамике без улучшения.
Дано направление на оперативное лечение в ОДКБ.
Status praesens: Состояние при поступлении в стационар: Средней степени тяжести, тяжесть обусловлена поражением ЦНС. На осмотр реагирует беспокойством. Кожные покровы бледноватые, чистые от сыпи. Слизистые розовые, влажные. Подкожно-жировой слой удовлетворительный. Периферические лимфоузлы не увеличены. Костно-суставная система без деформации. Носовое дыхание свободное. В легких дыхание проводится по всем полям, пуэрильное, хрипов нет. Область сердца визуально не изменена, сердечные тоны ясные, ритмичные. Живот правильной формы, симметричен, не вздут, при пальпации мягкий, безболезненный. Печень и селезенка не увеличена. Мочеиспускание свободное, безболезненное. Стул был 1 раз, оформленный.
Неврологический статус: сознание ясное, ОГ=54.5 см. ЧМН: Зрачки ОS=OD, фотореакция сохранена. Взгляд не фиксирует. Сухожильные рефлексы вызываются слабо, нижних конечностях. Д=С. мышечный тонус в нижних конечностях снижен, кисти паретичны. Повороты головы в обе стороны. Менингеальные симптомы отрицательные.
30.03.2019 проведена вентрикулостомия. Операцию перенес успешно. Выписан на 10 день.
Неврологический статус при выписке: сознание ясное, ОГ=54.0см. Черепно-мозговые нервы: Зрачки ОS=OD, фотореакция сохранена. Взгляд фиксирует. Сухожильные рефлексы вызываютсяD=S. Мышечный тонус в нижних конечностях с положительной динамикой. Самостоятельно ходит. Выполняет пальценосовую пробу. Повороты головы в обе стороны. Менингеальные симптомы отрицательные.
Результаты и обсуждения: По мнению большинства авторов, гидроцефалия у большинства детей с пороком Денди — Уокера в момент рождения отсутствует и развивается на протяжении первых месяцев жизни [2], что совпадает с данными нашего пациента. В 1 год пациент снят с диспансерного учета невропатологом, следовательно, симптоматика была компенсирована. В раннем детском возрасте до 3 лет клиника гидроцефалии стала прогрессировать, что привело к соответствующим жалобам, запоздалому обращению за медицинской помощью и отсутствие динамического врачебного наблюдения за ребенком на уровне ПМСП.
В 65 % случаев, по данным R. McLaurin (1985), порок сочетается с другими аномалиями головного мозга — агенезией мозолистого тела, энцефалоцеле, полимикрогирией, агирией, гетеротопией серого вещества, а также с поражениями других органов и систем (полидактилией, синдактилией, врожденными пороками сердца, поликистозом почек, расщелинами неба и др.). У нашего пациента видимых пороков развития и стигм дизэмбриогенеза не обнаружено, что свидетельствует о более благоприятном прогнозе для жизни. С целью выявления наследственной отягощенности рекомендуется выполнить кариотипирование данному ребенку.
Прогноз для жизни и здоровья при синдроме Денди — Уокера зависит от наличия сочетанных аномалий развития, хромосомных аномалий и срока диагностики варьирует от практически нормального постнатального развития до тяжелой инвалидности и даже гибели ребенка [4,5]. У нашего пациента необходимо отметить тяжелое поражение мозга и исходом в инвалидность, грубую задержку темпов психомоторного и физического развития.
По данным литературы, показатели постнатальной заболеваемости и смертности выше в тех случаях, когда синдром диагностирован в пренатальном периоде, а не у новорожденного.
Выводы: Пренатальная диагностика гидроцефалии и детальное клинико-лабораторное обследование новорожденных с признаками начинающейся гидроцефалии — залог ранней диагностики синдрома Денди—Уокера, оказания ребенку своевременной медикаментозной помощи, а в дальнейшем – возможной нейрохирургической коррекции врожденного дефекта.
Лечение синдрома Денди-Уокера в Израиле с применением прогрессивных хирургических методик
В Израиле, уже не первый год входящем в тройку стран, лидирующих по качеству медицинской помощи, и занимающим первое место в мире по оснащенности лечебно-диагностическим оборудованием, с успехом проводится терапия редких врожденных патологий, к числу которых относится синдром Денди-Уокера. Лечение синдрома Денди-Уокера в Израиле осуществляется высококлассными специалистами, пользующимися авторитетом в зарубежных странах, применяющими в клинической практике современные методы нейрохирургических операций, эффективные физиотерапевтические методики и новейшие лекарственные препараты. В результате проведенной терапии у 85-90% пациентов купируются болезненные симптомы и стабилизируется состояние.
Методы лечения заболевания
Синдром, или мальформация, Денди-Уокера является врожденным пороком развития головного мозга, проявляющимся в нарушении строения и функций мозжечка, блокировке путей оттока спинномозговой жидкости (ликвора) из мозговых желудочков и развивающейся в результате этого гидроцефалией.
Точные причины возникновения патологии неизвестны. На протяжении многих лет считалось, что единственным фактором, вызывающим развитие синдрома, является наследственная предрасположенность. Однако позднее выяснилось, что у детей женщин, не страдающих генетическими расстройствами, но во время беременности постоянно употреблявших спиртные напитки, данная патология диагностируется с повышенной частотой. Также отмечается возрастание частоты встречаемости синдрома Денди-Уокера у малышей, чьи матери переносили в период беременности краснуху или цитомегаловирусную инфекцию.
Клинические симптомы патологии заключаются в увеличении размеров головы ребенка, выпячивании затылочных костей, гидроцефалии, повышении внутричерепного давления, судорогах, гиперкинезах. У детей старшего возраста отмечаются координаторные нарушения, эпилептиформные припадки, нистагм, задержки умственного и физического развития. У большей части больных наблюдается умственная отсталость, психоэмоциональные расстройства, невозможность социализации. Наиболее распространенными осложнениями выступают сердечно-сосудистые патологии, нарушение функции почек, офтальмологические заболевания.
В программу терапии входят курсы лекарственных препаратов, хирургическое лечение, физиотерапевтические процедуры.
Медикаментозное лечение
В случае легкой, протекающей со слабо выраженной симптоматикой, формы заболевания и отсутствии серьезных осложнений пациенту не назначается немедленное проведение специфической терапии. Израильские врачи придерживаются мнения, что в таких ситуациях предпочтительно заменить большинство распространенных способов лечения курсом симптоматических лекарственных препаратов. Для уменьшения выработки и накопления ликвора пациенту назначаются мочегонные средства (диуретики). Параллельно с предупреждением развития и прогрессирования гидроцефалии, диуретические средства применяются с целью профилактики нарушений функционирования почек и возникновения кардиопатологий. Кроме того, малышу показаны миорелаксанты, направленные на снятие повышенного тонуса мышц и нормализацию координации. Также пациенту назначаются обезболивающие и седативные лекарственные препараты.
Хирургическое лечение
Единственным эффективным методом, обязательным при прогрессировании патологии, а также в тяжелых случаях, является выполнение нейрохирургических операций.
Физиотерапевтические процедуры
В курсе лечения, а также на протяжении жизни, для поддержания нормального самочувствия, пациенту необходимо регулярно проходить различные физиопроцедуры. Снятие головной боли и седативный эффект часто обеспечиваются приемом отваров лекарственных трав. Устранение избыточного мышечного напряжения и улучшение двигательных функций достигаются при принятии пациентом ванн с настойками валерианы, мяты, мелиссы, добавками хвойного масла. Положительное действие также оказывает электрофорез с рядом лекарственных препаратов. Кроме того, малышу назначается лечебная гимнастика и сеансы массажа.
Современные способы диагностики заболевания
В израильских медицинских центрах необходимое для постановки окончательного диагноза, принятия решения о необходимости немедленного проведения специфического лечения и разработки терапевтической программы комплексное обследование пациента занимает около трех дней.
В первый день пребывания в клинике пациента консультирует ведущий детский невролог. На приеме врач знакомится с историей болезни и результатами предыдущих исследований, беседует с матерью ребенка, уточняя характер протекания беременности и родов, собирает подробный семейный анамнез. После неврологический осмотра пациенту назначаются необходимые обследования.
Прохождение назначенных видов диагностических процедур:
— УЗИ беременной — основной способ пренатальной диагностики, при обнаружении у эмбриона в ходе исследования признаков синдрома Денди-Уокера специалисты настаивают на прерывании беременности;
— магнитно-резонансная томография (МРТ) — выступает методом как пре-, так и постнатального диагностирования патологии;
— эхоэнцефалография (ЭхоЭГ) — скриниговый метод обследования пациентов;
— эхокардиография (ультразвуковое исследование сердца);
— ультразвуковое исследование (УЗИ) и компьютерная томография (КТ) почек;
— ангиография церебральных сосудов.
Результаты рассматриваются консилиумом, в состав которого входят детский невролог и узкопрофильные специалисты. Проанализировав показатели, врачи коллегиально устанавливают диагноз и выстраивают схему терапии.
Сколько стоит лечение заболевания
Цена терапевтического курса является вопросом, актуальным для большинства зарубежных пациентов. Прохождение лечения в израильских клиниках обеспечивает экономию примерно 30% по сравнению с западноевропейскими медицинскими центрами, и обходится приблизительно на 50% дешевле, чем в США.
Преимущества лечения в Израиле
Своевременное проведение точной диагностики и адекватного терапевтического курса улучшит самочувствие и обеспечит возможность нормального дальнейшего развития ребенка. Не теряйте времени, связывайтесь с израильской клиникой и доверяйте здоровье своего малыша признанным во всем мире врачам.