Малигнизация что это такое в желудке
Лечение рака желудка
О заболевании
Рак желудка – это новообразование в слизистой желудка. По мере разрастания опухоли она прорастает глубже в слои желудка, а также в ближайшие органы и лимфатические узлы.
Симптомы отличаются в зависимости от стадии онкологии. Чтобы подтвердить наличие опухоли, ее вид и ее стадию, пациент направляется на дополнительные исследования терапевтом или гастроэнтерологом.
При лечении проводится операция с последующей химиотерапией. Прогноз на выздоровление зависит от стадии рака, его вида и тактики проводимого лечения.
Виды рака желудка
В зависимости от гистологического строения, рак желудка делится на:
При раке желудка проводится иммуногистохимия для выявления HER/2 нео рецепторов. Эта опухоль отличается более агрессивным течением, но, вместе с тем, наличие данных рецепторов позволяет использовать в лечении высокоэффективный таргетный препарат (например, герцептин).
Симптомы рака желудка и первые признаки
Диагностика рака желудка на ранних стадиях происходит очень редко. Если вы следите за своим самочувствием и не пренебрегаете появившимися «малыми признаками», то лучше обратиться к врачу. В нашей клинике принимают онконастороженные терапевты и гастроэнтерологи, то есть они учитывают возможность наличия онкологии и, при малейшем подозрении, направляют таких пациентов на диагностику, которая позволяет исключить или выявить ранний рак.
Клиническое проявление онкологии напрямую зависит от стадии. Для начальных стадий характерно полное отсутствие симптомов или незначительное проявление:
К симптомам второй стадии относятся:
К симптомам третьей стадии относятся:
К симптомам четвертой стадии относятся:
Диагностика рака желудка
Установить верный диагноз можно только с помощью инструментальной диагностики. Но перед ее назначением предположительный диагноз должен подтвердиться другими диагностическими методами.
Для этого терапевтом или гастроэнтерологом проводится тщательный сбор и анализ жалоб пациента при подозрении на наличие онкологии. В зависимости от полученных данных назначается подходящая диагностика.
После всего этого проводятся лабораторные исследования:
Инструментальная диагностика рака предусматривает:
Стадии рака желудка и прогноз
1 стадия
Опухоль небольшого размера (до 2 см), занимает слизистый и подслизистый слой стенки желудка. Ближайшие лимфоузлы не поражены или поражены точечно, метастазов нет. Прогноз при данной стадии благоприятный и составляет 60-80% выживаемости.
2 стадия
Опухоль уже прорастает глубже в стенку желудка и поражает больше регионарных узлов (до 15), при этом метастазов нет. Прогноз при данной стадии составляет 50% выживаемости.
3 стадия
Происходит полное поражение всей стенки желудка и более отдаленных лимфоузлов, но нет метастазов в отдаленных органах. Возможно поражение опухолью соседних органов, но без поражения лимфоузлов. Прогноз при данной стадии составляет 20% выживаемости.
4 стадия
Характеризуется распространением рака на соседние органы или наличием хотя бы одного метастаза в отдаленные органы. Прогноз при данной стадии составляет 10% выживаемости.
Очень важно отметить, что при 4 стадии наша задача состоит в том, чтобы перевести заболевание в хроническую форму, что позволяет продлить жизнь пациента в 3 и более раз.
Не зависимо от стадии вы получите лечение европейского уровня, которое намного эффективнее, чем протоколы Минздрава, принятые в России и странах СНГ.
Метастазы при раке желудка
При раке желудка метастазы распространяются либо по лимфатическим путям, либо по системе кровоснабжения. Наиболее часто происходит метастазирование печени, поджелудочной, кишечника и брюшной стенки.
Лечение рака желудка
Рак желудка почти всегда лечится хирургически. Объем операции напрямую зависит от стадии заболевания. Если опухоль не успела прорасти вглубь стенки желудка, то проводят эндоскопическую резекцию при помощи гастроскопа.
При субтотальной гастрэктомии удаляется часть желудка, пораженную онкологией.
На более поздних стадиях желудок удаляется целиком с захватом окружающих тканей. Пищевод при этом сшивают с тонким кишечником. При наличии пораженных лимфоузлов, они также подлежат удалению.
В тяжелых случаях, когда полное излечение невозможно, проводится паллиативная операция. Хирург удаляет пораженную часть желудка, чтобы облегчить состояние пациента и перевести рак в хроническую форму.
Химиотерапия при раке желудка
Химиотерапия бывает адъювантной и неоадъювантной. То есть до операции и после нее. При некоторых видах онкологии ее совмещают с лучевой терапией. Сочетание химиотерапии и лучевой терапии может быть основной тактикой при метастазировании на поздних стадиях, когда полное излечение невозможно.
В отдельных случаях эффективны таргетные препараты: трастузумаб, рамуцирумаб, иматиниб, сунитиниб, регорафениб. Но их применение возможно только когда раковые клетки обладают нужными молекулярно-генетическими характеристиками.
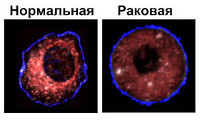
Малигнизация
Малигнизация – процесс трансформации доброкачественных клеток в злокачественные. Может происходить в любых нормальных тканях или тканях доброкачественных опухолей. Сопровождается снижением уровня дифференцировки, изменением морфологических свойств, нарушением функции и бурным размножением клеток, прогрессирующим ростом новообразования и развитием отдаленных метастазов. Малигнизацию подтверждают на основании клинических данных, результатов лабораторных и инструментальных исследований. В процессе лечения опухоли обычно применяют хирургические вмешательства, химиотерапию и радиотерапию. Возможно использование гормонов, иммуностимуляторов и других препаратов.
Общие сведения
Малигнизация (озлокачествление, злокачественное перерождение) – сложный патоморфологический процесс, в ходе которого доброкачественные клетки приобретают свойства злокачественных. Малигнизации могут подвергаться как нормальные клетки, так и уже измененные, но не проявляющие признаков злокачественности. Чаще всего очаги озлокачествления возникают в области язв, полипов и различных доброкачественных опухолей. Причиной малигнизации могут стать генетическая предрасположенность и вредные факторы окружающей среды.
На начальных стадиях малигнизация протекает бессимптомно, поэтому ранняя диагностика злокачественных новообразований сопряжена со значительными затруднениями, однако регулярные профилактические осмотры, использование современных лабораторных и инструментальных методов исследования позволяют частично решить проблему раннего выявления малигнизации. Диагностику и лечение осуществляют специалисты в области онкологии, гастроэнтерологии, пульмонологии, неврологии, дерматологии, отоларингологии, гинекологии, ортопедии и врачи других специальностей (в зависимости от локализации опухоли).
В настоящее время злокачественные опухоли являются второй по распространенности причиной смертности после сердечно-сосудистых заболеваний. В 2012 году от рака умерло более 8 миллионов человек. Вероятность малигнизации увеличивается с возрастом, однако, наряду с людьми преклонных лет, злокачественные опухоли нередко поражают детей и пациентов трудоспособного возраста. Самыми распространенными видами рака являются рак легких, рак желудка, рак молочной железы, рак печени и рак толстого кишечника.
Причины малигнизации
Причиной малигнизации клеток является сочетание нескольких факторов, в числе которых специалисты указывают химические канцерогены, особенности окружающей среды, некоторые вирусы, состояния гормонального дисбаланса, возраст, вредные привычки и неблагоприятную наследственность. При проведении исследований было установлено, что малигнизацию могут провоцировать более 2000 различных химических веществ, однако степень их влияния на процессы злокачественного перерождения клеток может сильно различаться.
В перечень химических соединений, безусловно, вызывающих малигнизацию клеток, входят полициклические ароматические углеводороды (источниками являются транспорт, промышленные предприятия и отопительные системы), нитрозамины (содержатся в сигаретах, некоторых сортах пива и амидопирине), производные гидразина (входят в состав гербицидов и некоторых лекарственных средств), асбест и другие минеральные волокна (источником являются промышленные производства), а также некоторые соединения металлов.
Самым значимым физическим фактором малигнизации является солнечное излучение, от уровня которого напрямую зависит вероятность развития рака кожи. Чем светлее кожа и волосы и чем дольше человек подвергается воздействию солнечных лучей – тем выше риск развития меланомы, базалиомы и плоскоклеточного рака кожи. Кроме того, малигнизацию может стимулировать ионизирующее излучение, провоцирующее возникновение лейкозов, костных опухолей (радиоактивный стронций) и рака щитовидной железы (радиоактивный цезий и йод).
Доказано, что вероятность малигнизации повышается при воздействии на клетки определенных вирусов, в частности – вируса ATLV (вызывает лейкоз), вируса Эпштейна-Барр (провоцирует развитие лимфомы Беркитта), вируса папилломы человека (играет определенную роль в возникновении рака шейки матки) и вируса герпеса II типа. Малигнизации также способствуют нарушения гормонального баланса. Гормоны могут напрямую провоцировать озлокачествление, действовать на клетки опосредованно, стимулируя их пролиферацию, оказывать негативное влияние на иммунитет и изменять метаболизм некоторых канцерогенов.
Существенную роль в процессе малигнизации играет генетическая предрасположенность. Описано множество наследственных заболеваний с высокой вероятностью малигнизации, например, системный полипоз кишечника, при котором у большинства пациентов к 40-50 годам развивается рак толстой кишки, или болезнь Дауна, при которой риск развития лейкоза в 11 раз выше, чем в среднем по популяции. Прослеживается связь между малигнизацией и врожденными пороками развития.
Выявляется зависимость между вероятностью малигнизации тканей определенных органов и полом пациента. Мужчины в 2,4 раза чаще страдают опухолями глаз, в 2,1 раза чаще – новообразованиями желудка, в 2 раза чаще – злокачественными поражениями носоглотки, в 1,7 раза – опухолями костей. У женщин вдвое чаще выявляется малигнизация тканей щитовидной железы. Первое место по распространенности у мужчин занимают опухоли дыхательных путей, у женщин – опухоли половых органов и молочной железы. В большинстве случаев вероятность малигнизации у пациентов обоих полов увеличивается с возрастом, однако некоторые виды новообразований чаще выявляются у детей или молодых людей.
В число привычек, оказывающих наиболее сильное влияние на малигнизацию клеток, входят курение, неправильное питание и прием алкоголя. У курящих рак легких развивается в 11 раз чаще; опухоли полости рта, гортани и глотки – в 7 раз чаще; новообразования мочевого пузыря – в 2,2 раза чаще; опухоли поджелудочной железы – 1,7 раз чаще, чем у некурящих. Основными пищевыми привычками, увеличивающими вероятность малигнизации, являются прием большого количества мясной, жирной, острой и пряной пищи, склонность к пересаливанию и употребление недостаточного количества растительной клетчатки. Алкоголь сам по себе не вызывает малигнизацию, но выступает в роли активатора, усиливая воздействие других факторов.
Стадии и этапы малигнизации
Начальной стадией малигнизации является инициация – мутация клеток под воздействием внутренних или внешних вредных факторов. В геноме клетки появляются клеточные или вирусные онкогены – измененные гены, вызывающие рост и размножение дефектных клеток. В организме человека постоянно образуются дефектные клетки, но в норме процесс малигнизации прерывается на этапе инициации, поскольку такие клетки подвергаются апоптозу – регулируемому процессу клеточной гибели. При одновременном выключении генов, вызывающих апоптоз, и активации генов, препятствующих апоптозу, дефектные клетки не погибают, а продолжают развиваться.
При повторном воздействии на клетки того же или другого вредного фактора наступает вторая стадия малигнизации – промоция. Онкогены активизируются, стимулируя пролиферацию дефектных клеток. Однако, даже этого недостаточно для развития злокачественной опухоли. Рост новообразования становится возможным только после прохождения третьей стадии малигнизации – уклонения дефектных клеток от процесса дифференцировки. Уклонение обычно происходит под влиянием определенных микроРНК.
Кроме того, переход на третью стадию малигнизации может быть обусловлен недостатком цитокининов, способствующих переходу клетки на более высокий уровень дифференцировки. Со временем количество низкодифференцированных клеток увеличивается, возникает микроскопический участок измененной ткани. Клетки с преобладающим набором хромосом формируют так называемую стволовую линию – основу опухоли. Одной из особенностей малигнизации является генетическая нестабильность клеток, из-за которой клеточный состав новообразования постоянно меняется, вместо одной стволовой линии появляются другие.
Измененные клетки, утратившие способность реагировать на внешние воздействия (влияние микросреды, иммунный надзор), продолжают активно делиться. Наступает четвертая стадия развития злокачественного новообразования – опухолевая прогрессия. Ткань, изменившаяся в процессе малигнизации, прорастает соседние органы, разрушает стенки кровеносных и лимфатических сосудов. Клетки новообразования попадают в кровь и лимфу, а затем разносятся по организму, «оседая» в лимфатических узлах и отдаленных органах. Из «осевших» клеток формируются новые очаги опухолевого роста – вторичные новообразования (метастазы).
С точки зрения свойств ткани можно выделить следующие этапы малигнизации: гиперплазия ткани, появление участков очаговой пролиферации, возникновение доброкачественной опухоли, образование участков дисплазии, рак in situ (злокачественная опухоль, не прорастающая окружающие ткани), инвазивное злокачественное новообразование. В ряде случаев этап доброкачественной опухоли может отсутствовать. Этапы очаговой пролиферации, доброкачественной опухоли и дисплазии рассматриваются, как предраковые состояния.
Свойства опухоли после малигнизации
Злокачественные новообразования обладают рядом свойств, отсутствующих у любых нормальных клеток и тканей организма:
Что такое язва желудка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нижегородцева А. С., хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
Язвенная болезнь желудка (Stomach ulcers) — это хроническое рецидивирующее заболевание, при котором возникают дефекты в слизистой оболочке желудка. При отсутствии или несвоевременном лечении может стать причиной инвалидности или гибели человека.
Краткое содержание статьи — в видео:
Распространённость
Язвой желудка и двенадцатиперстной кишки страдают люди в возрасте от 20 до 65 лет. Мужчины от 25 до 40 лет болеют в 5-6 раз чаще женщин по той причине, что мужские половые гормоны косвенно повышают кислотность и агрессивность желудочного сока, а женские — понижают.
Причины язвы желудка
На третьем месте среди причин появления язв желудка и двенадцатиперстной кишки находятся заболевания, повышающие выработку гастрина — гормона, который увеличивает выработку соляной кислоты и усиливает агрессивность желудочного сока. К ним относятся B12-дефицитная анемия, гастринома (опухоль поджелудочной железы) [14] и др.
На вероятность развития язвенной болезни большое влияние оказывают предрасполагающие факторы, которыми являются:
Симптомы язвы желудка
Боль — наиболее частый симптом при язвенной болезни желудка. Она локализуется в верхних отделах живота, может уменьшаться или усиливаться сразу или через время после приёма пищи в зависимости от места расположения язвенного дефекта. А при локализации язвы в двенадцатиперстной кишке боль может усилиться (или уменьшиться) спустя 30-40 минут после еды.
Чувство «раннего насыщения» и тяжести в желудке также являются признаками язвенной болезни. Человек часто начинает уменьшать порции еды, так как поглощение даже небольшого количества пищи, которая попадает на воспалённые участки слизистой желудка и язвы, может вызывать эти неприятные ощущения.
Запах изо рта, тошнота, изменение вкусовых ощущений, налёт на языке — частые спутники любых воспалительных заболеваний верхних отделов желудочно-кишечного тракта, в том числе и гастрита (воспаления желудка), на фоне которого язвы чаще всего и появляются.
Патогенез язвы желудка
Язва желудка образуется при нарушении равновесия между агрессивными факторами желудочного сока — соляной кислоты и ферментов — и защитными свойствами слизистой оболочки — обновлением эпителия (поверхности слизистой желудка), выработкой слизи, адекватным кровоснабжением, выработкой гормонов простагландинов.
Роль агрессивности желудочного сока в образовании язвы зависит от желудочной секреции, которая по И. П. Павлову [12] проходит три фазы:
Большая роль в язвообразовании отводится инфекции H. pylori, которая действует двояко: с одной стороны — бактерии прикрепляются к клеткам, вырабатывают токсины и вызывают воспаление, что делает слизистую оболочку чувствительнее к воздействию агрессивных факторов; с другой — вырабатывают определённые вещества, из-за чего клетки желудка вырабатывают излишнюю соляную кислоту.
При длительном бесконтрольном приёме нестероидных противовоспалительных средств (НПВС) нарушается защита слизистой желудка. Одновременно с этим увеличивается агрессивность желудочного сока, из-за чего клетки слизистой повреждаются и погибают, после чего постепенно образуется язва.
Ряд заболеваний сопровождается стойко повышенной гиперпродукцией соляной кислоты, из-за чего компенсирующие возможности тканей желудка истощаются и появляются множественные язвы.
Отдельная роль отводится предрасполагающим факторам. Например, действие никотина при употреблении табака приводит к спазму сосудов всего организма, в том числе сосудов стенки желудка и двенадцатиперстной кишки, нарушая в них кровообращение. Из-за этого слизистая испытывает кислородное голодание, обменные процессы в ней ухудшаются, что приводит к ослаблению защиты тканей и создаёт предпосылки для язвообразования.
Этапы образования язвы
Язва желудка крайне редко возникает у абсолютно здорового человека. Её появлению предшествует ряд патологических изменений.
Вначале из-за нарушенного равновесия между факторами агрессии и защиты появляется банальное хроническое воспаление желудка — хронический гастрит. Состояние это может длиться годами, а его проявления варьируются от отсутствия каких-либо жалоб до возникновения болей в верхних отделах живота и нарушения пищеварения. Хронический гастрит протекает с периодами обострения, чаще весной и осенью.
Без лечения на фоне всё тех же негативных факторов, повышенной агрессивности желудочного сока и истощения защитных свойств слизистой оболочки её клетки начинают активно погибать, что приводит к появлению поверхностных дефектов — эрозий. Организм борется с этими процессами, заполняя эрозированные участки фибрином — своеобразной «монтажной пеной». Но когда и этот ресурс исчерпан, агрессивный желудочный сок начинает поражать оставшиеся без защиты глубокие слои стенки желудка и двенадцатиперстной кишки, таким образом формируя язвенный дефект.
Классификация и стадии развития язвы желудка
Язвенная болезнь желудка и двенадцатиперстной кишки — разностороннее по своим проявлениям и течению заболевание, которое классифицируют по различным факторам.
По причине появления чаще встречаются:
По характеру течения выделяют:
По клиническому течению язва бывает типичной и атипичной.
По кислотпродуцирующей функции выделяют язву с повышенной, нормальной или пониженной кислотностью.
По локализации язвенного дефекта выделяют язву желудка, язву двенадцатиперстной кишки или сочетанную форму болезни.
По количеству дефектов встречаются единичная язва и множественные язвы.
По максимальному размеру дефекта язвы делятся на:
Эти варианты течения язвенной болезни отличаются по симптомам и выраженности клинических проявлений. В зависимости от них лечение может проводиться как в амбулаторных условиях с помощью диеты и таблеток, так и в стационаре в виде экстренных операций.
Осложнения язвы желудка
Когда язвенный дефект и источник кровотечения расположены в нижних отделах желудка или в луковице двенадцатиперстной кишки, то сначала проявляются симптомы кровопотери, а затем возникает жидкий дёгтеобразный («чёрный») стул.
Перфорация стенки желудка — образование сквозного отверстия при распространении язвы сквозь все слои стенки желудка. Через это отверстие содержимое желудка вытекает в брюшную полость и вызывает перитонит — тотальное воспаление тканей брюшной полости. Момент прободения сопровождается резкой чрезвычайно интенсивной болью, вплоть до болевого шока, снижением артериального давления, резкой бледностью кожи. В дальнейшем нарастает интоксикация (симптомы «отравления») и полиорганная недостаточность. Без экстренной медпомощи при таком осложнении человек погибает.
Пенетрация язвы также может осложнить течение болезни. Если язва находится на стенке желудка, с которой граничит другой орган — поджелудочная железа или стенка кишки, то она может распространиться в этот соседний орган. Тогда первыми проявлениями язвенной болезни желудка могут стать постепенно нарастающие симптомы воспаления во вторично поражённых органах.
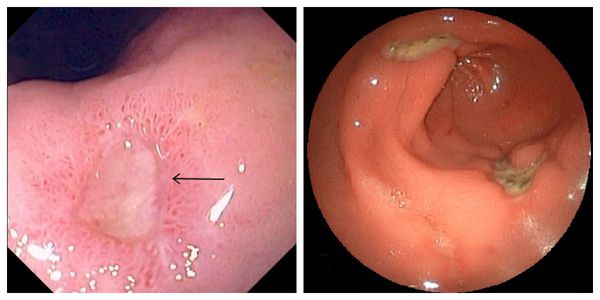
Малигнизация — перерождение язвенного дефекта в рак желудка со всеми вытекающими последствиями. Риск такого перерождения появляется, если язва существует долгое время.
Диагностика язвы желудка
Сложнее установить диагноз при атипичной или безболевой язве, особенно когда появляются осложнения в виде пенетрации — распространения язвы на соседний орган.
Первым признаком бессимптомной или «немой язвы» часто становится её осложнение в виде кровотечения, из-за которого пациент в экстренном порядке попадает в хирургический стационар, где и проводится врачебный осмотр, выясняется анамнез, берётся кровь на анализы, при необходимости выполняются ЭГДС, УЗИ, рентген.
С помощью специальных технологий во время ЭГДС определяют кислотность желудочного сока и наличие инфекции H.Pylori, забирают мелкие фрагменты слизистой желудка из новообразований для гистологического исследования — определения типа опухоли.
Лечение язвы желудка
Лечением язвенной болезни занимается терапевт или гастроэнтеролог. Оно направлено на устранение симптомов, заживление язв и ликвидацию причины этого заболевания с помощью диеты, изменения образа жизни и назначения медикаментов.
Очень важно при язвенной болезни отказаться от пагубных привычек, в первую очередь — от курения и чрезмерного употребления алкоголя. Это позволит исключить риск развития осложнений.
Также во время лечения нужно придерживаться определённой диеты — диеты № 1. Она предполагает полноценное питание, разделённое на 5-6 приёмов пищи в день. Ограничивается употребление сильных раздражителей желудочной секреции (кетчупов, острых специй), грубых продуктов и блюд. Пища готовится в основном протёртой, варится на пару или в воде, рыба и негрубые сорта мяса подаются кусками. Из рациона исключаются очень холодные и горячие блюда. Ограничивается приём поваренной соли.
После восстановления баланса между агрессивными и защитными факторами язвы заживают самостоятельно в течение 10-14 дней.
Прогноз. Профилактика
Прогноз при язвенной болезни зависит от самого пациента. При здоровом образе жизни, правильном питании, бережном отношении к своему здоровью вероятность появления язвы желудка крайне низкая. Нарушение режима сна и питания, переутомления, стрессы, пренебрежение плановыми медосмотрами, игнорирование собственных, казалось бы, незначительных неприятных ощущений часто приводят к развитию осложнённых форм.
Предупредить язвенную болезнь намного проще, быстрее и дешевле, чем лечить её развившиеся формы и осложнения. С этой целью Всемирная организация здравоохранения (ВОЗ) рекомендует, начиная с 25 лет, ежегодно проходить профилактические осмотры у врача-терапевта или гастроэнтеролога. Если у родственников была язвенная болезнь, то независимо от жалоб рекомендована ЭГДС с определением кислотности желудочного сока, уточняющими биопсиями для определения инфекции H. pylori и гистологическим изучением подозрительных участков. Она проводится раз в два года. При отсутствии жалоб профилактическая комплексная ЭГДС показана раз в два года после 35 лет. Выявленные при этом и своевременно пролеченные на ранних стадиях болезни — гастрит, дуоденит, инфекция H. pylori — позволят избежать развития не только язвенных процессов, но и онкозаболеваний.
Различаются три ступени профилактики:
Правила первичной профилактики:
Во вторичной и третичной профилактике ко всем правилам из первой ступени добавляются: