Маммография 3 группа риска что это такое
Что означает на маммографии BI-RADS
Что означает BI-RADS
Классификация BI-RAD
Классификация BI-RADS имеет 6 категорий. Они распределены по уровню опасности. Чем выше число тем больше шанс того, что у пациентки развивается рак молочной железы:
Категория BI-RADS 0 после маммографии означает недостаточность исследования. Врач не может сделать вывод, необходима дополнительная диагностика. Среди методов — МРТ (магнитно-резонансная томография), КТ (компьютерная томография, УЗИ (ультразвуковое исследование).
Ситуация возможна при травматизации груди, а также при наличии / повреждении имплантов молочных желез. Проходить маммографию с имплантами необходимо только на цифровых аппаратах — рентгенографическое оборудование не дает необходимой точности результата.
Категория BI-RADS 1 в маммографии означает, что патологии не обнаружены. У пациентки отсутствуют:
Категория BI-RADS 2 означает, что признаки злокачественных новообразований не обнаружены, но присутствуют доброкачественные изменения. Они не требуют дополнительного обследования. К ним относят:
Категории BI-RADS 3 означает, что обнаружена доброкачественная патология. Вероятность этого — 98 процентов. При этом имеется 2% риск злокачественных изменений. К таким патологиям относят:
Категории BI-RADS 4 при маммографии означает подозрение на злокачественность новообразований в молочной железе. Врач назначает биопсию — забор биоматериала и его морфологическое исследование. Это позволит подтвердить качественность заболевания.
BI-RADS 4 разделяют на уровни подозрения:
Врач направляет пациентку на следующие исследования:
Прогноз: риск рака молочной железы при разных значениях BI-RADS
Основной процент профилактических маммограмм получает результат 1 или 2 по классификации BI-RADS. В остальных случаях шанс злокачественности:
В маммологическом центре L7 ведут прием опытные маммологи-онкологи. Диагностика происходит на современном оборудовании, которое гарантирует 95% точность. Чтобы записаться на консультацию специалиста в клинике L7:
Как оценивают маммографию и что на снимке может найти врач
Для описания результатов маммографии используется стандартная система оценки BI-RADS (Breast Imaging-Reporting and Data System). Согласно этой системе результаты обследования сортируются по категориям от 0 до 6. Это позволяет врачам наиболее аккуратно описать и передать результаты исследования, используя стандартизированную терминологию.
Необходимо дополнительное исследование/ сравнение с результатами предыдущих обследований
Возможно наличие отклонений от нормы, однако информации недостаточно, и рекомендуется пройти дополнительные обследования. Например, врач может предложить сделать дополнительную маммографию или провести ультразвук.
Также может потребоваться сравнение результатов маммографии с предыдущими обследованиями, чтобы отследить изменения.
Не обнаружено ничего ненормального. Грудь выглядит как обычно – она симметрична, нет никаких новообразований или дискомфортных ощущений. В данном случае «отрицательный» означает, что все хорошо.
Этот результат тоже отрицательный, то есть никаких признаков рака не наблюдается. Однако в груди заметны доброкачественные новообразования, данные о которых врачу необходимо зафиксировать. В дальнейшем эти данные понадобятся для сравнения снимков при последующих маммографиях.
Вероятно доброкачественные новообразования
Подобные образования с большой вероятностью (до 98%) оказываются доброкачественными и не несут риска развития рака груди. Однако поскольку они не были однозначно классифицированы как доброкачественные, рекомендуется наблюдение у специалиста.
Скорее всего, вам потребуется повторить маммографию через 6 месяцев, а также регулярно повторять процедуру после этого – пока новообразование не станет стабильным. Обычно это может занимать около 2 лет.
Подобный подход помогает избежать проведения ненужных биопсий, и также используется для ранней диагностики рака.
Подозрительное новообразование (рекомендуется биопсия)
Новообразования могут оказаться недоброкачественными, но для точной диагностики необходимы дополнительные исследования. Радиолог может порекомендовать сделать биопсию.
Некоторые врачи также разделяют данную категорию на подкатегории:
4А. Новообразования с низким риском оказаться злокачественными;
4В. Новообразования со средним риском;
4С. Высокий риск, что образования окажутся злокачественными. Однако ниже, чем при категории BI-RADS 5.
Возможно злокачественное новообразование
Высокий шанс, что новообразование окажется злокачественным (вероятность до 95%). Необходимо провести биопсию.
Злокачественное новообразование, подтвержденное биопсией
Эта категория ставится только для уже подтвержденного предыдущими обследованиями диагноза. Маммография может понадобиться, чтобы отследить, насколько рак поддается лечению.
Результаты маммографии также включают в себя оценку плотности молочной железы. Специалист определяет соотношение фиброзной, гландулярной или железистой и жировой ткани груди. Чем плотнее грудь, тем сложнее выявить отклонения от нормы при маммографии.
На что врач обращает внимание на маммографии?
Если у вас есть снимки с предыдущих маммографий, врачу, скорее всего, потребуется сравнить их с результатами нынешнего тестирования. Так он поймет, появились ли новые образования в ткани молочной железы, и изменились ли уже существующие. Новообразования, которые не меняются со временем, редко оказываются недоброкачественными и потому не требуют дополнительных проверок.
При чтении результатов маммографии врач прежде всего обратит внимание на различные отклонения от нормы и изменения, произошедшие со времени последнего обследования, а также на появление опухолей и кальцинатов.
Кальцинаты
Это крошечные отложения кальция в ткани молочной железы. На маммографии они выглядят как ярко-белые пятнышки. Всего существует два типа кальциноза:
Это более крупные отложения кальция, появление которых, в большинстве случаев, вызвано старением артерий молочной железы, повреждениями тканей или воспалением. Чаще всего они появляются у женщин старше 50 лет. Макрокальцинаты связаны с доброкачественными образованиями и не требуют дополнительных тестирований.
Это крошечные скопления кальция в тканях груди. Обычно они вызывают большее опасение у врачей, чем макрокальцинаты. По форме и расположению скопления кальция врач может судить, несут ли они риск развития рака, а также назначить дополнительные обследования. Однако в большинстве случаев проведение биопсии не требуется.
Новообразования
Уплотнения на маммографии могут оказаться признаками разных новообразований. Чаще всего на маммографии видят кисты и фиброаденомы. Однако есть вероятность, что новообразование окажется недоброкачественным.
Кисты представляют собой мягкие подвижные пузырьки, наполненные жидкостью. Простые кисты являются доброкачественными и не требуют проведения биопсии. Многокомпонентные и крупные кисты (до 2,5 – 5 см) могут потребовать дополнительных исследований. То же касается и доброкачественных опухолей вроде фиброаденом.
При обнаружении новообразований, врачу необходимо убедиться, что они действительно доброкачественные и не несут в себе риска развития рака. С этой целью может быть проведен ультразвук или биопсия молочной железы. Иногда требуется последующее наблюдение у врача: необходимо проверить, не изменяются ли новообразования со временем. В таком случае может понадобиться повторная маммография.
Плотность молочной железы
Результаты маммографии также включают в себя оценку плотности груди.
Более плотная ткань молочной железы не считается отклонением от нормы, но затрудняет диагностику с помощью маммографии. Сейчас нет единого мнения о том, необходимо ли женщинам с более плотной тканью молочных желез проходить дополнительные обследования, если они не находится в группе риска развития рака молочной железы.
Обследование груди: маммография
Поделиться:
Наверное, самое популярное слово у акушеров-гинекологов — «скрининг». Напомню, что скрининг — это способ найти заболевание на самой ранней стадии, задолго до того, как появятся первые симптомы.
Что такое маммография?
Маммография — основной инструмент скрининга рака молочной железы. Маммографию проводят с помощью рентгеновских лучей. Снимки, полученные при исследовании, изучает и описывает врач-рентгенолог.
Читайте также:
Ранняя диагностика рака
Это относительно недорогой метод исследования, который позволяет за короткое время посмотреть большое количество женщин. Снимки могут храниться и использоваться для сравнения в динамике. Помимо скрининга (осмотра здоровых женщин, не имеющих жалоб) маммография широко применяется для диагностики заболеваний молочных желез у пациенток, имеющих проблемы.
Как подготовиться к маммографии?
В день исследования не следует наносить на кожу молочных желез и подмышечные впадины никакие пудры, лосьоны и дезодоранты. Большинство этих продуктов содержат рентгенконтрастные вещества, существенно затрудняющие интерпретацию снимков.
Что происходит во время маммографии?
В рентгенкабинете придется полностью раздеться до талии и встать перед аппаратом. Молочные железы поочередно будут располагать между двумя пластинками с умеренным давлением. Снимки выполняют в двух проекциях.
Часто пациентки, особенно с небольшим бюстом, жалуются, что грудь сдавили довольно болезненно. Это не потому, что врачи жестокие. Это рентген-лаборанты старательные. Нужно сделать качественный снимок, иначе лучше и не начинать. К счастью, давление пластин кратковременно, а исследование обычно проводится в первой фазе цикла, когда грудь не такая чувствительная.
Что такое маммографическая плотность?
В маммографическом заключении может быть много страшных и непонятных слов. Одно из самых важных — маммографическая плотность. Этот параметр указывает на то, насколько информативным оказалось исследование (нужно ли дополнительное обследование).
Молочная железа состоит из трех типов ткани — соединительной, железистой и жировой. В зависимости от того, какая ткань преобладает на момент обследования, выделяют различные типы плотности молочной железы:
А. Преобладает жировая ткань.
B. Рассеянные участки фиброзной и железистой ткани.
C. Железа неоднородной плотности с недифференцированными включениями.
D. Железа крайне высокой плотности, на фоне чего затруднена визуализация изменений.
Чем больше жировой ткани — тем «прозрачнее» снимки и достовернее исследование. Чем больше соединительной ткани — тем выше маммографическая плотность, тем сложнее распознать очаговые изменения. В таких случаях следует дополнить данные маммографии ультразвуковым исследованием или МРТ.
Что такое шкала Bi-RADS?
Для того чтобы узнать, всё ли в порядке, достаточно посмотреть, какую категорию по шкале Bi-RADS присвоил рентгенолог. Эта унифицированная шкала облегчает коммуникацию между врачами лучевой диагностики и клиницистами.
Категория 0 — необходимо сделать дополнительные снимки или посмотреть результаты предыдущих исследований. Дать однозначную оценку по данным маммограммам невозможно.
Категория 1 — все прекрасно, можно спокойно продолжать наблюдение в плановом порядке.
Категория 2 — обнаружены доброкачественные изменения, ничего страшного, вероятность злокачественности — 0 %, можно спокойно продолжать наблюдение в обычном режиме.
Категория 3 — обнаружены изменения, которые, скорее всего, доброкачественные. Необходимо повторить маммографию через 6 месяцев. Вероятность злокачественности — 0–2 %.
Категория 4 — обнаружены подозрительные изменения, обязательно нужно сделать биопсию с гистологическим исследованием. В этой категории выделяют три подгруппы по вероятности злокачественности:
4a. Мало подозрительные изменения (2–10 %);
4b. Подозрительные изменения (10–50 %);
4c. Крайне подозрительные изменения (50–95 %).
Категория 5 — да, это очень похоже на рак молочной железы. Срочна нужна биопсия с гистологическим исследованием. Вероятность злокачественности — более 95 %.
Когда начинается маммологический скрининг?
В РФ проведение маммографического скрининга регламентируется двумя, отчасти противоречащими друг другу, документами. Приказ МЗСР РФ № 154 от 15.03.2006 «О мерах по совершенствованию медицинской помощи при заболевании молочных желез» строго предписывает выполнять маммографию всем женщинам от 40 лет, а приказ МЗ РФ № 572н от 12.11.2012 «Об утверждении Порядка оказания медицинской помощи по профилю “Акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)”» — с 35 лет.
С одной стороны, приказу № 572н следует отдавать приоритет перед приказом № 154 как более позднему. С другой — в рамках программ диспансеризации на маммографию до 40 лет не пробиться. В нашей стране маммографический скрининг рекомендован не реже чем раз в 2 года.
Стратегии наблюдения
Маммографию обычно проводит врач-маммолог. Чаще всего это онколог-маммолог — врач, имеющий специализацию по онкологии и отдельное обучение по маммологии.
Однако ответственность за первичную диагностику, скрининг и лечение доброкачественных дисплазий молочных желез лежит на плечах акушеров-гинекологов. Акушер-гинеколог осматривает и пальпирует молочные железы абсолютно всем пациенткам не реже чем 1 раз в год, и выявляет группу риска по развитию рака молочных желез. Дальнейшая тактика зависит от группы риска.
Высокий риск: рак молочных желез или рак яичников у близких родственников (особенно первая линия родства — родители, сестры, дети). Желательно провести ДНК-исследование крови для исключения мутаций генов BRCA1 и BRCA2.
Носители мутаций проходят регулярный маммологический скрининг ежегодно с 30 лет, причем рекомендуется использовать не маммографию, а более точное (но и более дорогое) исследование — МРТ молочных желез. Если мутаций не выявлено, пациентку относят к группе среднего риска.
Средний риск: раннее начало менструаций (до 13 лет); гинекологические заболевания в анамнезе (миома, полип матки, эндометриоз, кисты яичников, дисфункция яичников, бесплодие и др.); отсутствие родов или первые роды в возрасте старше 30 лет; стрессовые ситуации (смерть близких, серьезные проблемы в семье и на работе и т. д.); травмы молочных желез и операции, мастит.
При отсутствии жалоб и пальпируемых образований рекомендовано регулярное УЗИ молочных желез до достижения возраста маммографического скрининга. При выявлении пальпируемых образований УЗИ можно дополнить маммографией в любом возрасте.
Низкий риск: бывает только у молодых женщин до 35 лет, не имеющих никаких вышеперечисленных факторов риска. Обследования молочных желез у гинеколога всё равно необходимы.
Несмотря на точность и довольно высокую доступность инструментальной диагностики, статистика такова, что чаще всего новообразование женщина обнаруживает не на скрининге, а сама у себя дома. В России вообще очень низкий охват маммологическим скринингом. Кроме того, как и другие скрининговые тесты, маммография не идеальна. Бывают обидно пропущенные случаи, бывают случаи гипердиагностики. Тем не менее регулярные маммографические исследования необходимы, «прогуливать» их не стоит. Все-таки скрининг позволяет обнаружить проблему гораздо раньше. А чем раньше — тем лучше.
1 Siegel R. L., Miller K. D., Jemal A. Cancer statistics // CA Cancer J. Clin. — 2015. — Vol. 65. № 1. — Р. 5–29. [PMID: 25559415]
2 Злокачественные новообразования в России в 2015 году (заболеваемость и смертность) // Под ред. А. Д. Каприна, В. В. Старинского, Г. В. Петровой. — М., 2017.
BI-RADS — исследование молочных желез
Рак молочной железы (РМЖ) занимает второе место в структуре онкологической заболеваемости и первое – в структуре онкологической смертности женского населения. Диагностика РМЖ традиционно основана на трех китах – клинический осмотр, маммография (МГ) и ультразвуковое исследование (УЗИ) молочной железы (МЖ).
Для правильной трактовки результатов маммограмм необходимо наличие следующей информации:
Результат скриннинговой маммографии должен быть оформлен в виде стандартизированного протокола. Для исключения пропусков патологии и неправильной интерпретации при расшифровке ММГ целесообразно применять независимую расшифровку снимков двумя врачами (предпочтительно) или повторную (одним врачом через день) с обязательным учетом и сопоставлением результатов предыдущего обследования.
Протокол описания маммограмм должен включать:
Для написания заключения используется система BI-RADS (Breast Imaging Reporting and Data System), и переводе на русский язык — это система интерпретации и протоколирования визуализации молочной железы.
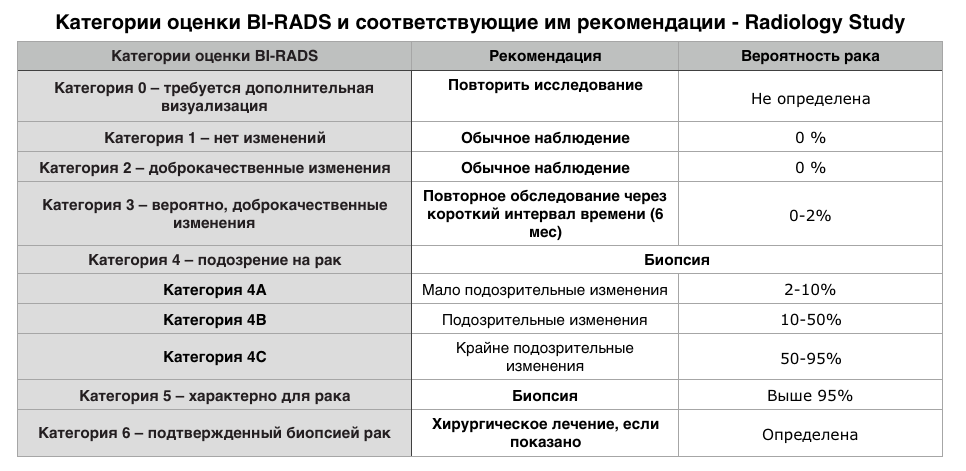
Таблица №1 — категории оценки BI-RADS и соответствующие им рекомендации.
Лексикон или терминология BIRADS
Перед тем как ознакомится с классификацией основанной на наличии патологических признаков, надо освоить самое главное: правильную терминологию понятную как радиологам, так и клиницистам. Такая терминология должна быть стандартизированной, не терпящей двоякого толкования. Это и есть основная задача системы BIRADS. Протоколы описания маммографии/УЗИ/МРТ молочных желёз должны быть изложены структурно, по чёткому стандарту и подчинятся определённым критериям описания, по которым и будет выносится заключение и высказываться рекомендации.
Лексикон при описании маммограмм
Тип строения железы
А. Преобладает жировая ткань.
B. Рассеянные участки фиброзной и железистой ткани.
C. Железа неоднородной плотности с недифференцированными включениями.
D. Железа крайне высокой плотности, на фоне чего затруднена визуализация изменений.
Образование (англ. mass)
Форма:
Контур или края:
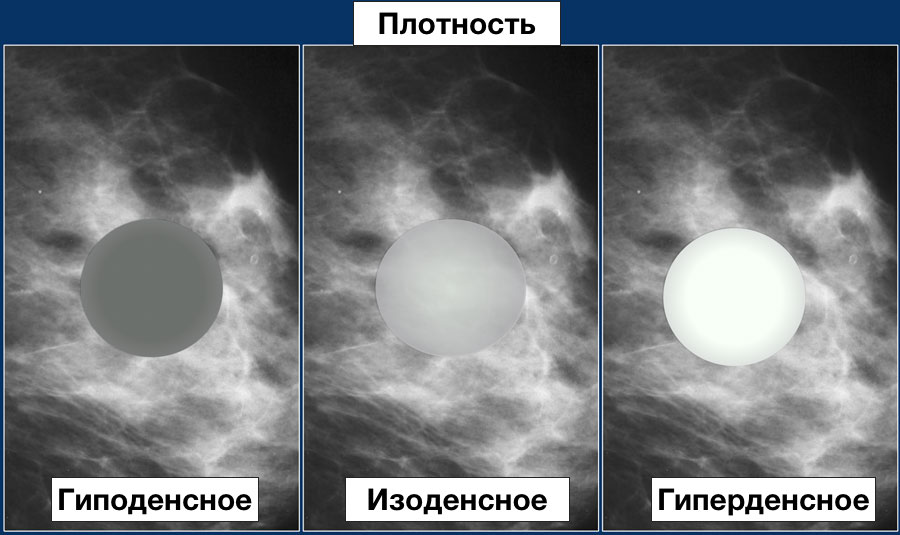
Плотность образования (плотность образования описывается в сравнении с окружающей тканью железы):
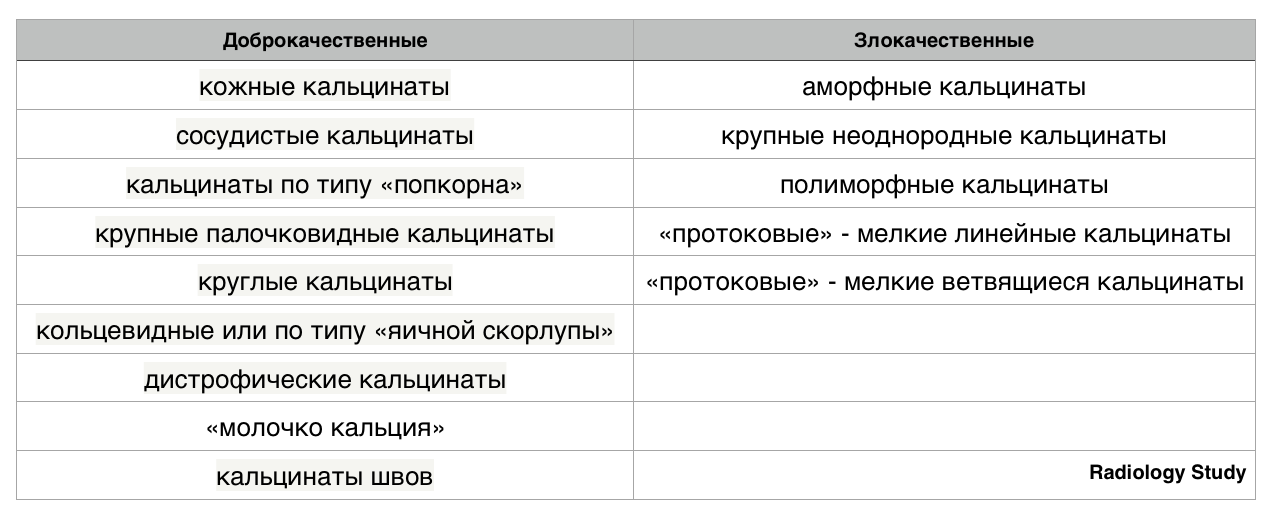
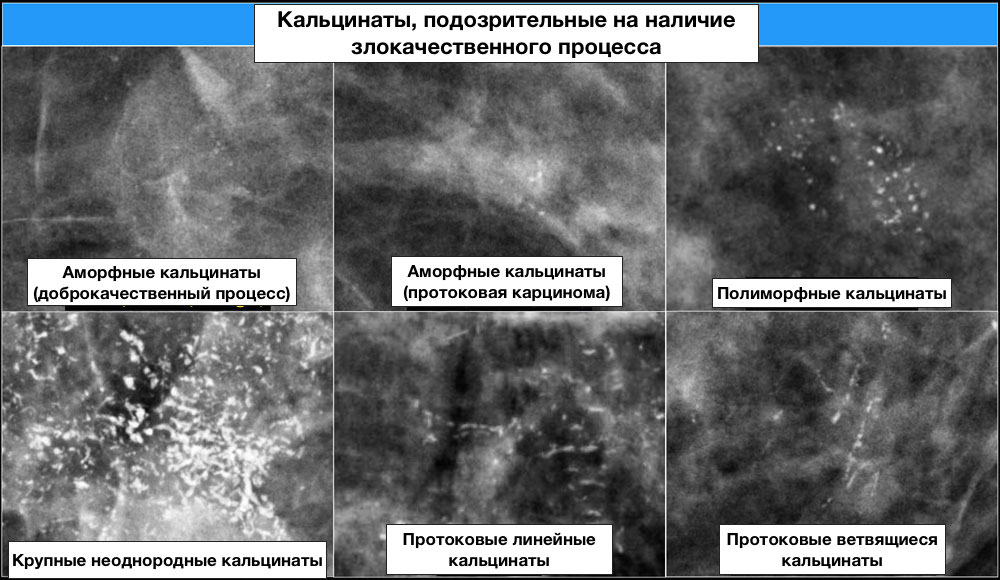
Кальцификаты
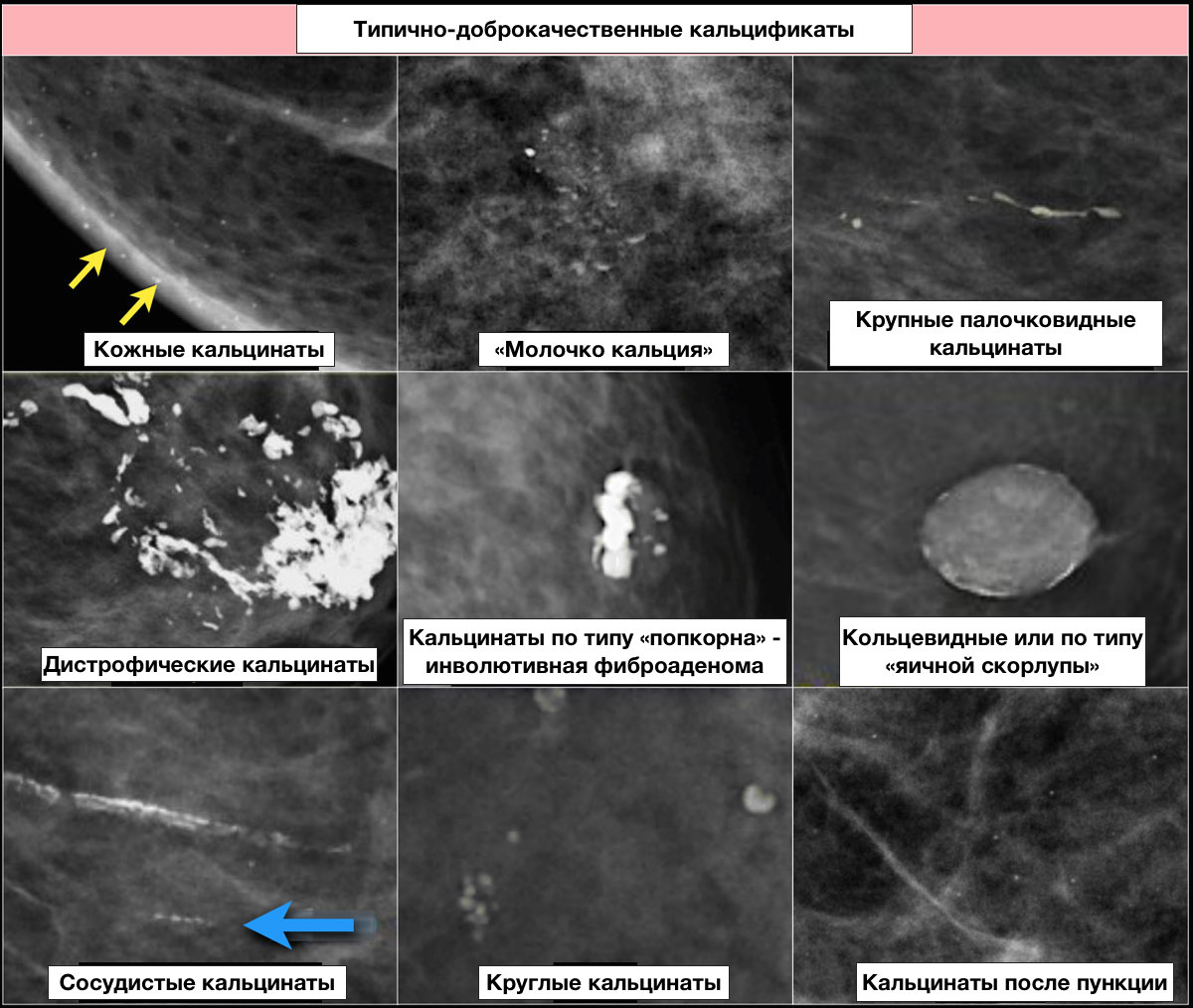
Типично доброкачественные:
Кальцинаты, подозрительные на наличие злокачественного процесса:
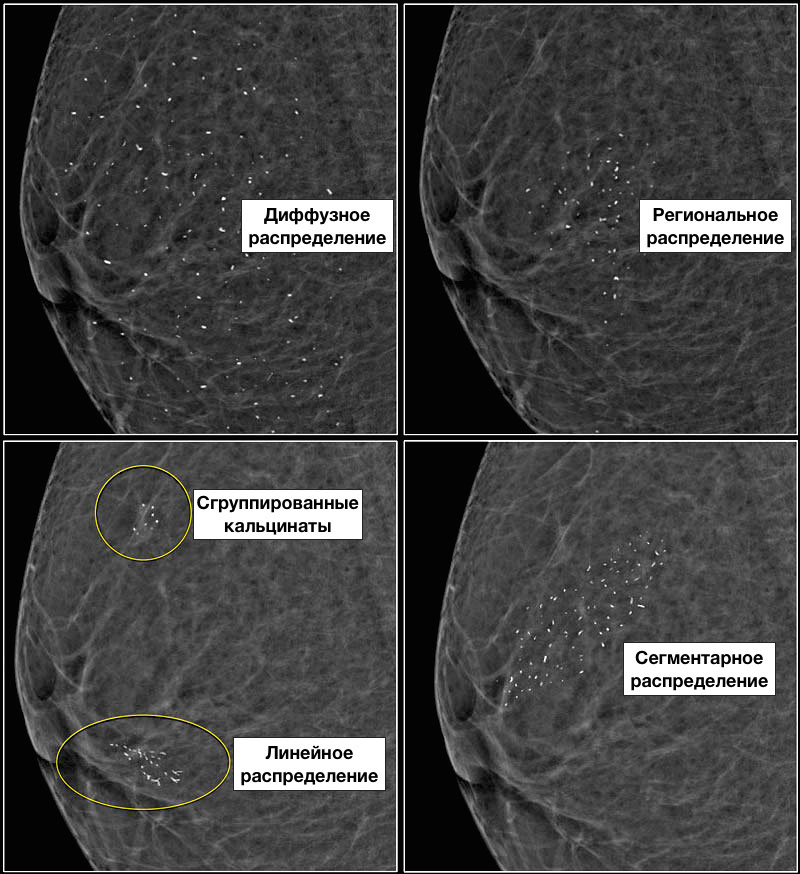
Описание распределения кальцинатов при ММГ:
Нарушение архитектоники
Ассиметрии
Интрамаммарный лимфатический узел
Образование кожи
Солитарно расширенный проток
Дополнительные признаки
Локализация
Лексикон при описании УЗИ молочных желез
Тип строения железы
Образование (англ. mass)
Форма:
Ориентация:
Контур или края:
Эхо-паттерн
Кальцификаты
Дополнительные признаки
Нарушение архитектоники
Изменение кожи
Патологические изменения протока
Отек
Васкуляризация
Упругость
Специальные случаи
Лексикон при описании МРТ молочных желез
Количество железисто-фиброзной ткани
Железы практически полностью состоят:
Фоновое контрастное усиление паренхимы
Степень:
Симметричность контрастного усиление
Очаг (англ. focus) — это точечное усиление, которое можно характеризовать
Образование (англ. mass) —
Форма:
Контур или края:
Зона контрастирования (англ. non-mass enhancement) Распределение:
Паттерн контрастного усиления:
Интрамаммарный лимфоузел — это четко отграниченное, равномерно усиливающееся образование с жировыми воротами (обычно ≤ 1 см)
Кожные образования — это доброкачественные усиливающиеся структуры на коже
Неусиливающиеся структуры
Дополнительные признаки
Локализация поражения
Описание кинетической кривой медленное накопление
Начальная фаза:
Отсроченная фаза:
Категории оценки BI-RADS и соответствующие им рекомендации.
Категории оценки BI-RADS
Категория 0 – требуется дополнительная визуализация
Категория 1 – нет изменений
Категория 2 – доброкачественные изменения
Категория 3 – вероятно, доброкачественные изменения
Повторное обследование через короткий интервал времени (6 мес)
Категория 4 – подозрение на рак
Мало подозрительные изменения
Крайне подозрительные изменения
Категория 5 – характерно для рака
Категория 6 – подтвержденный биопсией рак
Хирургическое лечение, если показано
Ниже представлен пример
Маммография
Протокол описания маммограмм должен включать:
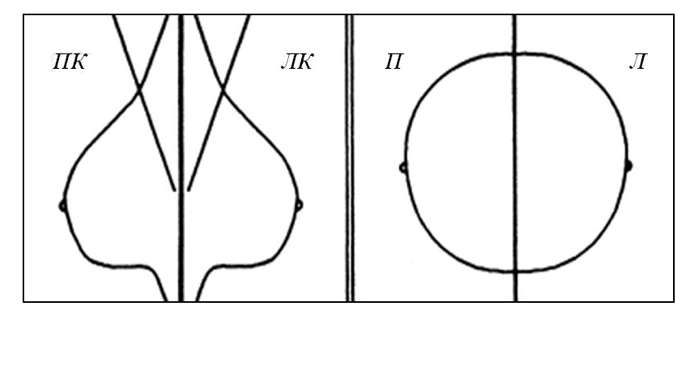
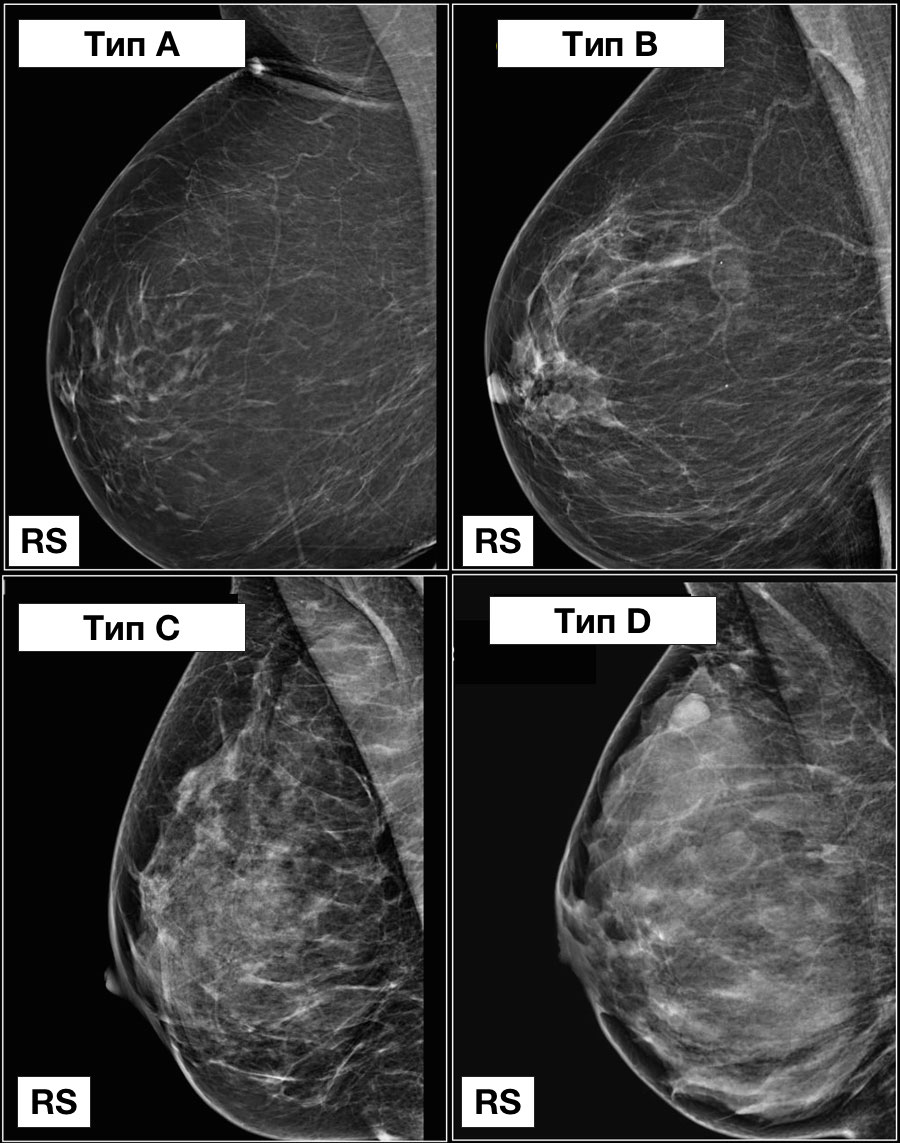
Типы строения молочных желёз при ММГ:
Тип 1: Молочные железы с преимущественным жировым компонентом фиброзно-железистой ткани менее 25% объема МЖ.
Тип 2: Есть очаги фиброзно-железистой ткани, занимающие от 25 до 50% объема МЖ.
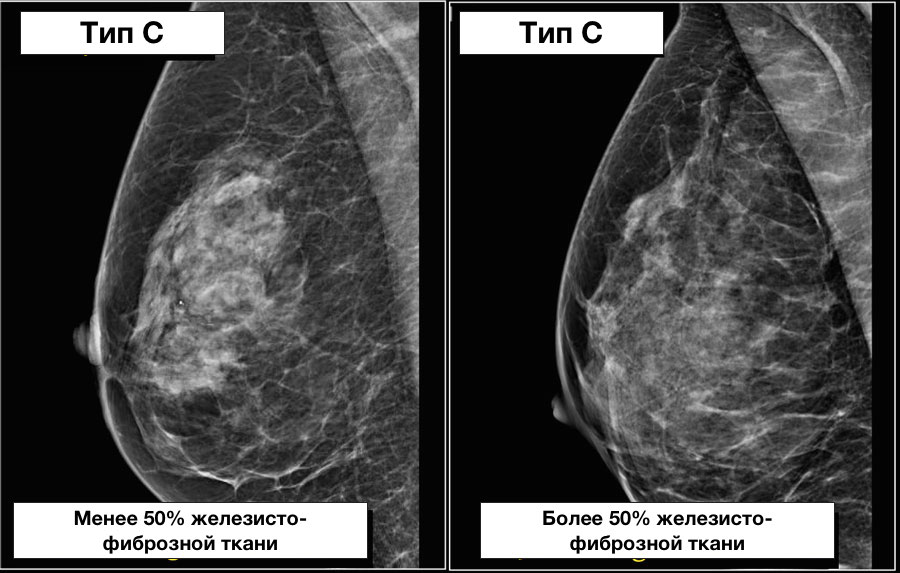
Тип 3: Фиброзно-железистая ткань занимает от 51 до 75% площади маммограммы, что может затруднить выявление небольших образований.
Тип4: Очень плотные молочные железы, процент фиброзно-железистой ткани более 75% объема МЖ, что значительно снижает чувствительность ММГ.
Тип5: Наличие имплантатов молочных желёз.
Ниже представлен пример.
Ниже также представлен пример, на котором наглядны представлены молочные железы, относящиеся к одному типу строения, но с разным содержанием железисто-фиброзной ткани в структуре.
Образование по данным маммографии
Образование — это объемная структура, выявляемая в 2-х проекциях (только в двух проекциях) и характеризующаяся формой, контурами (краями), плотностью образования и размером.
Ниже представлена гамартома, которая также известна фиброаденолипома
При определении патологического очага только на одной проекции, его нельзя назвать объёмным образованием, и в данном случае правомерно использовать термин «плотность» (density/abnormal density) с указанием её локализации. В таких случать необходимо либо доказать, что это образование, либо опровергнуть. В любом случае необходимо дополнительное дообследование (таргетные снимки с компрессией, УЗИ и т.д.).
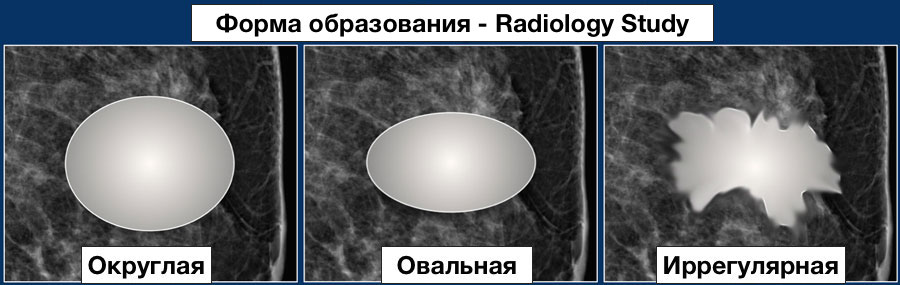
Форма:
Округлая и овальная формы более характерны для доброкачественных новообразований. Неправильная форма чаще встречается при злокачественных процессах. Дольчатая форма образования может при- сутствовать как при злокачественных, так и при доброкачественных процессах, отражая анатомические особенности роста опухоли.
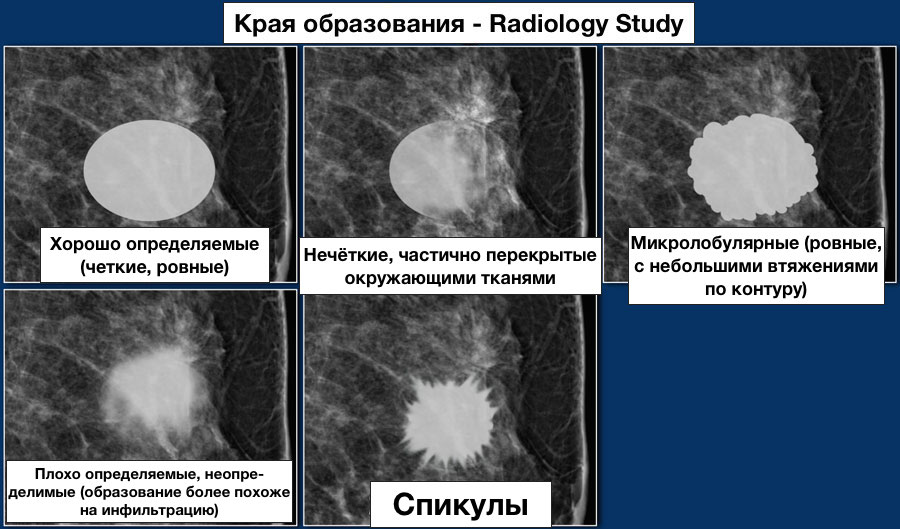
Контуры (края):
Капсула при округлых и овальных узловых образованиях в молочной железе четко дифференцируется при наличии жировой ткани в структуре уплотнения.
Наличие ободка просветления (полного или частичного) в большинстве случаев свидетельствует о доброкачественности процесса (за исключением быстро растущих узловых РМЖ). Ободок просветления лучше визуализируется на прицельных снимках с дозированной компрессией.
Четкость контура образования указывает в основном на доброкачественность процесса (исключая внутрикистозный РМЖ, саркому, медуллярную карциному и т. д.). Применение дополнительных методов обследования (УЗИ) позволяет дифференцировать различные объемные образования с четким контуром.
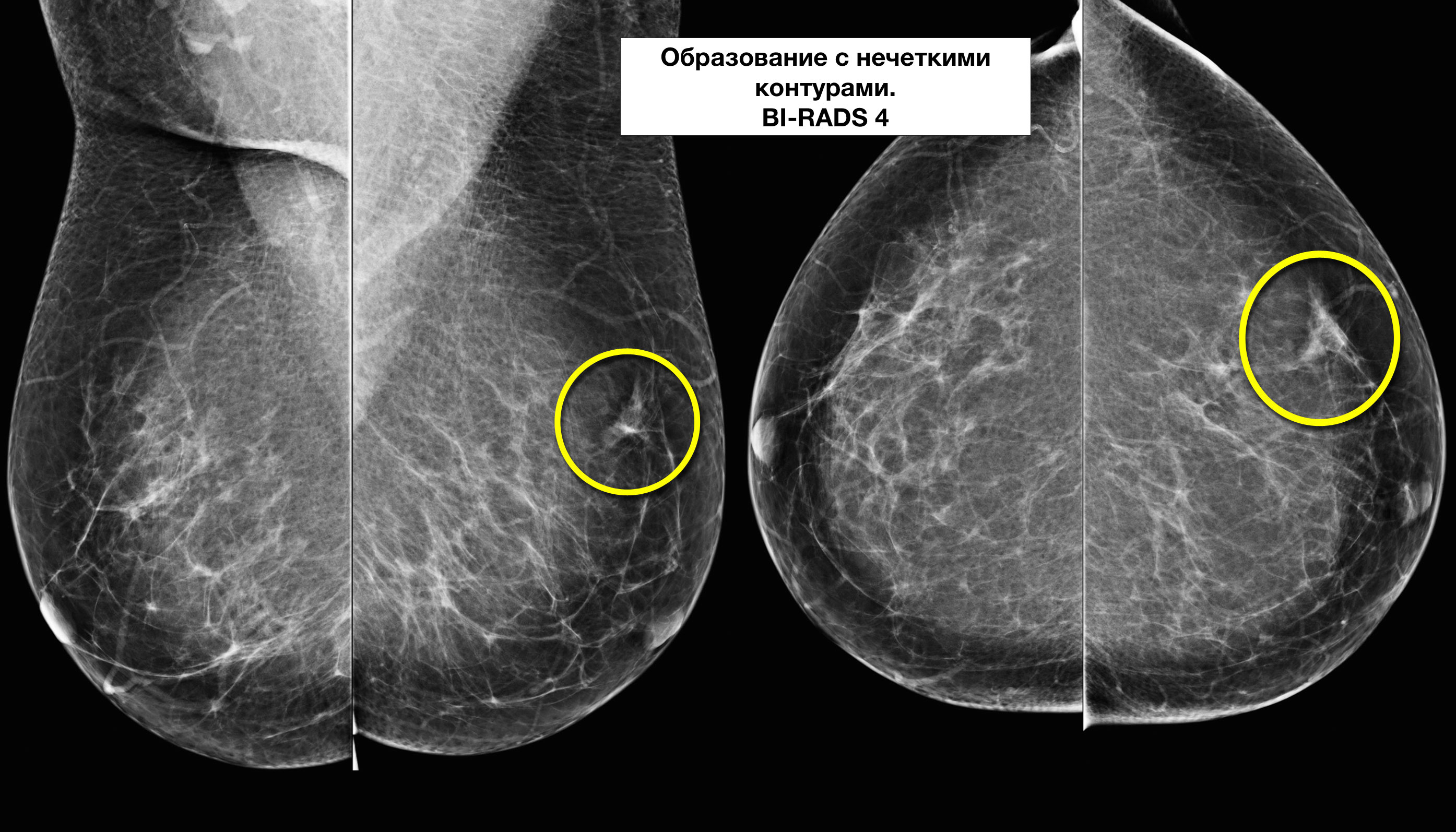
Нечеткость контура узлового образования связана с инфильтрацией окружающих тканей, усилением сосудистого рисунка.
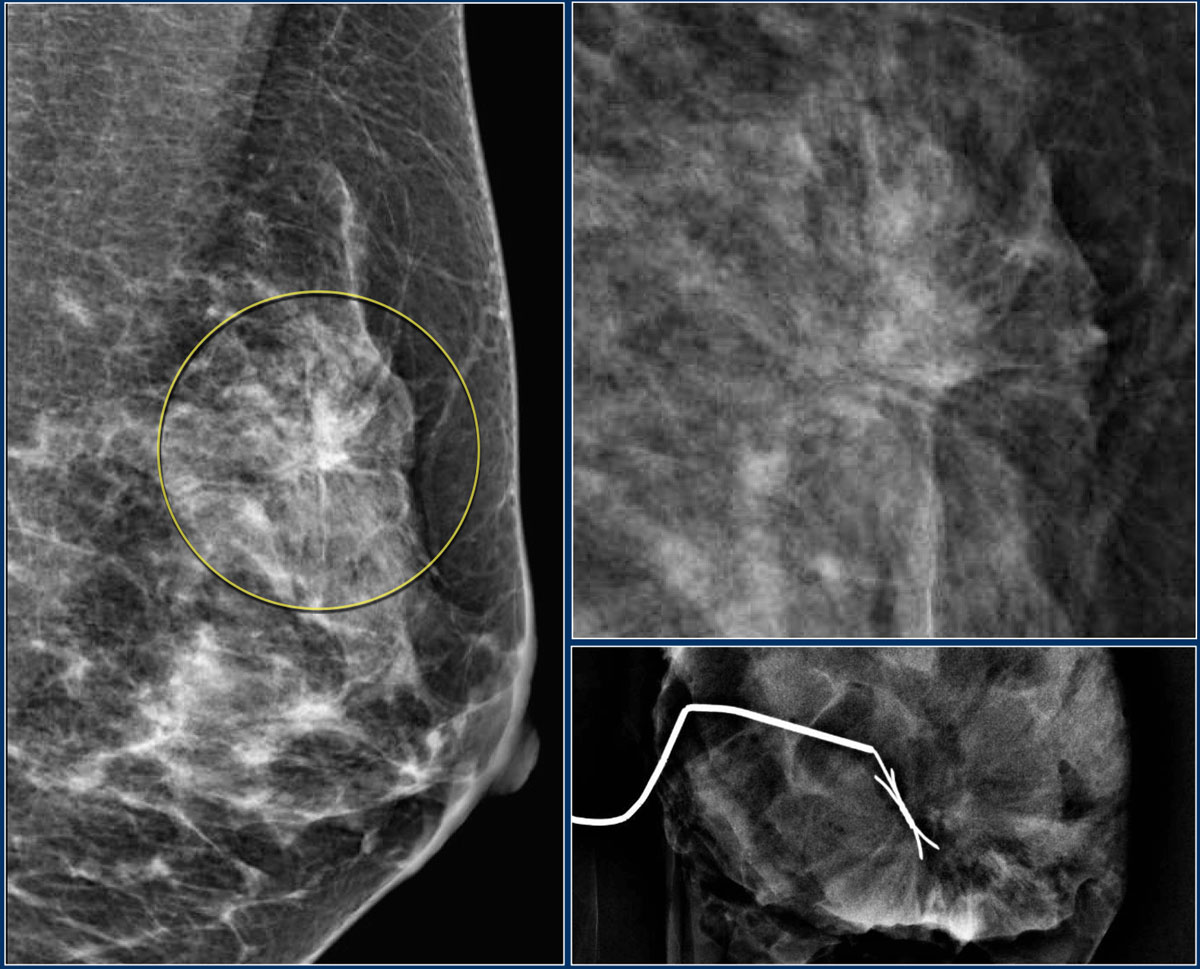
В большинстве случаев нечеткость контура указывает на злокачественность процесса (особенно при спикулообразных тяжах), однако при выявлении «хвоста кометы» необходимы дополнительные исследования – сонография, так как нечеткость контура может встречаться при фиброаденомах, кистах, гематомах, РМЖ в кисте и т. д.
Ниже на представленном снимке визуализируется симптом хвоста кометы.
Размытость контура образования встречается при злокачественных опухолях молочной железы и воспалительных заболеваниях (абсцесс).
Из всех опухолевых и опухолевидных процессов только жировая ткань может выглядеть более прозрачной по сравнению с окружающим фоном молочной железы. Поэтому диагностика липом, жировых кист, галактоцеле и т. д. не представляет трудностей.
Высокое интенсивное затемнение на снимке вызывает любой патологический процесс продуктивного или экссудативного порядка (доброкачественная опухоль, киста, РМЖ, саркома и т. д.).
Затемнения неоднородной плотности обусловлены наличием жировых элементов в патологическом очаге и встречаются при фиброаденолипомах, листовидных опухолях, галактоцеле, гамартомах, увеличении лимфатических узлов.
Только анализ контура, состояния окружающих тканей, структуры образования не всегда позволяет дифференцировать различные процессы в молочной железе. Часто приходится прибегать к УЗ-исследованию. Именно в таких случаях необходимо пользоваться BI-RADS-категорией 0. Необходимость дополнительного исследования.
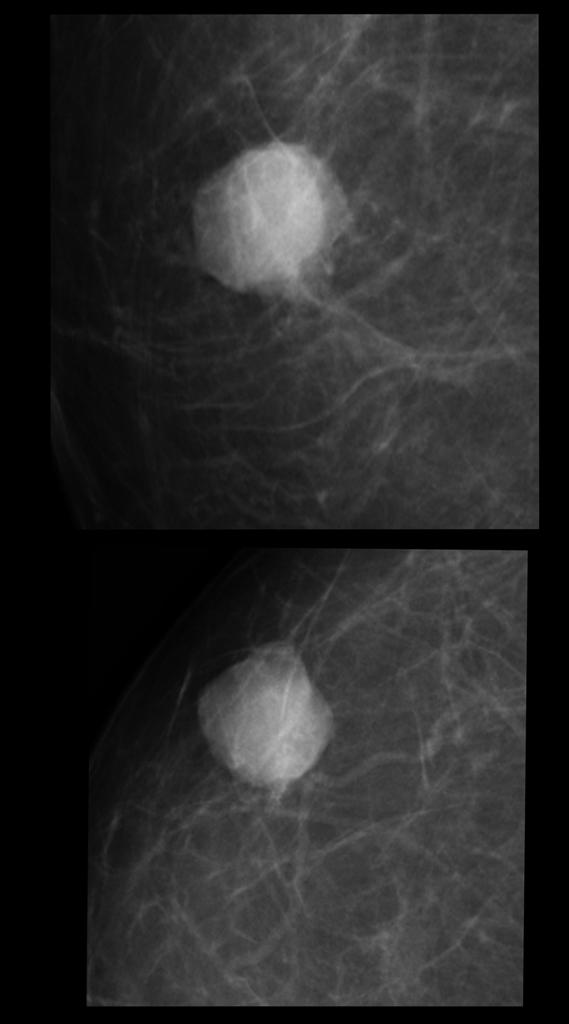
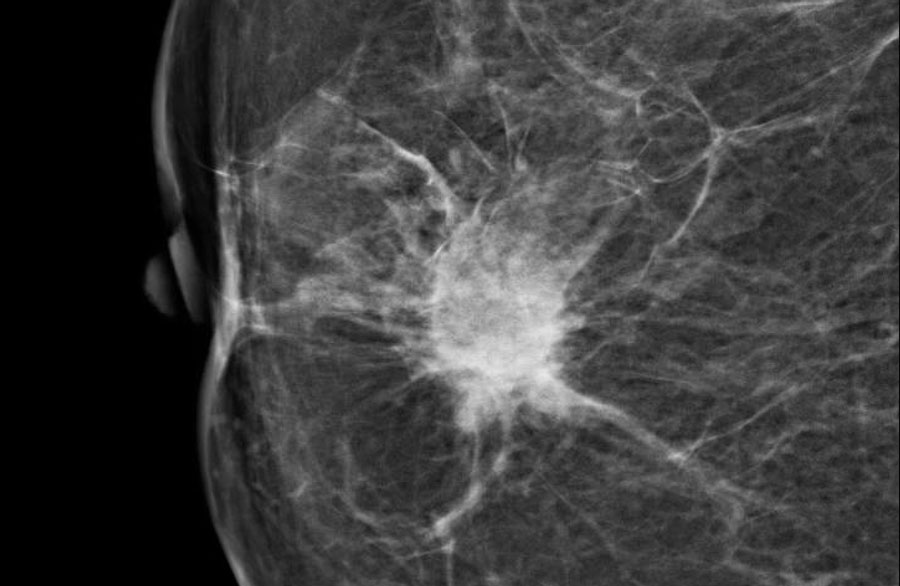
Большинство непальпируемых РМЖ выявляется как маленькие (менее 10 мм) звездчатые структуры. При выявлении тяжистых звездчатых изменений необходим тщательный анализ полученной информации. В первую очередь нужно убедиться, что данные изменения не являются суммацией теней различных структур ткани молочной железы. Для этого необходимо сделать дополнительные прицельные снимки и снимки с увеличением. При подтверждении изменений на дополнительных снимках следует анализ структуры звездчатого поражения. Возможно выявление двух вариантов: «черная звезда» – отсутствует плотный центр в центральной части, множественные овальные или округлые участки просветления, лучистые структуры имеют множество параллельных мелких линий (подобно метле), никогда не достигают кожи; «белая звезда» – плотная центральная часть, выраженные спикулы во всех направлениях, которые достигают кожи.
Выявление «белой звезды» крайне подозрительно на рак молочной железы и требует морфологической верификации. При обнаружении «черной звезды» необходимо выяснить наличие предварительных хирургических вмешательств и пункций в этой зоне молочной железы для проведения дифференциальной диагностики между посттравматическим жировым некрозом (фиброзом после хирургической операции) и РМЖ.
Плотность образования
Анализ плотности (соотношение степени рентгеновского ослабления сигнала зоны поражения относительно ослабления сигнала от равного объема железистой ткани молочной железы):
Нарушение архитектоники
Дифференциальный диагноз при нарушении архитектоники
Нарушение архитектоники — это состояние также порой сопряжено в сочетании с развитием злокачественного объемного процесса (в том числе карциномы).
Асимметрия
Классификация
Общая асимметрия — объем железистой ткани в одной МЖ значительно больше. При отсутствии нарушения архитектоники, злокачественных кальцинатов и пальпируемого образования — вариант нормального строения.
Фокальная или очаговая асимметрия — участок железистой ткани, определяемый в 2-х проекциях, без наличия определённых границ и который нельзя описать как образование (нет всех критериев определения объёмного образования). Может оказаться нормальным участком ткани МЖ, доброкачественной находкой (рубец после биопсии), так и признаком злокачественного процесса.
При глобальной асимметрии в патологический процесс вовлечено более, чем четверть молочной железы. Наиболее частые причины данной патологии — это вариант нормы, доброкачественной находкой (рубец после биопсии), псевдоангиоматозная гиперплазия.
Развивающаяся или нарастающая асимметрия. Данный термин используют при сравнении с предыдущими исследованиями, когда изменения ранее были менее выражены.
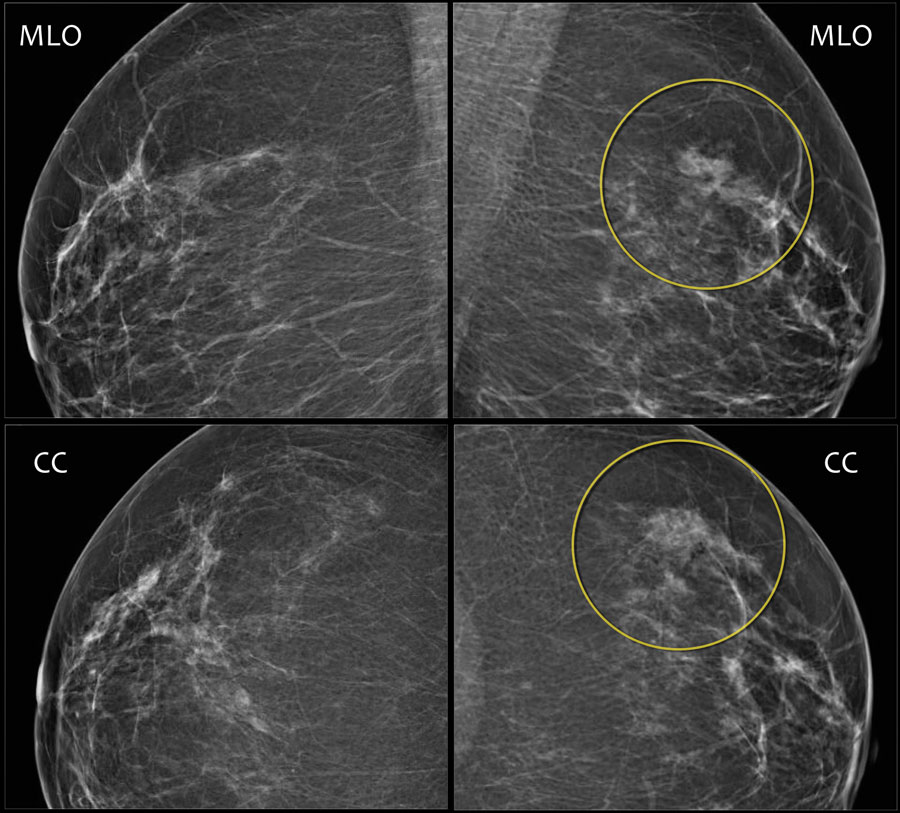
Ниже представлены маммограммы левой и правой молочной железы в двух проекциях, на которых визуализируется асимметричность, но по данным УЗИ признаков объемного образования не были выявлены.
Все выше перечисленные характерны для злокачественного образования.
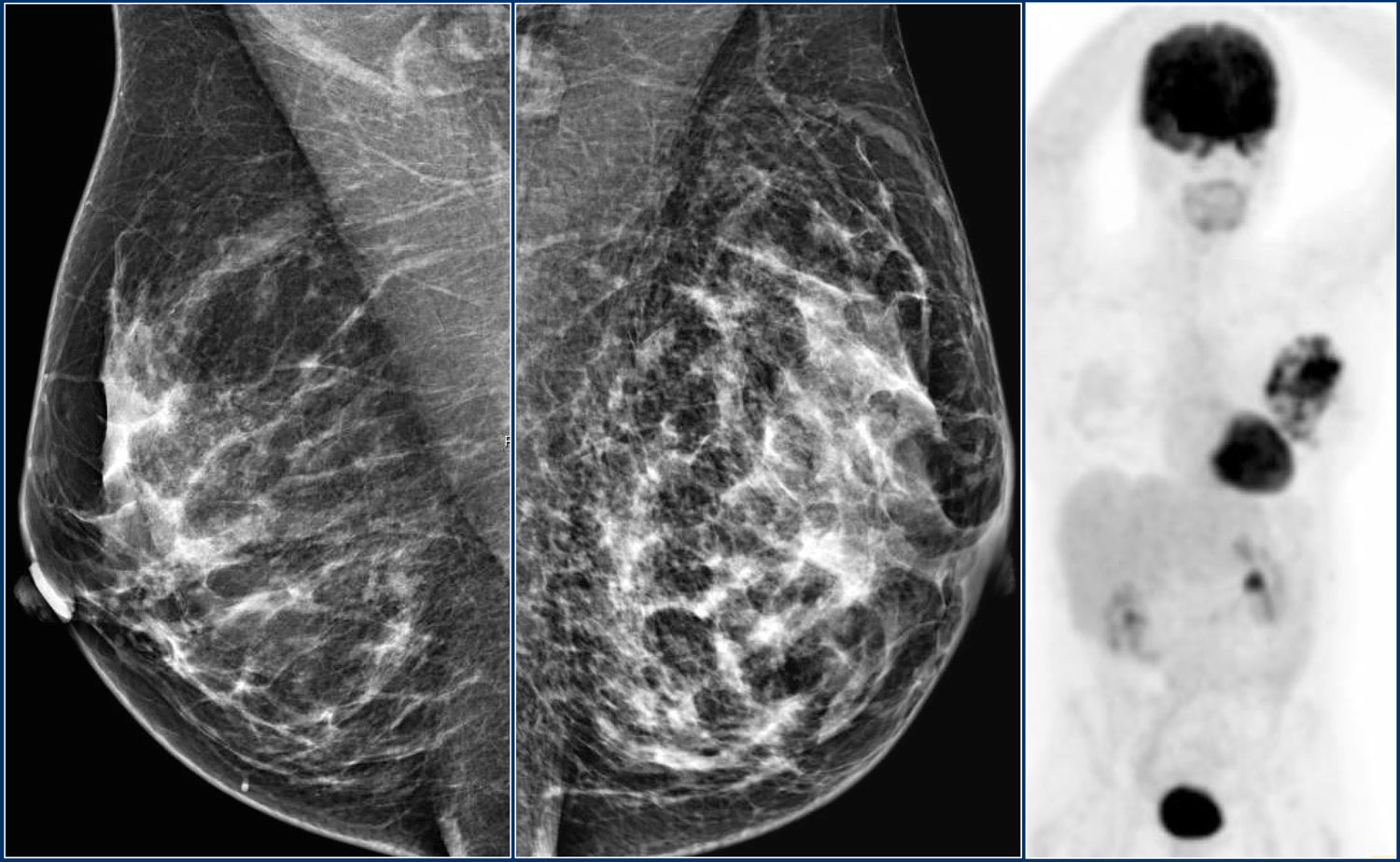
На УЗИ были выявлены множественные мелкие образования, что соответствует в большей степени аденокарциноме. После ПЭТ/КТ был поставлен диффузная инфильтративная карцинома.
Дифференциальный диагноз: асимметрия или образование.
Все типы асимметрии имеют разные типы контуров или краев в отличии от образований также не имеют признаков объемного образования. Для асимметрии характерно унилатеральное расположение без зеркальной корреляции в противоположной железе и строение аналогичное области фиброзно-железистой ткани.
При асимметрии граница патологических изменений вогнутая, а структура неоднородная (гиперплотные области и включения жира). В то время, как при образованиях внешние границы — выпуклые, что касаемо структуры плотность в центре выше, чем на периферии.
При описании асимметрии термин плотность некорректно использовать так, как данный термин используют при описании объемных образований в сравнении с обычной железистой тканью.
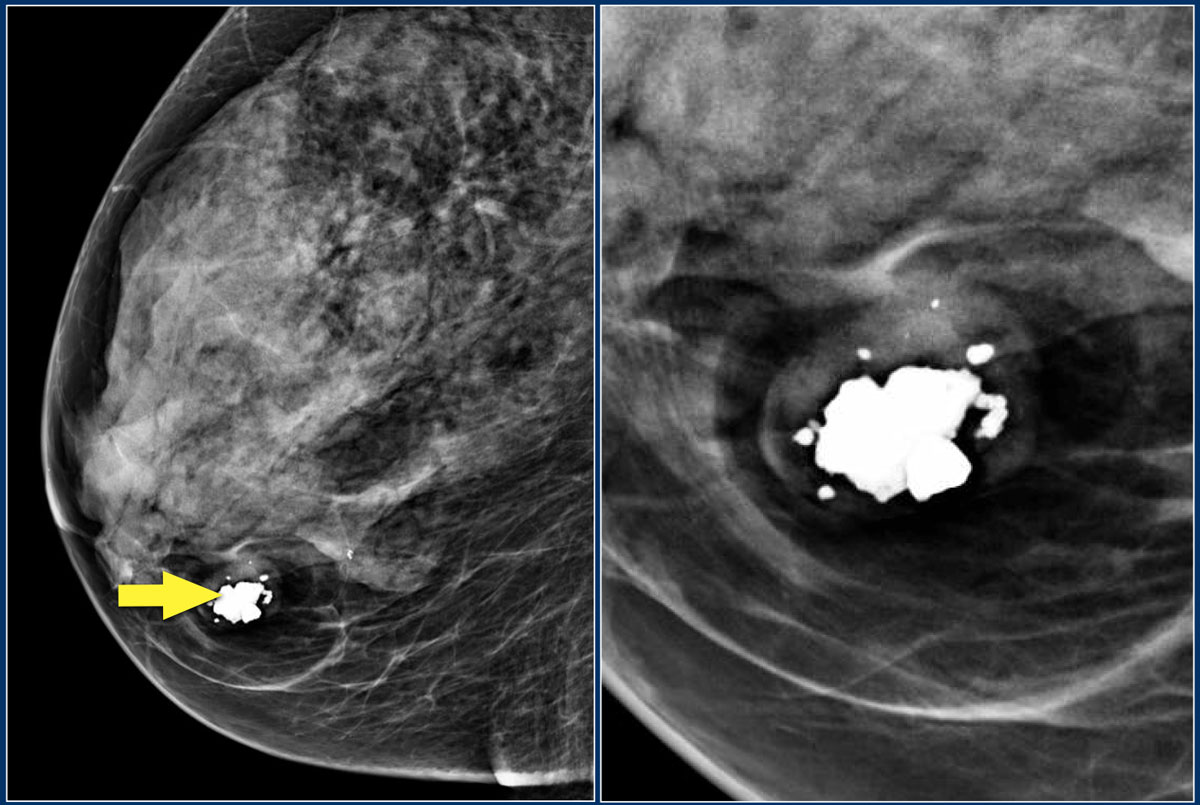
Кальцификация
Доброкачественные кальцификаты:
Злокачественные кальцинаты
Описание распределения кальцинатов:
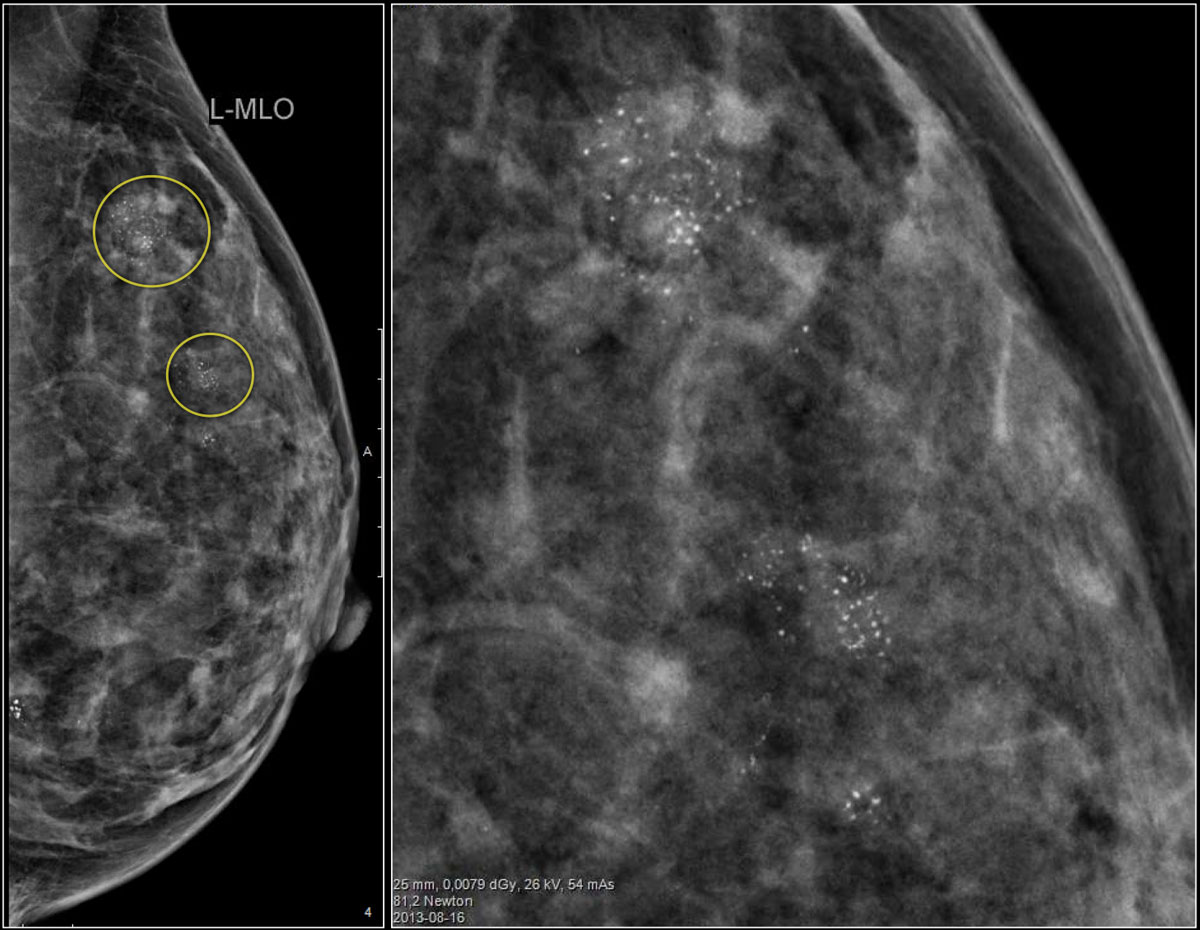
Ниже представлен пример кальцификации. Попробуйте описать патологическую кальцификацию, а затем продолжите чтение.
Мультифокальная дуктальная карцинома с участками инвазивной карциномы.
Описание локализации патологических признаков





 Читайте также:
Читайте также: