Мелкие гиперэхогенные включения в почках что это такое
Мелкие гиперэхогенные включения в почках что это такое
а) Дифференциальная диагностика гиперэхогенной почки:
1. Распространенные заболевания:
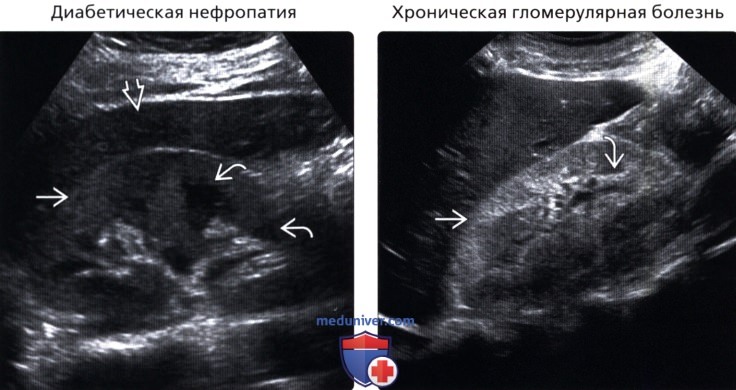
• Диабетическая нефропатия
• Хроническая гломерулярная болезнь
• Гипертензивный нефросклероз
• Острый интерстициальный нефрит
• Острый канальцевый некроз
• Медуллярный нефрокальциноз
• Кортикальный нефрокальциноз
• Острый пиелонефрит
• Рефлюкс-нефропатия
2. Менее распространенные заболевания:
• Васкулит
• Ишемия
• Волчаночный нефрит
• Хроническое отторжение почечного трансплантата
• Хроническая нефропатия трансплантата
• Саркоидоз
• Мультикистозная дисплазия почек
• ВИЧ-ассоциированная нефропатия
• Острый кортикальный некроз
3. Редкие, но важные заболевания:
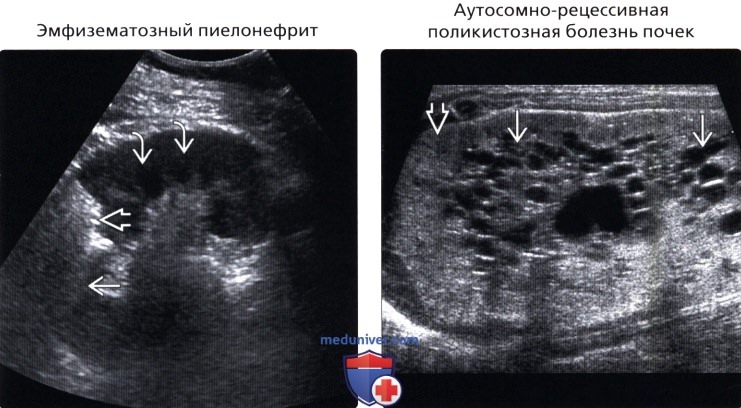
• Эмфизематозный пиелонефрит
• Аутосомно-рецессивная поликистозная болезнь почек
• Оксалоз
• Синдром Альпорта
• Амилоидоз почек
• Туберкулез почек
• Литиевая нефропатия
• Кистозная дисплазия почек
(Правый) УЗИ, продольное сканирование правой почки нормального размера с диффузным повышением корковой эхогенности пирамид ки не различимы. Почечный синус едва различим. 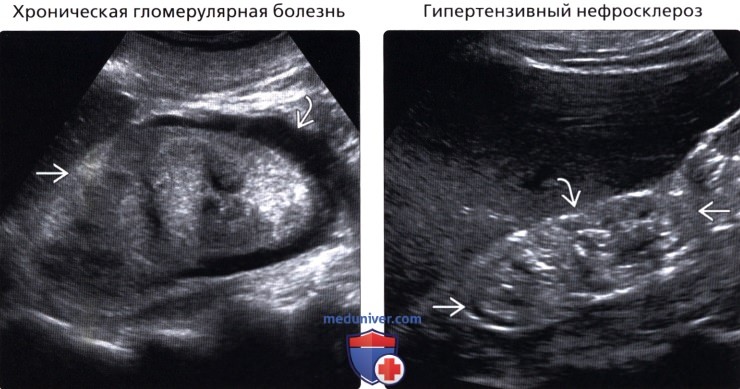
(Правый) УЗИ, продольное сканирование маленькой правой почки с диффузным повышением эхогенности коркового слоя. Кора истонченная и умеренно дольчатая. Это соответствует подтвержденной почечной недостаточности. 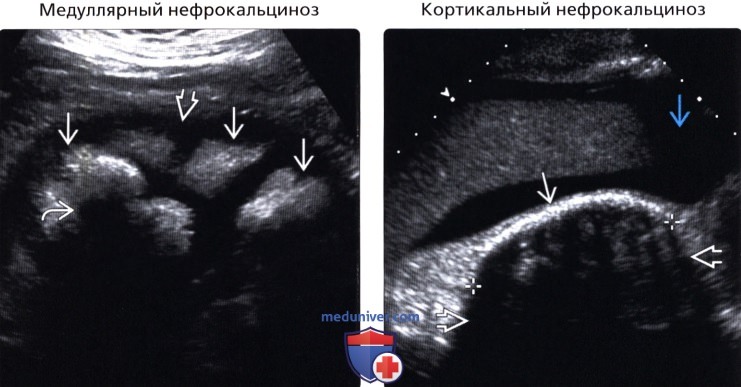
(Правый) УЗИ, продольное сканирование правой почки у пациента с последней стадией почечной недостаточности и асцитом. Визуализируется кальцификация коры почки, приводящая к значительному акустическому затенению.
б) Важная информация:
1. Дифференциальная диагностика:
• Повышение эхогенности происходит, как правило, диффузно вследствие заболеваний почек
• Превышение эхогенности коркового слоя почки над эхогенностью печени не является нормой
• При прогрессировании отмечается потеря кортико-медуллярной дифференциации
• Пирамидки темные, впоследствии светлые
• Эхогенность коркового слоя схожая с эхогенностью синуса почки не является нормой
• Развивается вследствие множества заболеваний:
о Первичное заболевание почек с поражением канальцев, клубочков или интерстиция
о Конечный результат обструкции, ишемии
о Кальцификация: кортикальная, медуллярная, интерстициальная, сосудистая
• Повышенная эхогенность указывает на патологию почек, но не говорит о конкретном заболевании
• Эхогенность коррелирует с интерстициальными заболеваниями, но не с с заболеваниями гломерулярного аппарата почки
• Степень эхогенности слабо коррелирует с тяжестью нарушения функции почек
• При паренхиматозных заболеваниях почек биопсия является обязательным методом исследования для постановки диагноза
• Роль УЗИ:
о Определение размера почек и толщины коркового слоя:
— Дифференциация острой и хронической почечной недостаточности
о Исключение обструкции мочеточника
• Большие гиперэхогенные почки: диабет, ВИЧ, острое воспаление
• Маленькие гиперэхогенные почки неспецифичны
• Необходимо дифференцировать от очагов повышенной эхогенности, например, медуллярного, коркового слоя почки или образований
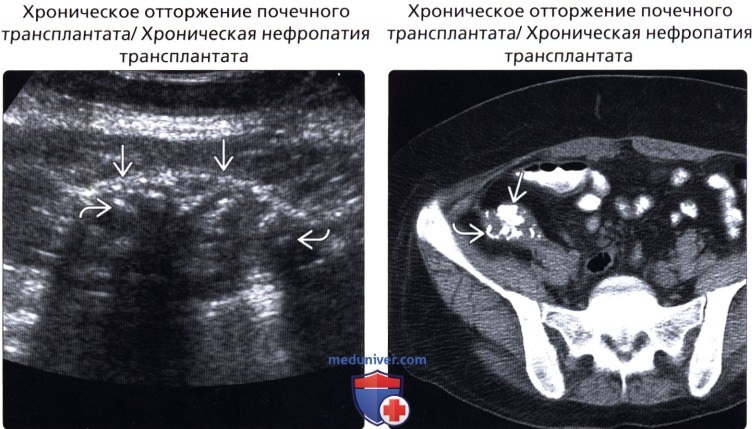
(Правый) Аксиальная КТ с контрастированием у того же пациента: визуализируется атрофия почечного трансплантата с крупноузловой и периферической кальцификацией. 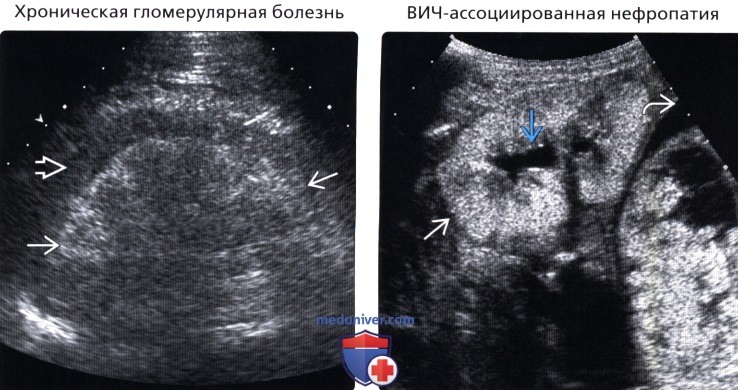
(Правый) УЗИ, продольное сканирование левой почки у пациента со СПИДом и почечной недостаточностью. Левая почка уменьшена, имеет повышенную эхогенность и расширение лоханки. Визуализируется умеренный асцит.
2. Распространенные заболевания:
• Диабетическая нефропатия:
о Важнейшая причина нефропатии взрослых
о При диабете поражаются клубочки, интерстиций и сосуды
о На ранних стадиях: почка выглядит нормально или немного увеличена, толщина коркового слоя сохранена
о Хронический процесс: маленькая эхогенная почка с тонким корковым слоем и вариабельной картиной кортико-медуллярной дифференциации
о ↑ индекса резистентности в режиме спектральной допплерографии с ↑ эхогенности коркового слоя
• Хроническая гломерулярная болезнь:
о Множественные патологические процессы и множественные заболевания:
— IgA-нефропатия является наиболее частой причиной идиопатического гломерулонефрита
— Очаговый сегментарный гломерулосклероз может быть идиопатическим и вторичным на фоне гипертензии или рефлюкс-нефропатии
— Мембранозная нефропатия является наиболее частой причиной идиопатического нефротического синдрома у жителей Европы
о Острое состояние: нормальная/увеличенная почка с нормальной или ↑ эхогенностью
о Кортико-медуллярная дифференциация исчезает при хронизации процесса
• Гипертензивный нефросклероз:
о 25% от всех случаев терминальной стадии почечной недостаточности
о Эхогенность почек зависит от хронизации процесса
о ↑ индекса резистентности с ↑ эхогенности коркового слоя
• Острый интерстициальный нефрит:
о Реакция гиперчувствительности на лекарственные средства или инфекционные агенты
о Клинически имитирует острый канальцевый некроз
о Размер почек может быть нормальным или увеличенным
о Эхогенность коркового слоя может быть повышена, что зависит от степени тяжести реакции
• Острый канальцевый некроз:
о Эхогенность может быть нормальной или повышенной
• Медуллярный нефрокальциноз:
о Причина: гиперпаратиреоидизм, почечный тубулярный ацидоз, губчатая почка, избыток витамина Д, подагра, саркоидоз, метастазы в костях
о ↑ эхогенности медуллярного вещества почки по сравнению с гипоэхогенной корой, отклонение от нормы
о Акустическое затенение
• Кортикальный нефрокальциноз:
о Очаговый: вследствие травмы инфаркта или инфекции
о Диффузный вследствие кортикального некроза почки, отторжения почечного трансплантата, хронического гломерулонефрита, синдрома Альпорта
о Характеризуется периферической паренхиматозной кальцификацией и ↑ эхогенности коры почки
• Острый пиелонефрит:
о Нормальная/отечная почка с характерным снижением эхогенности и потерей нормальной кортико-медуллярной дифференциации
о Могут визуализироваться очаги повышенной эхогенности, но более характерно ее снижение
о Утолщение уротелия и умеренный гидронефроз
• Рефлюкс-нефропатия:
о Вследствие интерстициального нефрита вызванного рефлюксом
о Эрогенная кора, расширенные чашечки со сморщиванием вышележащего кортикального слоя
(Правый) УЗИ, продольное сканирование почки у новорожденного: увеличенная гиперэхогенная почка с множественными мелкими кистами. Вторая почка имеет аналогичное строение. 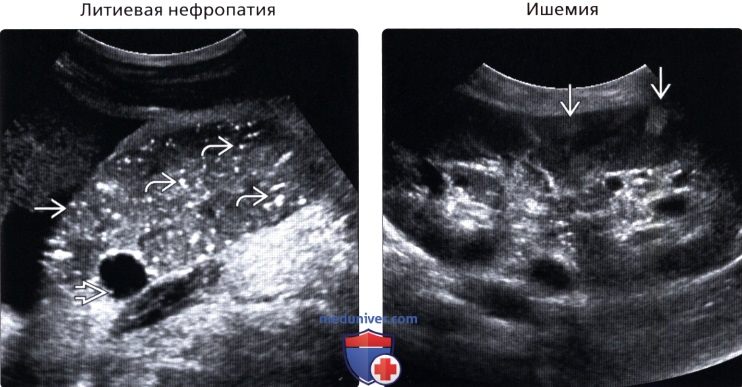
(Правый) УЗИ, продольное сканирование почечного трансплантата: гиперэхогенные клиновидные очаги коркового слоя. При биопсии обнаружены множественные кортикальные инфаркты.
3. Менее распространенные заболевания:
• Васкулит:
о Узелковый периартериит, гранулематоз Вегенера
о Маленькие почки с ↑ эхогенности коры
о Вероятно очаговое сморщивание и фиброз
• Ишемия:
о Стеноз почечной артерии или фибромускулярная дисплазия:
— Низкий индекс резистентности кровотока внутри почки, форма кривой медленного низкоскоростного кровотока
о Тромбоз почечной вены:
— Отсутствие венозного кровотока, обратный артериальный кровоток в диастолу
о Тромбоз почечной артерии:
— Тотальное или сегментарное отсутствие артериального кровотока
о Асимметричная, первично увеличенная и гопоэхогенная почка
о В поздней стадии, маленькая и гиперэхогенная почка, с диффузным снижением перфузии
о Может иметь сегментарные клиновидные очаги сморщивания и снижения перфузии
• Волчаночный нефрит:
о Острый: эхогенность и размер почки неспецифичны
о Хронический: маленькие эхогенные почки
• Хроническое отторжение почечного трансплантата/хроническая нефропатия трансплантата:
о Конечный результат отторжения и других повреждений
о Развивается спустя месяцы и годы после трансплантации
о Приводит к интерстициальному фиброзу
о Уменьшенная в размере эхогенная почка с низкой перфузией ± кальцификация
• Мультикистозная дисплазия почек:
о Изначально одностороннее мультикистозное поражение почек с гиперэхогенной диспластической паренхимой
о Позднее кисты сморщиваются и паренхима остается эхогенной
• ВИЧ-ассоциированная нефропатия:
о Встречается практически только у афроамериканцев
о Проявляется нефротическим синдромом и может молниеносно привести к терминальной стадии почечной недостаточности
о Как правило, большие, эхогенные почки с сохранением кортико-медуллярной дифференциации
о В дальнейшем синус сливается с корой и почки уменьшаются
• Острый кортикальный некроз:
о Субкортикальная зона сохранена, на ранней стадии образуется гипоэхогенный ободок
о Может произойти быстрая кортикальная кальцификация
о Изогнутая гиперэхогенная линия/акустической затенение
о Диффузное ↑ эхогенности паренхимы
4. Редкие заболевания:
• Эмфизематозный пиелонефрит:
о У пациентов с сахарным диабетом, иммунной недостаточностью, клиникой сепсиса
о Газообразующая некротизирующая инфекция почек
о Диффузный или сегментарный
о Гиперэхогенные эхосигналы с дистальным акустическим затенением
• Аутосомно-рецессивная поликистозная болезнь почек:
о Диагностируется в предродовом периоде при УЗИ
о Симметричное увеличение и повешение эхогенности почек
о Множественные мелкие кисты
о Эхогенность повышается за счет множественных отражений от стенок мелких кист
• Оксалоз:
о Характеризуется кортикальным и медуллярным нефрокальцинозом
о Гиперэхогенные почки; отсутствие кортико-медуллярной дифференциации
• Синдром Альпорта:
о Наследственное заболевание, сопровождающееся гематурией, протеинурией, гипертензией и глухотой
о Изначально нормальные почки, в дальнейшем уменьшенные и эхогенные
• Амилоидоз почек:
о В острую фазу почки увеличены, ↓ эхогенности коры
о При хроническом течении: ↓ размера и ↑ эхогенности
• Туберкулез почек:
о Хроническая атрофия паренхимы, гидронефроз, кальцификация
о Кальцифицированная мелкая почка «аутонефрэктомия»
• Литиевая нефропатия:
о Множественные мелкие кисты в коре и медуллярном веществе почки нормального размера
о Кисты образуют яркие точечные эхосигналы
Редактор: Искандер Милевски. Дата публикации: 12.12.2019
Медицинские интернет-конференции
Языки
Возможности ультразвукового метода исследования в диагностике опухолей почечной паренхимы
Никольский Ю.Е., Чехонацкая М.Л., Зуев В.В., Захарова Н.Б.
Резюме
Ключевые слова
Статья
Введение. Рак почки (РП) занимает 9-10 место в структуре онкологической заболеваемости и 6 место по количеству умерших онкологических больных. По абсолютному приросту впервые выявленных онкологических заболеваний РП находится на 2-3 месте, но показатели смертности от РП не снижаются.
Считается, что для первичного обнаружения опухоли почки в большинстве случаев достаточно выполнить ультразвуковое исследование (УЗИ). Метод используется для первичной диагностики РП. Удается выявить до 80 % бессимптомных опухолей почки [1], при этом количество больных с малыми (до 4 см.) опухолями ежегодно увеличивается до 6%. Первое сообщение о применении ультразвука в диагностике опухолей почек опубликовано в 1963г. J. Donald. В настоящее время точность метода достигает 97 %.
Считается, что отличить злокачественную опухоль от ангиомиолипомы при размерах образований менее 3см невозможно в каждом третьем случае [1]. В таких случаях используют цветовое доплеровское картирование (ЦДК), которое информирует о типе васкуляризации опухолевого узла [2]. Ультрасонография позволяет провести дифференцировку между простой и сложной кистой, «сомнительным» кистозным образованием и солидной опухолью [3].
Диагностика венной инвазии при РП достигает 95%. Информацию об опухолевом поражении нижней полой вены дополняют рентгеновская компьютерная и магнитно-резонансная томография, а также ангиография.
Среди преимуществ УЗИ важно отметить обнаружение вовлечения в патологический процесс лимфатических узлов. Чувствительность эхографии в определении увеличенных лимфатических узлов составляет от 50-60% до 90% [4].
В то же время, несмотря на высокую ценность и информативность ультразвукового метода, необходимо выполнение компьютерной или магнитно-резонансной томографии [5]. УЗИ сочетает в себе доступность, дешевизну, высокую информативность и отсутствие лучевой нагрузки.
Материалы и методы. Всего было обследовано 46 человек, проходящих лечение в НИИ фундаментальной и клинической уронефрологии, клинике урологии ГБОУ ВПО «Саратовского ГМУ им. В.И. Разумовского» Минздрава России. Основную группу составили 32 пациента с раком почки, в группу сравнения вошли 14 пациентов с доброкачественными новообразованиями почек. Возраст обследуемых от 29 до 62 лет.
Распределение пациентов в зависимости от гистологического строения и патоморфологической градации РП по критерию Fuhrman представлено в табл. 2.
Согласно полученным данным у 24 (81 %) больных верифицирован светлоклеточный рак почки, у 5 (11,9 %) – хромофобный, у 3 (7,1 %) – папиллярный РП.
У 26 (61,9 %) пациентов опухоль по критерию Fuhrman соответствовала G1, у 11 ( 26,2 %) – G2, у 5 (11,9 %) – G3 и G4 – выявлено не было.
Двухсторонний рак почки был диагностирован у двух обследуемых.
УЗИ органов забрюшинного пространства проводилось натощак на аппарате SA 9900 Medison конвексным датчиком с частотой 3,5 МГц по стандартным методикам в положениях лежа на спине, лежа на боку и стоя.
В режиме «серой шкалы» оценивали положение, форму и размеры почек, их контуры, состояние паренхимы и чашечно-лоханочной системы, толщину паренхимы и наличие объемных образований в ней. Проводилась оценка УЗ анатомии надпочечников, регионарных, парааортальных и паракавальных лимфатических узлов, почечных артерий, почечной и нижней полой вен. При изучении опухолевого узла определяли локализацию, размеры, форму, контуры, эхоструктуру. Оценивали взаимоотношение объемного образования с окружающими анатомическими структурами (надпочечники, сосудистая ножка и т.д.). При ультразвуковом сканировании в режиме цветового доплеровского картирования (ЦДК) определяли степень васкуляризации опухолевых узлов.
Результаты исследования. По данным проведенного исследования величина злокачественных новообразований находилась в диапазоне от 2,1х1,7 см до 11,3х8,0 см. Средние размеры опухоли составляли 7,7х6,7 см (Табл. 4).
Размеры доброкачественных опухолей колебались в пределах от 1,6х1,7 см до 3,9х4,1 см и в среднем были равны 3,2х2,7 см.
Согласно результатам исследования у 47 (76,2 %) больных основной группы определялась деформация контуров пораженной почки. Среди пациентов с доброкачественными новообразованиями данный признак встречался в 5 (35,7 %) наблюдениях.
Наличие ровных контуров почки установлено у 9 (21,4 %) больных РП и у 9 (64,3 %) пациентов с доброкачественными опухолями, что обусловлено преимущественной интрапаренхиматозной локализацией опухолевого узла.
Частым признаком РП было наличие бугристых наружных контуров опухоли – у 31 (73,8%) больных. Данная характеристика опухоли не встретилась у пациента с доброкачественными новообразованиями. Ровные наружные контуры злокачественного узла были выявлены в 11 (26,2 %) наблюдениях. У больных с доброкачественными опухолями почки этот признак определялся в 14 (100 %) случаях.
Наличие признаков псевдокапсулы у опухолевого узла установлено у 5 (11,9%) пациентов РП. При этом во всех наблюдениях размеры новообразований были менее 4 см и диагностирована Т1а стадия заболевания.
По данным ультразвукового исследования опухолевые узлы имели различные эхогенные характеристики. У больных РП выявлялись гиперэхогенные опухолевые узлы – в 19 (45,2 %) наблюдениях. Из обследуемых с доброкачественными опухолями гиперэхогенная структура опухоли была установлена у 3 (25%) пациентов. Гипоэхогенность была характерна для злокачественных опухолей в 8 (19 %), а для доброкачественных новообразований в 5 (35,7 %) случаях. Изоэхогенные опухолевые узлы были выявлены у 8 (19 %) больных РП и у 1 (7,1 %) пациента из группы сравнения. Частой характеристикой РП являлась смешанная эхогенность. Данный признак обнаружен у 7 (16,8 %) обследуемых пациентов. Анэхогенные образования отмечались только у пациентов группы сравнения в 6 (43 %) наблюдениях, в последующем у них были верифицированы простые кисты.
По данным эхографии у 9 (21,4%) пациентов с РП определялись признаки геморрагических включений в строме. Неоднородность структуры по причине наличия жировых включений установлена у 5 (35,7 %) пациентов с доброкачественными опухолями.
Помимо УЗИ в режиме серой шкалы, проводилось сканирование в режиме ЦДК. Результаты исследования показали, что в своем большинстве злокачественные опухоли гиперваскулярны. Данный признак обнаружен у 35 (83,3 %) больных РП. Гиповаскулярные опухолевые узлы определялись у 4 (9,5 %) пациентов с РП. Среди лиц группы с доброкачественными новообразованиями гиперваскуляризация не отмечалась.
Очень часто новообразования почки деформировали чашечно-лоханочную систему. При УЗИ компрессия чашечно-лоханочной системы пораженной почки выявлялись у 13 (31 %) больных РП и у 2 (14,3 %) с доброкачественными опухолями почки.
При УЗ-сканировании существует возможность определения наличия псевдокапсулы опухоли, а также ее целостности. Проведенные исследования показали, что псевдокапсула определялась у 14 (33,3 %) больных РП и у 3 (21,4 %) группы пациентов с доброкачественными опухолями. У пациентов с РП отсутствие псевдокапсулы и её дефекты были выявлены в 8 (19%) и в 6 (14,3 %) наблюдениях соответственно.
Эхографические признаки инвазии раковой опухоли в окружающую клетчатку были обнаружены у 2 (4,8 %) больных РП, у которых выявлялась стадия Т3 заболевания.
Ультразвуковая оценка поражения почечной вены и нижней полой вены (НПВ) показала наличие опухолевого тромба в почечной вене у 4 (9,5 %) больных РП. Из них у 1 (2,4 %) тромб распространялся в НПВ. Ни в одном из наблюдений венный тромб не распространялся выше уровня диафрагмы.
Была выполнена эхографическая оценка состояния регионарных и отдаленных лимфатических узлов. Критерием метастатического поражения лимфатического узла служило превышение размеров более 1 см. У 2 (4,8 %) пациентов с РП определялся единичный увеличенный регионарный лимфатический узел. Размеры узлов составляли 1,2 и 1,5 см. Наличие 2-х и более регионарных лимфатических узлов выявлено у 2 (4,8 %) пациентов. Величина их достигала 2,1 см. В группе лиц с доброкачественными новообразованиями почки случаев поражения лимфатических узлов в ходе исследования выявлено не было.
Признаков вовлечения в патологический процесс надпочечников и выхода злокачественных опухолей за пределы фасции Героты не обнаружено.
Признаками РП по данным УЗ-исследования являлись: наличие опухолевого узла, гиперэхогенного или смешанной эхогенности, размеры опухолевой массы более 4 см, неоднородность структуры опухолевого узла (преимущественно за счет наличия кистозных включений), деформация контуров почки, неровные бугристые контуры, гиперваскуляризация по данным ЦДК.
Обсуждение. Следует отметить, что для злокачественных опухолей паренхимы почки по сравнению с доброкачественными новообразованиями характерны большие размеры, деформация наружных контуров и ЧЛС пораженной почки, неоднородность структуры, бугристость контуров, гиперваскуляризация (в режиме ЦДК).
Диагностические показатели (чувствительность, специфичность, точность) данных УЗИ и УЗИ в режиме ЦДК представлены в табл. 5.
Среди недостатков метода следует отметить низкую эффективность в выявлении новообразований почечной паренхимы, которые имеют интрапаренхиматозное расположение без деформации контура почки и величина которых менее 1,5 см.
Выводы. УЗ исследование органов забрюшинного пространства необходимо выполнять всем пациентам с подозрением на новообразования почечной паренхимы почки. Метод позволяет выявлять структуру опухолевого узла, его васкуляризацию и уточнить степень распространенности процесса. Во время сканирования обязателен осмотр почечных сосудов и нижней полой вены.
Литература
Таблицы
Таблица 1. Распределение больных раком почки по стадиям заболевания
Небольшие образования в почках: стоит ли обращать на них внимание?
На некоторых форумах и порталах мы заметили ряд негативных отзывов о работе кабинета ультразвуковой диагностики нашей Клиники. Суть их сводится к тому, что некоторые пациенты жалуются на то, что у них обнаруживают в почках несуществующие образования.
Попробуем разобраться в этой ситуации.
Иногда после проведения ультразвукового исследования врач ставит диагноз – «микролиты почек». Стоит ли начинать беспокоится о своем здоровье при таком диагнозе?
У каждого врача свои методы лечения и диагностики, поэтому некоторые считают, что на наличие столь «незначительных» образований в почках не имеет смысла обращать внимания, другие — что именно сейчас стоит начать профилактическое лечение и избежать серьезных осложнений в будущем.
Микролиты в почках — что это такое? Так звучит один из наиболее часто задаваемых вопросов в кабинете врача–уролога. Микролитами в медицине называют песок и мелкие камни (размерами менее 4 миллиметров), которые по каким-то причинам выпали в осадок в почках. Эти образования обычно не причиняют какого-либо беспокойства, и обнаруживается при комплексном обследовании, иногда совершенно случайно.
Врачи Клиники профессиональной косметологии и медицины считают, что легкомысленно относиться к такому диагнозу не стоит. Ведь со временем эти мелкие камешки могут сильно увеличиться в размерах и превратиться в крупные камни, с которыми намного сложнее бороться.
Микролиты можно считать первой стадией мочекаменной болезни. На данном этапе песчинки слишком малы, чтобы причинить какие-то неудобства, но со временем соль (песок) превращается в микролиты, кристаллы которых объединяются и в дальнейшем возникает угроза развития болезни.
Кроме этого, при наличии мелких образований в почках повышается риск развития воспалительных заболеваний, так как на микролиты легко оседают болезнетворные бактерии.
Появление мелких кристаллов в почках свидетельствует общем заболевании организма, это одно из проявлений мочекаменной болезни, причиной которой могут являться нарушения обмена веществ (нарушения обмена щавеливой кислоты, пурина и фосфорно-кальциевого обмена), в результате которых образуются данные образования, состоящие их оксалатов, уратов или фосфатов. Чаще всего микролиты имеют смешанный состав.
Почему возникают микролиты в почках?
И это далеко не полный список возможных причин возникновения микролитов в ваших почках…
Микролиты почек довольно часто – случайная находка при проведении УЗИ почек во время профилактического осмотра или при обследованиях по поводу других заболеваний.
Но если уж их обнаружили, то стоит провести более глубокое обследование, чтобы установить, какой вид обмена веществ нарушен и есть ли еще какие-то заболевания почек и мочевыводящих путей — это поможет провести своевременное правильное лечение.
«Как лечить микролиты в почках?» вот вопрос, который волнует всех у кого случайным образом выявили эти отложения в почках.
Терапия зависит от химического состава микролитов, конкрементов. Обычно требуется консервативное лечение (терапия, направленная на их растворение и выведение мелкими фракциями).
Необходимо нормализовать свое питание, выбрать согласованную диету с учетом особенностей организма. Тип диеты должен подбирать только врач – уролог с учетом типа обнаруженных солей. При фосфатных образованиях требуется исключить из еды пищу, содержащую щелочные соединения и кальций. Если выявлены ураты, то надлежит убрать из питания мясо и прочие продукты, в чей состав входят пурины. При преобладании оксалатов надо избегать цитрусовых и продуктов, содержащих лимонную и щавельную кислоты.
Микролиты в почках можно держать под контролем. Правильная диета и нормализация водного баланса может послужить тем буфером, который не позволит развиться мочекаменной болезни. Для предотвращения болезни в некоторых случаях рекомендуется проводить профилактические курсы литолитической терапии.
Любое лечение, диету или ограничения в питании специалист назначает, на основании УЗИ и результатов лабораторных исследований (анализа мочи и биохимического анализа крови). План лечения составляется индивидуально, с учетом особенностей больного. Очень важно понимать, что препараты, которые вы назначаете себе сами, или вам советуют ваши друзья, вряд ли помогут вылечиться, поэтому только обращение к врачу гарантирует положительные результаты.
И напоследок еще раз хочется отметить, что если у вас поставили диагноз «микролиты в почках»: вы всегда сможете махнуть на это рукой и даже найти специалистов, которые тоже не придадут этому значения, а можете принять превентивные меры и оградить себя от серьезного заболевания в будущем.
