Метронидазол для кошек для чего
Антихеликобактерные средства (ч. 2)
Схема эрадикации бактерии H. pylori подбирается в индивидуальном порядке в зависимости от чувствительности бактерии и реакции организма на выбранные препараты.
Преферанская Нина Германовна
Доцент кафедры фармакологии института фармации им. А.П. Нелюбина Первого МГМУ им. И.М. Сеченова (Сеченовский университет), к.фарм.н.
Амоксициллин (табл./капс. 250 мг, 500 мг) — полусинтетический антибиотик пенициллинового ряда широкого спектра действия, с умеренной активностью в отношении H. pylori. Биодоступность составляет 70–80%, растворимая лекарственная форма — 90%. В тканях достигается терапевтическая концентрация. Амоксициллин характеризуется широким спектром антимикробного действия, низким уровнем резистентности, хорошей всасываемостью в желудочно–кишечном тракте, высокой биодоступностью и кислотостойкостью. Блокада амоксициллином пенициллиносвязывающих белков приводит к остановке роста и гибели микробной клетки.
Период полувыведения — 1–1,5 ч. Выводится на 50–70% почками в неизмененном виде путем канальцевой секреции (80%) и клубочковой фильтрации (20%), печенью — 10–20%. В небольшом количестве выделяется с грудным молоком.
Противопоказаниями служит повышенная чувствительность к амоксициллину, детский возраст до 3 лет.
Важно! Вызывает аллергические реакции, тошноту, нарушения со стороны крови и лимфатической системы очень редко, диарею, очень редко кристаллурию.
Кларитромицин (табл. 250 мг, 500 мг; капс. 250 мг) — относится к группе полусинтетических макролидов, оказывает дозозависимый бактериостатический эффект за счет блокирования белковых систем микробной клетки, взаимодействует с 50S рибосомальной субъединицей, подавляет синтез белка бактерий. Однако при достижении концентрации, которая в 2–3 раза превышает минимальную ингибирующую концентрацию, оказывает бактерицидное действие. Бактерицидное действие оказывает в отношении H. pylori, данная активность Кларитромицина выше при нейтральном pH, чем при кислом. Кларитромицин по эффективности в отношению к H. pylori превышает все другие активные субстанции этой группы. Обладает широким спектром действия и является одним из наиболее эффективных и распространенных макролидов. При приеме внутрь хорошо всасывается, концентрация его в тканях намного превышает сывороточную. Максимальное накопление также наблюдается в слизистой ЖКТ.
Препарат хорошо проникает внутрь клеток (моноцитов, макрофагов, фагоцитов), создавая высокие внутриклеточные концентрации. Высокие концентрации в очаге воспаления делают его средством выбора при H. pylori — ассоциированной патологии желудка и 12-перстной кишки. Благодаря лиофильности способен проникать в клетки и накапливаться в высоких концентрациях в слизистой оболочке желудка и двенадцатиперстной кишки, что имеет большое значение при эрадикации H. pylori.
Также нельзя не вспомнить позитивный эффект санации, присущий Кларитромицину. Широкий спектр активности данного антибиотика по отношению к грампозитивным и грамнегативным бактериям позволяет элиминировать патогенные и условно–патогенные возбудители из полости ЖКТ, колонизация которых наблюдается в условиях хеликобактер–ассоциированных заболеваний. Препарат обладает собственной противовоспалительной активностью, что обусловлено угнетением продукции провоспалительных цитокинов и стимуляцией синтеза противовоспалительных гуморальных факторов. Однако самым главным его качеством является способность разрушать матрикс биопленки. 99% микроорганизмов, к которым относится и H. pylori, существуют не в виде отдельных микроорганизмов, а в составе сложно организованных сообществ — биопленок, которые представляют собой совокупность бактериальных клеток, которые окружены внеклеточным матриксом, который имеет полисахаридную природу. Матрикс выполняет защитную функцию и часто является причиной устойчивости микроорганизмов к действию антибиотиков, резистентность бактерий в составе биопленки возрастает в 10–1000 раз.
Важно! При применении препарата могут возникать диарея, гиперчувствительность, аллергические реакции, часто сыпь, очень редко может вызвать анафилактоидную реакцию, дерматит, нарушение слуха, звон в ушах (частота неизвестна), а также снижение числа лейкоцитов и тромбоцитов.
Метронидазол (ТН «Трихопол», «Флагил», табл. 250 мг) — противопротозойный препарат, относится к производным 5-нитроимидазола, активен в отношении микроаэрофилов H. pylori. Механизм действия заключается в биохимическом восстановлении 5-нитрогруппы внутриклеточными транспортными протеинами анаэробных микроорганизмов и простейших. Препарат оказывает избирательный бактерицидный эффект в отношении тех микроорганизмов, ферментные системы которых способны восстанавливать нитрогруппу. Восстановленная 5-нитрогруппа взаимодействует с дезоксирибонуклеиновой кислотой (ДНК) клетки микроорганизмов. Возникает ингибирование тканевого дыхание, нарушается репликация ДНК, синтез нуклеиновых кислот и синтез белка, что ведет к гибели бактерий.
Метронидазол быстро проникает в ткани (легкие, почки, печень, кожу, желчь, спинномозговую жидкость, слюну, семенную жидкость, вагинальный секрет), в грудное молоко и проходит через плацентарный барьер. Около 30–60 % метронидазола метаболизируется путем гидроксилирования, окисления и глюкуронирования.
Препарат медленно выводится из организма, период полувыведения 8–10 час., при повторных введениях кумулирует. Проникает в ткани и жидкости организма, обеспечивая терапевтические концентрации.
Важно! Вызывает темное окрашивание мочи, металлический привкус во рту, тошноту, рвоту, диарею, могут возникать аллергические реакции: крапивница, кожная сыпь, нарушения со стороны иммунной системы: ангионевротический отек, анафилактический шок.
КОМПЛЕКСНОЕ ПРИМЕНЕНИЕ ЛС
Успешная схема лечения основана на сочетании препаратов, которые предотвращают возникновение резистентности и настигают бактерию в различных участках желудка. Терапия должна гарантировать, что даже небольшая популяция микроорганизмов не останется жизнеспособной. В схемы терапии обязательно включают препараты висмута, химиотерапевтические препараты и ингибиторы протонной помпы (о последних препаратах мы писали в предыдущей статье).
Существуют стандартные схемы лечения двух-, трех- или четырехкомпонентной терапии в период лечения и обострения гастритов, язвенной болезни12-перстной кишки и желудка.
Используют:
√ БИТЕРАПИЮ: Ранитидин + Висмута цитрат (Пилорид);
Амоксициллин + Метронидазол (Хеликоцин);
√ ТРОЙНУЮ ТЕРАПИЮ:
Кларитромицин + Омепразол + Тинидазол (Пилобакт);
√ КВАДРОТЕРАПИЮ:
ЭРАДИКАЦИОННАЯ ТЕРАПИЯ H. pylori включает комплекс нескольких препаратов. Распространенная ошибка, которая зачастую приводит к непредсказуемым результатам, замена даже одного хорошо изученного препарата из стандартной схемы на другой препарат той же группы. Использование данных схем лечения значительно улучшает состояние больных и предупреждают развитие рецидивов.
Применение комбинированных лекарственных препаратов «Пилобакт», «Пилорид», «Хеликоцин» и др. значительно улучшает состояние больных и предупреждает развитие рецидивов. Как правило, терапия обязательно включает антисекреторные препараты, химиотерапевтические средства, гастропротекторы и препараты коллоидного висмута.
Интенсивную терапию проводят до достижения устойчивой ремиссии и отсутствия рецидивов у больных в течение 1,5–2 лет. При необходимости проводят профилактическую противорецидивную терапию. При применении комбинированной терапии необходимо убедиться в безопасном применении сочетанных препаратов, их переносимости и эффективности. При применении таких препаратов могут наблюдаться нежелательные побочные явления: тошнота, рвота (20%), диарея (10%), псевдомембранозный колит (1%), головокружение (2%), чувство жжения в ротовой полости, глотке, кандидоз (15%). Неэффективность лечения может быть обусловлена нарушением правил приема препаратов или развитием устойчивости бактерии к ним. Но несмотря на применение комбинированных схем лечения, у 10–20% пациентов, инфицированных H. pylori, не удается достичь элиминации возбудителя.
Повышают клиническую эффективность эрадикационной терапии комбинации ингибиторов протонной помпы (ИПП) с противомикробными препаратами.
Предполагается, что антисекреторные препараты из группы ИПП могут способствовать повышению концентрации антимикробных средств (Метронидазола и Кларитромицина) в просвете желудка. ИПП уменьшают объем желудочного сока, вследствие чего вымывание антибиотиков с поверхности слизистой уменьшается, а концентрация антибиотиков, соответственно, увеличивается. Кроме того, снижение объема соляной кислоты поддерживает стабильную терапевтическую концентрацию антимикробных препаратов. При проведении эрадикационной антихеликобактерной терапии совместно с ИПП является одним из необходимых условий.
Успешность комбинированных схем терапии определяется во многом правильным выбором антибактериального средства и обеспечением постоянно высокого уровня эрадикации бактерии. Удлинение курса лечения до 10–14 дней также повышает эффективность эрадикации в среднем на 5%, а назначение высоких (двойных) доз ИПП позволяет дополнительно получить 8% показателей эффективности эрадикации H. pylori.
Именно два антибактериальных агента Амоксициллин и Кларитромицин определяют высокую эффективность в отношении микроорганизмов, которые находятся в фазе деления. Поддержка уровня рН в желудке выше чем 3,0 при помощи антисекреторных препаратов резко тормозит процесс деградации Кларитромицина (при рН 1,0 в желудочном соке Т½ составляет 1 час, а при рН 7,0 205 час.), что обеспечивает полноценную эрадикацию H. pylori. На протяжении последних 20 лет в основных схемах эрадикационной терапии сохраняется стойкая комбинация указанных антибиотиков, что связано с фармакокинетическими и фармакодинамическими особенностями данных препаратов.
Схема эрадикации бактерии H. pylori подбирается в индивидуальном порядке в зависимости от чувствительности бактерии и реакции организма на выбранные препараты. Продолжительность курса лечения определяется лечащим врачом. Самолечение такого опасного заболевания, как хеликобактериоз, категорически противопоказано.
МЕТРОНИД 50 инструкция по применению
Лекарственная форма
Форма выпуска, состав и упаковка
Раствор для инъекций прозрачный, от светло-желтого до желтого цвета.
| 1 мл | |
| метронидазол | 50 мг |
Расфасован по 20, 50, 100, 250 или 500 мл в стерильные стеклянные флаконы, укупоренные резиновыми пробками, укрепленные алюминиевыми колпачками. Каждая потребительская упаковка снабжена инструкцией по применению.
Фармакологические (биологические) свойства и эффекты
Противопротозойный препарат, производное нитроимидазола.
Метронидазол, действующее вещество препарата, активен в отношении анаэробных бактерий (споро- и неспорообразующих), трепонем, амеб, гистомонад, балантидий и трихомонад.
Механизм действия заключается в биохимическом восстановлении 5-нитрогруппы метронидазола внутриклеточными транспортными протеинами анаэробных микроорганизмов и простейших. Восстановленная 5-нитрогрупна метронидазола взаимодействует с ДНК бактериальной клетки, ингибируя в ней синтез нуклеиновых кислот, что ведет к гибели микроорганизма.
Метронид 50 по степени воздействия на организм относится к малоопасным веществам (4 класс опасности согласно ГОСТ 12.1.007-76). В рекомендуемых дозах хорошо переносится животными, не оказывает местнораздражающего и сенсибилизирующего действия.
Показания к применению препарата МЕТРОНИД 50
Порядок применения
Метронид 50 применяют в/м, дважды с интервалом 48 ч в следующих дозах:
В случае если объем вводимого раствора превышает 10 мл, его следует вводить животным в несколько мест.
В тяжелых случаях (особенно при анаэробных инфекциях) препарат вводят ежедневно 1 раз/сут в течение 3-5 дней.
При необходимости курс лечения повторяют через 10-15 дней.
Одновременно проводят симптоматическое лечение, назначают витамины, осуществляют дезинфекцию и дератизацию мест содержания животных.
Особенностей действия лекарственного препарата при первом применении и отмене не выявлено.
При пропуске приема одной или нескольких доз лекарственного препарата применение следует возобновить как можно быстрее в предусмотренных дозах и по той же схеме. Не следует вводить двойную дозу для компенсации пропущенной.
Побочные эффекты
При применении препарата в соответствии с инструкцией побочных явлений и осложнений, как правило, не наблюдается.
Местные реакции: у некоторых животных в месте введения лекарственного препарата возможно появление местной реакции в виде зуда, эритемы, отека, которые спонтанно исчезают без применения терапевтических средств.
Аллергические реакции: у некоторых животных возможны аллергические явления.
Противопоказания к применению препарата МЕТРОНИД 50
Особые указания и меры личной профилактики
В случае появления аллергических реакций применение препарата прекращают и проводят десенсибилизирующую терапию.
Препарат не следует применять одновременно со спиртосодержащими препаратами.
Метронидазол усиливает действие непрямых антикоагулянтов.
Метронид 50 не следует смешивать в одном шприце с другими препаратами.
Убой свиней на мясо разрешается не ранее чем через 15 суток после последнего введения лекарственного препарата. Мясо животных, вынужденно убитых до истечения указанного срока, используется для кормления плотоядных животных.
Меры личной профилактики
Все работы с препаратом Метронид 50 следует осуществлять с соблюдением правил личной гигиены и техники безопасности, предусмотренных при работе с лекарственными препаратами для животных. Во время работы запрещается пить, курить и принимать пищу. По окончании работы руки следует вымыть теплой водой с мылом.
Людям с гиперчувствительностью к компонентам препарата следует избегать прямого контакта с препаратом Метронид 50. При случайном контакте лекарственного препарата с кожей или слизистыми оболочками глаз их необходимо промыть большим количеством воды. При появления аллергических реакций или при случайном попадании препарата в организм человека следует немедленно обратиться в медицинское учреждение (при себе иметь инструкцию по применению препарата или этикетку).
Пустую упаковку из-под препарата запрещается использовать для бытовых целей, она подлежит утилизации с бытовыми отходами.
Условия хранения МЕТРОНИД 50
Препарат следует хранить в закрытой упаковке производителя, в сухом, защищенном от прямых солнечных лучей, недоступном для детей месте, при температуре от 5°С до 25°С.
Срок годности МЕТРОНИД 50
Неиспользованный лекарственный препарат утилизируют в соответствии с требованиями законодательства.
Пожалуйста, заполните поля и убедитесь в их правильности
Спасибо за Ваш отзыв, он будет опубликован после проверки
МЕТРОНИД 50 отзывы
Помогите другим с выбором, оставьте отзыв об МЕТРОНИД 50
Трихомоноз кошек
Трихомоноз кошек – это относительно не новая, но пока малоизученная, но очень распространенная паразитарная болезнь кошек. Заводчики кошек сталкиваются с ней чаще, чем даже ветеринарные врачи, потому что именно длительные хронические диареи у котят в питомниках кошек послужили причиной изучения трихомоноза.
Впервые трихомоноз описан был в 1922 году. Исследования в то время почти не проводились, так как считалось, что это часть комменсальной микрофлоры. Однако было исследование, когда после заражения котята развили диарею такую, что погибли в течение 10 дней после заражения. Однако большого внимания тогда трихомоносам не уделяли. Определили что есть у кошек отдельный штамм простейших, который устойчив к метронидазолу, но глубокое исследование трихомоноза кошек началось всего несколько лет назад и сейчас набирает обороты.
Активное изучение началось в начале 2000 годов, большую роль и в изучении и исследовании трихомоноза кошек занимает американский ветеринарный врач Gookin JL. Его англоязычные исследования можно найти в интернете.
Заражение происходит орально-фекальным путем, чаще всего в виде прямого контакта со свежим калом зараженного животного. Вылизывание загрязненной шерсти, друг друга, и загрязненность окружающей среды являются основными факторами заражения.
Генетическая предрасположенность есть, болеют в основном породистые, доказана неустойчивость в этим паразитам. В большинстве исследований чистокровные породистые кошки заражались чаще.
Часто такие кошки имеют большую историю болезни, обращаются к разным врачам, прежде чем находят причину. Часто им становится лучше на лекарствах, антибиотиках, диетах, после отмены – возврат симптомов: или сразу или через некоторое время.
Часто протекают совместно с лямблиозом и кокцидиозом, клостридиозом, вызывая ко-инфекцию и трудности при лечении и диагностике, так как при обнаружении лямблий и других распространенных простейших врачи не всегда исследуют дальше, считая причину диареи установленной, а исследование на трихомоноз не является рутинным. Симптомы этих болезней очень схожи. Поэтому часто причиной якобы « очень устойчивых лямблий, не отвечающих на терапию» являются как раз недодиагностированные трихомоносы. Также ряд авторов считает, что именно наличие сопутствующих паразитозов является причиной для клинического проявления диареи.
Клинические признаки трихомоноза:
Газы и активная перистальтика, недержание стула. Владельцы отмечают чрезвычайно неприятный, даже зловонный запах фекалий и газов, при дефекации часто звуки «журчания».
Часто протекает совместно с лямблиозом, кокцидиозом.
Заражение, носительство, тяжесть течения трихомонозом не зависит от ВЛК, ВИД и ГКС в иммуносупрессивных дозах, исследования не доказали связи. То есть, болеют не только животные с иммуносупрессией.
Может не обнаруживаться в рутинных анализах, так как паразит имеет только стадию трофозоита, не выдерживает охлаждения и для большинства исследований кала используется гиперсолевой раствор, в котором они погибают и движения не видно, и анализ получается ложноотрицательный. Также нужен очень свежий мазок или смыв, ибо трихомоносы живут всего 20 минут в окружающей среде. Максимально 6 часов.
Самый точный способ – культивация на специальных средах. Не каждая клиника имеет термостат для культивации, и специальные среды, достаточно дорогие, около 1000 р., поэтому этот метод встречается редко.
ПЦР после экстракции ДНК из свежих фекалий
Флотационные методы не применяются
Важно отличать трихомонад от лямблий – лямблии имеют движение по типу «падающего листа», они вертятся. А трихомонасы – движутся целенаправленно, движение поступательные.
Ронидазол 20-30 мг\кг 2 раза в день 2 недели. Единственный с доказанной эффективностью, используется в птицеводстве, для лечения трихомонад, живущих в зобу птиц. Также эффективен и у кошек.
Но есть очень большая проблема – для кошек есть нейротоксичный эффект и не все кошки могут пройти полный курс лечения из-за побочных эффектов. Иногда около 50% кошек проявляют тремор, слюнотечение, дрожь, крутятся на месте. Лечение в таких случаях прекращают, потому что оно становится опасно.
Ронидазол не сертифицирован в России для кошек, поэтому прибрести его можно только в магазинах для голубей, или на Птичьем рынке в отделах для голубей. Лучше покупать в проверенных голубятниками магазинах, по рекомендациям и отзывам, потому что подделки на рынках периодически встречаются.
Что делать, если у кошки проявились побочные эффекты на Ронидазол?
Ситуация сложная, потому что к остальным препаратам трихомонасы малоэффективны, в том числе – Орнидазол, который часто называют альтернативой….
При развитии побочных эффектов препаратом выбора является:
Тинидазол – 30 мг\кг 14 дней 1 раз в день.
Его плюс еще и в том, что Тинидазол действует также на лямблий, а часто именно сочетание этих двух паразитозов дает диарею. Однако действие на трихомонад слабее.
После проведенного лечения обычно наступает явное улучшение, стул становится обычным, сформированным, котята начинают активно набирать вес.
К сожалению, даже после полного курса лечения примерно 54% кошек рецидивируют. Даже если были получены отрицательные смывы или ПЦР. Причиной может быть реинвазия (перезаражение) или не все кошки освободились от паразита. Рецидивы обычно случается после стрессовой ситуации или смены корма.
Часто реинвазия в питомнике или приюте возникает из-за того, что лечат не все поголовье, а только тех, кто выявляет клинические признаки. А остальные кошки могут быть носителями и происходит перезаражение.
Некоторые авторы для закрепления периода ремиссии применяют препарат паромомицина 165 мг\кг 2 раза в день 5 дней. Но, к сожалению, и он обладает нейротоксичностью, и должен использоваться с осторожностью, но он делает ремиссию более устойчивой.
В целом благоприятный. Наблюдается самовыздоровление у 88% после достижению 2 лет. Но остаются носителями инвазии в питомнике.
Лечение лямблиоза у кота
Добрый день!
Хотела задать вопрос доктору Скороходову по поводу лечения лямблиоза у кота Тимофея (№ карты 13242).
Тиберал (по 250 мг в течение 3-х дней) не помог. Следует переходить ко второму этапу: трихопол (187 мг 2 раза в день 30 дней). Прочитала инструкцию, очень смутила длительность приема, поскольку в инструкции при лямблиозе назначают 1 таблетку в день в течение пяти дней.
Ко всему прочему коту затолкнуть в рот таблетку мы не в силах, с тибералом ездили в клинику, но ездить 2 раза в день целый месяц не представляется возможным.
Корректно ли назначение на месяц? Возможны ли другие варианты? Спасибо.
Здравствуйте.
Тиберал даётся коротким курсом, но не всегда помогает. Трихопол 2раза в день в течение месяца помогает почти всем.
Из препаратов короткого курса могу ещё порекомендовать макмирор 200мг по 1/4 таблетки 2 раза в день 7 дней.
Определения чувствительности лямблий к конкретному препарату нет к сожалению, поэтому приходится назначать лечение без этого исследования. Так как препараты короткого курса пусть не всегда,но помогают, то назначаю всегда сначала их.
Почему людям трихопол не назначают долгим курсом не знаю, возможно это просто не описано в данной инструкции, мы на месяц назначаем и кошкам, и собакам.
Кроме таблеток трихопол есть в виде инфузионного препарата (внутривенно вводится через катетер также 2раза в день), но на это большинство владельцев не согласны,т.к. катетер надо менять каждые 3-7 дней.
Жаль,что кошка отказывается от лечения путём поглащения таблеток, но я адекватной замены при данной патологи не знаю.
КИШЕЧНЫЙ ДИСБАКТЕРИОЗ
Что понимают под дисбактериозом? Какие методы диагностики являются современными и достоверными? Какие лекарственные препараты применяются при дисбактериозе? Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых
Что понимают под дисбактериозом?
Какие методы диагностики являются современными и достоверными?
Какие лекарственные препараты применяются при дисбактериозе?
Нормальная микробная флора кишечника
Количество анаэробов (пептострептококки, бактероиды, клостридии, пропионобактерии) составляет около 10% в тонкой и до 20% в толстой кишке. На долю энтеробактерий приходится 1% от суммарной микрофлоры слизистой оболочки.
Кишечные палочки, энтерококки, бифидобактерии и ацидофильные палочки обладают выраженными антагонистическими свойствами. В условиях нормально функционирующего кишечника они способны подавлять рост несвойственных нормальной микрофлоре микроорганизмов.
Расщепление непереваренных пищевых веществ в толстой кишке осуществляется ферментами бактерий, при этом образуются разнообразные амины, фенолы, органические кислоты и другие соединения. Токсические продукты микробного метаболизма (кадаверин, гистамин и другие амины) выводятся с мочой и в норме не оказывают влияния на организм. При утилизации микробами неперевариваемых углеводов (клетчатки) образуются короткоцепочечные жирные кислоты. Они обеспечивают клетки кишки энергоносителями и, следовательно, улучшают трофику слизистой оболочки. При дефиците клетчатки может нарушаться проницаемость кишечного барьера вследствие дефицита короткоцепочечных жирных кислот. В результате кишечные микробы могут проникать в кровь.
Под влиянием микробных ферментов в дистальных отделах подвздошной кишки происходит деконъюгация желчных кислот и преобразование первичных желчных кислот во вторичные. В физиологических условиях от 80 до 95% желчных кислот реабсорбируется, остальные выделяются с фекалиями в виде бактериальных метаболитов. Последние способствуют нормальному формированию каловых масс: тормозят всасывание воды и тем самым препятствуют излишней дегидратации кала.
Дисбактериоз
В понятие дисбактериоза кишечника входит избыточное микробное обсеменение тонкой кишки и изменение микробного состава толстой кишки. Нарушение микробиоценоза происходит в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения. Следовательно, дисбактериоз является бактериологическим понятием. Он может рассматриваться как одно из проявлений или осложнение заболевания, но не самостоятельная нозологическая форма.
Крайней степенью дисбактериоза кишечника является появление бактерий желудочно-кишечного тракта в крови (бактериемия) или даже развитие сепсиса.
Состав микрофлоры кишечника нарушается при болезнях кишечника и других органов пищеварения, лечении антибиотиками и иммунодепрессантами, воздействиях вредных факторов внешней среды.
Клинические проявления дисбактериоза зависят от локализации дисбиотических изменений.
Дисбактериоз тонкой кишки
При дисбактериозе тонкой кишки численность одних микробов в слизистой оболочке тонкой кишки увеличена, а других уменьшена. Отмечается увеличение Eubacterium (в 30 раз), α-стрептококков (в 25 раз), энтерококков (в 10 раз), кандид (в 15 раз), появление бактерий рода Acinetobacter и вирусов герпеса. Уменьшается от 2 до 30 раз количество большинства анаэробов, актиномицетов, клебсиелл и других микроорганизмов, являющихся естественными обитателями кишечника.
Причиной дисбактериоза могут быть: а) избыточное поступление микроорганизмов в тонкую кишку при ахилии и нарушении функции илеоцекального клапана; б) благоприятные условия для развития патологических микроорганизмов в случаях нарушения кишечного пищеварения и всасывания, развития иммунодефицита и нарушений проходимости кишечника.
Повышенная пролиферация микробов в тонкой кишке приводит к преждевременной деконъюгации желчных кислот и потере их с калом. Избыток желчных кислот усиливает моторику толстой кишки и вызывает диарею и стеаторею, а дефицит желчных кислот приводит к нарушению всасывания жирорастворимых витаминов и развитию желчнокаменной болезни.
Бактериальные токсины и метаболиты, например фенолы и биогенные амины, могут связывать витамин В12.
Некоторые микроорганизмы обладают цитотоксическим действием и повреждают эпителий тонкой кишки. Это ведет к уменьшению высоты ворсинок и углублению крипт. При электронной микроскопии выявляется дегенерация микроворсинок, митохондрий и эндоплазматической сети.
Дисбактериоз толстой кишки
Состав микрофлоры толстой кишки может меняться под влиянием различных факторов и неблагоприятных воздействий, ослабляющих защитные механизмы организма (экстремальные климатогеографические условия, загрязнение биосферы промышленными отходами и различными химическими веществами, инфекционные заболевания, болезни органов пищеварения, неполноценное питание, ионизирующая радиация).
Клинические особенности дисбактериоза
Особенностей клинического течения заболевания у больных с различными вариантами дисбактериоза толстой кишки, по данным бактериологических анализов кала, в большинстве случаев установить не удается. Можно отметить, что больные хроническими заболеваниями кишечника чаще инфицируются острыми кишечными инфекциями по сравнению со здоровыми. Вероятно, это связано со снижением у них антагонистических свойств нормальной микрофлоры кишечника и, прежде всего, частым отсутствием бифидобактерий.
Особенно большую опасность представляет псевдомембранозный колит, развивающийся у некоторых больных, длительно лечившихся антибиотиками широкого спектра действия. Этот тяжелый вариант дисбактериоза вызывается токсинами, выделяемыми синегнойной палочкой Clostridium difficile, которая размножается в кишечнике при угнетении нормальной микробной флоры.
Основным симптомом псевдомембранозного колита является обильная водянистая диарея, началу которой предшествовало назначение антибиотиков. Затем появляются схваткообразные боли в животе, повышается температура тела, в крови нарастает лейкоцитоз. Эндоскопическая картина псевдомембранозного колита характеризуется наличием бляшковидных, лентовидных и сплошных «мембран», мягких, но плотно спаянных со слизистой оболочкой. Изменения наиболее выражены в дистальных отделах ободочной и прямой кишок. Слизистая оболочка отечная, но не изъязвлена. При гистологическом исследовании обнаруживают субэпителиальный отек с круглоклеточной инфильтрацией собственной пластинки, капиллярные стазы с выходом эритроцитов за пределы сосудов. На стадии образования псевдомембран под поверхностным эпителием слизистой оболочки возникают экссудативные инфильтраты. Эпителиальный слой приподнимается и местами отсутствует; оголенные места слизистой оболочки прикрыты лишь слущенным эпителием. На поздних стадиях болезни эти участки могут занимать большие сегменты кишки.
Очень редко наблюдается молниеносное течение псевдомембранозного колита, напоминающее холеру. Обезвоживание развивается в течение нескольких часов и заканчивается летальным исходом.
Таким образом, оценка клинической значимости дисбиотических изменений должна основываться прежде всего на клинических проявлениях, а не только на результатах исследования микрофлоры кала.
Методы диагностики
Диагностика дисбактериоза представляет собой сложную и трудоемкую задачу. Для диагностики дисбактериоза тонкой кишки применяют посев сока тонкой кишки, полученного с помощью стерильного зонда. Дисбактериоз толстой кишки выявляют с помощью бактериологических исследований кала.
Микробная флора образует большое количество газов, в том числе водорода. Это явление используют для диагностики дисбактериоза. Концентрация водорода в выдыхаемом воздухе натощак находится в прямой зависимости от выраженности бактериального обсеменения тонкой кишки. У больных с заболеваниями кишечника, протекающими с хронической рецидивирующей диареей и бактериальным обсеменением тонкой кишки, концентрация водорода в выдыхаемом воздухе значительно превышает 15 ppm.
Для диагностики дисбактериоза применяют также нагрузку лактулозой. В норме лактулоза не расщепляется в тонкой кишке и метаболизируется микробной флорой толстой кишки. В результате количество водорода в выдыхаемом воздухе повышается (рис. 1).
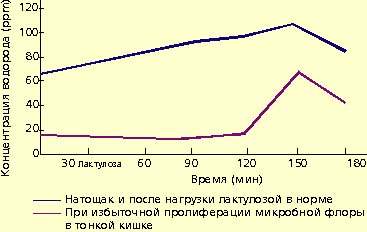 |
| Рисунок 1. Концентрация водорода в выдыхаемом воздухе |
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются отсутствие основных бактериальных симбионтов — бифидобактерий и уменьшение количества молочнокислых палочек. Увеличивается количество кишечных палочек, энтерококков, клостридий, стафилококков, дрожжеподобных грибов и протея. У отдельных бактериальных симбионтов появляются патологические формы. К ним относятся гемолизирующая флора, кишечные палочки со слабо выраженными ферментативными свойствами, энтеропатогенные кишечные палочки и т. д.
Углубленное изучение микробиоценоза показало, что традиционные методы не позволяют получить истинную информацию о состоянии микрофлоры кишечника. Из 500 известных видов микробов в целях диагностики обычно изучаются лишь 10-20 микроорганизмов. Важно, в каком отделе — в тощей, подвздошной или толстой кишках — исследуется микробный состав. Поэтому перспективы разработки клинических проблем дисбактериоза в настоящее время связывают с применением химических методов дифференциации микроорганизмов, позволяющих получить универсальную информацию о состоянии микробиоценоза. Наиболее широко для этих целей используются газовая хроматография (ГХ) и газовая хроматография в сочетании с масс-спектрометрией (ГХ-МС). Этот метод позволяет получить уникальную информацию о составе мономерных химических компонентов микробной клетки и метаболитов. Маркеры такого рода могут быть определены и использованы для детектирования микроорганизмов. Главным преимуществом и принципиальным отличием этого метода от бактериологических является возможность количественного определения более 170 таксонов клинически значимых микроорганизмов в различных средах организма. При этом результаты исследования могут быть получены в течение нескольких часов.
Проведенные нами исследования микробиоценоза в крови и биоптатов слизистой оболочки тонкой и толстой кишок у больных с синдромом раздраженного кишечника позволили обнаружить отклонения от нормы до 30-кратного увеличения или уменьшения многих компонентов. Существует возможность оценки изменений микрофлоры кишечника на основании данных анализа крови методом ГХ-МС-микробных маркеров.
 |
Лечение
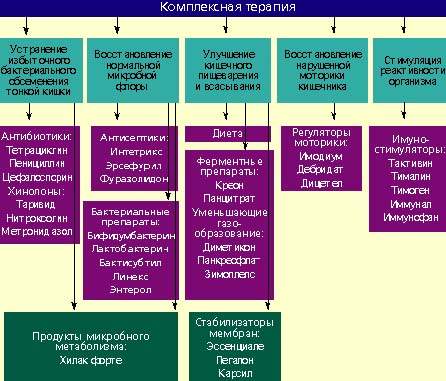
Лечение дисбактериоза должно быть комплексным (схема) и включать в себя следующие мероприятия:
Антибактериальные препараты
Антибактериальные препараты необходимы в первую очередь для подавления избыточного роста микробной флоры в тонкой кишке. Наиболее широко применяются антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны (таривид, нитроксолин) и метронидазол.
Однако антибиотики широкого спектра действия в значительной степени нарушают эубиоз в толстой кишке. Поэтому они должны применяться только при заболеваниях, сопровождающихся нарушениями всасывания и моторики кишечника, при которых, как правило, отмечается выраженный рост микробной флоры в просвете тонкой кишки.
Антибиотики назначают внутрь в обычных дозах в течение 7–10 дней.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, лечение лучше проводить препаратами, которые оказывают минимальное влияние на симбионтную микробную флору и подавляют рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др.
При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: таривид, палин, метронидазол (трихопол), а также бисептол-480, невиграмон.
Антибактериальные препараты назначают в течение 10–14 дней. В случае появления в кале или кишечном соке грибов показано применение нистатина или леворина.
У всех больных с диареей, ассоциированной с антибиотиками, протекающей с интоксикацией и лейкоцитозом, возникновение острой диареи следует связывать с Cl. difficile.
В этом случае срочно делают посев кала на Cl. difficile и назначают ванкомицин по 125 мг внутрь 4 раза в сутки; при необходимости доза может быть увеличена до 500 мг 4 раза в день. Лечение продолжают в течение 7-10 суток. Эффективен также метронидазол в дозе 500 мг внутрь 2 раза в сутки, бацитрацин по 25 000 МЕ внутрь 4 раза в сутки. Бацитрацин почти не всасывается, в связи с чем в толстой кишке можно создать более высокую концентрацию препарата. При обезвоживании применяют адекватную инфузионную терапию для коррекции водно-электролитного баланса. Для связывания токсина Cl. difficile используют холестирамин (квестран).
Бактериальные препараты
Живые культуры нормальной микробной флоры выживают в кишечнике человека от 1 до 10% от общей дозы и способны в какой-то мере выполнять физиологическую функцию нормальной микробной флоры. Бактериальные препараты можно назначать без предварительной антибактериальной терапии или после нее. Применяют бифидумбактерин, бификол, лактобактерин, бактисубтил, линекс, энтерол и др. Курс лечения длится 1-2 месяца.
Возможен еще один способ устранения дисбактериоза — воздействие на патогенную микробную флору продуктами метаболизма нормальных микроорганизмов. К таким препаратам относится хилак форте. Он создан 50 лет назад и до настоящего времени применяется для лечения больных с патологией кишечника. Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочной кислоты, лактозы, аминокислот и жирных кислот. Эти вещества способствуют восстановлению в кишечнике биологической среды, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Возможно, продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам 100 млрд. нормальных микроорганизмов. Хилак форте назначают по 40–60 капель 3 раза в день на срок до 4 недель в сочетании с препаратами антибактериального действия или после их применения.
Совсем недавно появились сообщения о возможности лечения острой диареи, ассоциированной с антибактериальной терапией и Cl. difficile, большими дозами пре- и пробиотиков.
Регуляторы пищеварения и моторики кишечника
У больных с нарушением полостного пищеварения применяют креон, панцитрат и другие панкреатические ферменты. С целью улучшения функции всасывания назначают эссенциале, легалон или карсил, т. к. они стабилизируют мембраны кишечного эпителия. Пропульсивную функцию кишечника улучшают имодиум (лоперамид) и тримебутин (дебридат).
Стимуляторы реактивности организма
Для повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан и другие иммуностимулирующие средства. Курс лечения должен составлять в среднем 4 недели. Одновременно назначаются витамины.
Профилактика дисбактериоза
Первичная профилактика дисбактериоза представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.

