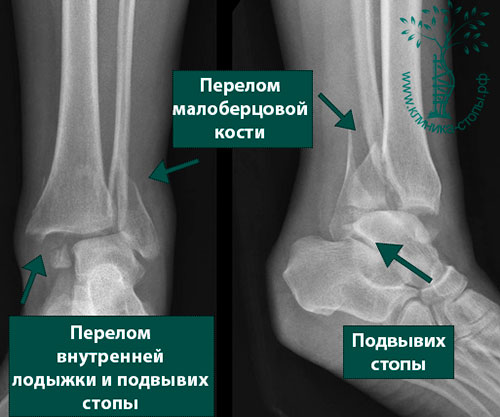
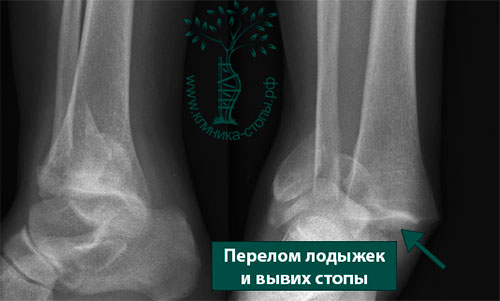
Межберцовый синдесмоз что это
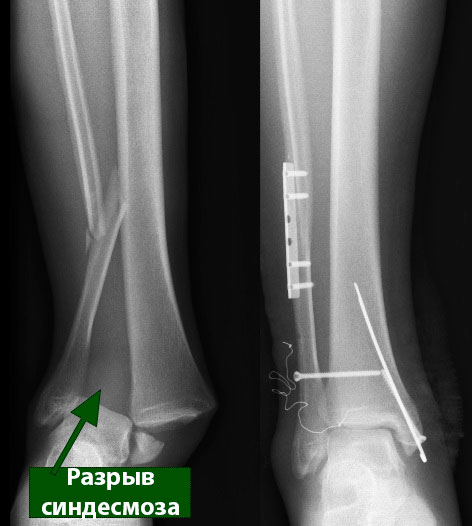
Разрыв межберцового синдесмоза
Истории пациентов
Разрывы межберцового синдесмоза делятся на 3 группы: стабильные, динамически нестабильные, и статически нестабильные. И если статически нестабильные разрывы не представляют трудностей в плане диагностики, то стабильные и динамически нестабильные являются часто пропускаемой травмой. Причиной этого является то, что для их диагностики необходимо выполнить либо специальные рентгенограммы с нагрузкой, либо МРТ, для чего требуется быть крайне настороженным в плане этой патологии. Ниже мы рассмотрим клинический случай динамически нестабильного разрыва дистального межберцового синдесмоза, который также не был диагностирован при первичном обращении за медицинской помощью.
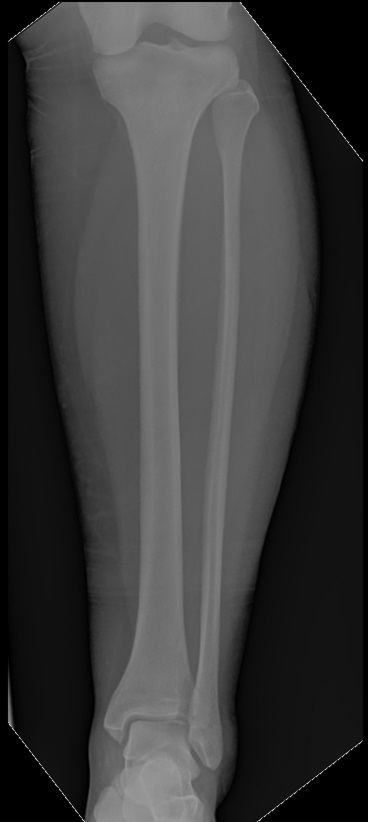
Пациентка Б. 42 лет. Травма в декабре 2017, обратилась на приём в поликлинику, осмотрена травматологом, выполнены стандартные рентгенограммы в прямой и боковой проекции.
При первичном обращении травматологом-ортопедом установлен диагноз: «повреждение связочного аппарата левого голеностопного сустава», наложена гипсовая лонгетная повязка, пациентка отпущена на 2 недели.
Спустя 2 недели обратилась повторно в связи с сохраняющимися жалобами на боль и отёк в области голеностопного сустава, ощущение нестабильности и подворачивания стопы при ходьбе.
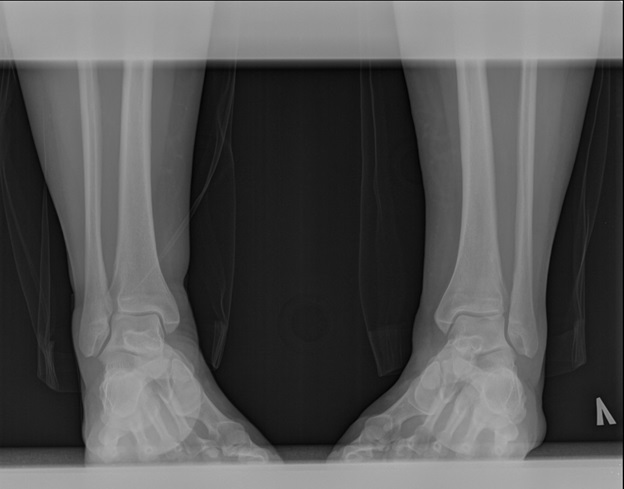
Обратилась в К+31, рекомендовано выполнение функциональных рентгенограмм стоя с нагрузкой весом тела с внутренней ротацией голеней 15 градусов.
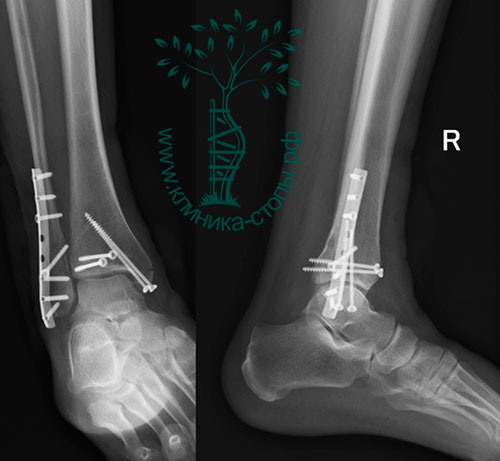
У пациентки диагностирован разрыв дистального межберцового синдесмоза. Учитывая, что картина повреждения дистального межберцового синдесмоза визуализируется только при осевой нагрузке, данное повреждение относится ко 2 типу повреждений – динамически нестабильных.
В нашей клинике мы придерживаемся активной хирургической тактики при повреждениях дистального межберцового синдесмоза 2-го и 3-го типа, и консервативной тактики при повреждениях 1 типа.
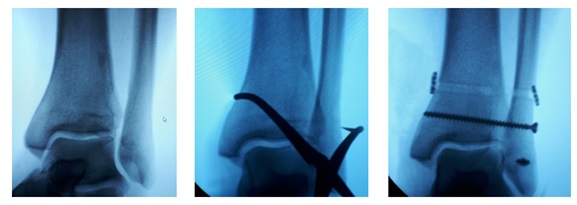
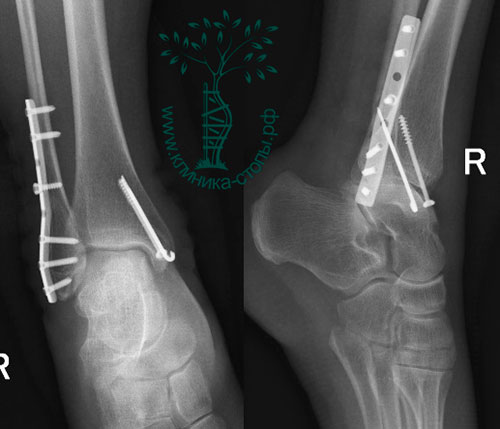
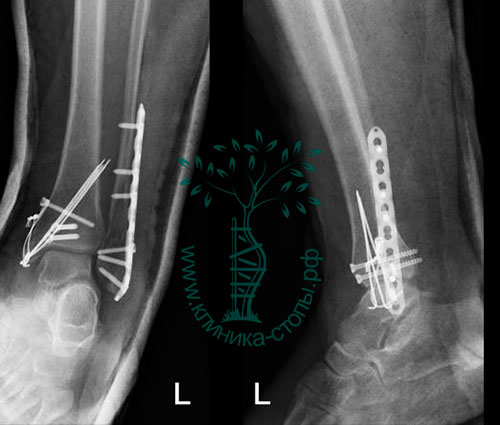
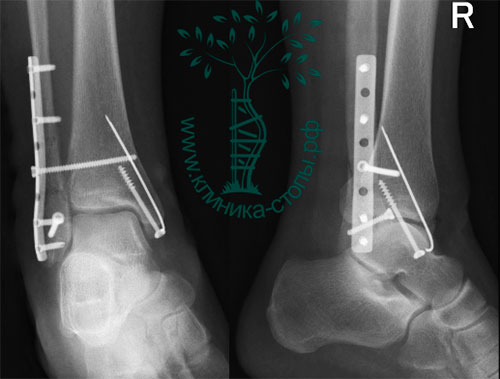
На момент повторной консультации пациентка от госпитализации отказалась по социальным показаниям. Оперативное вмешательство выполнено спустя 5 недель после травмы, учитывая время прошедшее с момента повреждения принято решение о выполнении вмешательства открыто. Фиксация дистального межберцового синдесмоза выполнена с использованием позиционного винта и пуговчатых фиксаторов, передняя таранно-малоберцовая связка рефиксирована при помощи анкерного винта. Ниже представлены рентгенограммы из операционной: внешний вид до фиксации, прелиминарная фиксация при помощи костной цапки, окончательная фиксация при помощи позиционного винта и пуговчатых фиксаторов, также произведена фиксация передней таранно-малоберцовой связки к месту прикрепления.
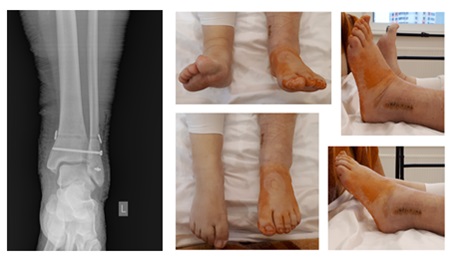
Послеоперационный реабилитационный протокол включил фиксацию в ортезной повязке, ЛФК через сутки после оперативного вмешательства, обучение ходьбе с дополнительной опорой на костыли. Пациентка выписана на амбулаторное долечивание через 3 суток после операции.
Выше представлены рентгенограммы и внешний вид конечности после операции. Следующим этапом планируется удаление позиционного винта через 6 недель после оперативного вмешательства с возвращением к полной нагрузке через 8 недель.
Разрыв дистального межберцового синдесмоза
Повреждения связочного аппарата голеностопного сустава являются одними из наиболее частых спортивных травм и одной из основных причин, вынуждающих спортсмена временно отказаться от занятий спортом.
Одним из типов таких повреждений, протекающих, однако, существенно тяжелей, чем обычные повреждения латеральных связок голеностопного сустава, являются повреждения связок дистального межберцового синдесмоза.
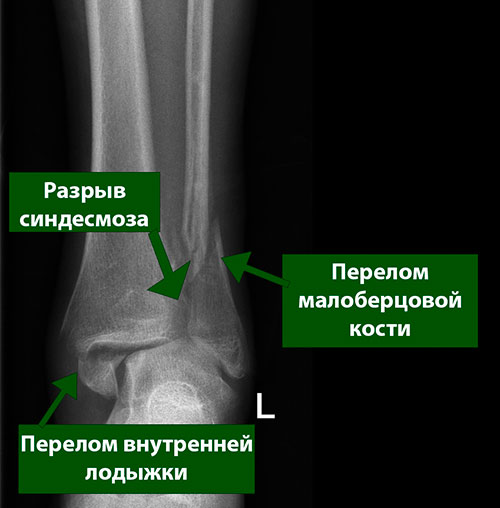
При травмах, сопровождающихся полным разрывом межберцового синдесмоза, дистальные концы берцовых костей отдаляются друг от друга, т.е. между ними возникает диастаз. Под диастазом понимают расхождение этих костей друг от друга.
Большинство случаев диастаза на уровне межберцового синдесмоза связаны с переломами большеберцовой и малоберцовой костей, однако возможны и другие варианты. Если на синдесмоз действуют силы, превышающие пределы прочности стабилизирующих его связок, связки разрушаются. Это не обязательно сопровождается переломами. Травмы межберцового синдесмоза включают в себя целый спектр повреждений, начиная от едва заметных растяжений связок и заканчивая разрывами с формированием грубого диастаза между костями.
Как часто повреждается межберцовый синдесмоз?
Повреждения межберцового синдесмоза составляют порядка 25% всех связочных повреждений голеностопного сустава Многие из этих повреждений остаются недиагностированными и становятся источником хронического болевого синдрома и остеоартроза голеностопного сустава. Кальцификация дистального межберцового синдесмоза обнаружена у 32% профессиональных игроков в американский футбол, занимающихся в тренировочных лагерях, что позволяет говорить о значительно более высокой частоте этого типа травм.
Повреждения межберцового синдесмоза чаще встречаются в высококонтактных видах спорта. Наибольшая частота повреждений межберцового синдесмоза зафиксирована в таких видах спорта, как американский футбол, гандбол, баскетбол, футбол и женский волейбол.
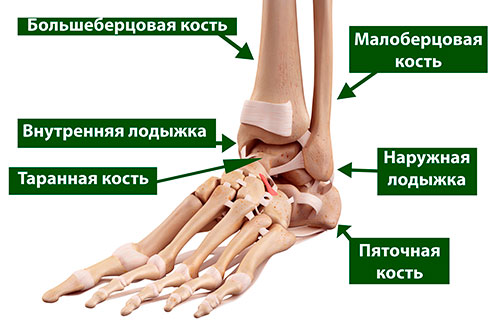
Необходимо понимать, что дистальный (нижний) межберцовый синдесмоз — это сустав. Суставной хрящ, покрывающий сочленяющиеся друг с другом поверхности берцовых костей, может иметь различные размеры и форму, распространяясь проксимально до 3 см выше уровня горизонтальной суставной щели голеностопного сустава.
Сочленяющиеся поверхности дистальных (нижних) концов берцовых костей конгруэнтны друг другу, однако львиная доля стабильности межберцового синдесмоза обеспечивается не конгруэнтностью сустава, а связками. Большеберцовая и малоберцовая кости на всем своем протяжении соединяются межкостной мембраной.
Дистальный (нижний) межберцовый сустав стабилизируется тремя хорошо выраженными связками: передней нижней межберцовой связкой (ПНМС), задней нижней межберцовой связкой (ЗНМС) и межкостной межберцовой связкой (ММС).
Наличие синовиального сустава между дистальными (нижними) концами большеберцовой и малоберцовой костей является одной из основных причин того, почему при повреждениях дистального межберцового синдесмоза необходима его анатомичная репозиция и почему следует избегать введения винтов на уровне этого сочленения.
Нормальные взаимоотношения дистальных концов большеберцовой и малоберцовой кости обеспечивают некоторую подвижность дистального межберцового сочленения во всех трех плоскостях.
Наиболее значимым механизмом травмы синдемоза является наружная ротация (поворот) стопы.
Повреждение межберцового синдесмоза может возникать и при отведении стопы, однако в таком случае необходимо повреждение внутренних стабилизирующих структур — дельтовидной связки или внутренней лодыжки.
Форсированная наружная ротация стопы может вести к развитию винтообразного перелома малоберцовой кости.
К повреждению межберцового синдесмоза может приводить и избыточное тыльное сгибание стопы в голеностопном суставе, при котором широкая передняя часть таранной кости внедряется в вилку голеностопного сустава, вызывая ее расхождение.
Детально описано повреждение межберцового сочленения вследствие наружной ротации у горнолыжников. В подобной ситуации голеностопный сустав оказывает прочно фиксированным в горнолыжном ботинке. Если лыжник при спуске по слаломной трассе слишком рано начинает поворот и в результате пропускает столбик у себя между ног, внутренняя лыжа сильно ротируется наружу. Возникающие при этом усилия могут приводить к повреждению связок коленного сустава или повреждению межберцового синдесмоза в сочетании с переломом малоберцовой кости либо без такового.
Спортсмены часто не могут точно описать механизм получения травмы, однако они нередко говорят, что это не типичное повреждение связок голеностопного сустава.
После соответствующей травмы голеностопного сустава пациент предъявляет жалобы на достаточно четко локализованную боль в области передне-наружной поверхности голеностопного сустава, т.е. над передним отделом дистального межберцового синдесмоза.
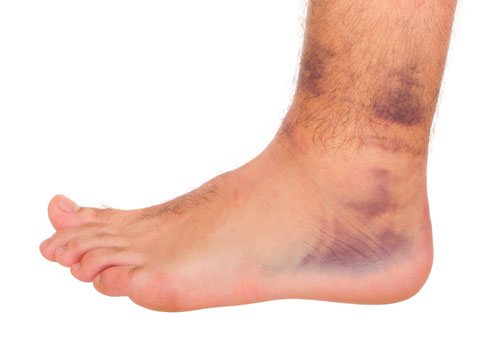
Отек, который при повреждениях латеральных связок голеностопного сустава порой бывает весьма выраженным, при повреждениях синдесмоза обычно выражен не так сильно; кроме того при повреждениях синдесмоза через некоторое время после травмы выше уровня голеностопного сустава появляются кровоизлияния.
Признаком повреждения дистального межберцового синдесмоза могут быть болевые ощущения, провоцируемые давлением на малоберцовую кость выше уровня повреждения.
Многие из повреждений дистального межберцового синдесмоза в ранние сроки после травмы остаются не диагностированными и обнаруживаются позже, когда становится ясно, что процессы заживления протекают как-то иначе, чем это бывает при обычных повреждениях связок голеностопного сустава.
Рентгенография
Рентгенография — это обязательный метод обследования, поскольку 10-50% повреждений синдесмоза сопровождаются отрывными переломами. Рентгенография также назначается для исключения других переломов большеберцовой и малоберцовой костей, а также таранной кости. При застарелых повреждениях нередко можно видеть признаки оссификации в области межберцового синдесмоза.
Стресс-рентгенография
Если стандартные рентгенограммы у пациента с подозрением на повреждение дистального межберцового синдесмоза не выявляют никаких изменений, скрытый диастаз можно выявить при стресс-рентгенографии.
Во всех сомнительных случаях назначается КТ или МРТ.
Ультразвуковое исследование
УЗИ — это относительно новый метод диагностики повреждений межберцового синдесмоза.
Компьютерная томография
Возможности КТ в построении аксиальных, сагиттальных, фронтальных и трехмерных изображений исследуемого объекта позволяют более точно оценить взаимоотношения между берцовыми костями на уровне голеностопного сустава. Даже несмотря на относительную дороговизну метода и необходимость в специализированном оборудовании и опытных специалистах-рентгенологах, ценность его в отношении диагностики повреждений межберцового синдесмоза сложно переоценить.
Магнитно-резонансная томография
В США в настоящее время предпочтительным методом диагностики повреждений межберцового синдесмоза у профессиональных спортсменов является МРТ. Связочные компоненты синдесмоза хорошо видны на МР-изображениях и этот метод обладает высокой чувствительностью, особенно при свежих повреждениях. Критериями МР-диагностики повреждений межберцового синдесмоза являются нарушение непрерывности волокон связок, волнистый или изгибающийся контур связок или отсутствие визуализации связки там, где она должна быть. Чувствительность МРТ в отношении диагностики повреждений синдесмоза составляет 100%.
Артроскопия голеностопного сустава
В последние годы значительная роль в диагностике повреждений голеностопного сустава и, в частности, повреждений межберцового синдесмоза стала принадлежать диагностической артроскопии. Артроскопическая ревизия сустава позволяет при непосредственном визуальном контроле провести все необходимые стресс-тесты и выявить даже минимально выраженную нестабильность, если она присутствует. Многие врачи и ученые пришли к выводу, что артроскопия голеностопного сустава оказалась «несравнимым по точности методом диагностики разрывов межберцового синдесмоза» Повреждения межберцового синдесмоза редко встречаются как изолированные повреждения, поэтому артроскопия в таких условиях может стать отличным как диагностическим, так и терапевтическим решением.
Предложено множество классификаций повреждений и расхождений межберцового синдесмоза.
Травматические повреждения подразделяются на острые, подострые и хронические.
Острые повреждения — это повреждения, выявляемые в первые 3 недели после травмы, они на основании результатов клинического исследования, стандартной и стресс-рентгенографии, а также других методов исследования в свою очередь подразделяются на повреждения без диастаза, повреждения со скрытым диастазом и повреждения с явным расхождением межберцового синдесмоза.
Травматические повреждения синдесмоза давностью более 3 недель считаются подострыми.
Хроническими считаются повреждения давностью более 3 месяцев. Последняя категория также подразделяется на подкатегории в зависимости от наличия или отсутствия дегенеративных изменений голеностопного сустава и межберцового синостоза.
Лечение при свежих повреждениях межберцового синдесмоза должно начинаться как можно раньше, хотя диагностика этих повреждений достаточно трудна. В остром периоде применяется протокол RICE, голеностопный сустав фиксируется короткой шиной и пациенту рекомендуют первое время ходить с использованием костылей.
В случаях, когда выявляется явное расхождение межберцового синдесмоза без перелома малоберцовой кости, показано хирургическое лечение, которое должно выполняться в максимально ранние сроки, но с учетом состояния местных тканей. Мы отдаем предпочтение максимально раннему артроскопическому оперативному лечению, т.е. до развития выраженного отека голеностопного сустава. Если уже на момент обращения пациента имеет место выраженный отек, операцию лучше отложить до его купирования (5-10 дней).
Во время операции выполняется стандартная артроскопия голеностопного сустава, которая позволяет оценить состояние суставных поверхностей и подтвердить повреждение синдесмоза, а также выявить другие сопутствующие повреждения, например, дельтовидной связки или суставного хряща.
После визуализации разорванных связок выполняется осмотр дистального межберцового сочленения. Остатки связок из полости межберцового сочленения удаляются и выполняется репозиция(установка в правильное положение) синдесмоза путем сближения берцовых костей с помощью специальных щипцов. На этом этапе необходимо убедиться в восстановлении анатомии межберцового синдесмоза не только визуально, но и рентгенологически, поскольку благоприятный результат вмешательства напрямую зависит от качества репозиции. С этой целью мы применяем интраоперационную флюороскопию, но в первую очередь руководствуемся все же визуальным контролем репозиции.
По завершении анатомичной репозиции формируется канал через малоберцовую в большеберцовую кость и вводится специальный винт.
В последние годы получила распространение фиксация синдесмоза с использованием устройств типа «пуговиц» и на сегодняшний день мы в основном применяем именно эту методику. Как уже говорилось, межберцовый синдесмоз — это синовиальный сустав, обеспечивающий возможность движений в трех плоскостях. Фиксация синдесмоза винтом не только блокирует эти движения, но и характеризуется высокой вероятностью неправильной репозиции малоберцовой кости относительно вырезки большеберцовой кости. Показано также, что пациенты, которым выполнялась фиксация синдесмоза винтами, отмечают субъективное и объективное улучшение только после удаления винтов.
Использования для стабилизации синдесмоза систем «пуговиц» позволяет сохранить микроподвижность сочленения, создавая тем самым идеальные условия для заживления поврежденных связочных структур. В биомеханических исследованиях показана высокая прочность обеспечиваемой ими фиксации при сохранении физиологической подвижности дистального межберцового сочленения.
В исследованиях показано, что прочность фиксации устройствами типа «эндобаттон» не уступает фиксации винтами, но вместе с тем позволяет пациентам быстрей реабилитироваться, раньше вернуться к своей работе и избавляет от необходимости удаления винтов.
Послеоперационный период.
Голеностопный сустав на срок 7-14 дней после операции фиксируется задней гипсовой шиной, в этот период пациентам не разрешается нагружать ногу. В последующие 4 недели шина меняется на ортопедический ботинок, начинается физиотерапия и дозированная нагрузка на ногу. Полная нагрузка обычно достигается к сроку 6 недель после операции.
Использование «пуговиц» избавляет от необходимости удаления винтов, которое обычно происходит через 8-12 недель после операции. Когда мы использовали винты, мы запрещали спортсменам нагружать ногу в течение 8 недель после операции, а полная нагрузка допускалась только после удаления винтов, т.е. через 8-12 недель после операции. Ранняя нагрузка на ногу нередко приводила к поломкам винтов.
С момента начала полной нагрузки ортопедический ботинок меняется на брейс с боковой стабилизацией голеностопного сустава, который облегчает дальнейшую реабилитацию пациента и возвращение его к полноценной физической активности, в т.ч. к занятиям спортом, что происходит обычно к 6 месяцу после операции.
Мы в своей практике применяем специальную реабилитационную программу, направленную на максимально быстрое восстановление объема движений, проприоцепции, силы, скорости, выносливости и функции поврежденного сегмента.
Спортсмены возвращаются в строй через 3-4 месяца после операции при наличии объективных признаков его готовности к спортивным нагрузкам.
При обследовании пациента с длительно сохраняющимся после «растяжения» болевым синдромом в области голеностопного сустава врач всегда должен помнить о возможности повреждения межберцового синдесмоза. Наличие на рентгенограмме кальцинатов в области межкостной мембраны свидетельствует о перенесенном ранее повреждении синдесмоза.
При наличии явного расхождения межберцового синдесмоза необходимо тщательно обследовать голеностопный сустав на предмет изменений суставного хряща. Эти изменения могут быть следствием исходной травмы и/или неанатомично выполненной репозиции синдесмоза или латеральной дислокации малоберцовой кости. Показано, что смещение малоберцовой кости уже на 1 мм уменьшает площадь контакта суставных поверхностей голеностопного сустава на 42%, исходя из чего становится понятно, почему так важна анатомичная репозиция и почему ее отсутствие приводит к изменениям биомеханики сустава и развитию в нем дегенеративных и артрозных изменений.
В таких обстоятельствах правильным решением будет хирургическое вмешательство с целью восстановления нормальных анатомических взаимоотношений берцовых костей.
При таком хирургическом вмешательстве обычно используются доступы как к синдесмозу, так и к внутреннему отделу голеностопного сустава. Сустав необходимо освободить от любых ущемленных тканей, которые мешают анатомичной репозиции синдесмоза. Следующим этапом выполняется стабилизация синдесмоза с использованием фиксаторов типа «пуговиц», после чего восстанавливаются связки синдесмоза.
В случаях, когда невозможно сшивание поврежденных связок синдесмоза, производится их пластика ауто- или аллосухожилием.
Также искусственные связки с успехом используются для реконструкции внесуставных связок различных локализаций, поэтому могут применяться и в подобных непростых ситуациях.
При сохранении расхождения синдесмоза более 3 месяцев в голеностопном суставе начинают развиваться выраженные дегенеративные изменения. На рентгенограммах в этот период можно отметить сужение суставной щели. Для определения наиболее оптимальной тактики лечения в этих случаях необходимы МРТ и диагностическая артроскопия голеностопного сустава. При повреждении обеих суставных поверхностей (большеберцовой и таранной) показаны артродез голеностопного сустава. При более изолированных хондральных повреждениях возможна мозаичная аутохондропластика, имплантация аутологичных хрящевых клеток или мозаичная пластика свежими остеохондральными аллотрансплантатами. Если сустав еще можно «спасти», то следует прибегнуть к попытке реконструкции синдесмоза или его стабилизации.
Реконструкция синдесмоза в хронических ситуациях требует открытой операции с полным удалением рубцовых тканей как в области синдесмоза, так и в полости голеностопного сустава, после чего обычно с помощью специальных инструментов пытаются добиться анатомичной репозиции синдесмоза.
Если она удается, то приступают к этапу реконструкции связок удерживающих синдесмоз. Для этого в малоберцовой и большеберцовой кости формируются каналы через который проводится сухожильный трансплантат.
Сухожильный трансплантат в канал фиксируется интерферентными винтами Для защиты выполненной реконструкции синдесмоз дополнительно фиксируется «пуговицей».
В некоторых случаях приходится прибегать к формированию межберцового синостоза. Это значит, что берцовые кости сращиваются друг с другом.
Формирование межберцового синостоза является вполне оправданной операцией спасения в случаях хронической нестабильности межберцового синдесмоза.
Все пациенты с повреждениями межберцового синдесмоза, которым было проведено хирургическое лечение, обычно возвращаются к занятиям спортом и не испытывают каких-либо проблем, у них восстанавливается полный объем движений в голеностопных суставах.
Видео о нашей клинике травматологии и ортопедии
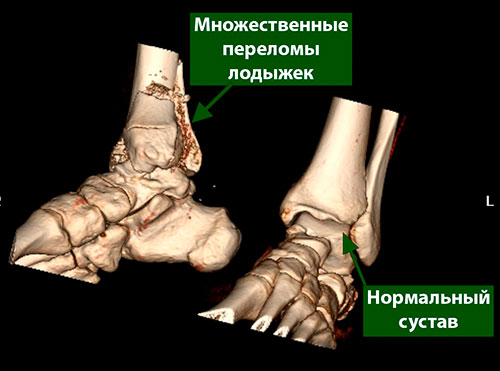
Переломы лодыжек
Переломы лодыжек предполагают переломы одной или более костей, образующих голеностопный сустав. Эти переломы встречаются во всех возрастных группах. В последние 30-40 лет отмечается увеличение тяжести и частоты этих переломов, что отчасти связано со старением населения.
Переломы лодыжек предполагают переломы одной или более костей, образующих голеностопный сустав.
Это может быть перелом одной кости, с которым вы даже сможете самостоятельно ходить, или несколько переломов, которые приводят к значительному нарушению анатомии сустава и могут сделать вашу ногу неопорной на несколько месяцев.
Говоря простыми словами, чем больше повреждено костей, тем более нестабильным становится голеностопный сустав. Наряду с костями могут быть повреждены связки голеностопного сустава. Связки удерживают кости в правильном положении, тем самым стабилизируя сустав.
Переломы в области голеностопного сустава встречаются во всех возрастных группах. В последние 30-40 лет отмечается увеличение тяжести и частоты этих переломов, что отчасти связано со старением населения.
Голеностопный сустав образован тремя костями:
Голеностопный сустав образован следующими частями берцовых костей:
Переломы в области голеностопного сустава классифицируют в соответствии с тем, какая часть кости повреждается. К примеру, перелом нижнего конца малоберцовой кости называется переломом наружной лодыжки, а если сломаны обе кости, то это двухлодыжечный перелом.
При переломах в области голеностопного сустава повреждаются два сустава:
Стабильность голеностопного сустава обеспечивается несколькими связками.
Поскольку тяжелое повреждение связок голеностопного сустава может выглядеть так же, как перелом, при любом повреждении голеностопного сустава необходима консультация врача.
Наиболее распространенными симптомами перелома в области голеностопного сустава являются:
Врач задаст вам вопросы, касающиеся общего состояния вашего здоровья, ваших жалоб и механизма полученной вами травмы, после чего будет выполнен тщательный осмотр голеностопного сустава, стопы и нижней части голени.
При подозрении на перелом в области голеностопного сустава врач назначит вам дополнительные методы исследования, призванные подтвердить или исключить этот диагноз.
Рентгенография. Рентгенография является наиболее распространенным и доступным дополнительным методом исследования. На рентгенограммах можно увидеть перелом и оценить степень смещения фрагментов. Также можно увидеть, сколько этих фрагментов. Также рентгенография позволяет исключить другие переломы в области стопы и голеностопного сустава.
Стресс-тест. В зависимости от типа перелома возможно выполнение рентгенографии голеностопного сустава в условиях специальной нагрузки, называемой стресс-тестом. Делается это для того, что оценить, необходимо ли при том или ином типе повреждения оперативное лечение.
Компьютерная томография (КТ). Этот вид исследования позволяет получить послойные срезы голеностопного сустава в различных плоскостях и в некоторых случаях используется для оценки характера повреждения голеностопного сустава. Наиболее часто он применяется при внутрисуставных переломах, т.е. когда линия перелома распространяется на суставную поверхность кости.
Магнитно-резонансная томография (МРТ). Данный метод исследования позволяет получить высококачественные изображения как костей, так и мягкотканных структур, например, связок. При некоторых переломах в области голеностопного сустава МРТ назначается как раз для оценки состояния связок.
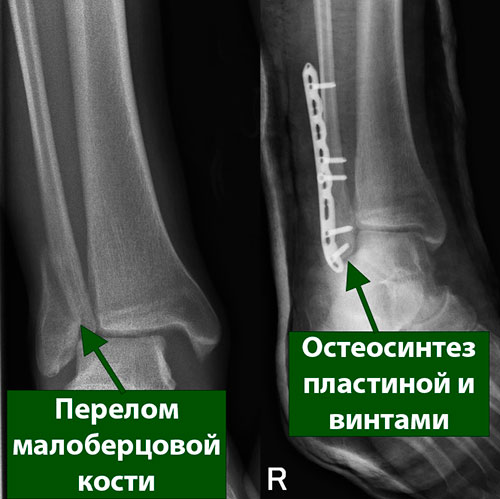
Переломы малоберцовой кости могут происходить на различных уровнях и от этого будет зависеть тактика лечения.
Консервативное лечение
При сохранении стабильности голеностопного сустава, т.е. при отсутствии смещения фрагментов или при минимальном смещении, операция вам может быть не показана. Для оценки стабильности голеностопного сустава может быть показана рентгенография с нагрузкой (стресс-тест). Тактика лечения также может зависеть от того, на каком уровне произошел перелом.
Для защиты голеностопного сустава на время сращения перелома применяется несколько методов, например, ношение высокого хорошо фиксирующего сустав ботинка или иммобилизация короткой гипсовой лонгетой. Некоторые врачи сразу разрешают своим пациентам нагружать ногу, тогда как другие не рекомендуют этого делать в течение 6 недель.
В процессе лечения вы регулярно будете посещать своего лечащего врача и вам с тем, чтобы исключить вторичное смещение фрагментов, будет выполняться контрольная рентгенография.
Хирургическое лечение
При значительном смещении фрагментов или нестабильности голеностопного сустава вам может быть показана операция. Операция в таких случаях заключается в первую очередь в восстановлении анатомичного положения (репозиции) фрагментов. Для удержания фрагментов в этом положении используются специальные металлические пластины и винты, фиксируемые к поверхности костей. В некоторых случаях для удержания фрагментов до наступления их сращения используются внутрикостные винты или стержни.
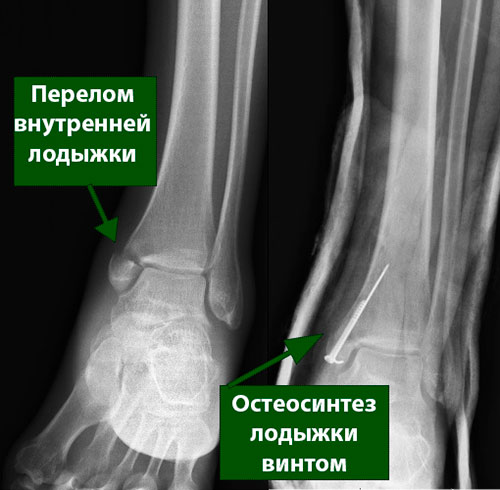
Переломы внутренней лодыжки также могут происходить на различных уровнях.
Нередко они сочетаются с переломом малоберцовой кости (наружной лодыжки), переломом заднего края большеберцовой кости (задней лодыжки) или повреждением связок голеностопного сустава.
Консервативное лечение
Консервативное лечение может показано при переломах без смещения либо при очень низких переломах внутренней лодыжки с наличием нескольких мелких фрагментов.
Для оценки стабильности перелома и голеностопного сустава может быть показана рентгенография в условиях стресс-нагрузки.
Для иммобилизации фрагментов может использоваться короткая съемная или несъемная лонгета. Сроки сращения фрагментов обычно составляют 6 недель, в течение которых вам будет рекомендовано исключить нагрузку на ногу.
В процессе лечения вы регулярно будете посещать своего лечащего врача и вам с тем, чтобы исключить вторичное смещение фрагментов, будет выполняться контрольная рентгенография.
Хирургическое лечение
При значительном смещении фрагментов или нестабильности голеностопного сустава вам может быть показана операция.
В некоторых случаях операция может быть показана даже при отсутствии смещения фрагментов, например, в случаях, когда необходимо минимизировать риск несращения фрагментов (формирования ложного сустава) либо для того, чтобы максимально рано приступить к восстановлению движений в голеностопном суставе.
Переломы внутренней лодыжки могут сопровождаться вдавленными переломам суставной поверхности большеберцовой кости. Вдавленные переломы возникают тогда, когда травмирующая сила настолько велика, что происходит «вдавливание» одной кости в другую. Восстановление анатомии при таких переломах может потребовать костной пластики. В зоне пластики впоследствии сформируется новая кость, что позволит снизить риск развития дегенеративных изменений в будущем.
В зависимости от типа перелома костные фрагменты могут быть фиксированы винтами, пластиной и винтами или проволочными швами.
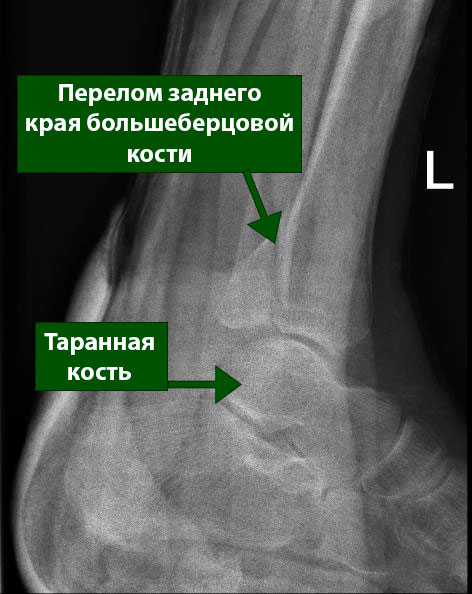
Перелом задней лодыжки — это перелом заднего края большеберцовой кости на уровне голеностопного сустава.
В большинстве случаев вместе с переломом заднего края происходит перелом и наружной лодыжки. Обусловлено это тем, что эти две анатомические структуры связаны одной связкой. Нередко эти переломы сопровождаются также переломом внутренней лодыжки.
В зависимости от величины фрагмента заднего края большеберцовой кости может развиваться нестабильность заднего отдела голеностопного сустава. В ряде исследований было показано, что нестабильность развивается при величине фрагмента, превышающей 25% переднезаднего размера голеностопного сустава, и в таких случаях необходимо оперативное лечение.
Переломы заднего края большеберцовой кости нуждаются в диагностике и адекватном лечении, в противном случае они становятся причиной дегенеративного поражения голеностопного сустава. Задний край большеберцовой кости несет на себе часть суставной поверхности, покрытую суставным хрящом. Если размеры фрагмента превышают 25% переднезаднего размера голеностопного сустава, а смещение его превышает 2 мм, суставной хрящ не восстановится должным образом и суставная поверхность большеберцовой кости уже не будет такой гладкой. Все это ведет к усилению и неравномерному распределению нагрузок, приходящихся на сустав, что в свою очередь приводит к повреждению суставного хряща и развитию остеоартроза.
Консервативное лечение
Консервативное лечение может быть показано при отсутствии смещения фрагмента и сохранении стабильности голеностопного сустава.
В таких случаях используется съемная или несъемная жесткая фиксирующая повязка. Пациентам обычно рекомендуют исключить нагрузку на ногу в течение 6 недель.
Хирургическое лечение
При смещении фрагмента или нестабильности голеностопного сустава может быть показано оперативное лечение.
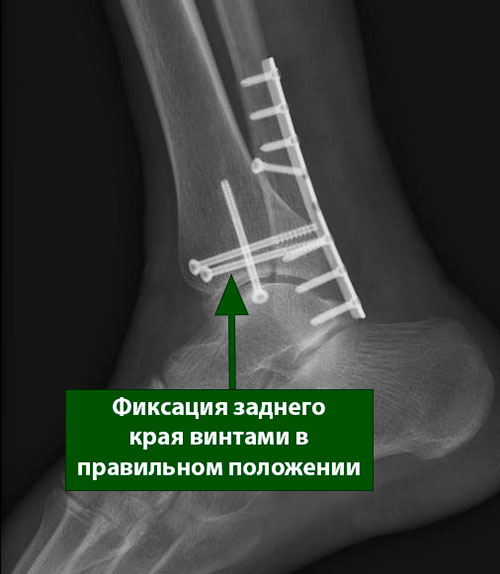
Для хирургического лечения переломов заднего края большеберцовой кости предложено несколько вариантов. Одним из них является фиксация фрагмента винтами со стороны передней или задней поверхности голеностопного сустава. Другим вариантом является фиксация пластиной и винтами вдоль задней поверхности большеберцовой кости.
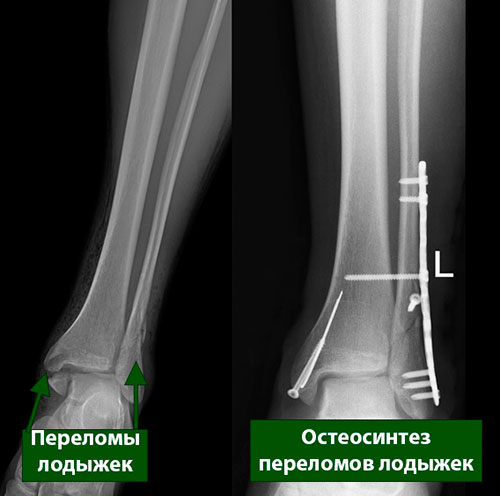
Термин «двухлодыжечный» предполагает перелом двух из трех лодыжек голеностопного сустава.
При большинстве двухлодыжечных переломов происходит перелом наружной и внутренней лодыжек и голеностопный сустав утрачивает свою стабильность.
Эквивалентные двухлодыжечным переломам повреждения — это повреждения, при которых в дополнение к перелому одной из лодыжек происходит разрыв связок с внутренней стороны голеностопного сустава. Обычно это перелом наружной лодыжки, сопровождающийся повреждением внутренних связок и нестабильностью голеностопного сустава.
Для диагностики повреждения внутренних связок может быть выполнена рентгенография с боковой нагрузкой (стресс-тест).
Двухлодыжечные переломы и эквивалентные им повреждения — это нестабильные повреждения, которые могут сопровождаться вывихом или подвывихом в голеностопном суставе.
Консервативное лечение
Данный тип повреждений считается нестабильным и при нем обычно рекомендуется оперативное лечение.
Консервативное лечение может быть выбрано, например, при наличии у пациента тяжелой сопутствующей патологии, при которой риск операции оказывается достаточно высок, либо если пациент в силу тех или иных причин не может самостоятельно передвигаться.
На первое время после травмы в таких случаях накладывается гипсовая шина, которая после спадания отека заменяется на глухую повязку. По мере исчезновения отека гипсовые повязки могут меняться.
В процессе лечения вы регулярно будете посещать своего лечащего врача и вам с тем, чтобы исключить вторичное смещение фрагментов, будет выполняться контрольная рентгенография.
В большинстве случаев нагрузка на ногу должна быть исключена в течение 6 недель, по истечении которых для защиты голеностопного сустав может быть использован съемный брейс, поскольку перелом обычно к этому времени еще полностью не срастается.
Хирургическое лечение
Поскольку двухлодыжечные переломы — это нестабильные повреждения, они нередко требуют оперативного лечения.
Техники фиксации переломов наружной и внутренней лодыжек при этом используются такие же, как описано выше для каждого из этих переломов.
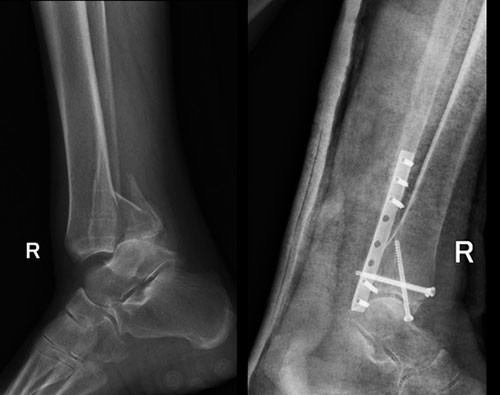
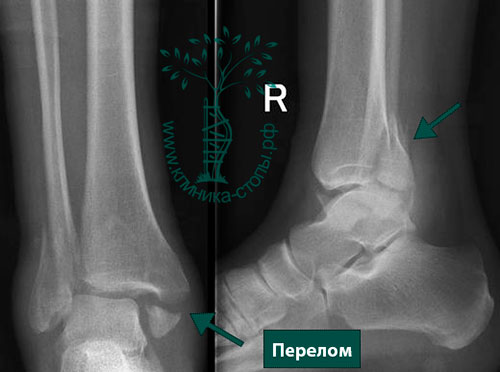
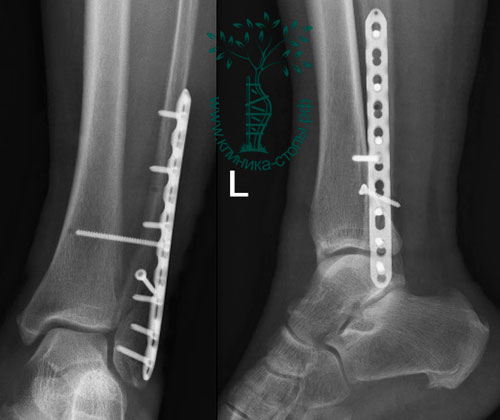
Термин «трехлодыжечный» предполагает перелом всех трех лодыжек голеностопного сустава. Это нестабильные повреждения, которые могут сопровождаться вывихом или подвывихом в голеностопном суставе.
(Слева) Рентгенограмма трехлодыжечного перелома голеностопного сустава. (Справа) Рентгенограмма после оперативного лечения.
Консервативное лечение
Данный тип повреждений считается нестабильным и при нем обычно рекомендуется оперативное лечение.
Консервативное лечение может быть выбрано, как и при двухлодыжечных перелома, например, при наличии у пациента тяжелой сопутствующей патологии, при которой риск операции оказывается достаточно высок, либо если пациент в силу тех или иных причин не может самостоятельно передвигаться.
Лечение это аналогично описанному выше консервативному лечению двухлодыжечных переломов.
Хирургическое лечение
Техники фиксации переломов лодыжек при этом используются такие же, как описано выше для каждого из этих переломов.
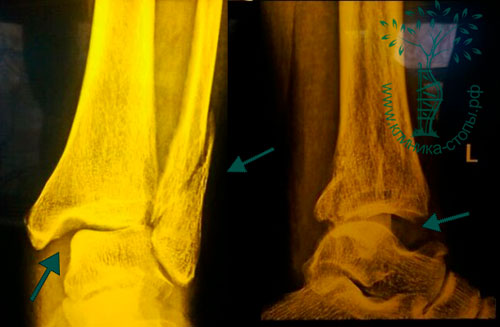
Межберцовый синдесмоз — это сочленение большеберцовой и малоберцовой костей, которое стабилизировано связками. Повреждение межберцового синдесмоза — это повреждение этих связок. В зависимости от того, насколько нестабильным становится голеностопный сустав в результате такого повреждения, может быть показано консервативное или оперативное лечение. В отличие от обычного растяжения связок голеностопного сустава, эти повреждения заживают относительно дольше.
Во многих случаях повреждение межберцового синдесмоза сопровождается повреждением связок голеностопного сустава и переломами. Это нестабильные повреждения, которые в отсутствие хирургического лечения приводят к достаточно неблагоприятным функциональным результатам.
Для диагностики повреждения межберцового синдесмоза может быть показана рентгенография с нагрузкой (стресс-тест).
(Слева) Рентгенограмма голеностопного сустава при повреждении межберцового синдесмоза. Обратите внимание на увеличение расстояния между большеберцовой и малоберцовой костями. (Справа) Рентгенограмма после хирургического лечения.
Поскольку характер повреждения голеностопного сустава у разных людей может быть разный, то и сроки реабилитации у них тоже будут разными. Сращение переломов лодыжек продолжается как минимум 6 недель. При повреждении связок и сухожилий эти сроки могут удлиняться.
Как уже отмечалось, для оценки сращения фрагментов вам будет выполняться контрольная рентгенография. При консервативном лечении перелома в первые 6 недель после травмы она обычно проводится чаще.
Обезболивание
Боль после травмы — это неотъемлемая часть процесса заживления. Врач и медицинские сестры сделают все необходимое, чтобы уменьшить выраженность болевого синдрома и тем самым ускорить процесс вашего восстановления.
С целью обезболивания в послеоперационном периоде применяются различные типы препаратов: опиоиды, нестероидные противовоспалительные препараты и местные анестетики. С тем, чтобы оптимизировать их эффект и снизить потребность в опиоидных анальгетиках препараты могут назначаться в различных комбинациях друг с другом.
Помните, что хотя опиоиды и позволяют эффективно купировать послеоперационный болевой синдром, они являются наркотиками и к ним возможно развитие привыкания. Наркотическая зависимость и передозировка наркотиков давно уже стали социально значимыми проблемами в большинстве развитых стран. Применение опиоидов возможно только по назначению врача. Как только болевой синдром становится менее выраженным, от них лучше отказаться. Если этого не происходит в течение нескольких дней после операции, проблему следует обсудить с лечащим врачом.
Реабилитация
Реабилитация является важнейшим моментом лечения переломов вне зависимости от характера повреждения.
Если врач рекомендует вам приступить к восстановлению движений в голеностопном суставе, то в программу лечения включаются физиотерапия и самостоятельные занятия в домашних условиях. Ключевым моментом здесь является регулярное выполнение рекомендованных упражнений.
Постепенно вы приступите к занятиям, направленным на восстановление силы мышц. Полное восстановление может занимать до нескольких месяцев и только по истечении этого времени вы сможет нормально, т.е. без хромоты, передвигаться и вернуться к полноценной физической активности.
Опять же упражнения эффективны только тогда, когда вы регулярно ими занимаетесь.
Нагрузка
Те сроки, когда вы сможете снова нагружать ногу, зависят от характера вашего перелома. Ваш лечащий врач разрешит нагружать ногу только тогда, когда будет уверен в восстановлении стабильности голеностопного сустава.
Если врач не разрешает вам нагружать ногу, в ваших же интересах следовать этим рекомендациям. Слишком ранее начало нагрузки может привести к вторичному смещению фрагментов, в результате чего результат операции достигнут не будет и понадобиться повторное вмешательство.
Наружные фиксаторы (полимерная и гипсовые повязки)
В зависимости от характера повреждения в процессе лечения может применяться целый ряд вспомогательных фиксирующих голеностопный сустав приспособлений.
На начальном этапе лечения в большинстве случаев переломов в области голеностопного сустава для защиты сустава и создания условий для уменьшения отека голеностопный сустав иммобилизируется гипсовой шиной. После этого может быть наложена глухая или съемная жесткая фиксирующая повязка (из гипса или полимерных бинтов).
После сращения фрагментов лечащий врач может рекомендовать вам еще в течение нескольких месяцев, скажем, при физических нагрузках использовать фиксирующий голеностопный сустав брейс.
В группу риска развития послеоперационных осложнений, связанных в т.ч. с проблемами заживления послеоперационных ран, входят курильщики, пациенты с сахарным диабетом и лица пожилого и старческого возраста. Сроки сращения переломов у этих пациентов могут удлиняться.
Консервативное лечение
В отсутствии оперативного лечения существует риск вторичного смещения фрагментов до того, как наступит их сращение. Поэтому очень важно соблюдать все рекомендации вашего лечащего врача.
Состояние, когда наступает вторичное смещение фрагментов и сращение их в этом положении, называется «неправильная консолидация». Тактика лечения в таких случаях зависит от того, насколько выражено смещение фрагментов и как сильно страдает при этом стабильность голеностопного сустава.
Сращение фрагментов в порочном положении и нестабильность голеностопного сустава постепенно приводят к остеоартрозу голеностопного сустава.
Хирургическое лечение
Общехирургические риски включают:
Риски хирургического лечения переломов в области голеностопного сустава включают:
Большинство пациентов с переломами в области голеностопного сустава уже через 3-4 месяца после травмы возвращаются в обычно повседневной активности, за исключением разве что занятий спортом, однако исследования показывают, что полное восстановление функции голеностопного сустава может продолжаться до 2 лет после травмы. Хромота может исчезнуть, и вы сможете вернуться к прежнему уровню физических нагрузок только через несколько месяцев после травмы. Большинство пациентов через 9-12 недель после травмы уже могут водить автомобиль.
Пациентка Р., 48 лет, получила закрытый оскольчатый перелом малоберцовой кости в нижней трети заднего края дистального метаэпифиза большеберцовой кости, внутренней лодыжки левого голеностопного сустава со смещением отломков и подвывихом стопы.
Травму пациентка получила при падении на улице в гололед. Через 2 часа после травмы доставлена в клинику. После дообследования в приемном отделении клиники пациентка была прооперирована. Выполнена операция по фиксации костных отломков винтами и пластиной. Для точности сопоставления перелома все этапы операции проводились под контролем ЭОП. ЭОП — это специальный рентгенологический аппарат, которым хирурги пользуются в операционной. Наличие этого аппарата позволяет проводить операции наиболее малотравматично, используя разрезы кожи гораздо меньше традиционных.
Послеоперационный период у пациентки прошел без осложнений. Швы сняты через 12 суток после операции. На следующий день после операции пациентка начала разработку движений в голеностопном суставе. Из клиники пациентка была выписана через двое суток после операции.
Пациентка К., 33 года, подвернула ногу на скользком полу на работе. Доставлена к нам в клинику с выраженной болью, отеком и деформацией голеностопа. При обследовании диагностирован чрезсиндесмозный перелом малоберцовой кости и внутренней лодыжки со смещением отломков и подвывихом стопы.
У пациентки был выраженный отек стопы и голени, поэтому операцию сразу же при поступлении выполнять было опасно. Пациентке была устранена грубая деформация костей и наложена временная гипсовая лонгета. В течение трех суток проводилось лечение, направленное на снижение отека в области перелома голеностопного сустава. Параллельно пациентка обследовалась перед операцией. На четвертые сутки отметились уменьшение отека и улучшение состояния кожи в месте травмы. Была проведена хирургическая операция по остеосинтезу перелома внутренней лодыжки винтами и малоберцовой кости пластинами и винтами. Во время операции использовались специальные современные блокируемые пластины с ограниченным контактом.
При фиксации переломов подобными пластинами уменьшается давление на кость и не происходит нарушение кровотока в области надкостницы. В результате уменьшается риск несращения перелома. Рана зажила без воспаления. Пациентка на следующий день после операции начала ходить на костылях. К офисной работе пациентка вернулась через 12 недель после прохождения курса реабилитации в нашей клинике.
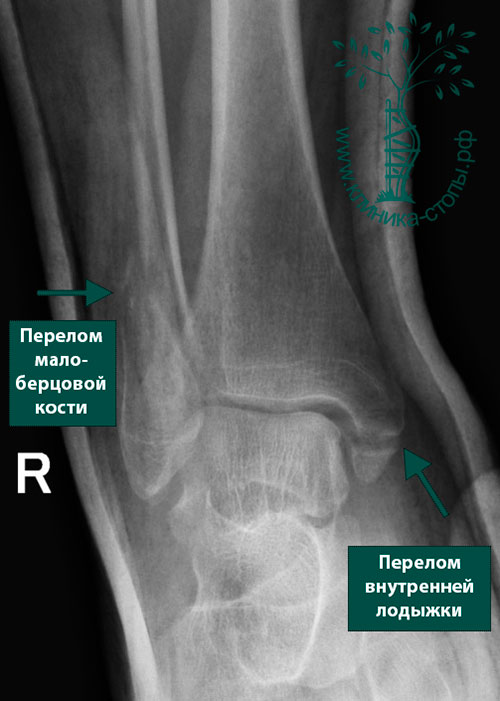
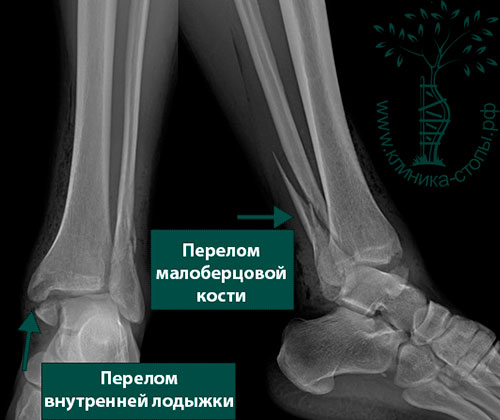
Пациент С., 28 лет, травмировал голеностопный сустав при падении с велосипеда. Обратился в клинику. Выявлены перелом малоберцовой кости в нижней трети, разрыв дистального межберцового синдесмоза, перелом внутренней лодыжки. На рентгене определялись выраженный подвывих стопы и смещение отломков. Так как с момента травмы прошло всего несколько часов, а отек голеностопа еще не развился, было принято решение об экстренной операции.
Вообще, при переломах лодыжек, как и при любых других травмах костей, для минимизации возможных осложнений важен выбор оптимального времени операции. Специалисты нашей клиники оптимальными считают первые часы после перелома, когда отек еще не выражен. Если по каким-либо причинам хирургическое вмешательство в эти сроки выполнить не удалось, то следует подождать от 4 до 5 дней после травмы для ликвидации отека.
На операции костные отломки выделены, сопоставлены в правильном положении и фиксированы пластиной и винтами. Межберцовый синдесмоз фиксирован винтом.
После операции гипс или другие фиксаторы ноги не требуются. Движения в суставах оперированной конечности начинают на следующий день после вмешательства. После операции ногу лучше держать в возвышенном положении. Это ускоряет заживление раны и снижает выраженность отека после операции.
Через 6 недель винт, фиксирующий синдесмоз, был удален. Через 11 недель после операции по рентгенограммам определялось сращение переломов. На работу пациент вышел через 13 недель после травмы.
Пациентка Н., 52 года, подвернула правую стопу, спускаясь по лестнице в подъезде своего дома. Почувствовала резкую боль, которая усиливалась при попытке наступить на ногу. Обратилась в нашу клинику по совету знакомых, через четыре часа после получения травмы. Осмотрена врачом травматологом, выполнено рентгенографическое обследование, полученные снимки описаны врачом рентгенологом. Установлен диагноз: «Закрытый оскольчатый чрессиндесмозный перелом малоберцовой кости со смещением отломков, перелом медиальной лодыжки и заднего края большеберцовой кости со смещением отломков. Подвывих стопы кнаружи».
Необходимо отметить, что переломы лодыжек — очень распространенная травма, они занимают второе место среди переломов нижних конечностей. В основном травмируются молодые мужчины и женщины после 45-ти лет. Также чаще данную травму получают люди, страдающие ожирением.
Учитывая характер повреждения, от попыток лечения в гипсе решено отказаться, так как, по данным литературы и по нашему собственному опыту, результаты такого лечения в подавляющем большинстве случаев неудовлетворительные. Пациентке объяснены преимущества и риски операции. Взяты анализы крови и мочи. Женщина осмотрена анестезиологом, утверждена эпидуральная анестезия. В течение двух часов пациентка подготовлена к операции. Через минимально возможные разрезы выполнена установка костных фрагментов в их правильное положение с учетом индивидуальных анатомических особенностей. Проведена фиксация специализированными титановыми пластинами и винтами, а также спицами.
На следующий день после операции начата лечебная физкультура с нашим инструктором, пациентка самостоятельно передвигалась на костылях, не наступая на оперированную ногу. Выписана через два дня после операции. Амбулаторно на 12-е сутки сняты швы. На контрольном осмотре через 10 недель установлено, что перелом сросся.
Положение отломков на рентгене было неудовлетворительным, сохранялся подвывих стопы кнаружи. После снятия повязки определялся выраженный отек мягких тканей стопы и области голеностопного сустава, ссадина на внутренней поверхности нижней трети голени, множественные фликтены (пузыри с прозрачным или кровяным содержимым).
Помните, что если во время ношения гипсовых повязок у вас появились боли, чувство сдавления, покалывания, жжения, онемения — и данные симптомы нарастают, необходимо немедленно обратиться к врачу.
Из-за давности травмы, выраженного отека и наличия пузырей принято решение отложить операцию. Фликтены вскрыты, обработаны растворами антисептиков, конечность уложена на шину Белера в возвышенном положении. Проводились ежедневные перевязки, на седьмые сутки отёк уменьшился, фликтены зажили, и была выполнена операция. Малоберцовая кость зафиксирована специально разработанной премоделированной титановой пластиной, которая соответствует контурам кости.
Под контролем электронного оптического преобразователя во время операции выполнены стрессовые рентгенограммы голеностопного сустава, уточнен характер повреждения дельтовидной связки, от шва связки решено отказаться. В послеоперационный период рекомендовано ношение жесткого ортеза в течение двух недель. Реабилитация проведена согласно европейским протоколам. На контрольных рентгенограммах через 10 недель: перелом сросся, соотношения суставных поверхностей правильные.
Пациентка С. травмировала ногу при ходьбе по пересеченной местности. Отметила сильную боль в голеностопе и быстро нарастающий отек. Мужем доставлена в клинику. После дообследования диагностирован перелом внутренней лодыжки и заднего края большеберцовой кости со смещением отломков, а также перелом малоберцовой кости в нижней трети. Иногда врачи называют такой перелом трехлодыжечным.
Пациентка не страдала хроническими заболеваниями, анализы не указывали на какую-либо патологию, поэтому прооперирована через несколько часов после обращения. Была произведена открытая репозиция переломов лодыжек и остеосинтез костей пластинами и винтами. Контрольные рентгенограммы подтвердили: анатомия сустава полностью восстановлена.
В травматологии и ортопедии помимо операции очень важны реабилитация и уход. Правильное послеоперационное лечение позволяет снизить частоту осложнений. После уменьшения боли в области голеностопного сустава в лечение включают физиотерапию и комплекс лечебной физкультуры.
Обычно больной ходит с помощью костылей без нагрузки на оперированную ногу до снятия швов. Потом в специальной повязке разрешены небольшие дозированные нагрузки, которые каждую неделю понемногу увеличивают. Каждые четыре недели проводят рентгенографию для контроля положения лодыжек после операции.
В послеоперационном периоде могут быть назначены препараты для лечения остеопороза, хондропротекторы, которые улучшают питание суставного хряща, а также лекарства, разжижающие кровь.