Мидриаз что это такое симптомы
Мидриаз что это такое симптомы
Травматический мидриаз и спазм аккомодации являются частыми осложнениями травм глаза. Выявляются следующие симптомы: боль в глазу, слезотечение, фотофобия, дискомфорт при чтении, утомляемость при зрительной нагрузке. Зрачок характерно расширен и плохо реагирует на свет, имеется относительная афферентная недостаточность.
Сила, действующая при контузионной травме, вызывает повреждение радужки (как сфинктера, так и дилататора), нервов радужки и цилиарного тела. Интересно, что при тяжелых контузиях сначала может наблюдаться транзиторный миоз, за которым следует продолжительный частичный мидриаз, сопровождающийся вялой реакцией на свет. Одновременно наблюдаются болезненный спазм цилиарного тела и паралич аккомодации. Гистологически в цилиарном теле выявляются хроническая воспалительная инфильтрация, рубцевание и атрофия, что объясняет персистирующие нарушения аккомодации, которые наблюдаются после перенесенной контузионной травмы глаза.
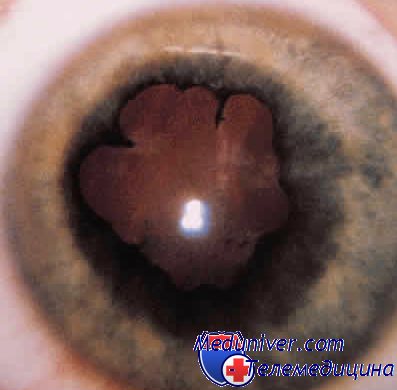
Диагноз травматического мидриаза первично основывается на результатах световой биомикроскопии. Если выявлен травматический мидриз, необходимо обследовать весь зрачковый край радужки на предмет выявления разрывов сфинктера, края которых могут иметь D-образную форму, неглубоких вдавлений или разрывов, распространяющихся на всю ширину радужки. Могут также наблюдаться множественные повреждения радужки.
Пациенты со спазмом цилиарной мышцы обычно предъявляют жалобы на тупую ноющую боль и светобоязнь. Мидриатики расслабляют цилиарную мышцу и таким образом предотвращают ее спазм и снижают боль. По истечении острой стадии лечение, как правило, не требуется.
Прогноз при травматическом мидриазе и параличе аккомодации, в целом, благоприятный. Большинство жалоб, связанных с мидриазом и нарушением аккомодации, являются преходящими, однако в небольшом проценте случаев могут сохраняться продолжительное время. Tonjum в своем исследовании показал, что в 14 случаях из 35 травматический мидриаз и рецессия угла передней камеры, которые были вызваны контузией, наблюдались до 4 месяцев после травмы. В другой работе сообщается о том, что только в 4 случаях из 212 после травмы наблюдался стойкий травматический мидриаз.
Светобоязнь и затуманивание зрения часто сохраняются, когда травматический мидриаз не разрешается самостоятельно, и зрачок остается расширенным. Степень выраженности симптомов коррелирует с размером зрачка. Пилокарпин может помочь в лечении мидриаза, но индуцированная им миопия у молодых пациентов ограничивает его применение. Если все же принято решение применить пилокарпин, следует начать с очень низкой концентрации (0,25% и менее), чтобы свести к минимуму возможные побочные эффекты. Если терапевтического результата добиться не удалось, можно увеличить концентрацию пилокарпина до того момента, пока не наступит эффект либо не будут выявлены побочные эффекты.
Побочные эффекты пилокарпина включают миопизацию, боли в области надбровья, спазм цилиарной мышцы, конъюнктивальную инъекцию, снижение остроты зрения в темноте, частичную катаракту. а-Адреноблокатор тимоксамин показал некоторую эффективность в клинических исследованиях, но используют его редко. Применение тонированных контактных линз является прекрасным способом улучшить функциональные и косметические результаты. Тонированные линзы широко доступны и помогают уменьшить затуманивание зрения и светобоязнь. В конечном итоге, можно рассматривать вариант хирургического устранения мидриаза совместно с другими операциями, такими как экстракция катаракты.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Причинами мидриаза обычно выступают интоксикации, травмы или заболевания глаз, офтальмологические операции, неврологические нарушения, а также применение некоторых лекарственных средств (мидриатиков и циклоплегиков, антигистаминных препаратов, симпатомиметиков, эстрогенов, антидепрессантов, анестетиков, наркотических препаратов).
Классификация мидриаза
Физиологический мидриаз – расширение зрачков, которое происходит в норме, что характерно для условий пониженного освещения, к примеру, в сумерках. А также при сильных эмоциях – чрезмерном волнении, страхе и пр., что обусловлено влиянием на мышцы глаза симпатической нервной системы. Физиологический мидриаз всегда бывает двусторонним и обязательно симметричным.
Медикаментозный мидриаз вызывают лекарственные средства. Расширение зрачков происходит вследствие закапывания ряда препаратов, таких как атропин, мидриацил, ирифрин, тропикамид и пр. Кроме того, расширение зрачков обязательно для проведения некоторых офтальмологических обследований, а также многих операций. Особенно часто медикаментозный мидриаз вызывают для детальной инспекции глазного дна. Снятие спазма аккомодации (стойкое мышечное напряжение, приводящее к ухудшению зрения) требует курса циклоплегии, когда в течение некоторого времени применяют глазные капли, расслабляющие аккомодационные мышцы и одновременно расширяющие зрачки.
Спастический мидриаз возникает при спазме дилататора зрачка, который обусловлен раздражением шейного отдела симпатического ствола либо под воздействием адренергических препаратов. Спастическое расширение зрачков может стать одним из первых признаков поражения головного либо спинного мозга, к примеру, при сирингомиелии, полиомиелите или менингите, когда поражаются нижняя шейная и верхняя грудная части спинного мозга. Кроме того, развитие спастического мидриаза возможно при различных патологиях сердца, почек, печени, желчного пузыря, щитовидной железы, легких и прочих органов. Спастическое расширение одного зрачка может возникнуть как следствие раздражения симпатического нерва, к примеру, при увеличении на шее лимфатического узла, вследствие хронического неврита, а также из-за верхушечного очага воспаления в легком и пр. При спастическом мидриазе зрачковая реакция на близкое расстояние и на свет сохранена.
Изредка встречается парадоксальная зрачковая реакция, когда в темноте происходит сужение зрачка, а на свету расширение. Подобная реакция наблюдается при патологиях центральной нервной системы, вызванных туберкулезным менингитом, сифилисом центральной нервной системы, множественным склерозом, травмами черепа, неврозами.
Лечение мидриаза
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Берегите зрение, его очень легко потерять и очень сложно восстановить!
Что такое спазм аккомодации? Причины возникновения, диагностику и методы лечения разберем в статье доктора Елмановой Ирины Витальевны, офтальмолога-хирурга со стажем в 13 лет.
Определение болезни. Причины заболевания
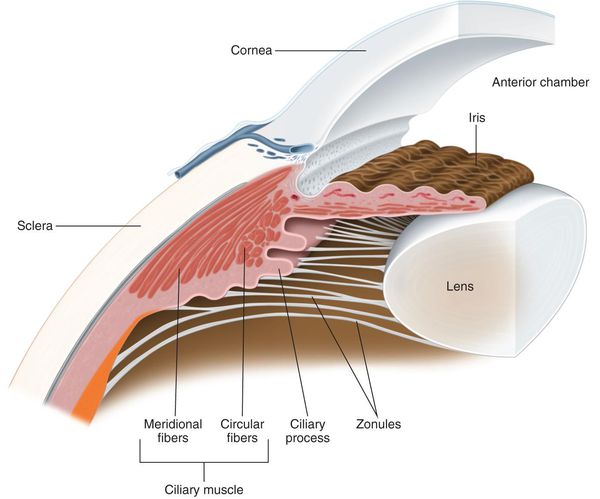
Аккомодация — способность глаза видеть четко на различных дистанциях за счет изменения рефракции. Основными звеньями аккомодации являются: хрусталик, его связочный аппарат, цилиарная мышца и хориоидея.
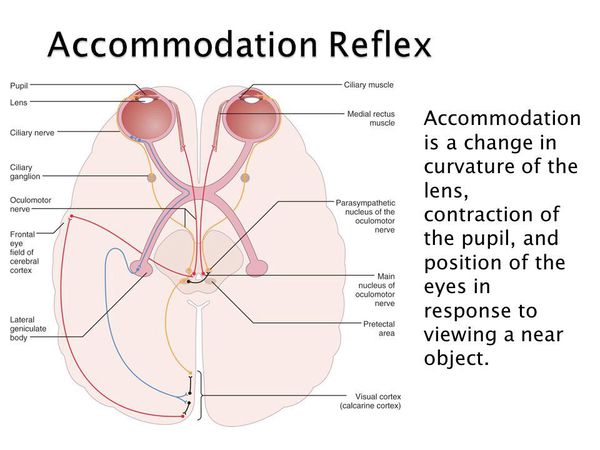
Общепризнанной теорией, описывающей работу аккомодации, является теория Германа фон Гельмгольца, согласно которой для четкого видения предметов, расположенных близко, происходят следующие изменения: сокращается цилиарная мышца, сужается зрачок, уменьшается глубина передней камеры, хрусталик смещается кпереди, ослабевает натяжение цинновых связок, уменьшается радиус кривизны передней и задней поверхности хрусталика, что приводит к увеличению его преломляющей силы. [8]
Цилиарная мышца глаза условно делится на 3 порции:
1) Меридиональная мышца Брюкке, которую иногда называют тензор хориоидеи. Имеет длину 7 мм, крепится в области корнеосклеральной трабекулы и склеральной шпоры, далее идет до зубчатой линии, где вплетается в хориоидею. Иннервация парасимпатическая.
2) Радиальная мышца Иванова крепится к увеальной порции трабекул и свободно оканчивается на тыльной стороне короны цилиарного тела. При сокращении, подтягиваясь к месту прикрепления, меняет конфигурацию короны цилиарного тела и смещает ее в направлении корня радужки. Иннервация симпатическая.
3) Циркулярная мышца Мюллера — расположена в виде кольца в самой вершине цилиарного тела. При сокращении вершина короны заостряется, и отростки цилиарного тела приближаются к экватору хрусталика. Иннервация парасимпатическая.
Спазм аккомодации — это острый патологический избыточный тонус цилиарной мышцы глаза, вызывающий миопизацию манифестной рефракции и снижающий максимально корригированную остроту зрения (МКОЗ). Состояние возникает редко и развивается даже при отсутствии стимула к аккомодации или после прекращения действия последнего. [4]
Данное патологическое состояние чаще развивается у подростков в возрасте от 12 до 18 лет, но может появляться и в более раннем возрасте. Редко бывает у взрослых. Как правило, этим недугом страдают эмоционально лабильные люди. Заболеванию может предшествовать сильное эмоциональное потрясение, стресс (причем, пациент, а в особенности ребенок, не всегда четко осознает причину, приведшую к заболеванию). Поэтому спазм аккомодации рассматривается как оптиконевроз и всегда требует содействия смежного специалиста — психолога. Часто помимо стресса появлению спазма предшествуют интенсивные зрительные нагрузки. Иногда пациент может четко назвать день и час, когда снизилось зрение. В других случаях указать на время появления симптомов пациент не может даже приблизительно.
Однако причиной спазма могут быть и явления, связанные с органической патологией головного мозга (опухоль шишковидной железы, патология ствола мозга, рассеянный склероз, энцефалит, цереброваскулярная патология). Возможно развитие спазма вследствие черепно-мозговых травм. [9] В литературе описаны случаи развития спазма аккомодации после рефракционных операций (Airiani S., 2006, Prakash G., 2007).
Еще одной причиной развития спазмов у детей являются хронические интоксикации, которые приводят к функциональным расстройствам в вегетативных центрах ЦНС. [1]
Спазм аккомодации может развиваться при отравлении фосфорорганическими соединениями (ФОС). ФОС распространены в сельском хозяйстве, используются для борьбы с грызунами и насекомыми. Эти вещества легко проникают через неповрежденную кожу, биологические мембраны, гематоэнцефалический барьер. В быту могут случаться пероральные отравления (случайные или преднамеренные) карбофосом, дихлофосом. Производственные отравления чаще бывают ингаляционными. В условиях чрезвычайных ситуаций (военные акции, теракты) спазм аккомодации развивается при отравлении боевыми газами (зарин, зоман).
Будучи военным врачом, корифей российской школы оптометрии профессор Ю. З. Розенблюм наблюдал развитие острого спазма аккомодации у солдат срочной службы. Единственным эффективным методом лечения в этом случае являлась демобилизация. [3]
Как видно из всего вышесказанного, истинный спазм аккомодации не имеет ничего общего с тем «спазмом» которые многие офтальмологи считают предвестником развития миопии.
Симптомы спазма аккомодации
Спазм аккомодации независимо от вызвавшей его причины имеет следующие характерные клинические особенности:
Патогенез спазма аккомодации
Спазм аккомодации характеризуется патологической реакцией зрительной системы на адекватный зрительный стимул. Чаще всего его развитие связывают с патологически избыточным тонусом парасимпатической нервной системы. Чаще всего спазм бывает функциональным и редко может быть ассоциирован с органическим поражением головного мозга. Для большинства пациентов этиология спазма является психогенной.
Классификация и стадии развития спазма аккомодации
Одну из первых попыток классифицировать нарушения аккомодации предпринял Duane в 1915 году. В современной зарубежной литературе в большинстве классификаций упоминается 3 основных вида нарушения аккомодации: [7]
Вопросам классификации нарушений аккомодации большое внимание уделяли ведущие отечественные офтальмологи: Ю.З. Розенблюм, С.Л. Шаповалов, Е.Е. Сомов. Именно их работы сформировали современные взгляды российских офтальмологов на виды нарушения аккомодации. Согласно нынешней классификации, основные нарушения рефракции делятся на:
Зачастую возникает путаница между понятиями «спазм аккомодации» и «привычно-избыточное напряжение аккомодации». Необходимо помнить, что спазм всегда развивается остро, тогда как ПИНА развивается исподволь, длительно персистирует и часто переходит в истинную миопию. [6] Термин ПИНА был предложен Сомовым в 1993 году и представляет собой длительно существующий избыточный тонус аккомодации, вызывающий миопизацию манифестной рефракции, но не снижающий максимальную корригированную остроту зрения. ПИНА более характерна для детей, хотя может развиваться и у взрослых, чья работа связанна с интенсивными зрительными нагрузками. Для ПИНА характерно волнообразное начало течения: симптомы нарастают к вечеру, к концу рабочей недели, после зрительной нагрузки. Пациенты жалуются на периодическое снижение зрения вдаль, которое затем становится стойким. Возможны затруднения при работе вблизи. При осмотре выявляется миопическая рефракция, но острота зрения не всегда соответствует степени миопии. При установке перед глазом «-» стекол зрение корригируется до 1,0, но иногда, для этого приходится прибегать к затуманиванию. Объем абсолютной аккомодации снижен за счет приближения дальнейшей точки ясного зрения к глазу. Запас относительной аккомодации часто снижен почти до нуля. ПИНА лечится медикаментозно и с помощью аккуратных тренировок аккомодации. Но, как уже было сказано выше, часто переходит в истинную миопию.
Осложнения спазма аккомодации
Пациенты предъявляют жалобы на резкое снижение остроты зрения вдаль, затруднения при чтении, письме, быстро развивающуюся астенопию. Это приводит к трудностям в обучении, невозможности выполнять свои трудовые обязанности. Кроме того, назначаемые в качестве медикаментозной терапии циклоплегики приводят к расширению зрачка, и как следствие — к светобоязни, что также создает трудности при выполнении повседневных дел.
Диагностика спазма аккомодации
Диагностика спазма аккомодации должна включать следующий алгоритм: [11]
Остро возникший в подростковом возрасте сдвиг рефракции в сторону миопии с плохо корригируемой остротой зрения вдаль, выраженная разница манифестной и циклоплегической рефракции, а также нормальные анатомические пропорции глаза позволяют безошибочно поставить диагноз спазма аккомодации.
Лечение спазма аккомодации
Тактика лечения зависит от этиологии заболевания. Органические спазмы требуют привлечения профильного специалиста. Но на приеме врач-офтальмолог чаще всего сталкивается с функциональными спазмами. Такое нарушение аккомодации расценивается как оптиконевроз и требует проведения консультации психотерапевта, на что пациенты и их родители обычно соглашаются неохотно. Чем же лечить спазм?
Оптическая коррекция
Часто пациенты, испытывая дискомфорт, связанный со снижением остроты зрения вдаль, просят назначить им оптическую коррекцию. Однако минусовые очки должны назначаться лишь в исключительных случаях и на непродолжительный период времени. [5] Можно использовать перфорационные очки или полидиафрагмы. При данной патологии их применение оправдано, хотя они и не обладают теми чудодейственными свойствами, которые обычно приписывают им производители. Перфорационные очки представляют собой экран с отверстиями небольшого диаметра, помещенный перед глазом. За счет физического эффекта диафрагмирования происходит увеличение глубины фокуса и повышение остроты зрения при любых видах оптических несовершенств глаза. Диафрагма «отсекает» отклоняющиеся лучи и приводит в глаз параллельные пучки лучей, делая изображение точечным, а значит четким. Глаз работает, как «камера обскура». Эскимосы с давних пор пользуются примитивными полидиафрагмами для того, чтобы защитить глаза от слепящих лучей солнца, отраженных от снежного покрова. А в годы ВОВ в Ленинграде профессором Поляком Б.Л. и оптиком Гассовским Л.Н. были разработаны защитно-корригирующие очки с перфорацией. В условиях дефицита качественной оптики эти очки не только помогали воинам-аметропам четче видеть вдаль, но и защищали глаза от мелких осколков.
Применение полидиафрагм при спазме оправдано по нескольким причинам:
Для облегчения работы на близком расстоянии могут назначаться бифокальные очки с аддидацией для близи.
Медикаментозное лечение
Многочисленные анатомические, гистоморфологические, физиологические и клинические исследования достоверно установили, что порция радиальных волокон цилиарной мышцы (т. н. мышца Иванова) имеет симпатическую иннервацию, а меридиональные волокна (мышца Брюкке) и циркулярные (мышца Мюллера) — парасимпатическую. Учитывая двойственный характер иннервации, воздействие на нее возможно осуществлять по двум направлениям: инстилляция М-холинолитиков, что приводит к снятию избыточного напряжения циркулярной и меридиональной порции, и стимуляция радиальной порции за счет применения альфа-адреномиметиков. [2]
М-холинолитики оказывают выраженное циклоплегическое действие. Они ослабляют циркулярные и меридиональные волокна цилиарной мышцы. Наибольшее применение в клинической практике получили:
Препараты обладают разными по длительности и интенсивности эффектами в отношении циклоплегии и мидриаза. Более выраженным циклоплегическим действием обладает атропин.
Длительность мидриаза и циклоплегии после применения М-холиноблокаторов
| Препарат, дозировка | Длительность мидриаза | Начало циклоплегии | Максимальная продолжительность циклоплегии |
|---|---|---|---|
| Атропина сульфат 0,5%; 1,0% | 7-10 дней | 60-120 мин | 7-14 дней |
| Скополамина гидробромид 0,25% | 3-7 дней | 30-60 мин | 3-4 дня |
| Гоматропина гидробромид 0,25%; 2,0%; 5% | 1-3 дня | 30-60 мин | 1-2 дня |
| Циклопентолата гидрохлорид 0,5%; 1%; 2,0% | 24 часа | 20-60 мин | 1-2 дня |
| Тропикамид 0.5%; 1,0%; 2,0% | 1-2 часа | 20-40 мин | 4-6 часов |
В настоящее время в практике широко применяется Циклопентолат 1%, который вызывает глубокую, но кратковременную циклоплегию. При двукратной инстилляции по 1 капле с интервалом в 15 минут циклопентолат приводит к циклоплегии, сопоставимой с атропиновой циклоплегией, через 30-40 мин после первого закапывания (Проскурина О.В., 2008). Препарат не приводит к развитию паралича аккомодации и стойкого остаточного мидриаза. Столь же широко применяется тропикамид 0,5% и 1,0%. Основным его недостатком является недостаточная глубина циклоплегии.
Функциональное лечение
Хирургическое лечение
К сожалению, истинные спазмы аккомодации характеризуются высокой частотой рецидивов и низким эффектом от проводимой консервативной терапии. В International Journal of Ophthalmology описан случай выполнения двусторонней факоэмульсификации катаракты с имплантацией мультифокальной заднекамерной интраокулярной линзы молодому человеку 20 лет с резистентным к консервативному лечению спазмом аккомодации. [10]
Прогноз. Профилактика
Лечение может долго оставаться малоэффективным. Даже после разрешения спазма аккомодации риск рецидива остается высоким. Частота и тяжесть рецидивов разнятся и зависят от этиологии процесса. В литературе приводятся данные о том, что стойкий спазм может удерживаться от 2 до 30 мес. и часто разрешается спонтанно. Но также спонтанно дает рецидивы.
Мидриаз
Мидриаз — это расширение зрачка, которое может быть физиологическим и патологическим.
Причины возникновения мидриаза
Причиной расширенного зрачка может быть паралич (парез) сфинктера — круговой мышцы зрачка, а также спазм или повышенный тонус дилататора (мышцы, которая отвечает за расширение зрачка).
Мидриаз может возникнуть как ответная реакция на применение различных медицинских препаратов (эстрогенов, антидепрессантов, антигистаминных препаратов и т. д.) или вследствие заболеваний и травм глаза, операций на органах зрения, интоксикации организма и из-за неврологических нарушений.
Виды мидриаза
В офтальмологии принято выделять различные виды мидриаза, среди которых:
Диагностика и лечение мидриаза
Кратковременное расширение зрачков не нуждается в лечении, а вот стойкий мидриаз может быть симптомом серьезных заболеваний, поэтому консультация врача крайне необходима.
Главное в устранении мидриаза — лечение основного заболевания, которое вызвало этот симптом. Чаще всего лечащий врач назначает Пациенту препараты, которые усиливают работу сфинктера зрачка и ослабляют функции дилататора.
Как правило, в таком состоянии Пациента беспокоит фотофобия (чувствительность к свету), поэтому стоит избегать яркого освещения и носить солнцезащитные очки.
При подозрении на мидриаз вы можете обратиться в Глазную клинику доктора Беликовой. У нас работают только опытные врачи-офтальмологи, и используется только качественная современная аппаратура. Мы проведем полное обследование органов зрения для выявления причин расширения зрачков и подберем наиболее подходящее именно вам лечение, исходя из особенностей вашего организма.
Что такое Мидриаз
Причины мидриаза
Форма и размер зрачка зависят от активности двух мышц, радиальной и циркулярной. Первая вызывает расширение зрачка, вторая ответственна за его сужение. Если у пациента происходит деформация циркулярной мышцы, нарушается ее мышечный тонус, то возникает мидриаз.
На активность циркулярной мышцы оказывают влияния внешние и внутренние факторы. В норме зрачок должен расширяться в условиях низкой освещенности, при возбуждении симпатической нервной системы (стрессовые ситуации, волнение или эмоциональный подъем).
Существуют провоцирующие факторы, приводящие к развитию патологического мидриаза:
1. тупая непроникающая травма глаза, которая провоцирует развитие контузии органа;
2. сдавливание глазодвигательных нервов;
3. травма черепа и его основания, вызывающая повреждение нервных окончаний;
4. интоксикация производными барбитуровой кислоты, ингибиторами ацетилхолинэстеразы, антигистаминными препаратами, эстрогенами;
5. инфекционные заболевания, вызывающие поражение внутричерепных и глазных нервных узлов, мышц (ботулизм, полиомиелит, менингит);
6. офтальмологические патологии (глаукома);
7. выраженная гипоксия на фоне нарушения мозгового кровотока;
8. новообразования в головном мозге (опухоли, гематомы);
9. употребление наркотических препаратов;
10. оперативное лечение отдельных структур зрительного аппарата;
11. прогрессирующая форма сахарного диабета;
12. паралич глазного нерва на фоне туберкулеза, интоксикации угарным газом.
Современная классификация
В зависимости от причин мидриаз может носить физиологический или патологический характер. В норме расширение зрачков происходит симметрично, затрагивает оба глаза.
В зависимости от типа провоцирующего фактора выделяют следующие формы патологического мидриаза:
1. Медикаментозный. Офтальмологи создают искусственный мидриаз, чтобы оценить состояние внутренней оболочки глаза (сетчатки), провести необходимые хирургические манипуляции, снять мышечное напряжение. Для этого используют лекарственные препараты: Атропин, Скополамин, Эфедрин, Платифиллин. В подобных случаях расширение зрачка сохраняется в течение 10-24 часов;
2. Травматический. Состояние развивается в ответ на различные повреждения зрительного аппарата, нервной системы. После хирургического вмешательства мидриаз может сохраняться на протяжении 1-2 лет;
3. Спастический. Возникает на фоне спазма дилататора вследствие раздражения симпатических нервов (шейный отдел позвоночника), использования средств адренергического типа. Возникновение спастического мидриаза нередко свидетельствует о развитии тяжелых патологий (менингита, полиомиелита, сирингомиелического синдрома, заболеваний почек, печени);
4. Паралитический. Причиной патологии является паралич глазного сфинктера на фоне заболеваний глазодвигательных нервов, центральной нервной системы, гидроцефалии, эпилепсии, ботулизма, болезни Паркинсона, глаукомы, использования наркотических средств. Зрачок в подобных ситуациях перестает реагировать на свет;
5. Парадоксальный. Нарушения в работе нервной системы могут вызывать сужение зрачка в темноте и его расширение на свету. Данная патология встречается крайне редко.
Клиническая картина
Патологический мидриаз сопровождается возникновением следующей симптоматики:
— изменение формы зрачка (овальный или грушевидный);
— отсутствие или снижение реакции на свет;
— нарушение подвижности глазного яблока;
— отсутствии реакции на приближающиеся предметы.
Если мидриаз развивается на фоне травмы, то диаметр зрачка варьирует от 8 до 10 мм. Патологическое состояние может исчезнуть после выздоровления пациента или становится постоянным. Травматический мидриаз протекает на фоне таких симптомов:
— слезотечение;
— болезненность и выраженный дискомфорт в области глаз;
— светобоязнь;
-повышенная утомляемость во время чтения или работы за компьютером;
— снижение реакции на свет;
— частичная афферентная недостаточность.
Паралитический тип мидриаза провоцирует возникновение косоглазия, опущения верхнего века. При спастической форме пациенты отмечают одностороннюю локализацию патологии, снижение реакции зрачка на свет и движение предметов, дискомфорт при ярком освещении.
Если мидриаз развивается на фоне вирусных инфекций, то приводит к утрате аккомодации.
Диагностические мероприятия
Особенности терапии
Для устранения медикаментозного мидриаза специального лечения не требуется. Но если расширение зрачка сохраняется на протяжении суток, то назначают препараты обратного действия – миотики (Салициловокислый физостигмин, Солянокислый пилокарпин и Бромистоводородный ареколин).
При возникновении патологического мидриаза лекарственные средства назначают, исходя из установленного диагноза.
Для нормализации состояния пациента обычно используют:
— М-холиномиметики;
— Н-холиномиметики;
— Ноотропные препараты;
— Антиагреганты, чтобы восстановить мозговой кровоток;
— Гипогликемические средства пациентам с сахарным диабетом;
— Диуретики, чтобы устранить отечность в области головного мозга.
При обнаружении опухоли головного мозга, гематом медикаментозная терапия не приносит результатов. Устранить патологию можно только хирургическим путем.
Прогноз при мидриазе
Медикаментозный мидриаз проходит самостоятельно в течение суток. При травматической форме патологии прогноз в целом благоприятный. Мидриаз обычно сохраняется на протяжении 1-4 месяцев. После устранения основного заболевания можно вызвать сужение зрачка при помощи Пилокарпина.
Паралитический и спастический тип мидриаза имеют неблагоприятный прогноз. Исход напрямую зависит от формы основного заболевания, эффективности его терапии.
Специфической профилактики, которая позволила бы исключить возможность расширения зрачка, на данный момент не существует. Поэтому для предотвращения развития мидриаза следует регулярно проходить профилактические осмотры у офтальмолога, сбалансировано питаться, своевременно лечить заболевания глаз и нервной системы.