Миелолипома надпочечника что это такое простыми словами
УРОЛОГИЯ В ОМСКЕ
ТЕЛЕФОН «ГОРЯЧЕЙ ЛИНИИ» +79095377482
ОПЕРАТИВНАЯ И КОНСЕРВАТИВНАЯ ПОМОЩЬ НА БЕРЕЗОВОЙ
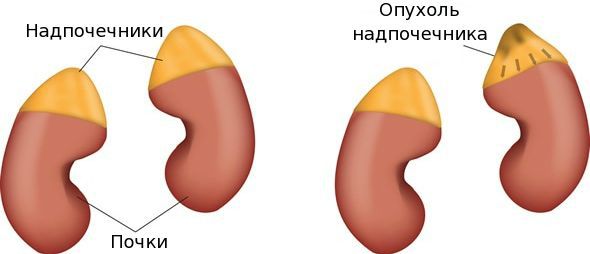
Миелолипома надпочечника
Миелолипома надпочечника является редкой доброкачественной опухолью надпочечников. Как правило, течение заболевания не проявляется какими-либо симптомами.
Клинический случай: миелолипома правого надпочечника.
Хлебов А.О., Лобанов В.Г., Хлебов О.П. (БУЗОО ОКБ, г.Омск)
В клинику урологии БУЗОО ОКБ (г.Омск) обратился 53 летний мужчина с жалобами на боль в правом подреберье в течение семи месяцев и повышение артериального давления до 170/100 мм рт ст в течение трех лет, головные боли. При ультразвуковом исследовании в 2012 году в правом надпочечнике выявлено объемное образование. Мультиспиральная компьютерная томография с болюсным контрастированием подтвердило диагноз, выполнено лабораторное исследование. Опухоль удалена с использованием трансперитонеальной лапароскопической методики. Послеоперационный период протекал без осложнений. Гистологическое исследование выявило миелолипому правого надпочечника.
Введение
Миелолипома надпочечника является редкой доброкачественной опухолью надпочечников. Как правило, течение заболевания не проявляется какими-либо симптомами. Симптомами заболевания, чаще всего, являются боли в животе. Операция показана, когда опухоль проявляется симптомами и её размер больше 45 мм или есть подозрение на злокачественное перерождение. Этот клинический случай связан с удалением 65 мм опухоли лапароскопическим методом.
Клинический случай
53 летний пациент поступил с жалобами на тупые боли в правом подреберье в течение семи месяцев. Обследование у гастроэнтеролога не выявило патологии, однако при абдоминальном ультразвуковом исследовании найдена опухоль правого надпочечника.

Заключение: КТ признаки объемного образования правого надпочечника с высоким содержанием жировой ткани, малой степенью васкуляризации, дифференцировать между миелолипомой и липомой,менее вероятно липосаркома.
Развернутый анализ крови, печеночные пробы и рентгенография грудной клетки в норме. Уровень в моче общего метанефрина составил 33.45 mkg/day, норметанефрина 123.4 mkg/day. АКТГ 16.1 pg/ml, кортизол 274 nmol/l, альдостерон (кровь) 201.2 pg/ml, активность ренина (кровь) 28.85 pg/ml.
Пациент был взят для лапароскопической адреналэктомии в связи с большими размерами опухоли, подозрением на липосаркому и болевым синдромом. Операция была выполнена в положении пациента на левом боку по классической методике. Вена правого надпочечника выделена после обнажения нижней полой вены, лигирована и пересечена. После выделения опухоли, она помещена в экстракционный пакет и удалена через разрез в правой подвздошной области 3 см. В брюшную полость установлена одна дренажная трубка (в ложе опухоли, в подпеченочном пространстве). Послеоперационного восстановления протекал без осложнений. Дренаж был удален через 24 часа. Пациент был выписан из больницы на 6 день.
Микроскопическое исследование показало наличие жировой ткани с наличием экстрамедуллярных кроветворных миелоидных, эритроидных компонентов и мегакариоцитов. Послеоперационное наблюдение показало, что пациент чувствует себя хорошо спустя 6 месяцев.
Заключение
Опыт лапароскопического удаления опухолей надпочечников, который накоплен в урологическом отделении Омской областной клинической больницы показывает, что лапароскопический доступ технически осуществим, безопасен и сравним по своим результатам с «открытыми» операциями у пациентов с различными гистологическими вариантами опухолей и ему необходимо отдавать предпочтение.
Что такое опухоль надпочечника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьян А. Г., флеболога со стажем в 31 год.
Определение болезни. Причины заболевания
Опухоль надпочечников — это патологический рост ткани надпочечников (коркового или мозгового слоя), в составе которой возникли изменившиеся клетки, ставшие атипичными в плане дифференцировки, характера роста и продукции гормонов. [1]
Распространенность патологии различна, т. к. зависит от вида опухоли. Адренокортикальный рак встречается в 1-2 случаях на один миллион человек. Достоверной статистической информации по распространённости доброкачественных опухолей в настоящее время нет.
Заболеванию подвержены все возрастно-половые группы населения, но пик заболеваемости приходится на 30-40 лет. Имеются лишь небольшие различия в частоте встречаемости андростером: у женщин они возникают в 2-3 раза чаще.
Этиология опухолевого роста изучена не до конца, поэтому единого мнения о причинах его возникновения нет. Однако выделяют несколько теорий возникновения и развития опухоли:
Зная причину появления опухолевых клеток в конкретном случае, можно определиться с тактикой лечения и основами профилактики заболевания.
Симптомы опухоли надпочечника
Доброкачественные новообразования зачастую клинически не вызывают никакой симптоматики, так как они не продуцируют гормонов и имеют малый размер.
Злокачественные опухоли проявляются симптоматикой, характерной для злокачественной опухоли любой другой локализации:
Наибольший интерес представляют гормонально-активные опухоли, так как в клиническом течении, диагностике и тактике лечения они значительно отличаются от злокачественных опухолей, которые в любом случае подлежат хирургическому лечению.
Альдостерома — опухоль, развивающаяся в клубочковом слое коры надпочечников. Её причиной является повышение гормона альдостерона.
В клиническом течении данной опухоли можно выделить три основных синдрома:
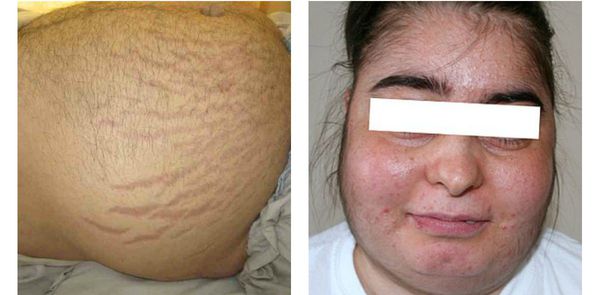
Кортикостерома — новообразование, возникающее в мозговом слое надпочечников. При её развитии в крови повышается концентрация стероидных гормонов.
Один из главных признаков человека с такой опухолью — ожирение по центральному типу, округление лица и багровые полосы на животе.
Также заболевание проявляется:
У всех пациентов с кортикостеромой может возникнуть остеопороз.
Андростерома — новообразование надпочечников, которое сопровождается увеличением количества мужского полового гормона андрогена.
При возникновении опухоли в раннем возрасте у мальчиков происходит раннее формирование вторичных половых признаков, увеличение полового члена, мускулатуры, огрубение голоса, но при этом наблюдается атрофия яичек.
Девочки развиваются по мужскому типу: гипертрофия клитора, гирсутизм (избыточный волосяной покров кожи), повышенная мышечная масса.
Независимо от пола возникает угревая сыпь.
При возникновении опухоли у взрослых женщин симптоматика сходна с вышеописанным проявлением заболевания у девочек, а у взрослых мужчин симптомы могут быть неявно выражены.
Феохромоцитома — опухоль, развивающаяся из клеток центральной части надпочечников, которая продуцирует гормоны, приводящие к повышению давления в крови. Она проявляется:
Часто АД нормализуется довольно резко и сопровождается обильным мочеиспусканием.
Инциденталома — гормонально-неактивная опухоль, как правило, небольших размеров. Клинически не проявляется и является случайной находкой при проведении визуализирующих методов исследования по причинам, несвязанным с поражением надпочечников. [4]
Патогенез опухоли надпочечника
Патогенез заболевания довольно сложен. Он зависит от многих причин: морфологической структуры, темпа роста, гистологического строения, и других факторов. Но вне зависимости от природы этиологического фактора в ткани надпочечников появляется атипичная клетка. Она может образоваться там в процессе эмбрионального развития либо трансформироваться из нормальной в опухолевую под воздействием онкогенов (вирусов, радиоактивного излучения, химических канцерогенов и других), тем самым нарушая процессы деления, дифференцировки и роста клетки. Эта атипичная клетка начинает делиться и не подвергается аппоптозу — запрограммированной гибели клеток. Со временем количество атипичных клеток становится настолько большим, что возникает симптоматика того или иного вида опухоли.
При гормонально-активной опухоли происходит гиперпродукция того или иного гормона и, как следствие, увеличивается эффект от воздействия этих гормонов. Такое влияние гормонов на организм вызывает соответствующую клиническую симптоматику. В случае, если опухоль не продуцирует никакого гормона, то патогенез будет связан с избыточным ростом ткани и сдавлением соседних структур надпочечника или других органов. [5]
Понимать патогенез опухолей очень важно, так как зная его можно проводить патогенетическую терапию, которая не так эффективна, как этиологическая, но, в свою очередь, лучше симптоматической и является в настоящее время единственным оптимальным методом консервативного лечения.
Классификация и стадии развития опухоли надпочечника
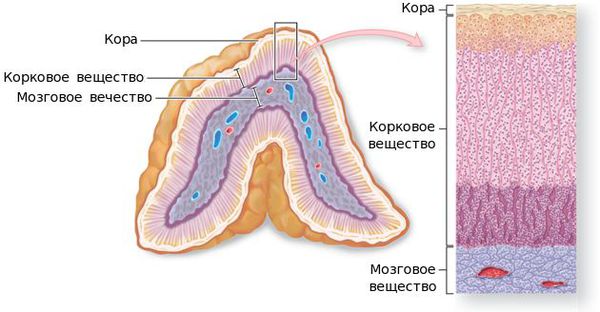
По локализации новообразования надпочечников делятся на:
Опухоли коры надпочечников встречаются достаточно редко по отношению к опухолям мозгового слоя.
Новообразования надпочечников делятся на:
Также можно разделить опухоли на:
Первичные опухоли делятся на гормонально-неактивные (инциденталомы) и гормонально-активные, т. е. те, которые производят какой-либо гормон. Инциденталомы чаще доброкачественны (липома, фиброма, миома) и одинаково встречаются в любых возрастно-половых группах. Довольно редко они могут быть злокачественными (меланома, тератома, пирогенный рак).
Не стоит забывать и о том, что гормонально-активные опухоли также могут быть злокачественными. Например, феохромоцитома в 10% носит злокачественный характер, андростерома — в половине случаев, альдостерома — до 5% случаев. [7]
Осложнения опухоли надпочечника
Самыми грозными осложнениями доброкачественных гормон-неактивных опухолей является их трансформация в злокачественные. Зачастую это происходит при достаточно позднем обращении и запоздалой диагностике.
В случае поздней диагностики злокачественных опухолей могут возникнуть метастазы, которые усложняют процесс лечения, так как обнаружить все метастазы довольно сложно, а удалить ещё сложнее. Самые частые органы-мишени, куда происходит метастазирование злокачественного новообразования надпочечника — это лёгкие, печень и кости.
Феохромоцитома может осложниться нарушением мозгового кровообращения (инсультом), сердечного кровообращения (инфарктом), аритмией и острой почечной недостаточностью. Поэтому не стоит забывать, что длительное и частое повышение артериального давления влечёт за собой ремоделирование (перестройку) сердца и возникновение кардиологической патологии (например, сердечной недостаточности).
Самым грозным осложнением является катехоламиновый криз, который проявляется внезапным подъёмом артериального давления до 300 мм рт.ст. продолжительностью до 30 минут, головокружением, тремором, потливостью и внезапно оканчивается, после чего происходит обильное мочеиспускание. Его могут вызвать механические факторы (даже пальпация врача при исследовании), стресс, и другие. Купируется криз в/в введением альфа-адреноблокаторов (фентоламина) или нитратами.
гипергликемическая кома. Также из-за постоянного повышения сахара у больных происходят изменения в сосудах и чувствительных нервных волокнах.
Постоянное воздействие повышенного количества гормонов на клетки приводит к их необратимым изменениям. [7] [8] [9]
Диагностика опухоли надпочечника
В настоящее время существует множество методов диагностики заболеваний надпочечников, благодаря которым можно определить наличие опухоли. В этом нам помогают магнитно-резонансная и компьютерная томография, ультразвуковое исследование и радионуклеидная сцинтиграфия. [9] Такие визуализирующие методы позволяют понять, где расположена опухоль, определить её размеры и отношение к другим органам. Также МРТ, КТ и УЗИ являются основополагающими методами для определения хирургической тактики лечения, так как врач ещё до начала операции с их помощью уточняется объём вмешательства, операбельность, возможные осложнения и подобирается необходимое оборудование.
При феохромоцитоме определяют содержание продуктов обмена катехоламинов:
Существует множество иных способов диагностики опухоли, таких как катетеризация вен надпочечников, определение уровня гормонов в крови, оттекающей от надпочечника и другие. Но они являются более сложными методами обследования, которые необходимо проводить по строгим показаниям в сложных клинических ситуациях. [10]
К сожалению, несмотря на большое многообразие способов инструментальных и лабораторных методов диагностики, всё же опухоли надпочечника остаются случайной находкой в ходе обследования. Поэтому первостепенную роль в диагностике играют такие рутинные методы, как исследование общего анализа и биохимии крови, общего анализа мочи, а также физикальное обследование. Это связано с тем, что все они позволяют врачу заподозрить какую-либо патологию, а все вышеописанные методы подтверждают наличие заболевания.
Лечение опухоли надпочечника
Подход к лечению опухоли надпочечников является комплексным:
Это позволяет влиять на все звенья патогенеза заболевания.
Стоит отметить, что лучевая и химиотерапия имеют много осложнений, так как действуют не только на опухолевые, но и на здоровые клетки. Однако существует такой современный метод, как адъювантная химиотеапия, которая накапливает химиопрепарат именно в зоне патологического разрастания ткани.
Медикаментозную терапию проводят тогда, когда есть противопоказания к операции. Также этот метод лечения применяется в качестве временной предоперационной терапии для коррекции нарушений гемодинамики и электролитного дисбаланса.
Радикальным является только хирургическое лечение. Оно имеет меньшее число осложнений по сравнению с таргетной и лучевой терапией.
Оперативное лечение при доброкачественных опухолях выполняется в объёме адреналэктомии (удаления надпочечника). [12] При злокачественных опухолях производят адреналэктомию и удаление местных лимфоузлов.
Перед операцией возможно проведение химиотерапии для уменьшения количества атипичных клеток, а значит и размера опухоли.
После удаления новообразования пациент находится под наблюдением у онколога и врача-эндокринолога, так как возможно ему потребуется заместительная терапия. В случае, если удалены оба надпочечника, то заместительная терапия назначается в 100% случаев.
Восстановление пациента после удаления надпочечника по поводу доброкачественных операций происходит в течение 1-2 месяцев. При удалении обоих надпочечников реабилитация длится немного дольше и сопровождается пожизненной заместительной гормонотерапией.
Сроки восстановления после удаления злокачественной опухоли зависят от размеров опухоли, поражения соседних органов, наличия метастазов и сопровождается послеоперационной лучевой и химиотерапией на протяжении не более двух лет.
Отдельные сложности имеются в оперативном лечении феохромоцитомы: манипуляции с надпочечником могут вызвать криз и нарушение гемодинамики во время операции, поэтому такие пациентам проводится тщательная предоперационная подготовка и мониторинг гемодинамики во время операции. В случае возникновения криза его купируют назначением фентоламина и нитратов. [13]
Все обозначенные главные принципы и аспекты лечения опухоли надпочечников не являются универсальными, так как каждый отдельный вид опухоли лечится по своим точным стандартам и клиническим рекомендациям, принятыми ведущими врачами-исследователями и Научно Исследовательскими Институтами. Поэтому следует понимать, что при появлении каких-либо жалоб важно обратиться за медицинской помощью к специалисту, а не заниматься самолечением.
Прогноз. Профилактика
Прогноз при опухолевых поражениях надпочечников зависит от вида опухоли, её стадии и гистологического строения. Он может быть как благоприятным, так и неблагоприятным.
Так, при феохромоцитоме прогноз благоприятный, в 10-15% случаев сохраняется повышенное артериальное давление, учащённое сердцебиение, но всё это довольно легко поддаётся медикаментозной корректировке. Даже при феохромобластоме прогноз относительно благоприятный, если не выявлено отдалённых метастазов.
При удалении альдостеромы в 75-80% случаев так же, как и при феохромоцитоме, симптоматика, связанная с повышением артериального давления, регрессирует, а в тех случаях, если она не проходит, то её коррегируют антигипертензивной терапией.
При удалении кортикостеромы уменьшается и исчезает избыточное оволосенение (гирсутизм), но если опухоль удалена в раннем возрасте, то может возникнуть задержка в развитии.
Прогноз при злокачественных опухолях зависит от величины распространения опухолевой ткани в надпочечнике и метастазирования раковых клеток в организме, так как адреналэктомия технически выполняется, но обнаружить и удалить отдалённые метастазы довольно проблематично. [14]
Нельзя с абсолютной точностью и уверенностью прогнозировать результаты лечения и вероятность осложнений. Это зависит от множества факторов, в том числе и от реакции организма на оперативное лечение, лучевую и химиотерапию.
Так как этиология опухолевого поражения надпочечников неоднозначна, профилактика патологии состоит из соблюдения принципов здорового образа жизни. Главным образом необходимо избегать избыточного воздействия на организм факторов, провоцирующих возникновение опухоли — ионизирующего излучения и химических канцерогенов.
Не стоит забывать, что питание тоже является неотъемлемой частью профилактики, так как именно в еде содержится большое число канцерогенов (например, копчености или большинство консервантов, усилителей вкуса и многое другое, обнаруживаемое на полках в современных магазинах).
Также важно профилактировать вероятное рецидивирование и осложнения после оперативного лечения. Пациентам, перенёсшим удаление надпочечника, необходимо находиться под наблюдением врача-эндокринолога, который в зависимости от того, осталась ли симптоматика или нет, назначает медикаментозную терапию. Осмотры производятся каждые полгода.
Пациентам после удаления надпочечника необходимо:
После адреналэктомии пациентам необходимо более тщательно коррегировать терапию гипертонической болезни в том случае, если она первичная. Также это необходимо выполнять и пациентам с ишемической болезнью сердца. [15]
Миелолипома надпочечника что это такое простыми словами
а) Определение:
• Редкая доброкачественная опухоль, состоящая из зрелой жировой ткани и кроветворных элементов
1. Общая характеристика:
• Лучший диагностический критерий:
о Образование надпочечника, содержащее жир
• Локализация:
о Надпочечник:
— Вненадпочечниковые миелолипомы встречают редко (пре-сакральная, ретроперитонеальная)
• Размер:
о Обычно-2-10 см, редко-10-20 см
• Основные представления:
о Редкое доброкачественное новообразование надпочечника
о Поданным аутопсий, распространенность составляет 0,2—0,4% о Составляет 7-15% «инциденталом» надпочечника
о Как правило, односторонняя случайная находка у пациентов старшей возрастной группы
о Крупные опухоли могут спонтанно кровоточить
о Нефункциональные (не секретируют гормоны)
о Миелолипомы больших размеров могут имитировать липомы или липосаркомы забрюшинного пространства
3. МРТ при миелолипоме надпочечника:
• MPT-картина зависит от гистологического строения:
о Опухоль с преобладанием жирового компонента:
— Синфазное Т1-ВИ: обычно гиперинтенсивное образование
— Противофазное Т1-ВИ: неизмененная гиперинтенсивность макроскопического жира
— Т1-ВИ в режиме подавления сигнала от жировой ткани: подтверждение подавления сигнала
о Элементы красного костного мозга (миелоидные и эритроидные клетки):
— Низкая ИС на Т1-ВИ, умеренная ИС на Т2-ВИ
о Кровоизлияние: Т1- и Т2-сигналы изменяются в зависимости от возраста гематомы
4. УЗИ при миелолипоме надпочечника:
• В-режим:
о Эхогенное образование (много жировой ткани) с четкими контурами:
— Часто не выявляют: отсутствие симптома сдавления опухолью и изоэхогенности по отношению к забрюшинной клетчатке
о Гетерогенное образование (много миелоидных клеток)
5. Ангиография:
• Конвенционная ангиография:
о Позволяет дифференцировать миелолипому от ретроперитонеальной липосаркомы путем определения источника кровоснабжения и васкуляризации опухолей
6. Радионуклидная диагностика:
• Обычно отсутствует метаболическая активность, однако описаны случаи захвата при ФДГ ПЭТ
7. Советы по визуализации:
• Спиральная бесконтрастная КТ или МРТ в режиме подавления сигнала от жировой ткани
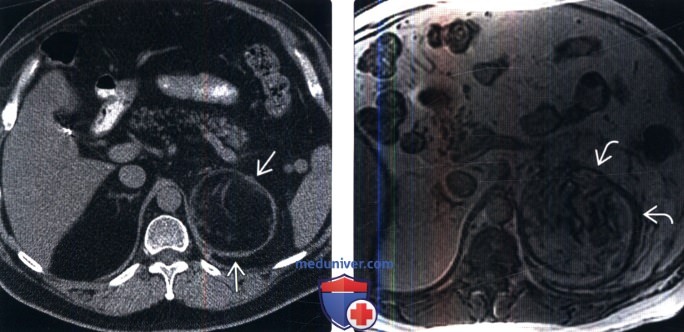
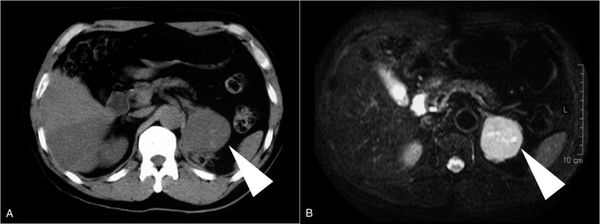
(Справа) МРТ, аксиальная проекция, противофазное изображение: у этого же пациента выявлены ободок с низкой ИС (из-за наличия гемосидерина) и околопочечная инфильтрация. Большинство миелолипом имеют бессимптомное течение, однако опухоли больших размеров могут кровоточить, как у данного пациента. С учетом большого размера опухоли и данных за повторные кровоизлияния была выполнена адреналэктомия.
в) Дифференциальная диагностика миелолипомы надпочечника:
1. Аденома надпочечника:
• Аденома с высоким содержанием липидов: снижение плотности (менее 10 HU) на бесконтрастной КТ
• Отсутствие истинной жировой плотности в отличие от миелолипомы надпочечника
• КТ с контрастированием: вымывание более 50% спустя 1 5 мин после введения:
о Относительное вымывание: более 40%
о Абсолютное вымывание более 60%
2. Метастазы или лимфома надпочечника:
• Двустороннее поражение: решающее значение имеет анамнез заболевания:
о Метастазы: мягкотканная плотность (сигнал)
о Лимфома: форма надпочечника может быть сохранена, забрюшинная лимфаденопатия
3. Забрюшинная липосаркома:
• Первичная саркома забрюшинного пространства с вовлечением околопочечной клетчатки может имитировать липому надпочечника (или почек)
4. Феохромоцитома:
• Гиперваскуляризация, склонность к кровоизлияниям и некрозу
• Гиперинтенсивная на Т2-ВИ, двусторонняя при синдроме множественной эндокринной неоплазии
• Анамнез заболевания (транзиторная артериальная гипертензия) и катехоламины в моче
5. Рак надпочечника:
• Встречают редко, одностороннее контрастируемое образование с инвазивным ростом
• Венозная инвазия, отдаленные метастазы
• Может содержать жир: поражение забрюшинной клетчатки вместо липоматозной метаплазии
6. Ангиомиолипома почки:
• Ангиомиолипома верхнего полюса с экзофитным ростом может иметь сходные признаки
• Коронарную реконструкцию/MPT используют для определения органа, из которого исходит образование
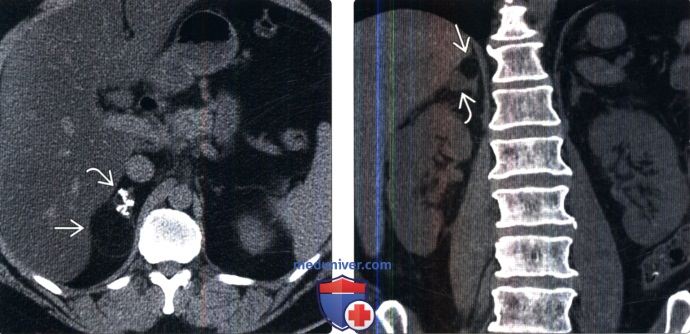
(Справа) Бесконтрастная КТ: у мужчины 71 года визуализирована случайно выявленная смешанная опухоль, состоящая из миелолипомы и аденомы.
1. Общие особенности миелолипомы надпочечника:
• Этиология:
о Неизвестна
о Основная гипотеза: метаплазия ретикулоэндотелиальных клеток капилляров надпочечника (стресс/инфекция/некроз)
о Второстепенная гипотеза: миелолипома представляет собой очаг экстрамедуллярного кроветворения
• Сопутствующая патология:
о Смешанные опухоли надпочечника (характерно сочетание миелолипомы и аденомы)
о Описаны крупные двусторонние миелолипомы, сочетающиеся с длительным течением врожденной гиперплазии надпочечников с низким эффектом от терапии
2. Макроскопические и хирургические признаки:
• Макропрепарат: жир, компоненты мягкой ткани
3. Микроскопия:
• Зрелые адипоциты и мегакариоциты; отсутствие злокачественных клеток
• Кальцификация
• Кровоизлияние при крупных поражениях
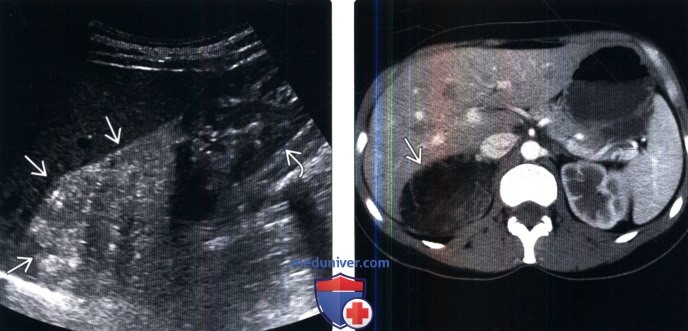
(Справа) КТ с контрастированием, аксиальная проекция: у этой же пациентки подтверждено образование надпочечника жировой плотности. Внепочечная ангиомиолипома была резецирована. Дифференциальную диагностику миелолипомы больших размеров проводят с забрюшинной липосаркомой, ангиомиолипомой и раком надпочечника с липоматозной метаплазией.
д) Клинические особенности:
1. Клиническая картина:
• Наиболее распространенные признаки/симптомы:
о Бессимптомное течение:
— Обычно случайное выявление на КТ, МРТ
— Как правило, биохимически не активны
о С клиническими проявлениями:
— Острый живот: боль в боку вследствие разрыва и кровоизлияния
— Описаны случаи гормонально активных опухолей: синдромы Кушинга, Конна, вирилизация
• Диагноз: патогномоничные МРТ/КТ-признаки:
о Биопсия показана при атипичных поражениях больших размеров, несмотря на возможность ошибки при заборе образцов
2. Демография:
• Возраст:
о Обычно 50-70 лет
• Эпидемиология:
о По данным аутопсий, распространенность составляет 0,2-0,4%
3. Течение и прогноз:
• Осложнение: разрыв с кровотечением (редко)
• Прогноз: благоприятный
4. Лечение миелолипомы надпочечника:
• При верифицированном диагнозе при «небольших» (менее 5-7 см) образованиях хирургическое лечение не требуется
• Оперативное лечение показано при крупных образованиях с клиническими проявлениями или атипичных поражениях:
о Эффективность лапароскопической резекции была доказана хирургической практикой
ж) Список использованной литературы:
1. Yin L et al: А 10-year single-center experience with surgical management of adrenal myelolipoma. J Endourol. 28(2):252-5, 2014
2. Schieda N et al: Pitfalls of adrenal imaging with chemical shift MRI. Clin Radiol. ePub, 2014
3. Katabathina VS et al: Adrenal collision tumors and their mimics: multimodality imaging findings. Cancer Imaging. 13(4):602—10, 2013
4. Castinetti F et al: Adrenal myelolipoma: an unusual cause of bilateral highly 18F-FDG-avid adrenal masses. J Clin Endocrinol Metab. 97(8):2577—8, 2012
5. Giacinto J et al: Nonoperative management of adrenal myelolipoma hemorrhage resulting from trauma. Am Surg. 78(11): E463-4, 2012
6. Su HCetal: Adrenal myelolipoma associated with hyperandrogenemia. IntJ Urol. 19(111:1026-8,2012
7. German-Mena E et al: Adrenal myelolipomas in patients with congenital adrenal hyperplasia: review of the literature and a case report. Endocr Pract. Epub ahead of print, 2011
8. Ctvrtllk F et al: Differential diagnosis of incidentally detected adrenal masses revealed on routine abdominal CT. Eur J Radiol. 69(2):243-52, 2009
9. Guo YKetal: Uncommon adrenal masses: CT and MRI features with histopathologic correlation. Eur J Radiol. 62(3):359—70, 2007
10. Daneshmand S et al: Adrenal myelolipoma: diagnosis and management. Urol J. 3(2)71-4,2006
11. Pereira JMetakCT and MR imaging of extrahepatic fatty masses of the abdomen and pelvis: techniques, diagnosis, differential diagnosis, and pitfalls. Radiograph ics. 25(1):69-85, 2005
12. Dunnick NR et al: Imaging of adrenal incidentalomas: current status. AJR Am J Roentgenol. 179(3):559-68,2002
13. Mayo-Smith WW et al: State-of-the-art adrenal imaging. Radiographics. 21(4):995-1012, 2001
14. Kenney PJ etal: Myelolipoma: CT and pathologic features. Radiology. 208(1):87-95, 1998
15. Rao P et al: Imaging and pathologic features of myelolipoma. Radiographics. 17(6):1373-85, 1997
16. Cyran KM etal: Adrenal myelolipoma. AJR Am J Roentgenol. 166(2):395-400, 1996
Редактор: Искандер Милевски. Дата публикации: 25.9.2019