Миграция водителя ритма по предсердиям у взрослого что такое
Миграция водителя ритма: постановка диагноза и прогноз пациента
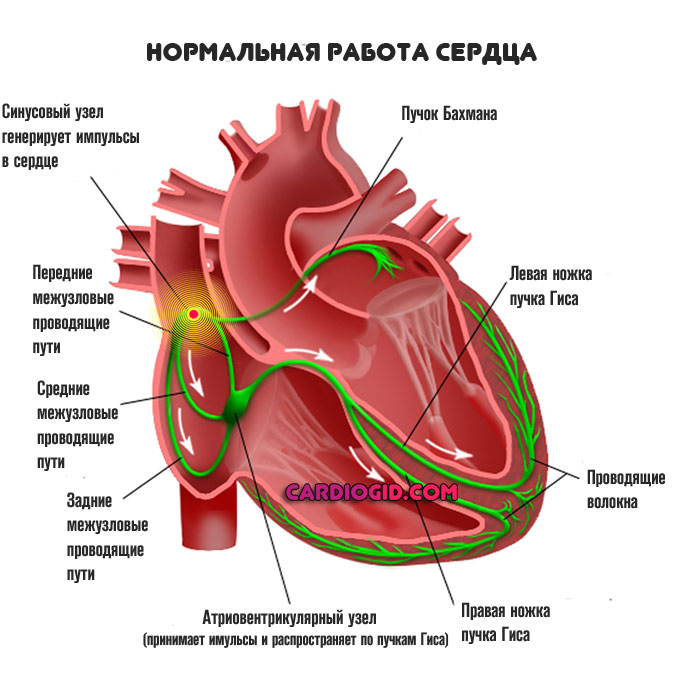
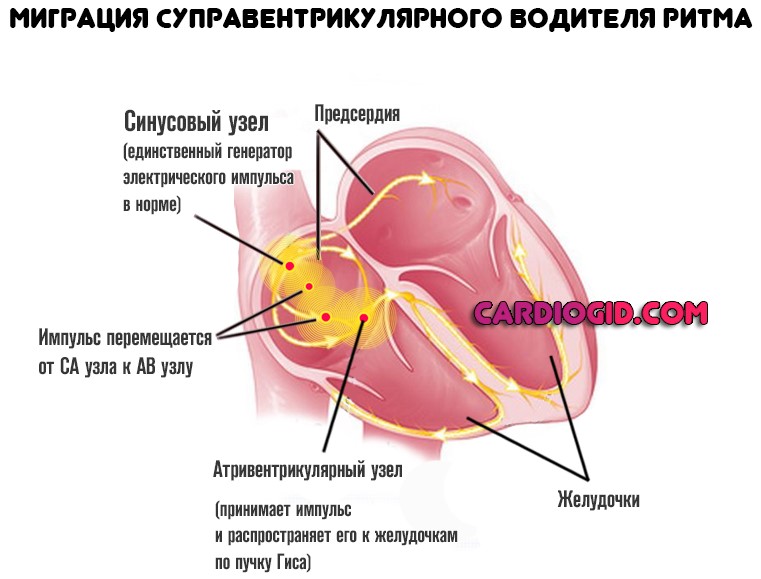
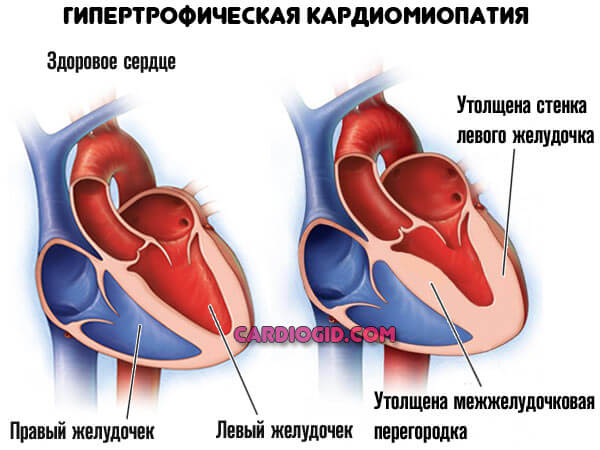
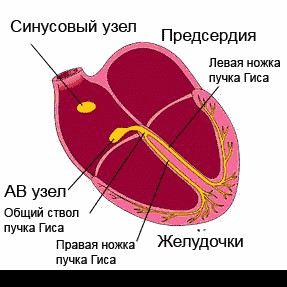
Нормальную частоту и ритм сердца обеспечивает синусовый узел, расположенный в толще миокарда в месте впадения нижней полой вены. Если его работа нарушается, функция пейсмейкера переходит на предсердные участки или размещенные ниже уровни проводящей системы. Данное явление называется миграцией водителя ритма, что впоследствии приводит к аритмиям и недостаточности кровообращения. Неадекватная частота сокращений, отсутствие последовательности фаз между желудочками и предсердиями вызывают нарушения кардиальной и системной гемодинамики, что проявляется характерными симптомами.
Причины и механизм возникновения
Миграция водителя ритма не всегда является болезнью, иногда у здоровой части населения данный синдром считается вариантом нормы, как физиологическая особенность организма. Однако такие случаи наблюдаются нечасто, поскольку патология чаще обнаруживается при органических или функциональных поражениях сердца или других органов.
Основные причины миграции суправентрикулярного водителя ритма представлены в таблице.
При наличии каких жалоб можно заподозрить патологию
Жалоб, которые достоверно принадлежали бы этому состоянию, нет. Чаще всего миграция пейсмейкера диагностируется случайным образом при электрокардиографическом обследовании. Необходимо отметить, что в практике выделяют наджелудочковую (суправентрикулярную) и желудочковую форму (очень редко встречается) патологии.
Больные могут ощущать:
Довольно редко возникают симптомы кардиалгии, одышки с утрудненным вдохом, головокружения, эпизоды синкопальных состояний (кратковременной потери сознания).
Особенности у детей
Самой распространенной причиной возникновения миграции источника ритма у детей является вегетососудистая дистония. Патология характеризуется изменением тонуса сосудистой стенки. Чувствительность структур и тканей эндотелия артерий способствует функциональным расстройствам участков проводящей системы сердца, вызывая миграцию пейсмейкера в атриовентрикулярный узел. Подробнее о том, что представляет собой ВСД и как с ней бороться, смотрите в видео по ссылке ниже. Коротко, доступно и о главном от экспертов нашего портала.
Кроме того, изменения источника ритма может наблюдаться при эндокардите или при наличии патологического спортивного сердца. В подростковом периоде картина заболевания становится более выраженной. Появляются постоянные жалобы на головные и загрудинные боли, замедление развития, нарушение сна.
Как подтверждается диагноз
Для постановки диагноза используется комплексный подход с целью определения причины, дополнительных признаков формирующейся сердечной недостаточности.
Алгоритм оценки состояния больного:
Наиболее достоверным методом постановки диагноза считается электрокардиографический с записью электрической активности различных участков.
Патология на кардиограмме характеризуется:
Дополнительно используются другие методы инструментальной диагностики:
Миграция водителя ритма на ЭКГ у ребенка отличается выраженной брадикардией, которая вызывает характерные клинические признаки.
Лечение

Кроме того, необходимо соблюдать общие рекомендации:
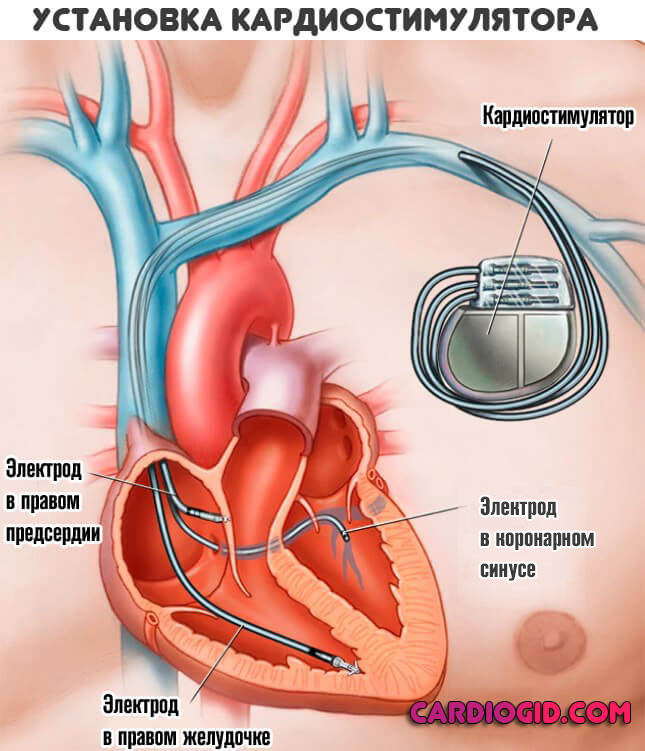
В сложных и угрожающих жизни ситуациях нужно провести имплантацию кардиостимулятора (искусственный водитель ритма сердца), чтобы возобновить стабильную работу. Основное показание к установке ЭКС — нарушение гемодинамики, которое характеризуется снижением артериального давления и прогрессированием симптомов.
Выводы
Прогноз будет благоприятным, если это состояние возникло у здорового человека и является его физиологической особенностью, — со временем оно может пройти. Если же эти изменения были вызваны стойкими нарушениями в самой сердечно-сосудистой системе, тогда прогноз условно благоприятный. Полного выздоровления можно ожидать при своевременном начале лечения с коррекцией образа жизни и сопутствующих патологий.
Для подготовки материала использовались следующие источники информации.
Что такое миграция водителя ритма: причины, характерные симптомы и лечение
Из этой статьи вы узнаете: как врачи выявляют миграцию водителя ритма, почему она возникает, опасна ли она. Как она может беспокоить человека, можно ли от нее избавиться.
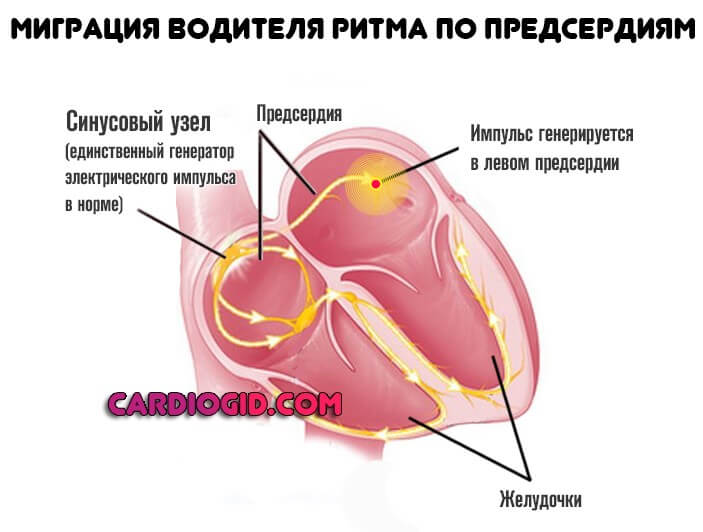
Миграция водителя ритма – это перемещение источника импульса, который заставляет сердце биться, из одного места в другое. В норме импульс всегда должен формироваться в синусовом узле. Он находится в верхней части правого предсердия. Когда же импульс начинает генерироваться разными участками предсердий, речь идет о миграции водителя ритма.

Миграция водителя ритма опасна тем, что может быть признаком сердечно-сосудистых заболеваний. Также при ней повышается склонность к предсердным аритмиям, например, трепетанию предсердий.
Если у вас на ЭКГ выявили эту особенность, проконсультируйтесь с кардиологом или аритмологом.
Если миграция водителя ритма была вызвана болезнью, то устранить ее можно только после полного излечения основного заболевания. Если же она не сопровождается никакими патологиями, она может исчезнуть самостоятельно с возрастом.
Причины патологии
Миграция водителя ритма иногда встречается у абсолютно здоровых людей. Если это никак не влияет на функционирование сердца, то ее признают индивидуальной особенностью организма и не лечат.
Иногда же мигрирующий водитель ритма может быть признаком заболеваний.
Данный симптом часто наблюдается у пациентов с такими патологиями сердечно-сосудистой системы:
Симптомы
ЭКГ-признаки
Эту особенность можно легко заметить на кардиограмме.
Проявляется она таким образом:
Сопровождающие симптомы
Они зависят от того, на фоне какого заболевания возникла миграция водителя ритма по предсердиям.
У здоровых людей эта особенность никак не проявляется.
Причины и сопровождающие симптомы в каждом случае:
| Заболевание | Признаки |
|---|---|
| ВСД по гипотоническому типу | Редкий пульс, низкое артериальное давление, потливость, холодные и влажные руки, повышенная выработка слюны. |
| Синдром слабости синусового узла | Головные боли, головокружение, быстрая утомляемость, пониженная частота сердечных сокращений, снижение памяти, раздражительность, частые перемены характера, боли в груди, ощущение «перебоев» в работе сердца, его «замирания», одышка. |
| Ишемическая болезнь сердца | Приступы болей в груди (жгущих, давящих), которые отдают в левую руку, челюсть, плечо. |
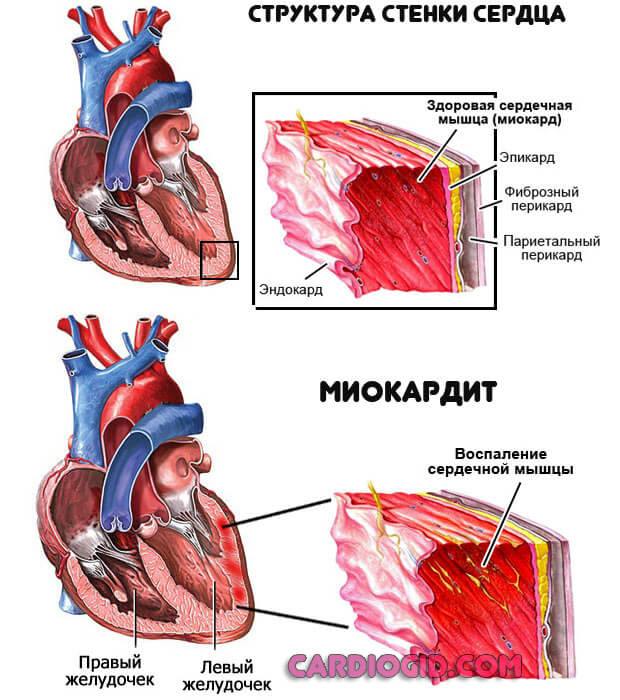
| Миокардит | Боли в области сердца, которые носят приступообразный характер, аритмии (выражаются головокружением, чувством «неправильной», «усиленной» работы сердца), одышка, отеки. |
| Стеноз митрального клапана | Отеки ног, рук, живота, одышка, хриплый голос, увеличенная печень, болевые ощущения в сердце. |
| Недостаточность митрального клапана | Кашель, одышка, склонность к отекам, ноющие боли в области сердца, чувство дискомфорта или боли в правом подреберье. |
| Стеноз трикуспидального клапана | Слабость, ускоренное сердцебиение, боль в области желудка, в правом подреберье, тошнота, отрыжка после еды, отеки, пониженное артериальное давление, кашель, синюшность слизистых оболочек, желтый оттенок кожи. |
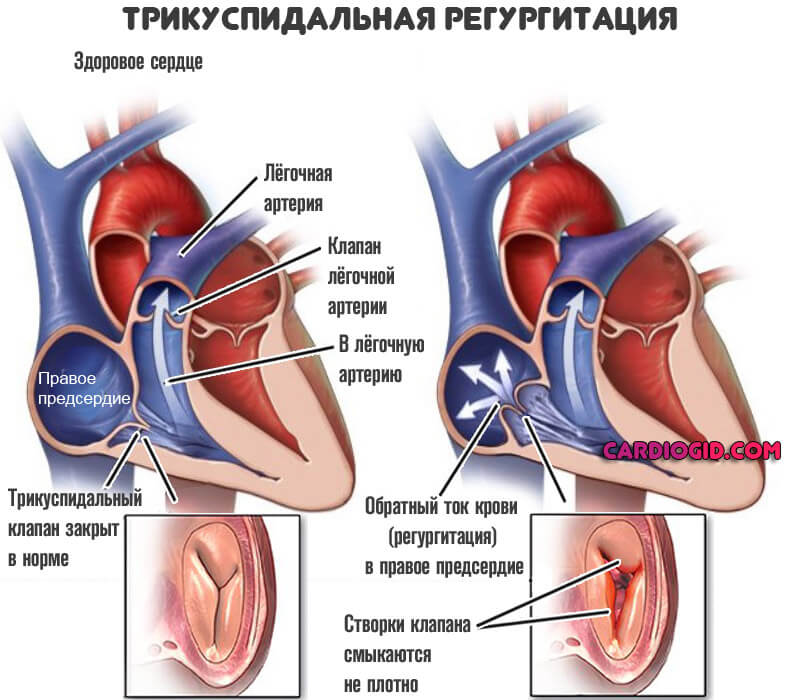
| Недостаточность трикуспидального клапана | Приступы наджелудочковой тахикардии (чувство сильного сердцебиения, «трепетания», «выпрыгивания» сердца, головокружение вплоть до обморока), отеки лица, увеличение печени, тяжесть в правом подреберье, тошнота, рвота, слабость, кашель, иногда – с кровью. |
Диагностика
Если у вас на кардиограмме есть признаки миграции водителя ритма, врач отправит вас на дополнительную диагностику для определения причины.
Вам нужно будет пройти такие процедуры:
Лечение миграции водителя ритма
Если дополнительное обследование сердечно-сосудистой системы не выявило никаких патологий, то и лечение не требуется.
Если же у вас обнаружили какие-либо отклонения, то методика терапии будет зависеть от разновидности заболевания.
Болезни, провоцирующие миграцию водителя ритма, и их лечение:
| Патология | Как лечат |
|---|---|
| Синдром слабости синусового узла | Устанавливают кардиостимулятор. |
| Ишемия сердца | Назначают статины (Ловастатин, Розувастатин), антиагреганты (Аспирин), бета-адреноблокаторы (Анаприлин), ингибиторы АПФ (Каптоприл). Для снятия приступа боли в сердце – Нитроглицерин. |
| Миокардит | Запрещают физические нагрузки на 1–2 месяца. Предписывают антивирусные (Римантадин) или противобактериальные (Цефтриаксон, Эритромицин) препараты. |
| Пороки сердечных клапанов | Назначают симптоматическое лечение сердечной недостаточности (диуретики, гликозиды, бета-адреноблокаторы, ингибиторы АПФ, антиагреганты, сосудорасширяющие). В тяжелых случаях проводят операцию по пластической реконструкции пораженного клапана или по его замене на протез. |
| ВСД по гипотоническому типу | Назначают ноотропы (например, Фенибут). Рекомендуют скорректировать образ жизни (заниматься физкультурой, исключить вредные привычки, больше времени проводить на свежем воздухе, отдыхать столько, сколько требуется вашему организму, включить в рацион больше овощей, фруктов, орехов, сухофруктов, рыбы). |
Прогноз
Если миграция водителя ритма не вызвана заболеваниями, а является вашей индивидуальной особенностью, то прогноз благоприятный. Обычно беспричинную миграцию водителя ритма выявляют у подростков и молодых людей. С возрастом она может пройти.
Если же эта ЭКГ-аномалия была вызвана заболеваниями сердечно-сосудистой системы, прогноз условно благоприятный. Улучшение состояния возможно только при своевременном и правильном лечении причинного заболевания.
Миграция водителя ритма: что это такое, причины и симптомы, лечение и последствия
З аболевания сердечнососудистой системы различны по типу, характеристике и рискам наступления фатальных результатов.
Многие не приносят видимого дискомфорта до определенного момента, обнаруживаются случайно в ходе тщательной диагностики. Примерно в 60% случаев речь идет о приобретенных патологических процессах.
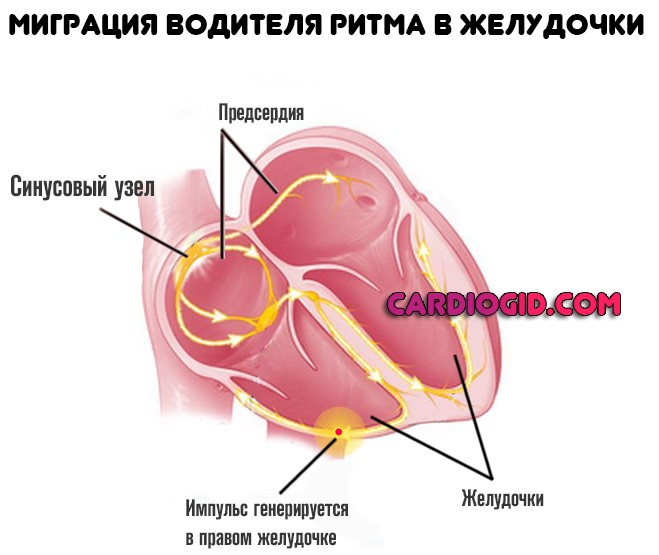
К таковым относится и описанное состояние. Миграция водителя ритма — это отклонение, в ходе которого отмечается спонтанное перемещение электрической активности из правого предсердия в другие области мышечного органа. Но в желудочки — крайне редко.
Самостоятельным диагнозом миграция водителя ритма не считается, более того, специфические симптомы не существуют. Ощущения пациента зависят от основного состояния, приведшего к развития этого признака. Вариантов может быть масса: от неврогенных патологий до собственно кардиальных отклонений.
Лечение проводится под контролем профильных специалистов, возможна пожизненная поддерживающая терапия. Суть заключается в устранении первопричины, но не всегда кардинальным образом можно подействовать на этиологический фактор.
Несмотря на угрожающее название, отклонение само по себе несет минимальную опасность. Нужно оценивать, что за ней стоит и тогда прогнозировать исход.
Механизм развития
Водитель ритма сердца — это плотное скопление активных клеток-кардиомиоцитов, способных спонтанно возбуждаться.
Их основная функция — генерировать биоэлектричекий импульс, проходящий по всему мышечному органу и вызывающий сокращений миокарда.
Без этого не может быть нормального кровообращения, как только процесс ослабевает, наступают генерализованные гемодинамические нарушения, чреватые скорой смертью. Другой название — синусовый узел. Он расположен в верхнем сегменте правого предсердия.
При нарушении работы кардиальных структур по типу миграции водителя ритма источник сигнала перемещается в прочие камеры, в том числе возможно вовлечение желудочка, атриовентрикулярного узла (эта анатомическая структура вступает в «игру» при нарушении работы синусового узла, в качестве вспомогательного элемента, в нормальном же положении он отвечает за распределение импульса).
При этом интенсивность производимого раздражителя может быть недостаточной для полноценной работы миокарда.
Виды нарушения
Критерий классификации миграции — по локализации участка биоэлектрической активности.
Соответственно говорят о трех вариантах:
Указанная классификация имеет большую клиническую значимость. Разграничение проводится по результатам электрокардиографии.
Точное выделение типа процесса необходимо для разработки тактики терапии, наравне с выявлением происхождения отклонения от нормы.
Миграция суправентрикулярного водителя ритма — это аритмия при которой импульс перемещается от синусового узла к атриовентрикулярному.
Возникает в 5-10% от всех случаев, но несет большую опасность, поскольку сигнал перестает распределяться в правильной последовательности.
Итогом оказывается симптоматический комплекс, напоминающий блокаду ножек пучка Гиса и несущий те же угрозы.
Кардиальные причины
Факторы развития не всегда сердечные. На их долю приходится всего 60% клинических случаев. Много неврогенных моментов, некоторые ситуации пациент вызывает сам.
Причины у детей, подростков и взрослых одинаковы:
Всегда вторичен по отношению к другим патологиям. Вызвать воспаление может, в том числе тонзиллит, кариес и прочие. Требуется срочное лечение в стационаре с применением антибиотиков.
Дезинтоксикационная терапия показана в любом случае для облегчения состояния и снижения вероятность остановки сердца.
Второй клинический вариант — аутоиммунный процесс. Встречается на фоне текущего ревматизма и прочих заболеваний подобного рода. Купируется иммуносупрессорами в ударных дозировках.
Если своевременно не помочь, есть риск деструкции предсердий. Потребуется сложное протезирование без гарантий эффекта. Миграция водителя ритма происходит по причине разрушения активных клеток. Это компенсаторный механизм.
При генетических отклонениях возможны нарушения смешанного плана. Страдают не только кардиальные структуры, но и другие системы.
Многие состояния остаются незамеченными годами, процесс обнаруживается в пиковые периоды: пубертат, физическая перегрузка, эмоциональное потрясение и прочие моменты играют наибольшую роль.
Внесердечные факторы
Помимо строго сердечных моментов, присутствуют и прочие причины объективного характера, которые не зависят от поведения и привычек пациента:
Он присущ пациентам с перенесенными или текущими патологиями центральной нервной системы, мозговых придатков. Также может провоцироваться нарушением гормонального фона.
В таком случае отклонение связано с активизацией блуждающего нерва. Требует срочного выявления происхождения, затем показано купирование симптоматики и предотвращение повторных приступов.
Лечение заключается в нормализации фона. По мере достижения этой цели, самочувствие улучшается. Но если возникают дефекты развития сердца, как вариант, кардиомиопатия, полной компенсации ждать не приходится.
Внешние факторы
Прочие моменты связаны с поведением самого человека:
Определять причины нужно методом исключения.
Вне связи с конкретным органическим дефектом, говорят об идиопатической, то есть неустановленной форме. Когда факт — налицо, а причину происхождения определить невозможно.
Симптомы
Исследование проявлений не принесет значимого эффекта, если искать строго специфические признаки. Таковых не существует. Клиническая картина соответствует основному процессу. Можно выделить несколько групп симптомов.
Собственно кардиальные патологии. Сопровождаются такими составляющими:
Возможны отеки конечностей, лица, боли в области печени, снижение артериального давления, головокружения, цефалгия, тошнота и рвота. В зависимости от основного диагноза.
Это симптоматический комплекс вегетососудистой дистонии. Проявления присутствуют не постоянно. Возникают в момент приступа.
Сходят на нет в течение нескольких минут, максимум пары часов. Запущенные кризы продолжаются по 2-3 суток.
Все признаки учитываются в комплексе. Рассмотрение полной клинической картины необходимо для отграничения патологических процессов. Симптомы у детей и взрослых идентичны.
Диагностика
Проходит в амбулаторных условиях под контролем кардиолога. Показаны такие мероприятия:
Также оценке подлежит неврологический статус пациента. По мере необходимости назначаются анализы крови на гормоны, общий, биохимический.
Признаки на ЭКГ
Миграция водителя ритма на ЭКГ определяется изменением специфических комплексов и относительно просто диагностируется при должной квалификации.
Методы лечения
Терапия преимущественно медикаментозная. С применением препаратов нескольких групп, в зависимости от основного патологического процесса.
Сложные случаи, не поддающиеся консервативной коррекции, требуют радикальных мер. Как вариант, синдром слабости синусового узла. Необходима имплантация кардиостимулятора.
Протезирование клапанов или пластика сосудов проводятся по показаниям, при пороках сердца.
Изменение рациона большой роли не играет. Но для улучшения прогноза рекомендуется отказаться от курения и приема алкоголя. Также избыточной физической активности. Вопрос обсуждается с лечащим специалистом.
Прогноз
Зависит от основной патологии. Миграция водителя ритма по предсердиям имеет высокую выживаемость: до 85-90%, вероятность смерти минимальна, хотя и присутствует.
Инвалидизирующие осложнения встречаются в 8-9% ситуаций. При качественном лечении последствия не наступают, возможно полное отсутствие изменений в самочувствии.
Миграция желудочкового водителя ритма переносится тяжелее. Ассоциируется с высокой вероятностью опасных нарушений сократительной способности. Летальный исход наступает в 20-40% случаев, в отсутствии лечения. Хирургическая радикальная терапия улучшает прогноз в 2-3 раза.
Возможные осложнения
Предотвращение опасных осложнений выходит в задачу терапии. Вопрос решается параллельно с устранением первопричины и симптомов состояния.
Миграция водителя ритма — это случайная находка на ЭКГ. Специфических признаков она не имеет. Опасность собственно этого состояния также минимальна. Для прогнозирования исхода нужно учитывать первичный диагноз. Лечение этиотропное, заключается в работе с основным заболеванием. По мере необходимости купируются признаки.
Нарушения сердечного ритма
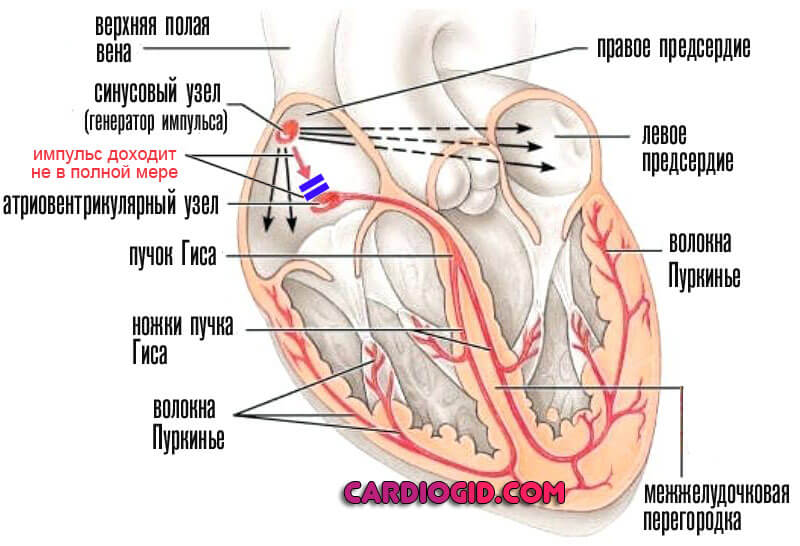
Сердце человека в нормальных условиях бьется ровно и регулярно. Частота сердцебиения в минуту при этом составляет от 60 до 90 сокращений. Данный ритм задается синусовым узлом, который называется также водитель ритма. В нем имеются пейсмекерные клетки, от которых возбуждение передается далее на другие отделы сердца, а именно на атрио-вентрикулярный узел, и на пучок Гиса непосредственно в ткани желудочков.
Данное анатомо-функциональное разделение важно с позиции типа того или иного нарушения, потому что блок для проведения импульсов или ускорение проведения импульсов могут возникнуть на любом из этих участков.
Нарушения ритма сердца и его проводимости носят название аритмий и представляют собой состояния, когда сердечный ритм становится меньше нормы (менее 60 в минуту) или больше нормы (более 90 в минуту). Также аритмией является состояние, когда ритм является нерегулярным (неправильным, или несинусовым), то есть исходит из любого участка проводящей системы, но только не из синусового узла.
Классификация
Все нарушения ритма и проводимости классифицируются следующим образом:
В первом случае, как правило, происходит ускорение сердечного ритма и/или нерегулярное сокращение сердечной мышцы. Во втором же отмечается наличие блокад различной степени с урежением ритма или без него.
В целом к первой группе относятся нарушение образования и проведения импульсов:
Причины аритмии сердца
Причины аритмии (возникновения нарушений ритма сердца) настолько многообразны, что перечислить абсолютно все является очень трудной задачей. Тем не менее, во многих случаях именно от причины аритмии зависит ее безопасность для жизни больного, дальнейшая тактика лечения.
Предложено множество различных классификаций причин аритмии, однако ни одна из них в настоящее время не является общепринятой. Наиболее приемлемой для пациента мы считаем следующую классификацию. Она основывается на признаке наличия или отсутствия у больного первичного заболевания сердца. Если имеется заболевание сердца, аритмию называют органической, а если заболевания сердца нет — неорганической. Неорганические аритмии принято также называть функциональными.
Органические аритмии
К органическим аритмиям относятся:
Функциональные аритмии
Это также достаточно большая группа, включающая:
Одинаково ли проявляются нарушения ритма сердца?
Все нарушения ритма и проводимости клинически проявляют себя по разному у разных пациентов. Часть больных никаких симптомов не ощущает и узнает о патологии только после планового проведения ЭКГ. Эта часть больных незначительна, так как в большинстве случаев пациенты отмечают явную симптоматику.
Так, для нарушений ритма, сопровождающихся учащенным сердцебиением (от 100 до 200 ударов в мин), особенно для пароксизмальных форм, характерно резкое внезапное начало и перебои в сердце, нехватка воздуха, болевой синдром в области грудины.
Некоторые нарушения проводимости, например пучковые блокады, ничем не проявляются и распознаются только на ЭКГ. Синоатриальная и атрио-вентрикулярная блокады первой степени протекают с незначительным урежением пульса (50-55 в мин), из-за чего клинически могут проявляться лишь незначительной слабостью и повышенной утомляемостью.
Блокады 2 и 3 степени проявляются выраженной брадикардией (меньше 30-40 в мин) и характеризуются кратковременными приступами потери сознания.
Кроме этого, любое из перечисленных состояний может сопровождаться общим тяжелым состоянием с холодным потом, с интенсивными болями в левой половине грудной клетки, снижением артериального давления, общей слабостью и с потерей сознания. Эти симптомы обусловлены нарушением сердечной гемодинамики и требуют пристального внимания со стороны врача.
Разновидности аритмий
Большинство людей под аритмией подразумевает беспорядочные сокращения сердечной мышцы («сердце бьется, как захочет»). Однако это не совсем так. Врач этот термин использует при любом нарушении сердечной деятельности (урежение или учащение пульса), поэтому виды аритмий можно представить следующим образом:
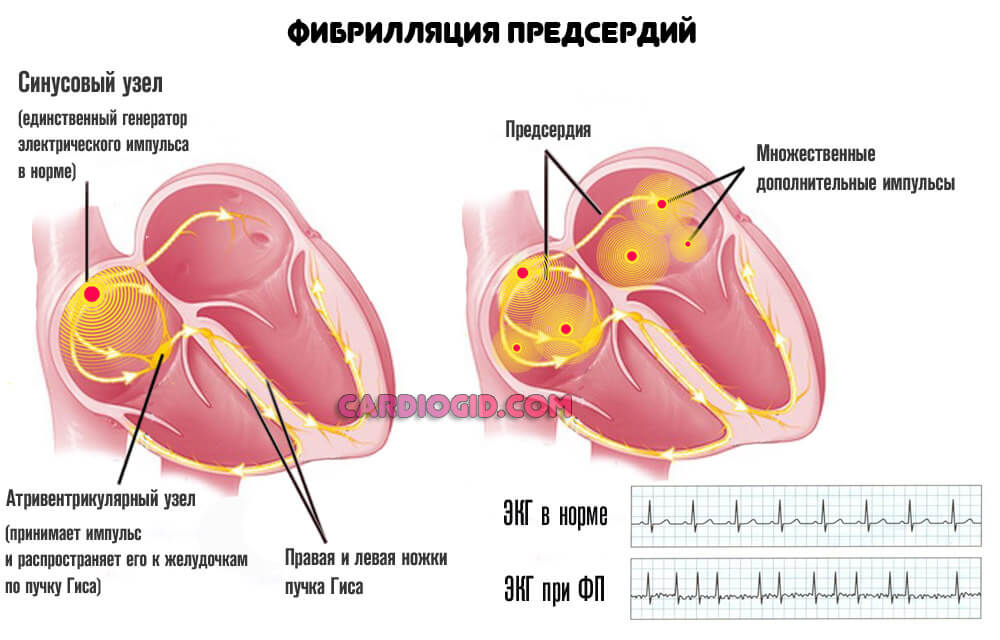
По частоте сердечного ритма различают 3 формы мерцательной аритмии:
На ЭКГ при МА зубец Р не регистрируется, потому что нет возбуждения предсердий, а определяются только предсердные волны f (частота 350-700 в минуту), которые отличаются нерегулярностью, различием формы и амплитуды, что придает электрокардиограмме своеобразный вид.
Причиной МА могут быть:
Частота встречаемости трепетания предсердий (ТП) в 20-30 раз ниже, чем МА. Для него также характерны сокращения отдельных волокон, но меньшая частота предсердных волн (280-300 в минуту). На ЭКГ предсердные волны имеют большую амплитуду, чем при МА.
Интересно, что на одной ЭКГ можно видеть переход мерцания в трепетание и наоборот.
Причины возникновения трепетания предсердий аналогичны причинам формирования мерцания.
Симптомы мерцания и трепетания часто отсутствуют вообще, но иногда отмечаются некоторые клинические проявления, вызванные беспорядочной деятельностью сердца или симптомы основного заболевания, В общем, яркой клинической картины такая патология не дает.
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.