Микоплазма генитальная что это
Что такое микоплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнатенко Т. А., гинеколога со стажем в 13 лет.
Определение болезни. Причины заболевания
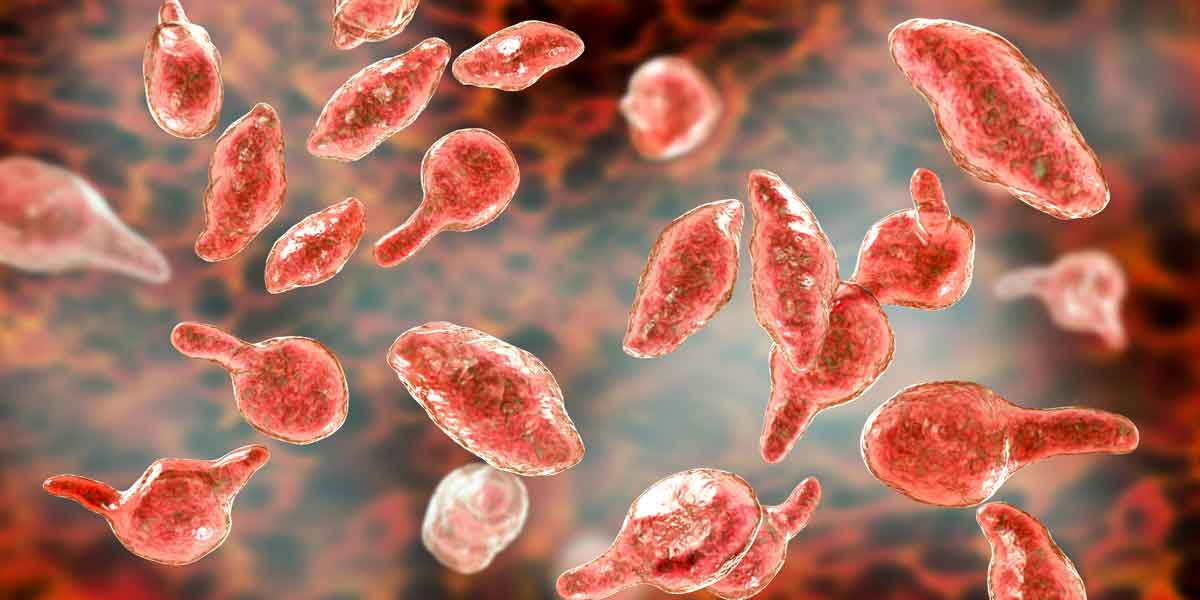
Микоплазма (лат. Mycoplasma) — род микроорганизмов, включающий более сотни видов, как вредоносных, так и мирно сосуществующих с хозяином. Это одноклеточные микроорганизмы, не имеющие клеточной стенки. Паразитируют они внутриклеточно или на ряде клеток (сперматозоиды, эритроциты крови, фибробласты, макрофаги и пр.).
Встречаются микоплазмы у людей и животных. У человека обнаруживают по меньшей мере 14 видов микоплазм. И принципиально различают 2 вида микоплазм, обнаруживаемых при обследовании половых органов человека.
Выявленная в 1980 году Mycoplasma genitalium является так называемым абсолютным патогеном наряду с возбудителями гонореи, трихомоноза, хламидиоза. [1]
Mycoplasma genitalium является недооценённой причиной заболевания репродуктивной системы человека, стойкой, часто бессимптомной инфекцией. [2]
Mycoplasma hominis, описанную ещё в 1937 году, по современным представлениям относят к представителям нормальной флоры половых путей мужчин и женщин. И лишь в условиях иммунодефицита она способна к неконтролируемому размножению с формированием воспалительных заболеваний мочеполовых путей и их осложнений.
Симптомы микоплазмоза
Микоплазмоз часто протекает бессимптомно. [2] Около 20% инфицированных генитальными микоплазмами или носителей Mycoplasma hominis не предъявляют никаких специфических жалоб. Симптомные пациенты жалуются на периодически возникающий умеренный зуд и жжение в области половых органов, выделения из половых путей, нарушение мочеиспускания. Течение заболевания зачастую рецидивирующее, особенно при сочетании с другими патогенными или условно патогенными микроорганизмами (чаще анаэробами при бактериальном вагинозе или вирусами), при устойчивости к лечению.
Патогенез микоплазмоза
Вопреки представлениям о чисто генитальном пути передачи микоплазм, есть данные о возможности передачи микроорганизмов не только в генитальных, но и в оро-генитальных и ано-генитальных контактах, причем в гомосексуальных парах отмечено преобладание ректальной инфекции над уретральной. [4] Распространение микоплазм зачастую осуществляется восходяще (например, у женщин от шейки матки через полость матки, маточные трубы в брюшную полость). Плод, проходя по родовым путям матери, инфицированной микоплазмами, имеет высочайшие риски инфицирования. Возможность гематогенной (через кровь) и трансплантационной (при пересадке органов) передачи инфекции доказана во многих преимущественно зарубежных исследованиях. [6]
Классификация и стадии развития микоплазмоза
По типу течения выделяют:
По локализации возможны:
Осложнения микоплазмоза
Среди потенциальных осложнений течения генитальной микоплазменной инфекции выделяют:
Наблюдается высокая взаимосвязь между микоплазменной инфекцией и различными видами рака органов, потенциально поражаемых микоплазмами. [11]
Последнее время всё больше исследований, доказывающих взаимосвязь Mycoplasma hominis с формированием онкопроцессов репродуктивной сферы, в частности, рака предстательной железы, [7] гнойными воспалительными заболеваниями малого таза у женщин. [10]
Диагностика микоплазмоза
Обследованию на микоплазмы подлежат пациенты с воспалительным заболеванием таза, стойким уретритом или цервицитом, бесплодием, привычным невынашиванием беременности, перед планированием беременности или перед участием в программах вспомогательных репродуктивных технологий. [5]
При лабораторной диагностике исследуют материал из уретры (мочеиспускательного канала), шейки матки (цервикального канала), первую порцию свободно выпущенной мочи, секрет простаты, аспират из полости матки. Посев на микоплазмы с определением чувствительности к антибиотикам является оптимальным методом поиска Mycoplasma hominis. Поиск Mycoplasma genitalium осуществляется методом ПЦР. Обнаружение антител к Mycoplasma genitalium и Mycoplasma hominis в крови пациента считается недопустимым методом диагностики ассоциированных с микоплазмами заболеваний.
Обследование женщин проводится в первой половине менструального цикла, не ранее пятого дня с начала менструации.
Допускается и во второй половине цикла, не позднее, чем за пять дней до предполагаемого начала менструации.
Если имеются выраженные симптомы воспаления, диагностический материал собирается в день обращения.
Минимум трое суток до взятия материала рекомендуется воздержаться от спринцевания влагалища.
Не рекомендуется взятие биоматериала ранее 24-48 часов после полового контакта, интравагинального УЗИ и кольпоскопии.
Рекомендуется брать материал не ранее, чем через 14 дней после применения местных антибиотиков и антисептиков (свечи, кремы, гели), и не ранее, чем через 1 месяц после применения антибиотиков перорально.
Если для исследования берут соскоб из уретры, сбор материала проводят до или не ранее 2-3 часов после мочеиспускания. [13]
Перед взятием секрета предстательной железы рекомендуется половое воздержание в течение не менее двух дней. Взятие биологического материала должно проводиться строго до начала применения антибактериальных препаратов или не ранее, чем через 10-14 дней после их отмены (для местных антибиотиков), и не ранее, чем через один месяц после применения антибиотиков перорально. [13]
Если исследовать планируется мочу, следует собирать первую утреннюю порцию мочи в количестве 20-30 мл в стерильный контейнер. Не рекомендуется сдавать анализ на фоне приёма антибиотиков. [13]
Лечение микоплазмоза
Mycoplasma genitalium является микробом, обнаружение которого в мазке из половых путей является абсолютно ненормальным, а вызванное им заболевание «урогенитальная микоплазменная инфекция» (ранее именовавшаяся генитальным микоплазмозом) подлежит обязательному лечению вне зависимости от жалоб пациентов.
Препаратами выбора считаются доксициклина моногидрат и джозамицин, [12] хотя в последнее время появляются исследования, показывающие плохие результаты лечения доксициклином и рекомендующие неоднократный прием азитромицина в качестве первичного лекарственного средства. [5] [3]
Во избежание хронизации инфекции, возникновения осложнений и резистентности микроба к антибиотикам, когда повторно обострившуюся инфекцию будет просто нечем лечить, целесообразно проходить курс лечения заболевания строго по рекомендации лечащего врача с адекватными дозировками препарата и длительностью курса лечения не менее 10 дней.
Обнаружение Mycoplasma hominis заставляет врача назначать антибактериальную терапию в случаях:
Антибиотики назначают с учётом чувствительности микоплазмы по результатам бакпосева с антибиотикограммой. Курс лечения — 7-14 дней. [12]
Одновременно с антибактериальными препаратами назначают противопротозойные средства (метронидазол) и противогрибковые средства, средства для восстановления микрофлоры кишечника и влагалища, нормализующие pH влагалищного секрета.
Эффективность лечения заболеваний, вызванных Mycoplasma genitalium, оценивают через 4 недели после окончания лечения методом ПЦР. При лечении заболеваний, вызванных Mycoplasma hominis, контроль количества микоплазм определяют методом бакпосева. [12]
Что немаловажно, обследованию и лечению подлежат партнёры заболевшего или нуждающегося в лечении человека.
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. Профилактика заключается в использовании презерватива при всех видах половых контактов, особенно с новым, необследованным половым партнёром. Для женщин немаловажно поддерживать здоровый баланс и кислотность влагалищной микрофлоры, нарушению которых способствуют неконтролируемое, излишнее и неправильное использование антибактериальных, противогрибковых, гормональных препаратов, нарушение личной гигиены половых органов, частые и чрезмерные влагалищные души, спринцевания, использование спермицидов, кишечные дисбактериозы, практики незащищённых ано-генитальных контактов и прочее.
Существование различных видов микоплазм, множество разнообразных мнений по поводу лечения микоплазменной инфекции, схем и предлагаемых методик лечения порой пугает и путает пациента, не давая ему легко, грамотно и научно обоснованно справиться с не самым сложным инфекционно-воспалительным заболеванием половой сферы.
Микоплазма гениталиум у женщин
Микоплазма гениталиум у женщин: симптомы, диагностика, лечение
Урогенитальный воспалительный процесс у женщин часто спровоцирован микоплазмой. Процесс может протекать латентно, а может сопровождаться неприятными симптомами и болевым синдромом.
Лечение микоплазма гениталиум у женщин требует комплексного обследования, проведения лабораторных анализов. При правильно подобранной схеме лечения заболевание хорошо поддается терапии. Пройти комплексное обследование и получить квалифицированную помощь вы можете в медицинском центре Dr.AkNer.
Возбудитель заболевания
Отвечая на вопрос, откуда микоплазма гениталиум у женщин, следует знать, что микроорганизм принадлежит к анаэробным бактериям. Особенности строения возбудителя делают его невосприимчивым ко многим антибиотикам и противомикробным препаратам.
Микоплазмы паразитируют на слизистых тканях мочевой и дыхательной системы. Активное распространение организмов возможно на фоне иммунодепрессивных состояний.
Инфицирование патогеном происходит во время незащищенного полового акта. Передача возможна при генитальном и оральном контакте.
Микоплазма сохраняет свою активность на вещах, поэтому высока вероятность передачи контактно-бытовым путем, через мочалки, полотенца, белье. Также женщина может инфицировать ребенка во время беременности или при родоразрешении.
По каким симптомам узнают заболевание
Признаки микоплазмы у женщин появляются после латентного периода. К основным симптомам относятся:
зуд в области половых органов;
ощущение жжения при мочеиспускании;
слизистые выделения из влагалища;
болезненность во время полового акта;
общая слабость и усталость;
болевой синдром в нижней части живота.
Такая клиническая картина характерна для многих инфекционных заболеваний. Именно поэтому при подозрении на данного возбудителя врачу потребуется лабораторное подтверждение диагноза.
Диагностические тесты
Анализ на микоплазму у женщин – основной фактор для подтверждения диагноза. Кроме этого, врач соберет анамнез, проведет гинекологический осмотр, возьмет мазок из влагалища. Наиболее достоверны следующие диагностические тесты на микоплазмоз:
Поскольку возбудитель повышает риск невынашивания беременности и провоцирует выкидыши, женщинам, планирующим пополнение семейства, необходимо сдать соответствующие анализы.
Терапия
Современные протоколы предлагают лечить инфекцию микоплазма у женщин антибиотиками и противомикробными препаратами. Благодаря бактериальному посеву удается не только уточнить видовую принадлежность возбудителя, но и провести тест на чувствительность штамма к той или иной группе антибиотиков.
Поскольку микоплазма устойчива к многим препаратам, такой анализ является залогом успешной терапии. Наиболее часто врачи назначают антибактериальные препараты следующих групп:
Чтобы снизить неприятные ощущения и уменьшить болевой симптом, индивидуально для каждой женщины подбирается местная терапия. Свою эффективность в терапии микоплазмы гениталиум у женщин доказали на практике вагинальные мази и таблетки. Врачи, как правило, назначают препараты, содержащие метронидазол и клиндамицин. Комплексное лечение также предусматривает назначение антисептиков и топических антимикробных средств.
На фоне антибиотикотерапии и резкого изменения состава флоры влагалища может активизироваться кандида. Чтобы предупредить молочницу, терапию дополняют противогрибковыми комплексами. Поскольку в лечении важную роль играет иммунитет пациента, врач может назначить:
Лечение микоплазмы гениталиум у женщин при беременности стараются не проводить. Каждая ситуация рассматривается врачом индивидуально, взвешиваются риски осложнения для плода и пользы лечения для матери. Как правило, если инфекционный процесс не находится в активной стадии и не доставляет дискомфорта пациентке, терапию не проводят.
Эффективное лечение в клинике Dr.AkNer
Медицинский комплекс Dr.AkNer предлагает квалифицированную помощь в лечении инфекционных заболеваний мочеполовой системы. Если вы обнаружили у себя признаки воспаления, в клинике можете пройти комплексное обследование, получить консультацию профильных врачей. Все этапы терапии контролируются специалистом и проводятся на конфиденциальной основе.
Задать вопрос или записаться на прием
Комплексная диагностика гинекологических заболеваний «Check-up»
Цены на услуги
Лицензии
Микоплазма гениталиум у женщин: симптомы, диагностика, лечение
Урогенитальный воспалительный процесс у женщин часто спровоцирован микоплазмой. Процесс может протекать латентно, а может сопровождаться неприятными симптомами и болевым синдромом.
Лечение микоплазма гениталиум у женщин требует комплексного обследования, проведения лабораторных анализов. При правильно подобранной схеме лечения заболевание хорошо поддается терапии. Пройти комплексное обследование и получить квалифицированную помощь вы можете в медицинском центре Dr.AkNer.
Возбудитель заболевания
Отвечая на вопрос, откуда микоплазма гениталиум у женщин, следует знать, что микроорганизм принадлежит к анаэробным бактериям. Особенности строения возбудителя делают его невосприимчивым ко многим антибиотикам и противомикробным препаратам.
Микоплазмы паразитируют на слизистых тканях мочевой и дыхательной системы. Активное распространение организмов возможно на фоне иммунодепрессивных состояний.
Инфицирование патогеном происходит во время незащищенного полового акта. Передача возможна при генитальном и оральном контакте.
Микоплазма сохраняет свою активность на вещах, поэтому высока вероятность передачи контактно-бытовым путем, через мочалки, полотенца, белье. Также женщина может инфицировать ребенка во время беременности или при родоразрешении.
По каким симптомам узнают заболевание
Признаки микоплазмы у женщин появляются после латентного периода. К основным симптомам относятся:
зуд в области половых органов;
ощущение жжения при мочеиспускании;
слизистые выделения из влагалища;
болезненность во время полового акта;
общая слабость и усталость;
болевой синдром в нижней части живота.
Такая клиническая картина характерна для многих инфекционных заболеваний. Именно поэтому при подозрении на данного возбудителя врачу потребуется лабораторное подтверждение диагноза.
Диагностические тесты
Анализ на микоплазму у женщин – основной фактор для подтверждения диагноза. Кроме этого, врач соберет анамнез, проведет гинекологический осмотр, возьмет мазок из влагалища. Наиболее достоверны следующие диагностические тесты на микоплазмоз:
Поскольку возбудитель повышает риск невынашивания беременности и провоцирует выкидыши, женщинам, планирующим пополнение семейства, необходимо сдать соответствующие анализы.
Терапия
Современные протоколы предлагают лечить инфекцию микоплазма у женщин антибиотиками и противомикробными препаратами. Благодаря бактериальному посеву удается не только уточнить видовую принадлежность возбудителя, но и провести тест на чувствительность штамма к той или иной группе антибиотиков.
Поскольку микоплазма устойчива к многим препаратам, такой анализ является залогом успешной терапии. Наиболее часто врачи назначают антибактериальные препараты следующих групп:
Чтобы снизить неприятные ощущения и уменьшить болевой симптом, индивидуально для каждой женщины подбирается местная терапия. Свою эффективность в терапии микоплазмы гениталиум у женщин доказали на практике вагинальные мази и таблетки. Врачи, как правило, назначают препараты, содержащие метронидазол и клиндамицин. Комплексное лечение также предусматривает назначение антисептиков и топических антимикробных средств.
На фоне антибиотикотерапии и резкого изменения состава флоры влагалища может активизироваться кандида. Чтобы предупредить молочницу, терапию дополняют противогрибковыми комплексами. Поскольку в лечении важную роль играет иммунитет пациента, врач может назначить:
Лечение микоплазмы гениталиум у женщин при беременности стараются не проводить. Каждая ситуация рассматривается врачом индивидуально, взвешиваются риски осложнения для плода и пользы лечения для матери. Как правило, если инфекционный процесс не находится в активной стадии и не доставляет дискомфорта пациентке, терапию не проводят.
Генитальные микоплазмы и вызываемая ими патология
В течение многих лет к изучению генитальных микоплазм проявляется большой интерес со стороны исследователей.
В течение многих лет к изучению генитальных микоплазм проявляется большой интерес со стороны исследователей. По-видимому, это объясняется потребностью объяснить многие болезненные состояния наличием микоплазм в мочеполовых органах женщин и мужчин. Между тем получено мало исчерпывающих доказательств причастности генитальных микоплазм к тем или иным патологическим процессам у взрослых и у детей. Лабораторные данные о выделении генитальных микоплазм зачастую служат единственным основанием для того, чтобы считать микоплазмы виновниками заболевания урогениталий и предпринимать лечение антибиотиками.
Микоплазмы составляют особый обширный класс микроорганизмов, отличительными чертами которых являются:
Перечисленные свойства микоплазм, отличающие их от бактерий, являются основанием для выделения их в особый класс Mollicutes. По месту обитания микоплазмы, живущие в организме человека, делятся на орофарингеальные и генитальные виды (табл. 1).
Наиболее часто из гениталий выделяют Ureaplasma urealyticum и Mycoplasma hominis, которые хорошо растут на специальных питательных средах. Mycoplasma genitalium относится к трудно культивируемым видам, для обнаружения этого вида требуется применение полимеразной цепной реакции или других молекулярно-биологических технологий.
M.hominis и U.urealyticum присутствуют в уретре, влагалище, прямой кишке у 20–75% здоровых людей. Многочисленные клинико-микробиологические исследования не смогли дать ответ на вопрос о роли микоплазм в акушерско-гинекологической и неонатальной инфекционной патологии, во всяком случае, однозначного ответа до настоящего времени нет.
Известно, что генитальные микоплазмы передаются при половом контакте, при прохождении плода через половые пути матери, содержащие микоплазмы. Распространение микоплазм происходит так же, как других микроорганизмов, передающихся половым путем (сифилис, гонорея, хламидиоз и пр.). Имеют значение возраст начала половой жизни, ее активность, число половых партнеров и т. п.
Биология микоплазм
Микоплазмы выделены в самостоятельный класс Mollicutes из-за своеобразия биологических свойств, отличающих их от бактерий. Они являются мельчайшими из свободно живущих микроорганизмов, не имеют клеточной стенки, не окрашиваются по Граму, резистентны к действию антибиотиков, которые подавляют синтез клеточной стенки, культивируются на специальных питательных средах.
Много лет молликуты относили к вирусам, так как они способны проходить через фильтры с диаметром пор 0,45 и даже 0,22 мкм. В 1930-х годах, когда концепция вирусов была более четко сформулирована, микоплазмы стали относить к бактериям. В 1950-х годах некоторые виды микоплазм относили к L-формам бактерий, у которых отсутствует клеточная стенка, и только в 1960-х годах микоплазмы заняли то место в таксономии, которое они занимают и сейчас. Принадлежность бактериальных видов к микоплазмам определяет их способность проходить через бактериологические фильтры и отсутствие у них клеточной стенки.
Микоплазмы относят к самым мелким из прокариот. Полагают, что они произошли от грамположительных бактерий и ближе всех находятся к клостридиям. У микоплазм по сравнению с другими бактериями чаще возникают мутации, что говорит об их постоянной эволюции. Микоплазмы считаются поверхностными паразитами клеток слизистых оболочек. Их часто рассматривают как оптимальных паразитов, так как вызываемые ими инфекции редко приводят к летальному исходу.
Микоплазмы взаимодействуют со многими компонентами иммунной системы, индуцируя активацию макрофагов и продукцию цитокинов. Некоторые компоненты микоплазменной клетки могут действовать как суперантигены, и в литературе описано несколько случаев аутоиммунных реакций. Открытие микоплазменных адгезинов, ответственных за прикрепление к клеткам хозяина, значительно способствовало пониманию механизмов патогенеза. В последние годы интенсивно изучаются механизмы ухода различных видов микоплазм от иммунного ответа хозяина, обусловленные антигенными вариациями поверхностных компонентов. Показано, что микоплазмы способны проникать в клетки хозяина и вызывать слияние клеток, апоптоз и даже онкогенные эффекты.
Дискуссии о локализации микоплазм на поверхности клеток или внутриклеточно ведутся до сих пор. В 1970-х и 1980-х годах большая часть доказательств была на стороне поверхностной локализации микоплазм. Однако уже в 1989 году с помощью электронной микроскопии был выявлен внутриклеточный вирусоподобный инфекционный агент, который впоследствии оказался штаммом M.fermentans. Позднее та же группа исследователей обнаружила еще один новый вид микоплазм, который оказался способным проникать в эукариотические клетки посредством специализированных удлиненных структур, что позволило назвать данный вид микоплазм M.penetrans. Кроме того, это явление позднее было описано и в урогенитальных клетках от инфицированного пациента, что позволило предположить его существование in vivo.
Получение убедительных доказательств внутриклеточной персистенции микоплазм могло бы в какой-то мере объяснить трудности их эрадикации антибиотиками. Как в клеточных культурах, так и in vivo микоплазмы достаточно часто выделяются после воздействия на них антибиотиками, к которым данный штамм чувствителен in vitro.
Эпидемиология
M.hominis присутствует на слизистых оболочках и в выделениях у 20% здоровых людей. Новорожденные дети приобретают генитальные микоплазмы, проходя при родах через родовой канал матери. У новорожденных детей M.hominis u U.urealyticum могут быть выделены из полости рта, носа, глотки, гениталий, мочи, причем у девочек чаще, чем у мальчиков. Колонизация мочеполовых путей у детей транзиторна и исчезает довольно быстро, но у 5–20% она сохраняется и в пубертатном возрасте.
Передача генитальных микоплазм происходит при половом контакте. Поэтому она зависит от характера половых связей, числа половых партнеров, присутствия других патогенных агентов, передаваемых половым путем. Колонизация влагалища генитальными микоплазмами встречается в 2–3 раза чаще у женщин, нежели колонизация уретры у мужчин. Уреаплазмы находят у 40–80% здоровых людей, наиболее часто при негонококковом уретрите, пиелонефрите, бесплодии, бактериальном вагинозе.
Клинические проявления заболевания
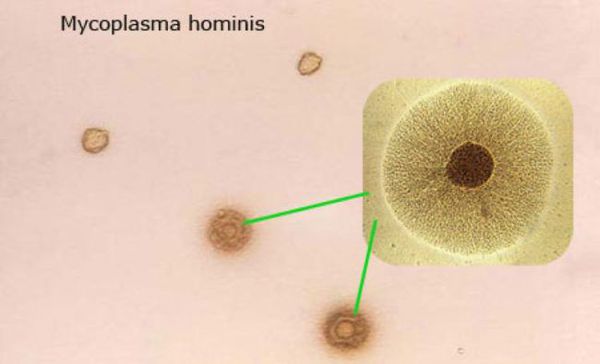
M. hominis. Этот вид микоплазм известен с 1937 года, когда микроорганизм был выделен из гноя бартолиниевой железы. Обычно содержится в вагинальном отделяемом как здоровых женщин, так и страдающих некоторыми заболеваниями, например, бактериальным вагинозом. При некоторых осложнениях послеродового периода этот микроорганизм был выделен из эндометрия и из крови, а также из маточных труб при сальпингоофорите.
Первым описанным заболеванием, вызванным M.hominis, был гнойный бартолинит, при котором из гноя был выделен этот вид микоплазм. Позднее возникли сомнения, т. к. гнойное отделяемое могло быть контаминировано выделениями из влагалища. В настоящее время считают, что M.hominis не является частым возбудителем бартолинита. Самым распространенным заболеванием, при котором почти всегда присутствуют генитальные микоплазмы, является бактериальный вагиноз. При этом заболевании, кроме генитальных микоплазм, в выделениях из влагалища присутствуют многие другие микроорганизмы, в частности анаэробные бактерии— гарднереллы, превотеллы, анаэробные вибрионы, являющиеся симбионтами микоплазм. При гонорее, трихомонозе, хламидиозе часто также находят оба вида генитальных микоплазм.
Воспалительные заболевания органов малого таза могут быть связаны с M.hominis, что подтверждается не только выделением этого вида микоплазм из пораженного органа, но также динамикой нарастания антител к нему в крови и повышением уровня С-реактивного белка.
В начальный период изучения роли M.hominis была установлена частая ассоциация присутствия этого вида микоплазм и неблагоприятного течения беременности при преждевременных родах, самопроизвольных выкидышах, некоторых заболеваниях новорожденных детей. Часто микоплазмы выделяли из родовых путей, тканей изгнанного плода, от заболевших новорожденных детей. В настоящее время осложнения беременности и инфекцию у детей больше связывают с другим видом генитальных микоплазм— U.urealyticum.
U. urealyticum. По антигенному строению и генотипу этот вид генитальных микоплазм разделен на несколько сероваров и биоваров. В настоящее время различают биовары Parvum и Т-960, при этом биовар Parvum сейчас выделен в отдельный вид U.parvum. Такое разделение видов уреаплазм основано на анализе генов и, возможно, внесет ясность в разделение патогенных и непатогенных уреаплазм. Так, инвазивные штаммы в 79,4% случаев относятся к U.parvum, они чаще выделяются из околоплодных вод женщин с неблагоприятным исходом беременности. Вид U.parvum содержит 3 подвида, но связь отдельных подвидов с патогенными свойствами и инвазивностью не доказана. Следует помнить, что у одного пациента или пациентки могут быть выявлены несколько подвидов и серотипов уреаплазм. Биовар U.urealyticum Т-960 выделяют при воспалительных заболеваниях органов малого таза.
Уреаплазмы признают возбудителями уретрита у мужчин (так называемый негонококковый уретрит). Роль U.urealyticum при этом заболевании считается доказанной, поскольку заболевание воспроизведено у добровольцев с возникновением воспалительного процесса в уретре и появлением М-антител к U.urealyticum. Описаны также уреаплазменные простатиты. В этиологии этих заболеваний определенную роль играет также M.genitalium. Современные методы выявления уреаплазм в моче, сперме у бесплодных мужчин в сопоставлении с морфологией спермиев показали, что при большой концентрации уреаплазм деформируется сперматозоид, уреаплазмы прикрепляются к головке сперматозоида в средней его части, что может снижать их подвижность и фертильность.
Много внимания уделено изучению роли U.urealyticum в происхождении спонтанных абортов, мертворождения и рождения детей с низкой массой тела. Многочисленные опубликованные данные недостаточно убедительно доказывают «причастность» этих микроорганизмов к перечисленным патологическим состояниям.
Генитальные микоплазмы способны вызвать послеабортные и послеродовые осложнения, иногда довольно тяжелые, с повышением температуры тела до 37,8°C. Они характеризуются повышением титра специфических антител и С-реактивного белка. Восходящая инфекция характерна для преждевременных родов, при этом генитальные микоплазмы проникают в околоплодные воды и при целом околоплодном пузыре. В этих случаях возникают воспалительные очаги в плодных оболочках и эндометрии, обусловленные U.urealyticum. Эти данные лежат в основе современного представления о роли U.urealyticum в происхождении самопроизвольных абортов и преждевременных родов.
Частота амниотической инфекции тем выше, чем меньше срок беременности при преждевременных родах. Однако бессимптомная бактериурия и бактериальный вагиноз значительно чаще, чем присутствие уреаплазм в половом тракте, констатируются при преждевременных родах и расцениваются как их причина. Восходящее инфицирование околоплодных вод и возникающий воспалительный процесс ассоциируются с продукцией интерлейкинов и началом преждевременных родов.
Остается неясным вопрос, почему у одних беременных при наличии уреаплазм наступает восходящая инфекция, а у других нет. Возможно, играет роль высокая или низкая степень колонизации влагалища уреаплазмами.
Результаты исследования околоплодных вод, полученных при проведении амниоцентеза, показали наличие в них уреаплазм в 1,8% случаев. Прерывание беременности во втором триместре наступило у 11,4% леченных эритромицином женщин и у 44,4% не леченных, а преждевременные роды— у одинакового количества женщин как леченных, так и не леченных. Передача уреаплазм от матери ребенку наблюдалась у 38% доношенных детей и у 95% недоношенных с низкой массой тела при рождении.
Передача генитальных микоплазм от матери ребенку происходит как антенатально, так и в родах. Колонизация кожных покровов, слизистых оболочек полости рта, глотки, мочеполовых органов обычно не сопровождается выраженными клиническими проявлениями. Лишь у недоношенных детей U.parvum может вызвать тяжелые заболевания легких, головного мозга, иногда со смертельным исходом. Уреаплазмы у таких детей обнаруживают в ликворе, жидкости из мозговых желудочков, трахеальном аспирате. Один и тот же биовар уреаплазм обнаруживается при исследовании материалов, взятых из разных мест.
Чем выше количественное содержание уреаплазм в половых путях матери, тем чаще наблюдается колонизация новорожденных. К тому же степень колонизации строго коррелирует с неблагоприятным действием на мать, плод, новорожденного ребенка: наблюдается низкая масса тела ребенка, ниже гестационный возраст, чаще констатируется хориоамнионит. При низком уровне колонизации влагалища генитальными микоплазмами не наблюдается влияния на исход беременности. Тяжелые летальные микоплазменные поражения у недоношенных новорожденных детей описаны преимущественно в 1990–1993 годах. По-видимому, они не являются частыми и описаны как казуистические.
M. genitalium. Этот вид микоплазм открыт позднее, чем остальные генитальные микоплазмы, — в 1981 году, изучен хуже, чем другие генитальные микоплазмы из-за трудности выращивания на питательных средах. Медленный рост на питательных средах не позволяет детально изучить биологические свойства микроорганизма.
Известно, что по целому ряду признаков M.genitalium сходны с другим патогенным для человека видом микоплазм— M.pneumoniae. Среди этих свойств, кроме требовательности к питательным средам и медленного роста, исследователи отмечают способность обоих видов микоплазм прикрепляться к стеклу, погруженному в питательную среду.
Для диагностических целей культуральные методы выделения этого вида микоплазм непригодны, поэтому используют генодиагностику, наиболее часто полимеразную цепную реакцию (ПЦР).
В связи с тем, что M.genitalium трудно культивируется, данные об этиологической роли этого микроорганизма в развитии воспалительных заболеваний урогенитального тракта как женщин, так и мужчин стали накапливаться только после разработки молекулярно-биологических методов, основанных на ПЦР. Применение метода ПЦР позволило получить доказательства того, что M.genitalium— это возбудитель, передаваемый половым путем, способный индуцировать ряд заболеваний репродуктивного тракта у мужчин и у женщин. Спектр этих заболеваний аналогичен спектру заболеваний, вызываемых двумя другими возбудителями инфекций, передаваемых половым путем (ИППП), Chlamydia trachomatis и Neisseria gonorrhoeae, и включает уретрит, цервицит, эндометрит, воспалительные заболевания органов малого таза.
M.genitalium— это самая мелкая из известных на сегодняшний день бактерий; ее геном составляет 580 kbp. M.genitalium принадлежит к подвижным видам микоплазм, подобно большинству подвижных бактерий, имеет колбообразную форму и использует удлиненную терминальную структуру для прикрепления к поверхности клеток и обеспечения скользящего движения. Скорость ее передвижения составляет примерно 0,1 мкм/с. За прикрепление к поверхностям окружающих клеток отвечают белки-адгезины, главным из которых у M.genitalium является белок MgPa.
Патогенез M.pneumoniae изучался более активно, чем патогенез M.genitalium, однако, так как M.pneumoniae и M.genitalium являются ближайшими родственниками, некоторые черты патогенеза могут быть обобщены.
M.genitalium преимущественно инфицирует эпителий урогенитального тракта. Повреждение тканей, индуцируемое M.genitalium, только частично может быть отнесено на счет микоплазменных токсинов и вредных метаболитов, таких как перекись водорода и супероксиды, которые, как известно, секретируются M.genitalium. Полагают, что при инфекции, вызываемой M.pneumoniae, ткани повреждаются в ходе иммунного ответа хозяина, и, предположительно, то же самое происходит в случае с M.genitalium.
Имеются сведения о некоторых заболеваниях урогенитального тракта, обусловленных этим видом микоплазм. К ним относятся уретрит у мужчин и цервицит у женщин.
Был опубликован целый ряд работ по изучению роли M.genitalium в развитии уретрита, суммарный анализ которых был проведен Jensen J. Всего было проанализировано 23 исследования, в которые было включено 5 455 пациентов. Распространенность M.genitalium составила 20,8% (470 из 2261) среди пациентов с негонококковым уретритом и 5,9% (124 из 2107)— среди пациентов контрольных групп. Анализ тех исследований, в которых приводились также данные по хламидийной инфекции, показал, что среди пациентов с негонококковым уретритом распространенность M. enitalium составила 19,3% (345 из 1786), а распространенность C.trachomatis— 27,7% (496 из 1786). При этом M. genitalium выявлялись чаще у пациентов без хламидий, чем у пациентов, инфицированных хламидиями. Таким образом, было подтверждено предположение, сделанное после первых работ, что M.genitalium может амостоятельно индуцировать уретрит у мужчин.
Значительно меньше исследований было посвящено изучению этиологической роли M.genitalium в развитии воспалительных заболеваний урогенитального тракта у женщин. Уже в первых работах было показано, что данный микроорганизм выявляется как в уретральных мазках от мужчин, так и в цервикальных мазках от женщин, однако работы по изучению корреляции между выявлением M.genitalium и диагнозом цервицита были проведены спустя несколько лет. В недавнем исследовании, проведенном в США, было показано, что M.genitalium значительно чаще выявлялись у женщин с цервицитом (11%), чем у женщин без цервицита (5%). Далее, когда из группы пациенток с цервицитом были исключены пациентки, инфицированные C.trachomatis и/или N.gonorrhoeae, M.genitalium оставалась строго ассоциированной с цервицитом, что еще раз свидетельствовало в пользу предположения, что M.genitalium может играть независимую роль в развитии цервицита.
Несколько исследований было проведено с целью установления роли M.genitalium в индукции воспалительных заболеваний органов малого таза (ВЗОМТ). Как известно, ВЗОМТ— это синдром, вызываемый распространением микроорганизмов из нижних в верхние отделы урогенитального тракта. Главная проблема всех исследований по этиологии ВЗОМТ— это установление диагноза. Лапароскопия является «золотым стандартом» диагностики ВЗОМТ, однако она не всегда осуществима в повседневной клинической практике, и различия в методологии установления диагноза могут быть источником получения противоречивых данных.
В исследовании Cohen с соавт. M.genitalium были обнаружены у 16% женщин с эндометритом, что значительно превышало частоту выявления этих микроорганизмов у женщин без эндометрита (2%). Simms с соавт при обследовании 45 женщин с ВЗОМТ обнаружили M.genitalium у 9 из них (16%). Ни у одной пациентки контрольной группы этот микроорганизм не был выявлен.
В отношении возможной роли M.genitalium в развитии бесплодия накоплены только косвенные доказательства. Так, Clausen и соавт. исследовали сыворотку крови женщин с бесплодием на наличие антител к M.genitalium. У 22% (29 из 132) женщин с трубным бесплодием в сыворотке крови были обнаружены антитела к M.genitalium, тогда как среди женщин контрольной группы частота их выявления составила только 7% (11 из 176).
Ряд исследований был посвящен изучению возможной роли M.genitalium в индукции неблагоприятных исходов беременности [36], однако доказательств вовлечения M.genitalium в эти процессы получено не было. Также не было выявлено корреляции между обнаружением M.genitalium и диагнозом бактериального вагиноза.
Микробиологическая диагностика
Классический метод выявления генитальных микоплазм— культуральный метод, т.е. посев на питательные среды. Этот метод дает возможность оценить количество микоплазм, которые содержатся в исследуемом материале. Многие исследователи используют количественные критерии в диагностике, полагая, что концентрация уреаплазм более 104 микробных тел в одном мл или грамме отделяемого имеет диагностическое значение, в то время как более низкие концентрации не должны учитываться, поскольку в таких количествах уреаплазмы могут находиться у здоровых людей.
Посев исследуемого материала обычно производят на плотную и в жидкую питательные среды, желательно использовать два образца сред для каждого клинического материала. В качестве исследуемого материала служат материалы из влагалища, из цервикального канала шейки матки, из уретры, моча, сперма, секционные материалы, а также околоплодные воды, плацента, слизь из носоглотки. Одновременно производится посев на среды с разведениями антибиотиков для определения чувствительности к ним.
Следует подчеркнуть, что до сих пор нет отечественных стандартизированных питательных сред для определения чувствительности микоплазм к антибиотикам. Зарубежные тест-системы, выпускаемые в виде планшет, позволяют выявить микоплазмы/уреаплазмы, определить их количество (больше или меньше 104) и определить чувствительность микоплазм к антибиотикам в двух концентрациях.
Методы амплификации нуклеиновых кислот, в частности ПЦР, упрощают лабораторную диагностику, однако, при высокой чувствительности ПЦР и других генных методик, они не могут дать ответ о количестве уреаплазм в клиническом образце, а регистрируют лишь факт присутствия генетического материала уреаплазм. Лишь ПЦР в реальном времени с помощью специальной аппаратуры обеспечивает количественное определение копий ДНК микоплазм или уреаплазм в материале.
Во всех случаях лабораторная диагностика— весьма ответственный момент и зависит от правильности взятия материала, его доставки, хранения до начала исследования. Имеет значение инструмент для взятия материала. Оптимально использование пластиковых щеточек, а не ватных тампонов, которые оказывают токсическое действие на микроорганизмы.
Лечение заболеваний, ассоциированных с генитальными микоплазмами
В связи с тем, что генитальные микоплазмы представляют собой условно патогенную микрофлору влагалища, решение о необходимости терапии принимает врач в зависимости от клинической ситуации. При наличии клинических проявлений заболевания, при доказанной этиологической значимости микоплазм назначаются антибактериальные препараты. При этом важно учитывать состояние микробиоценоза влагалища.
Поэтому, несмотря на то, что патогенная роль микоплазм окончательно не установлена, серьезный характер возникающей патологии побуждает назначать этиотропную терапию. Нарушения фертильности, репродуктивные потери, заболевания у недоношенных новорожденных детей служат основанием для лечения активными в отношении генитальных микоплазм антибиотиками: тетрациклинами, макролидами, азалидами, фторхинолонами. Однако при церебральных поражениях уреаплазменной этиологии у недоношенных детей применение доксициклина не оказывало клинически ясного влияния на симптоматику. Применение в таких же случаях эритромицина негативно влияло на сосуды, через которые вводился препарат.
При изучении обзора публикаций в журнале Antimicrob. Agents Chemother. за 1992–2003 гг. установлена разная минимальная ингибирующая концентрация разных антибиотиков. В табл. 2 приведены данные о чувствительности микоплазм к антибиотикам различных групп.
Все микоплазмы резистентны к цефалоспоринам, пенициллинам, рифампицину, налидиксовой кислоте.
Обязательному лечению подлежит урогенитальная микоплазменная инфекция, вызванная M.genitalium. Другие виды микоплазм (M.hominis, M.fermentans, U.urealyticum) относятся к условно-патогенным микроорганизмам, поэтому лечение назначается только при следующих обстоятельствах: клинические проявления инфекционно-воспалительных процессов в мочеполовых органах, при которых доказана этиологическая значимость этих видов микоплазм; степень риска предстоящих оперативных или инвазивных манипуляций; бесплодие, при котором доказана этиологическая роль микоплазм.
В настоящее время в акушерско-гинекологической практике, особенно в лечении беременных, наиболее часто используется джозамицин (Вильпрафен®), который назначается и беременным женщинам с отягощенным акушерским анамнезом, если у них установлена массивная микоплазменная колонизация влагалища. При этом Вильпрафен® назначается внутрь в дозе 500 мг 3 раза в день в течение 10 дней. Небеременным женщинам, а также мужчинам возможно назначение доксициклина (Юнидокс Солютаб®) внутрь в дозе 100 мг 2 раза в день в течение 10 дней.
Эти же принципы терапии были изложены в ряде отечественных публикаций, основанных на консенсусе специалистов акушеров-гинекологов, дерматовенерологов, урологов, врачей лабораторной диагностики, принятом несколько лет назад.
Заключение
Подводя итог вышеизложенному, следует еще раз подчеркнуть, что генитальные микоплазмы являются комменсалами урогенитального тракта. Они способны лишь в определенных условиях вызывать воспалительные процессы урогениталий, чаще всего в ассоциации с другими патогенными и условно-патогенными микроорганизмами.
С нашей точки зрения, диагнозы «микоплазмоз» и «уреаплазмоз» в большинстве случаев не соответствуют существу патологических процессов и не должны употребляться, т. к. они отсутствуют в МКБ 10, а этот факт имеет еще и правовое значение. Единственная рубрика, указывающая на заболевания, ассоциированные с микоплазмами, — A49.3— «Инфекция, вызванная микоплазмой, неуточненная». Попытки причислить все заболевания, при которых выделены генитальные микоплазмы, к ИППП также неоднозначны, так как некоторые исследователи считают микоплазмы патогенами, большинство— комменсалами урогенитального тракта. Согласно МКБ 10, к «истинным» ИППП относят только 7 заболеваний: гонококковую, хламидийную, трихомонадную инфекции, венерическую (хламидийную) лимфогранулему, шанкроид, паховую гранулему, сифилис. Поэтому рассматривать урогенитальные инфекции, ассоциированные со многими видами генитальных микоплазм, значение которых неоднозначно, наряду с ИППП на сегодняшний день не представляется правомерным.
Наличие микоплазменной инфекции необходимо доказать специфической иммунной реакцией организма с динамикой антител либо наличием клинических проявлений заболевания, обусловленных именно микоплазмами, а не другими микроорганизмами.
Медицинская наука постоянно и быстро развивается. Совершенствуются как методы диагностики, так и способы применения разнообразных лечебных средств. Патогенные свойства генитальных микоплазм все еще окончательно не изучены и не определены. Частая бессимптомная колонизация гениталий этими микроорганизмами не позволяет в диагностике генитальных и неонатальных инфекций ограничиваться только выявлением M.hominis или U.urealyticum, не оценивая количественные параметры присутствия этих микроорганизмов, а главное— клинические проявления инфекции. Сложные вопросы патогенности генитальных микоплазм требуют дальнейших усилий врачей акушеров-гинекологов, неонатологов, инфекционистов и микробиологов, чтобы решить эту сложную проблему.
По вопросам литературы обращайтесь в редакцию.
А. М. Савичева, доктор медицинских наук, профессор, М. А. Башмакова, доктор медицинских наук, профессор НИИАиГ им. Д. О. Отта РАМН, Санкт-Петербург