Микоплазма и уреаплазма у мужчин что это
Микоплазма и уреаплазма: симптомы у мужчин и женщин, методы лечения
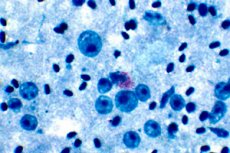
Ureaplasma и Mycoplasma (Mollicutes) — представляют собой разновидность инфекцией, где основным возбудителем выступают микроорганизмы одноклеточного типа.
Данный вид бактерий отличается отсутствием клеточной оболочки.
Это делает их устойчивыми ко многих препаратам противобактериальной группы.
Mollicutes принято относить к условно-патогенной флоре.
Хотя данный вид эубактерий является промежуточным звеном между вирусом и патогенным микроорганизмом.
В настоящее время семейство Mycoplasmataceae включает более 100 видов микоплазмы и несколько типов уреаплазмы.
Большая часть видов микоплазмы не представляет опасности для людей и зачастую является частью нормальной микрофлоры.
Спровоцировать инфекционное поражение могут такие виды бактерий:
Уреаплазма является провокатором воспалительного процесса под названием уреаплазмоз.
Представляет собой мембранного паразита, способного расщеплять мочевину, как и микоплазма является условно-патогенной.
Присутствие в организме бактерии Ureaplasma не всегда ведет к развитию воспалительной реакции.
Часто инфекционный процесс является следствием сопутствующих патогенных микроорганизмов.
Это трихомонады, хламидии, а также Neisseria gonorrhoeae, участвующей в развитии гонореи.
Затяжной воспалительный процесс на фоне протекающего уреаплазмоза чреват осложнениями.
Может стать причиной развития бесплодия, нарушения овуляторной функции у женщины, снижения качества эякулята.
Кроме того, уреаплазма и микоплазма могут привести к развитию эндометрита — воспаление эндометриальной оболочки матки.
Данная воспалительная реакция может привести к образованию рубцов.
Что препятствует имплантации и развитию эмбрионов внутри стенки матки.
Интересный факт! В медицинском исследовании в США, проведенном в 2018 году, принимали участие 112 женщин, имеющих проблемы с зачатием. У 78 пациенток был диагностирован эндометрит на фоне уреаплазмы. После прохождения полного курса противобактериальной терапии, 56 пациенток из 78 смогли зачать ребенка.
Нередко микоплазменная и уреаплазменная инфекция воздействует на состояние суставной ткани, приводя к развитию ревматоидного артрита.
Это хроническое заболевание соединительной ткани.
Вызывает боль в суставах, скованность, отек и снижение амплитуды движений.
Наиболее часто поражаются мелкие суставные соединения.
Оба вида бактерий принадлежат к семейству микоплазм, высококонтагиозному и распространенному типу патогенов.
Основной путь заражения — интимная близость без использования средств защиты.
Уреаплазма и микоплазма могут встречаться как у мужчин, так и у женщин.
По оценкам, около 70 процентов сексуально активного населения, хотя бы раз в жизни были инфицированы этими бактериями.
Уреаплазмоз и микоплазмоз часто не вызывает никаких симптомов, особенно в начале своего развития.
Поэтому заболевания могут длительное время оставаться не замеченными.
И, следовательно, не подверженными терапевтическому воздействию.
Первые клинические признаки развиваются у мужчин примерно после 10-го дня инфицирования.
Проявляются симптоматической картиной воспаления мочеиспускательного канала — уретрита.
Результатом является жжение при мочеиспускании, боль внизу живота и зуд в уретральном пути.
Воспаление может распространяться на мочевой пузырь (цистит), на простату (простатит), яички (эпидидимоорхит) и почки (пиелонефрит).
В худшем случае, при длительном течении и отсутствии терапии — провоцировать бесплодие.
О Сочетании хламидиоза,
микоплазмоза и уреаплазмоза
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Mycoplasma hominis | 1 д. | 300.00 руб. |
| ДНК Mycoplasma genitalium | 1 д. | 300.00 руб. |
| ДНК Ureaplasma urealyticum | 1 д. | 300.00 руб. |
| ДНК Ureaplasma parvum | 1 д. | 300.00 руб. |
Уреаплазма и микоплазма у женщин: клиническая картина
Первая симптоматическая картина развивается спустя несколько недель после инфицирования.
Но нередко заболевание протекает бессимптомно, трансформируясь в хроническую форму.
Уреаплазмы и микоплазмы — эубактерии, принадлежащие к классу Молликуты, сопровождаются следующими проявлениями:
Однако наиболее ярким проявлением микоплазмы и уреаплазмы является развитие бактериального вагиноза.
Нормальная микрофлора влагалища здоровой женщины состоит в основном из различных типов молочнокислых бактерий.
Это лактобациллы, также называемые бактериями Döderlein (названных в честь немецкого гинеколога Альберта Додерлейна).
Они обычно обеспечивают кислотную среду во влагалище с рН от 3,8 до 4,4.
Тем самым подавляя размножение болезнетворных бактерий.
При развитии бактериального вагиноза большая часть молочнокислых бактерий замещается патогенными.
Затем рН микрофлоры влагалища изменяется, поднимается примерно до 5, провоцируя клинические признаки гарднереллеза:
Однако эти симптомы не встречаются у всех больных женщин.
Около половины пациенток отмечают бессимптомное течение патологического процесса.
Бактериальный вагиноз на фоне микоплазмы/уреаплазмы увеличивает риск других гинекологических заболеваний.
При них поражаются матка, фаллопиевы трубы, яичники, мочевыводящие пути.
У беременных женщин гарднереллез может привести к преждевременному разрыву плодных оболочек.
Это становится причиной родов ранее положенного срока.
Схема терапевтического воздействия по ликвидации признаков гарднереллеза заключается в использовании противобактериальных средств.
Стандартно назначается Метронидазол, при необходимости может быть заменен на Орнидазол.
Эффективное лечение требует комплексного подхода.
По этой причине локально назначается Клиндамицин, в виде вагинальных суппозиториев.
Эксперты рекомендуют интравагинальное введение лактобактерий (молочной кислоты) для восстановления вагинальной флоры.
Важно! Бактериальный вагиноз не причисляется к ЗППП, однако может передаваться между половыми партнерами, учитывая характер возбудителя. Лечение проводится для обоих партнеров в обязательном порядке.
Бактериальный вагиноз во время беременности также следует лечить, даже если никаких симптомов не возникает.
При беременности в первом триместре используются препараты для локального введения — суппозитории (или гель) Клиндамицин.
Со второго триместра беременности бактериальный вагиноз можно лечить с помощью перорального антибиотика.
Он подбирается в индивидуальном порядке с учетом минимальных рисков для плода и матери.
Как правильно сдать анализы на микоплазму и уреаплазму?
Микоплазма и уреаплазма имеют довольно специфическую клиническую картину.
Способны маскироваться под другие заболевания мочеполовой системы.
Для постановки точного диагноза назначается ряд лабораторных исследований:
Диагностические мероприятия назначаются и половому партнеру.
Даже при условии отсутствия какой-либо симптоматической картины инфекционного процесса.
Как правильно сдать анализы?
Правильная подготовка к исследованию позволит минимизировать риски получения ошибочного результата.
В случае назначения сдачи анализа мочи сбор материала проводится в утреннее время.
Если анализ назначается женщинам, собирать урину для диагностики необходимо за несколько дней до либо после менструации.
Важно! Урина не сдается в период терапии противомикробными препаратами, поскольку шанс получения ложного результата достигает практически 90%. Повторная диагностика для определения эффективности лечения проводится спустя 4 недели после последнего приема противобактериального медикамента.
При взятии мазка необходимо за несколько дней прекратить прием антибиотиков, локальных противобактериальных средств.
В том числе, средств для интимной гигиены.
Отменить спринцевания, а также исключить интимную близость.
За несколько часов до взятия мазка рекомендуется принять ванну без использования мыльных средств.
Если биоматериалом для проведения диагностики является кровь, забор жидкости проводится в утреннее время на голодный желудок.
За несколько суток необходимо исключить прием алкогольных напитков, жирной, острой и соленой пищи.
За 2-3 часа исключается табакокурение.
Перед анализом разрешается выпить стакан очищенной воды без газа.
Какие результаты можно получить?
Расшифровка полученных результатов проводится лечащим врачом.
Если сдавался посев (бакпосев) на уреаплазму и микоплазму, в лабораторном документе можно видеть обозначения в виде титра.
При наличии титра менее 105 КОЕ/мл, инфекция отсутствует, если показатель больше — скорее всего, понадобится лечение.
При сдаче ПЦР результаты анализа будут иметь два варианта — «отрицательно» или «положительно».
В первом случае заражение отсутствует, во втором — имеется.
Результаты ИФА-анализа имеют три варианта — «отрицательно», «положительно» либо «сомнительно».
ИФА-диагностика определяет наличие антител.
Поэтому получение отрицательного показателя может говорить об отсутствии заболевания или инфицировании, которое произошло недавно.
При получении сомнительного результата назначается повторное исследование спустя несколько недель.
Уреаплазма и микоплазма: как проводится лечение
Основу терапии патологий при инфицировании бактериями рода Mycoplasmataceae составляют антибиотики.
Нередко прибегают к использованию двух противомикробных препаратов, для улучшения эффективности лечения:
В обязательном порядке назначаются иммуномодулирующие препараты.
Задача антибиотиков — уничтожить патогенную микрофлору.
Но уберечь организм от рецидива сможет нормально функционирующая иммунная система.
Для решения данной проблемы могут назначаться: Иммунал, Иммуновенин, Циклоферон.
Для полноценного выздоровления потребуется восстановление микрофлоры, как кишечника, так и влагалища.
С этой целью рекомендуется использование следующих препаратов:
Даже при отсутствии явных признаков уреаплазмоза/микоплазмоза, лечение инфекций не исключается.
При длительном нахождении иммунитета в ослабленном состоянии возможно развитие хронической формы инфекционного процесса.
Впоследствии это приводит к образованию спаечного процесса маточных труб.
Если инфекция протекает в процессе беременности, есть высокий шанс инфицирования плода или развития преждевременной родовой деятельности.
Микоплазмы и уреаплазмы как причины воспалительных заболеваний мочеполового тракта.
В настоящее время наблюдается рост микоплазменной и уреаплазменной инфекций урогенитального тракта. Из микоплазм, обнаруживаемых в мочеполовой системе, заслуживают внимания микоплазма хоминис, микоплазма гениталиум, уреаплазма уреалитикум уреплазма парвум. Микоплазма хоминис была обнаружена в 1937 году. Уреаплазма уреалитикум была обнаружена в 1954 году из отделяемого больного негонококковым уретритом. Уреаплазмоз и микоплазмоз по клиническим проявлениям очень похожи.
По данным литературы, поражение органов мочеполовой системы микоплазменной инфекцией составляет 40% всех воспалительных заболеваний мочеполовой сферы.
ЭТИОЛОГИЯ И ЭПИДЕМИОЛОГИЯ
Mycoplasma hominis и Ureaplasma parvum– условно-патогенные микроорганизмы, которые при реализации своих патогенных свойств способны вызывать уретрит (U.parvum), цервицит, цистит, воспалительные заболевания органов малого таза (ВЗОМТ), а также осложнения течения беременности, послеродовые и послеабортные осложнения.
Экспертами Всемирной организации здравоохранения (WHO, 2006 г.) U. urealyticum определена как потенциальный возбудитель неспецифических негонококковых уретритов у мужчин и, возможно, ВЗОМТ у женщин. В то же время, эксперты Центра по контролю и профилактике заболеваний США (CDC, 2010) не считают доказанной этиологическую роль генитальных микоплазм (за исключением M. genitalium) в развитии воспалительных процессов мочеполовой системы. В настоящее время Mycoplasma genitalium и Ureaplasma urealyticum занесены в группу инфекций, передаваемых половым путём и подлежат безусловному лечению.
О длительности инкубационного периода у больных микоплазменными поражениями мочеполовых органов до сих пор нет единого мнения. Считается, что продолжительность инкубационного периода может колебаться от 3-х дней до трёх- пяти недель, а по некоторым данным, и до 50-60 дней. По данным литературы, средняя продолжительность инкубационного периода при заболеваниях, вызванных микоплазмами, составляет в среднем 19 дней.
Известно, что микоплазмоз и уреаплазмоз у женщин и мужчин протекают малосимптомно или, вообще, без каких- либо проявлений и субъективных ощущений. В таких случаях больные не подозревают о своём заболевании и не обращаются в лечебные учреждения. Большинство исследователей указывают, что единственным источником микоплазмоза и уреаплазмоза является больной человек. Заражение мужчин происходит исключительно половым путём.

У мужчин микоплазмы и уреаплазмы способны поражать мочеиспускательный канал, предстательную железу, семенные пузырьки, придатки яичек, мочевой пузырь. Возможен переход на верхние мочевые пути и почки. Как правило, заболевание протекает вяло, малосимптомно. Характерны незначительные слизистые выделения из мочеиспускательного канала, ощущение слабого зуда, щекотания, жжения. Возможно развитие половых расстройств. Из осложнений, возникающих у мужчин, встречается эпидидимит (воспаление придатка яичка), орхит (воспаление яичка) и орхоэпидидимит (воспаление придатка и яичка сразу), бесплодие.
Микоплазмоз и уреаплазмоз у женщин имеет свои особенности. Инфекцию обнаруживают у женщин при хронических воспалениях женских половых органов (воспалении яичников, влагалища, цистите, пиелонефрите). Свежие острые урогенитальные поражения при микоплазмозе и уреаплазмозе у женщин наблюдаются редко. Обычно они проявляются кратковременными слабовыраженными ощущениями зуда в области половых органов и скудными скоропроходящими выделениями из влагалища и мочеиспускательного канала, которые не вызывают беспокойства у больных.
При появлении неблагоприятных факторов (снижение иммунитета, гормональные нарушения), влияющих на течение микоплазменной и уреаплазменной инфекции, могут возникать различные осложнения. Такие, как воспаление влагалища, шейки матки, придатков, бесплодие, осложнения во время вынашивания беременности и родах, самопроизвольные выкидыши. Микоплазмами и уреаплазмами могут инфицироваться и новорожденные при прохождении через родовые пути.
Показанием к проведению лечения является наличие клинико-лабораторных признаков инфекционно-воспалительного процесса, при котором не выявлены другие, более вероятные возбудители: C. trachomatis, N. gonorrhoeae, T. vaginalis, M. genitalium.
При выявлении M. hominis и/или Ureaplasma spp. в количестве 4 КОЕ (ГЭ)/мл(г) и при отсутствии клинических и/или лабораторных признаков воспалительного процесса мочеполовой системы лечение не проводится.
Показанием к проведению лечения при отсутствии клинических признаков воспалительного процесса является выявление Ureaplasma spp. и/или M. hominis у доноров спермы, лиц с диагнозом бесплодие и женщин с невынашиванием беременности и перинатальными потерями в анамнезе.
Половые партнёры лиц, инфицированных Ureaplasma spp. и/или M. hominis, подлежат лечению при наличии у них клинической симптоматики и лабораторных признаков воспалительного процесса мочеполовых органов (при исключении иной этиологии данного воспалительного процесса).
Лечение микоплазмоза и уреаплазмоза комплексное. Включает в себя применение антибиотиков широкого спектра действия, иммуностимулирующую терапию, физиотерапию, местные процедуры и так далее. Необходимо придерживаться соответствующей диеты (исключение алкоголя, пряностей). Лечение необходимо осуществлять половым партнёрам одновременно. Особое значение имеет наблюдение за больными после завершения лечения в течение двух-трёх месяцев. Нередко врачам, чтобы добиться излечения, приходится применять несколько курсов, так как одного бывает недостаточно. Необходимо помнить, что микоплазмоз и уреаплазмоз редко существуют изолированно. Они часто сочетаются друг с другом и другими инфекциями.
Следует внимательно следить за собой и своим здоровьем. Если вы заметили какие-то выделения, неприятные ощущения при мочеиспускании, болезненность при половом акте, нарушения месячных и кровотечения, вам обязательно следует обратиться к врачу. Главное, не попадайтесь на дешевую непроверенную рекламу.
Использованная литература:
Федеральные клинические рекомендации по ведению больных урогенитальными заболеваниями, вызванными Ureaplasma spp.,Mycoplasma hominis. 2015 г
Скрытые инфекции. Хламидиоз, уреаплазмоз, микаплазмоз и кандида у мужчин
Хламидиоз, уреаплазмоз, микаплазмоз и кандида у мужчин – это, так называемые, «скрытые» половые инфекции, т.к. мужчина долгое время может не наблюдать у себя никаких симптомов. О том, как выявить и лечить такие болезни, мы спросили уролога-андролога Абросова Дениса Андреевича.
Денис Андреевич, в чем опасность скрытых инфекций? Как ими можно заразиться; возможно ли бытовым путем или нет? У мужчин эти инфекции чаще всего протекают безсимптомно, а мужчины считают, что лечить их не нужно
Начнем тогда с грибковых инфекций, т.к. их ошибочно считают чисто женским заболеванием, и мужчины уделяют им меньше внимания, считают, что это не так значимо. На самом деле, та же Candida albicans и faecalis вызывают постоянное раздражение уретры и дискомфорт. Хоть мужчине и не свойственно носительство содержащей грибковой инфекции флоры и молочницы, но при занесении от женщины молочницы и бактериального вагиноза, это приводит к постоянному хроническому воспалительному процессу. И, чаще всего, молочница к мужчине просто так не «пристает», а вот если есть какое-то заболевание по типу хламидиоза, уреаплазмы или микоплазмы, то на фоне этих инфекций грибковая становится ярко выраженной. Вот почему их называют скрытыми инфекциями, так как явных симптомов у них нет. Мужчина может чувствовать лишь легкое пощипывание внутри уретры, снижение эрекции, легкое беспокойство-дискомфорт в области простаты. А вот к чему это приводит? В организме появляется очаг внутреннего постоянного воспаления. Это приводит к не только к снижению иммунитета, настроения, мужской силы, но и к постоянной депрессии, так как все силы организма направлены на постоянную борьбу с воспалительным процессом, и ни на что другое уже не остается сил.
В первую очередь, это приводит к тому, что снижаются все основные гормоны половой сферы, важные для продолжения рода. Падает тестостерон и у мужчины просто не остается внутреннего резерва для свершений. Чем дольше мужчина болеет, тем же хламидиозом, тем больше вероятность мужского фактора бесплодия.
Говорят что тот же хламидиоз приводит к образованию так называемых «пленок» (сальпингит), он опасен только для женщин и приводит к непроходимости маточных труб, или для мужчин так же опасен?

Важный вопрос, который часто обсуждают на женских форумах в интернете. Передаются ли эти инфекции бытовым путем? В сети пишут, что уреаплазмоз «живет» до 5ти дней вне слизистой.
Еще один вопрос в числе первых появляется при запросах на сайтах. Если говорить о грибковых инфекциях, то обрезание в этом случае помогает для профилактики?
Если мужчина не соблюдает гигиену или находится в условиях, при которых ежедневные водные процедуры затруднительны – то обрезание помогает. Может быть, в жарких восточных странах это и актуально. Но если мужчина ежедневно и так открывет крайнюю плоть во время омовения, то смысла в обрезании нет. При этом из-за обрезания с течением времени снижается чувствительность головки полового члена, и это потом приводит к другим проблемам.
Можно ли заразиться хламидиозом от животных (кошек)?
Итак: чтобы несчастливый случай и заражение бытовым путем все-таки произошло, какие условия должны совпасть?
Есть ли сезонность у заболеваний, передающихся половым путем?
Небольшая сезонность, конечно, есть. Но она еще зависит и от возраста пациентов. Чаще всего, обострения случаются по весне и в осенне-зимний период, что, конечно связано с общим снижением иммунитета, переохлаждением или перегревом простаты в машинах в период неустоявшейся погоды или холодов. Резкие перепады температуры – стресс для организма, который приводит к обострению скрытых инфекций. Весной гормоны играют, больше возможностей для незапланированного секса. В сентябре-октябре всплеск после отпусков, студенты массово возвращаются в город и проверяются после летнего отдыха. В январе, после новогодних корпоративов и праздников и древней традиции ходить в баню. После 23 февраля и вообще после праздников есть риск заработать инфекцию.
А какой инкубационный период у ЗПП в скрытой форме?
У большинства инфекций, таких как хламидиоз – в течение 5-7 дней. Прошла неделя после незащищенного полового акта – можно и нужно идти сдавать анализы. Скрытые безсимптомные формы могут прятаться в организме десятки лет. Мужчина и женщина с сильным иммунитетом после незащищенной близости может заразиться, но длительное время симптомы могут не проявляться. А обострение может произойти как раз после перегрева в бане и употребления алкоголя и общего снижения иммунитета. Есть такие пациенты, которые много лет не находят у себя симптомов, а потом приходят обследоваться перед беременностью и удивляются результатам анализов. Иногда доходит до семейных драм. Если у мужчины хорошая сильная иммунная система, он может спокойно жить с некоторыми видами ЗПП, тем же хламидиозом и уреаплазмой. Но, тем не менее, он может передать инфекцию своей партнерше.
Это справедливо в какой-то степени, только для женщин. У мужчин не должно быть никакой чуждой микрофлоры. Если у них это появляется, мужчина болеет. Чаще всего бывает так: приходит пациент и рассказывает, что когда-то давно был незащищенный половой акт, но никаких симптомов сразу – не было, а недавно он сходил в сауну, выпил пиво или застудил простату, и у него появились симптомы. Он думает, что подхватил где-то недавно бытовым путем. Сдает анализы, делает УЗИ, и выясняется, что заболел человек давно, а последними событиями он только спровоцировал обострение.
Как готовиться к забору анализов, чтобы гарантированно выявились инфекции, если они есть?
Какой-то серьезной подготовки не нужно. Ранее советовали накануне выпить пива, чтобы спровоцировать процесс. Но сейчас доказано, что этого делать не нужно. Достаточно, если накануне исследования было половое воздержание, а если ПЦР сдаются по анализу мочи, то это должна быть самая первая утренняя порция. Утреннюю гигиену тоже нужно исключить. Самое главное – не пить ближайшие две недели до исследования никаких антибиотиков и противовоспалительных. Даже «Найс» может смазать картину. Как и некачественная курица с высоким содержанием антибиотиков в корме. У меня были случаи, что мужчина накануне исследования выпил алкоголь с чесноком, имбирем и перцем и получил ложноотрицательный результат. Резюмирую: перед исследованием нужно 10 дней исключить продукты, содержащие антибиотики и ГМО, исключить иммуностимуляторы, алкоголь, воздержаться от секса накануне исследования и сдать первую порцию мочи на ПЦР или прийти на мазок из уретры.
Ну и самое главное, при первых признаках, а лучше практически сразу после незащищенного секса – обратитесь к врачу, которому вы доверяете, чтобы он провел грамотную диагностику, и назначил адекватное лечение. Не ставьте себе диагнозы самостоятельно и по советам форумов и друзей. Перестаньте надеяться на авось и волшебную таблетку. Только врач может подобрать вам правильную дозировку и комбинацию препаратов, отправить на дневной стационар, на капельницы и ВЛОК, или подобрать частоту и интенсивность физиолечения. Тем более, появились новые эффективные методы: ультразвук, магниты, ударно-волновая терапия BTL.
Мы уже говорили об этих методах ранее (читать по теме), но я напомню. Очень часто мужчины отказываются от похода к врачу-урологу из-за боязни, например, пальцевого массажа простаты. Но это прошлый век. На Западе давно отказались от этого метода в пользу Ударно-волновой терапии. Эффект аналогичный, а дискомфорта у пациента нет. Во время процедуры вместе с соком простаты выводятся бактерии и продукты их жизнедеятельности, убираются гнойные массы при сложных воспалениях, устраняется застой кровоснабжения, что улучшает поступление питательных веществ и кислорода в предстательную железу. Кроме того, воспаление может спровоцировать отечное состояние. Чтобы убрать отек и помочь организму в усвоении лекарств, рекомендуется пройти курс 6-12 процедур. Но назначить их может, конечно, только врач с учетом показаний и противопоказаний для пациента.
Не болейте! Найдите врача, которому вы будете доверять!